Sygeplejersken
Mammakirurgisk afsnit
Undersøgelse, behandling og sygepleje af patienter med brystkræft må tilrettelægges med særligt hensyn til patienternes store behov for information og psykosocial støtte. Erfaringerne fra mammakirurgisk afsnit på Bispebjerg Hospital viser, at disse behov kan dækkes, når udredningsforløb ligger i faste rammer, der er fast kontakt til den samme sygeplejerske og læge gennem hele forløbet, faste sygepleje- og behandlingsprogrammer og tilbud om supplerende information i form af telefonkontakt, pjecer og undervisning.
Sygeplejersken 1997 nr. 5, s. 18-23
Af:
Ingrid Willaing, oversygeplejerske,
Torben Jørgensen, overlæge,
Birgit Ott, ledende oversygeplejerske

I forbindelse med de første undersøgelser og den første behandlingsfase kommer patienter med brystkræft i akut krise. De konfronteres med en livstruende sygdom og risiko for et ændret body image, samtidig med at de skal træffe beslutning om initial behandlingsmetode.
Når mennesker er i krise, er evnen til at kommunikere hæmmet. Imidlertid er det af stor betydning for det videre behandlingsforløb, at patienten med nydiagnosticeret brystkræft er velinformeret om sygdom og behandlingsmuligheder, og at hun føler sig kvalificeret til at deltage i beslutningsprocesserne (1).
Der er flere faser i et kriseforløb (2). For brystkræftpatienter er der en relativt stor risiko for ikke at komme gennem disse faser på en hensigtsmæssig måde. Det viser sig ved, at op til 40 procent af patienterne får en depression, umiddelbart efter diagnosen er stillet – omkring 25 procent har fortsat en depression efter et år (3). Undersøgelser tyder på, at struktureret psykosocial støtte kan forebygge udvikling af depression og generelt forbedre patienternes evne til at klare tilværelsen efter en kræftdiagnose (4,5).
Patienter med brystkræft starter behandlingsforløbet i kirurgisk afdeling. Når udredning, behandling og sygepleje i en kirurgisk afdeling skal tilrettelægges, bør det derfor ske med fokus på interventionsmuligheder over for denne patientgruppes særlige problemer.
Kirurgisk afdeling K, Bispebjerg Hospital, valgte at inddrage både struktur, organisering og fagligt indhold i planlægningen af kirurgisk udredning, behandling og sygepleje af patienter med brystkræft. I 1993 blev der som en ny funktion i afdelingen etableret et mammakirurgisk afsnit bestående af et ambulatorium og et sengeafsnit udelukkende for patienter til undersøgelse og behandling for mammasygdomme. Afsnittet var i funktion fra juni 1993 til september 1996, hvor al kirurgisk behandling og sygepleje af patienter med brystkræft i Hovedstadens Sygehusfællesskab flyttede til Rigshospitalet.
På baggrund af en rapport om mammakirurgisk funktion på Bispebjerg Hospital, samt det engagement og den tilfredshed med funktionen, som det samlede personale fra afsnittet udviste i forbindelse med de første planlægningsmøder, besluttede man på Rigshospitalet at videreføre konceptet og forsøge at bygge den nye afdeling op efter de samme principper. I denne artikel beskrives mammakirurgisk funktion på Bispebjerg Hospital.
Nyhenviste patienter
Afsnittet modtog årligt ca. 1200 nyhenviste patienter, hvoraf ca. 300 fik diagnosticeret brystkræft. Udredning, behandling og sygepleje foregik i et afsnit, der bestod af et ambulatorium med gennemsnitlig 20 besøg dagligt og et sengeafsnit med ni sengepladser. Personalet arbejdede både i ambulatorium og sengeafsnit. Afsnittet var bemandet med otte sygeplejersker, 0,5 afdelingssygeplejerske, 0,5 overlæge, to speciallæger, tre uddannelsessøgende læger fra kirurgisk gastroenterologisk afsnit (tre måneder ad gangen) og to sekretærer.
Der blev lagt vægt på inddragelse af patientens eget netværk og opbygning af et socialt netværk i hospitalsregi i form af differentierede tilbud om information og psykosocial støtte.
Skånsom udredning
Målet med den diagnostiske udredning var ikke at overse en malign tumor, samtidig med at der blev foretaget færrest mulige kirurgiske indgreb. I størst muligt omfang foregik diagnostikken således uden kirurgiske indgreb. Kirurgiske indgreb kan skabe unødvendig angst hos de patienter, som viser sig ikke at have brystkræft og kan give anledning til mistolkning af en eventuel senere mammografi (radiologisk kan arvæv forveksles med kræftvæv) eller til usikkerhed ved den kliniske undersøgelse i tilfælde af ny mistanke om brystkræft.
Der var planlagt en ventetid på højst syv dage, fra henvisning blev modtaget fra patientens praktiserende læge eller speciallæge, til patienten mødte i ambulatoriet. Imidlertid ventede patienterne oftest 14 dage fra henvisningstidspunkt til første besøg i ambulatoriet. Fra diagnosetidspunktet til operation gik der ca. en uge.
Side 19
Billede
Side 20
Der blev etableret et velfungerende samarbejde med røntgenafdelingen og patologisk institut med henblik på hurtig og sikker udredning.
I første indkaldelsesbrev til ambulatoriet fik patienten to tider med to eller tre dages mellemrum. Ved det første besøg optog kirurgen en kort speciallægejournal, og patienten fortsatte til røntgenafdelingen, hvor der blev foretaget klinisk mammografi inklusiv ultralydsscanning og eventuelt ultralydsvejledt finnålsbiopsi. Inden patientens andet besøg i ambulatoriet blev kliniske fund, røntgenbilleder og eventuelt cytologisk materiale diskuteret på en fælles konference mellem kirurg, radiolog og patolog. Hvis alle tre var enige om diagnosen – malign eller benign – blev der ikke foretaget yderligere udredning. Hvis blot én af de diagnostiske undersøgelser gav anledning til tvivl om diagnosen, blev der foretaget yderligere udredning i form af grovnålsbiopsi eller excision. Denne udredningsprocedure kaldes tripple-diagnostik.
Ved det andet ambulante besøg blev patienten informeret om undersøgelsesresultaterne. En opgørelse viste, at med tripple-diagnostik kunne udredningen afsluttes for 88 procent af patienterne ved dette besøg med besked om en benign diagnose (72 pct.) eller med besked om en malign diagnose (16 procent). Langt de fleste patienter fik således en klar afgørelse efter få dage. Så snart en malign diagnose var stillet, fik patienten en operationsdato og startede forberedelse til operation.
De sidste 12 pct. af patienterne fik foretaget yderligere udredning og fik derfor et lidt længere forambulant forløb. Udredningsforløbet lå således i helt faste rammer.
Den kirurgiske behandling fulgte DBCGs retningslinier (Danish Breast Cancer Cooperation Group). Valget mellem brystbevarende operation og mastektomi blev foretaget af patienten i samråd med kirurg og sygeplejerske, idet der blev taget hensyn til radikalitet, patientens ønsker og det forventede kosmetiske slutresultat. Resultater fra en patienttilfredshedsundersøgelse viser, at patienterne har følt sig informeret og medinddraget i passende omfang med henblik på at foretage dette valg. (Se artiklen 'Et tilbud nær det ideelle'.
Når der blev aftalt indlæggelsesdato med patienten, blev der samtidig aftalt en forventet udskrivelsesdato. Udskrivelsesdatoen var udregnet på baggrund af systematisk planlægning og registrering af patientforløb. Langt de fleste patienter blev forberedt til operation i et ambulant forløb og mødte fastende i sengeafsnittet om morgenen, den dag operationen skulle foregå. Patienten blev da modtaget af kontaktsygeplejersken, som hun kendte fra det ambulante forløb, se nedenfor.
Alle patienter blev inden indlæggelsen orienteret om mulighed for udskrivelse med dræn hurtigt efter operationen og hjemmebesøg med drænfjernelse ved kontaktsygeplejersken. Meget få patienter benyttede sig af dette tilbud.
Stor kontinuitet
Personalestaben bestod af sygeplejersker med speciel interesse for og uddannelse i sygepleje til denne patientkategori og af læger, hvoraf en stor del havde mammakirurgi som ekspertområde på speciallægeniveau.
• Sygepleje:
Sygeplejen var organiseret med et kontaktsygeplejerskesystem, der skulle sikre patienten den samme sygeplejerske i hele udrednings- og behandlingsforløbet. Den enkelte sygeplejerske arbejdede hver arbejdsdag i ambulatoriet såvel som i sengeafsnittet. Patienten kunne således følges af samme sygeplejerske både i det for- og efterambulante forløb og i indlæggelsesforløbet.
For at dette kunne lade sig gøre, måtte sygeplejerskernes tjenestetidsplanlægning ske ud fra to grundlæggende forudsætninger:
- samlede perioder med dagvagtstjeneste og samlede perioder med vagttjeneste
- forud fastlagte patientforløb.
Sygeplejerskerne arbejdede 12 uger i dagvagt efterfulgt af fire uger i aftenvagt (i alt 14 aftenvagter). Patienterne blev passet om natten af sygeplejepersonalet fra et tilstødende afsnit, hvilket skete uden problemer. Kontaktsygeplejerskesystemet og planlægning af sygeplejen sikrede, at patienternes behov for speciel sygepleje blev dækket i dag- og aftentiden.
Med baggrund i systematisk planlægning og registrering blev det længste typiske patientforløb beregnet til at vare 38 dage fra første til sidste besøg i ambulatoriet. En sygeplejerske kunne starte nye patientforløb indtil 38 dage, før dagvagtsperioden sluttede. Sygeplejerskernes dagvagter var planlagt, så den enkelte patient kunne få samme stedfortrædende sygeplejerske på de fridage, kontaktsygeplejersken eventuelt havde i patientens indlæggelsesforløb. Intentionen var, at kontaktsygeplejersken var til stede ved alle ambulante besøg.
Et pilotprojekt med måling af kontaktkontinuiteten i 37 patientforløb viste, at der i 68 pct. af forløbene var den planlagte grad af kontinuitet, idet patienten blev fulgt udelukkende af kontaktsygeplejersken og den samme stedfortrædende sygeplejerske.
I ni af de 12 forløb med kontinuitetsbrud var der tale om et enkelt ambulant besøg eller en enkelt dag i indlæggelsesforløbet, hvor kontaktsygeplejersken eller stedfortrædende sygeplejerske ikke var til stede. Brud på kontinuiteten skyldtes primært uforudsigelige ændringer i det planlagte patientforløb (langt udredningsforløb, postoperative komplikationer eller lignende) og sygdom i personalegruppen.
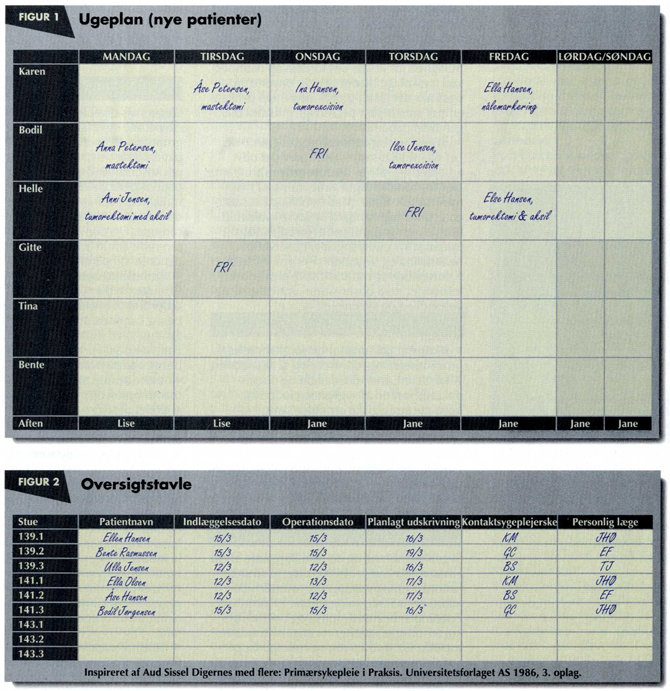
Der blev udarbejdet en ugeplan, som løbende blev udfyldt i ambulatoriet. Ugeplanen var et planlægningsværktøj, som sikrede, at patienten blev indlagt, når kontaktsygeplejersken var til stede. Samme ugeplan fungerede som arbejdsredskab i sengeafsnittet og bragte overblik over ugens indlæggelser (Figur 1 og 2 side 21).
I sengeafsnittet var der en tavle med angivelse af patientnavn, operationsdato, planlagt udskrivelsesdato, navn på personlig læge og kontaktsygeplejerske. Oversigtstavlen gav alle faggrupper overblik over situationen i sengeafsnittet – et overblik, som det ofte kan være svært at skabe i et afsnit med kontaktsygeplejerskesystem (Figur 2).
• Lægearbejde:
Lægearbejdet var fra november 1994 organiseret med et personligt lægesystem, hvor hver læge havde sit eget ambulatorieprogram på to faste ugedage. På den måde kunne den enkelte patient blive behandlet af den samme læge ved alle ambulante besøg.
Lægernes ambulatorieprogrammer var indlagt i hospitalets patientadministrative system, Det Grønne System. Desuden havde lægerne faste operationsdage, så der kunne planlægges operation med den personlige læge som operatør. I indlæggelsesforløbet blev patienten tilset af den personlige læge eller en stedfortræder fra gruppen af mammakirurger.
• Tværfagligt samarbejde:
For at patienterne skulle opleve et sammenhængende behandlings- og plejeforløb, var det nødvendigt, at alle personalegrupper arbejdede efter samme idé. To gange ugentligt blev der derfor holdt et tværfagligt morgenmøde (læger, sygeplejersker og sekretærer), hvor emner og problemer af enhver karakter blev diskuteret. Der blev jævnligt afholdt tværfaglige aftenmøder med forskellige temaer, fx kommunikation.
Møderne havde stor betydning for det tværfaglige
Side 21
Side 22
samarbejde, for afsnittets daglige drift og for opretholdelse af god klinisk praksis. Det viste sig at være vigtigt for alle faggrupper, at der var et forum, hvor der var mulighed for at tale om fordele og ulemper ved forskellige måder at gøre tingene på – også når det gjaldt traditionelt mere delikate emner som fx den personlige indsats i dialogen med patienterne.
• Sygepleje- og behandlingsprogrammer:
I et tværfagligt samarbejde blev der udarbejdet sygepleje- og behandlingsprogrammer for alle planlagte patientforløb i mammakirurgisk afsnit. Med henblik på at sætte en god klinisk standard og styre kvaliteten beskrev programmerne et forud fastlagt program for undersøgelse, observation, behandling og sygepleje. Herved opnåedes:
- forenkling af administrative procedurer forbundet med observation, undersøgelse, behandling og sygepleje
- frigørelse af sygeplejersketid til patientkontakt
- sikring af patienten mod forglemmelser, procedurefejl og fejlvurdering af situationen
- kortfattet, men dækkende og præcis dokumentation af sygeplejen inden for udvalgte strategiske områder samt
- efterlevelse af faglige vejledende retningslinier samt dokumentation af brugen af disse retningslinier.
Der blev ikke udført audit af programmerne, men erfaringen var, at de fungerede efter hensigten.
Kommunikation
Sygeplejerskerne og de fasttilknyttede læger i mammakirurgisk afsnit deltog i kommunikationstræning varetaget af Kræftens Bekæmpelses Rådgivningscenter i København. Træningen bestod i mono- og tværfaglige kurser tilrettelagt efter en engelsk psykiaters metode (6). Ved oplæg og rollespil fik personalet træning i at give dårlige nyheder, at kommunikere med kræftpatienter, samt at kombinere empati og professionalisme (7).
Fra foråret 1995 modtog sygeplejerskegruppen én gang om måneden supervision af en psykolog fra Kræftens Bekæmpelses Rådgivningscenter. Personalet gav udtryk for stort fagligt udbytte af træning og supervision. Der blev en gang årligt afholdt temadag for sygeplejerskerne i mammakirurgisk afsnit med temaerne patientundervisning, sygepleje- og behandlingsprogrammer og god klinisk praksis.
For sygeplejersker, læger og sekretærer tilknyttet mammakirurgisk afsnit blev der kontinuerligt afholdt tværfaglig undervisning relateret til behandling og sygepleje af patienter med brystkræft med afsnittets eget personale som undervisere.

Information og støtte
Lægers og sygeplejerskers professionelle ekspertise og erfaring i forhold til patientgruppen – erhvervet ved at følge mange hele patientforløb – har formentlig optimeret den psykosociale indsats. Personkontinuiteten i patient-personalekontakten gav optimale muligheder for at identificere og give individuel psykosocial støtte til patient og pårørende. Derudover var der en række strukturerede tilbud om psykosocial støtte til alle patienter og pårørende.
• Ambulante besøg:
Patienterne blev i første indkaldelsesbrev opfordret til at tage pårørende med ved besøg i ambulatoriet. Denne opfordring blev gentaget ved første ambulatoriebesøg. Patienterne fik præoperativt tilbud om tre besøg i ambulatoriet samt telefonkontakt.
- første besøg: samtale, undersøgelse, mammografi og eventuelt biopsi
- andet besøg: svar og foreløbig plan
- kontaktsygeplejersken ringede til patienten
- tredje besøg: uddybende samtale og endelig plan.
Der var beregnet et forskelligt antal minutter til forskellige typer af besøg. Et ambulant besøg startede altid med både sygeplejerske og læge til stede. Som afslutning på besøget havde sygeplejersken en uddybende samtale med patient og pårørende. For at overholde tidsplanen var det nødvendigt at differentiere minuttal for både læge- og sygeplejerskekonsultation. Patienten gik aldrig fra afsnittet uden aftale om ny kontakt.
• Telefonkontakt:
Som supplement til kontakterne i ambulatoriet var der etableret to former for telefonkontakt mellem kontaktsygeplejerske og patient i de ambulante forløb:
I det forambulante forløb ringede kontaktsygeplejersken (efter aftale) til patienten, en eller to dage efter at patienten modtog besked om den maligne diagnose. I det efterambulante forløb fik patienten det postoperative mikroskopisvar. Hvis det viste spredning af sygdommen, ringede kontaktsygeplejersken til patienten en eller to dage efter det ambulante besøg.
Stort set alle patienter tog imod disse tilbud. Sygeplejersken spurgte til patientens emotionelle
Side 23
respons på situationen, opfordrede til inddragelse af patientens netværk og bekræftede og gentog efter behov information og behandlingsplan.
Patient og pårørende kunne ringe til kontaktsygeplejersken efter behov. Mammakirurgisk afsnit havde daglig åben telefonkontakt i tidsrummet 8.30-23.30. I dagtiden kunne kontaktsygeplejersken træffes, og om aftenen kunne patient eller pårørende tale med en anden sygeplejerske, der arbejdede med brystkræftpatienter. Ved første besøg i ambulatoriet udleverede kontaktsygeplejersken sit visitkort med navn, træffetider og telefonnummer til afsnittet (Figur 3 side 22).
Patienterne blev opfordret til at benytte telefonkontakten. I forbindelse med den åbne telefonkontakt var det sygeplejerskens opgave at forholde sig professionelt og empatisk til patientens situation ved at lytte, bekræfte og informere efter behov.
En undersøgelse af den åbne telefonkontakt viste, at den blev benyttet i 70 pct. af patientforløbene. Halvfems pct. af opkaldene var fra patienter, mens 10 pct. af opkaldene var fra de pårørende. De fleste patienter ringede en til tre gange og mest i den efterambulante fase. Opkaldene var oftest korte, lå i dagtiden og drejede sig om fysiske problemer efter operationen, oplysning og praktiske ting samt om psykisk støtte.
• Skriftlig information:
I en krisesituation kan det være vanskeligt for patient og pårørende at huske og forstå den mundtlige information. Der blev derfor udarbejdet en række skriftlige patientinformationer, som omhandlede alle operative procedurer i mammakirurgisk afsnit, samt en informationspjece omhandlende valget mellem mastektomi og brystbevarende operation.
Den skrevne information blev betragtet som et supplement til den mundtlige information i ambulatoriet og til telefonkontakterne. Den skriftlige information var meget specifik, så den enkelte patient kunne relatere sit eget behandlingsforløb til det, der var beskrevet i pjecen. En antropolog har ved kvalitative interview undersøgt patienternes opfattelse af de pjecer, som blev udleveret i mammakirurgisk afsnit. Patienterne satte stor pris på den specifikke information, og de læste pjecerne meget grundigt, både præoperativt, i indlæggelsesforløbet og efter udskrivelse.
Pjecerne var skrevet i en ret enkel sprogstil med korte sætninger. Pjecernes spartanske layout – almindelige fotokopier – appellerede til patienternes økonomiske sans og gav pjecerne et lokalt præg, som fik patienterne til at opfatte dem som afdelingens besked til dem.
• Undervisningsrække:
Patienter og pårørende har behov for støtte og rådgivning i et tidsrum, der strækker sig ud over den første behandlingsfase. Viden om sygdommen og de reaktioner, som følger i kølvandet på den, kan øge evnen til at klare sig efter en brystkræftdiagnose (8).
På dette grundlag etablerede afsnittet aftenundervisning for brystkræftopererede kvinder og deres pårørende. Aftenundervisningen, som omhandlede epidemiologiske, kirurgiske, medicinske og psykosociale aspekter af behandling og sygepleje, blev gennemført to gange i 1995 og tredje gang i foråret 1996. Undervisningen var en stor succes. (Se artiklen 'Undervisning efter operationen').
Stor tilfredshed
Det var interessant at undersøge, hvordan patienter og pårørende reagerede på det samlede koncept for udredning, behandling og sygepleje, og hvordan de forskellige tilbud blev benyttet.
Brugen af den åbne telefonkontakt samt undervisning for patienter og pårørende blev undersøgt og evalueret. Begge tilbud blev benyttet af mange patienter og pårørende og må betegnes som relevante og succesfulde tiltag. Patienttilfredshedsundersøgelsen viste, at det samlede koncept blev modtaget særdeles positivt af patienterne. (Se artiklen 'Et tilbud nær det ideelle').
En projektsygeplejerske har gennemført en undersøgelse med henblik på afdækning af, hvilke problemer en gruppe kvinder (n=47), behandlet for brystkræft i mammakirurgisk afsnit, havde to og fem måneder efter operation. Undersøgelsen bestod i semistrukturerede interview samt en test, Hamilton depressionsskala (9), der viste, hvilke kvinder der havde eller var ved at udvikle en depression. Kvinderne blev eventuelt efterfølgende henvist til relevant rådgivning eller behandling. De foreløbige resultater tyder på en effekt af den psykosociale støtte, der blev givet i mammakirurgisk afsnit, idet forekomsten af depression var betydelig mindre end beskrevet i litteraturen.
Det var altså muligt at opbygge et afsnit for kirurgisk udredning, behandling og sygepleje af patienter med mammasygdomme, hvor struktur, organisering og fagligt indhold skabte interventionsmuligheder over for denne patientgruppes særlige problemer. Det lykkedes at skabe sammenhængende behandlings- og plejeforløb med personkontinuitet i patient-personalekontakten og differentierede tilbud om information og psykosocial støtte.
Effektmålinger viste, at patienterne var meget tilfredse med behandling og sygepleje og i stort omfang benyttede tilbuddene. Konceptet fordrede og skabte et engageret personale.
Vort bud er, at denne opbygning af en kirurgisk afdeling sikrer optimal behandling og sygepleje af patienter med nydiagnosticeret brystkræft.
Litteratur
- Leinster SJ et al. Mastectomy versus conservative surgery: psychological effects on the patient's choice of treatment. J Psychosoc Oncol 1989; 7: 179-92.
- Cullberg J. Krise og udvikling. 4. udgave. København: Hans Reitzels Forlag 1995.
- Maguire GP et al. Psychiatric problems in the first year after mastectomy. Br Med J 1978; i: 963.
- Maguire P et al. Effect of counselling on the psychiatric morbidity associated with mastectomy. BMJ 1980; 281: 1454-6.
- Johansen C. Coping with rectal cancer. 1993. Publikation fra Kræftens Bekæmpelse.
- Maguire GP, Faulkner A. Improve the counselling skills of doctors and nurses in cancer care. Br Med J 1988; 297: 847-9.
- Kommunikationstræning udført af Kræftens Bekæmpelses Rådgivningscenter i København på Kirurgisk afdeling K, Bispebjerg Hospital. Dansk Sygehus Institut. November 1995.
- Leinster SJ. The psychological management of the patient with early breast cancer. Eur J Surg Onc 1994; 20: 711-4.
- Middelboe T et al. Depressionssymptomer hos cancerpatienter i kemoterapi. Ugeskr Læg 1995; 157: 1849-52.
Ingrid Willaing er nu ansat i Udviklingsafdelingen, Hillerød Sygehus. De øvrige tre forfattere er ansat på Bispebjerg Hospital, Kirurgisk afdeling K.
