Sygeplejersken
Forebyggelse bevarer ben
Diabetikeres fodproblemer fører til knap 500 amputationer om året. Men nogle af amputationerne kunne være forebygget. Pleje og behandling af diabetikerens fødder er en kompleks opgave, som kræver specialuddannelse, men alle sygeplejersker bør have en grundlæggende viden om, hvordan diabetikeren undgår sår og infektion, som kan føre til amputation.
Sygeplejersken 2001 nr. 26, s. 20-30
Af:
Hanne-Charlotte Andersen, afdelingssygeplejerske

Artiklen henvender sig til generalistsygeplejersker i primær og sekundær sundhedstjeneste, der har ansvar for plejen af diabetikere.
Målet med artiklen er, at læseren:
- kan gøre rede for udviklingsmekanismer, sammenhænge, symptomer og undersøgelsesmetoder ved neuropati, neuroiskæmi og infektionstilbøjelighed i den diabetiske fod,
- kan gøre rede for principperne i den daglige observation af fødder og forebyggende fodpleje hos diabetikere, og hvordan diabetikeren skal instrueres heri, for generelle behandlingsprincipper ved behandling af diabetiske fodsår og for faktorer med positiv og negativ indflydelse på sårhelingen,
- kan udpege tilstande hos diabetikere, der i særlig grad disponerer til udvikling af fodsår,
- kan gøre rede for situationer, hvor diabetikeren bør henvises til et diabetisk fodteam.
Fodsår er en hyppig komplikation til diabetes. Hvis såret ikke heler, er der risiko for amputation og invaliditet.
Fodsår hos diabetikere har ofte sammenhæng med diabetisk nervesygdom, neuropati, der viser sig ved nedsat eller ophævet følesans i fødderne. Neuropati kan også optræde i kombination med åreforkalkning. I så fald udvikles en tilstand med både nedsat følesans og manglende blodforsyning til fødderne. Dermed er der øget risiko for udvikling af fodsår (1).
Et tilsyneladende banalt sår kan i løbet af få dage udvikle sig til en amputationstruende tilstand (se eksempler boks 1 og 2).
Baggrund
To tredjedele af alle personer med diabetes har et fodproblem. Ved fodproblem forstås smerter, tør eller revnet hud, deformitet af fod eller sår på foden.
3-8 pct. af alle personer med diabetes får på et tidspunkt en sårskade. Omkring 80 pct. af alle fodsår hos diabetikere har en eller anden form for ydre vold som årsag. Heraf tegner forkert fodbeklædning sig for langt de fleste. Ved 70 pct. af alle amputationer er en periode med et fodsår gået forud for amputationen. De fleste patienter med et diabetisk sår er over 60 år og har en type 2 diabetes. De har ofte flere sygdomme, og derved kan sygdomsbilledet afvige markant fra andre patienter med sårskader (2).
Antallet af amputationer på tæer, fod, crus og femur ligger ifølge tal fra adm. overlæge dr.med. Bent Ebskov på knap 500 om året. Oplysningerne er baseret på udtræk fra Landspatient-registeret. Fordeling af amputationer hos personer med diabetes 1998:
| Tæer: | 134 | Knæ | 17 |
| På fod: | 104 | Femur: | 74 |
| Crus: | 145 | I alt: | 474 |
Behandlingen af diabetiske fodsår er et komplekst problem. Amputationsfrekvensen er høj, og årsagerne peger på, at med en yderligere forebyggende indsats kunne flere af amputationerne undgås.
Studier viser, at med øget opmærksomhed, med regelmæssige undersøgelser af diabetikerens fødder med henblik på diabetiske forandringer, med korrektion af fodtøj, fodpleje og med undervisning af diabetikeren kan forekomsten af sår reduceres. Også antallet af amputationer kan reduceres betragteligt, og både menneskeligt og økonomisk er der meget at spare ved forebyggelse (4).
Økonomiske besparelser
De økonomiske omkostninger ved fodsår er betragtelige. I starten af 90'erne kom overlæge Jan Apelquist, Lund, Sverige, i en af sine mange undersøgelser frem til følgende tal:
- Heling af et fodsår koster ca. 40.000-60.000 kr.
- Fodsår ophelet efter lille amputation på fod eller tæer koster ca. 250.000 kr.
- Fodsår, som har ført til amputation af benet, koster ca. 400.000 kr.
Hertil kommer sygefraværsudgifter samt de menneskelige omkostninger, som et langt sygdomsforløb uvægerligt vil medføre.
Diabetiske fodsår tegner sig altså for en stor post på sundhedsbudgettet, og trods undervisning i hensigtsmæssig fodpleje, adgang til fodterapi og karkirurgiens specialiserede operationsteknikker er diabetiske fodsår fortsat et sundhedsproblem for mange diabetikere i Danmark.
Der er flere årsager til det store antal amputationer. Manglende viden - både hos diabetikeren og behandleren - om mekanismerne i udviklingen af diabetiske sår, samt behandlingen af disse, er en af årsagerne (4). En anden årsag er, at diabetikeren ser ud til at glemme tidligere indlæring om hensigtsmæssig fodpleje (5).
Side 21
Den sunde fods anatomi og fysiologi
Fødderne og tæerne kan betragtes som menneskets fundament. Fødderne er det organ, som hjælper til med at afbalancere kroppen, når vi skifter stilling. Hver fod er komplekst opbygget af 26 små knogler, flere end 100 ledbånd og 33 muskler. Knoglerne i en udviklet fod vejer tilsammen 100 g, og trods denne minimale vægt kan den sunde fod klare indtil flere hundrede kilos belastning, som f.eks ved landing efter et spring. Fødderne er nødvendige, for at vi kan bevæge os, og de bærer kroppens vægt og sørger for fremdriften, når vi går eller løber. Hælens trædepude og fodens svang fungerer som støddæmper.
Den intakte hud består af forskellige lag - epidermis og dermis - der ligger over det subkutane fedtlag. Huden er en vandtæt barriere, der beskytter kroppen imod vandtab, regulerer legemstemperaturen og fungerer som barriere mod mikroorganismer, kemiske traumer og UV-bestråling, og ud over at være kroppens sanseorgan for varme og kulde registrerer den også smerte og tryk.
Epidermis er dækket med et lag keratin, et stærkt, hornet protein. Døde celler afstødes fra hudens overflade og erstattes af nye celler fra det nederste lag, som indeholder de fleste af hudens levende strukturer såsom nervespidserne med føle-, smerte- og temperatursansen. Det indeholder også blodkar, elastiske fibre, sved- og talgkirtler.
Hr. Saar har haft type 2-diabetes i mange år. Fysisk mærker han intet til diabeten. Han bor alene, har en mindre virksomhed og står selv for forretningen. Hr. Saars diabetes behandles med tabletter. Kost og motion tager han sig ikke nævneværdigt af. Hjemme i lejligheden går han ofte på strømpesokker. Hr. Saar har ofte en følelse i fødderne, som om han går på vat, og han har de sidste par år bemærket, at tæerne er blevet lidt krogede. Da han ikke har gener fra fødderne, har han tillagt disse tegn aldersforandringer. Hr. Saar går aldrig til fodterapeut.
En dag opdager han små blodpletter på gulvet. Blodet stammer fra et lille sår under hans venstre forfod, et cirkelrundt lille hul, 0,5 cm i diameter. Hr. Saar har ikke ondt i foden og tillægger ikke det lille sår nogen særlig betydning. Så han sætter blot et plaster på såret. Efter nogle få dage hæver foden voldsomt og bliver rød og varm. Det smerter i læggen, og hr. Saar bliver utilpas med kvalme og let temperaturforhøjelse. Han henvender sig på skadestuen, får at vide at der er en voldsom infektion i foden, at han skal opereres, og at en amputation under knæet ikke er utænkelig.
Operationen forløber fint, og hr. Saar bevarer sit ben. Han mister dog to tæer, og hele venstre fod er skåret op i fodsålen. Det tager fire måneder, før såret er helt lægt. Med et stort økonomisk tab er hr. Saars virksomhed på dette tidspunkt lukket, da han i det lange sygeforløb ikke har kunnet passe forretningen.
Den neuropatiske fod
Diabetisk neuropati medfører følelsesløshed og ændret struktur af foden og dermed risiko for udvikling af sår. Man skelner imellem sensorisk, motorisk og autonom neuropati. Den neuropatiske fod reagerer ikke på smertestimuli, men blodforsyningen er i orden.
Perifer sensorisk neuropati
Perifer sensorisk neuropati mindsker og ødelægger formentlig patientens evne til at registrere og reagere på tegn og symptomer, som indi-kerer beskadigelse eller infektion i foden. Følenedsættelsen kommer snigende. For at diabetikeren selv skal opleve, at følesansen ikke længere er intakt, skal følesansen være nedsat med 60 pct. (2). Efterhånden som nervebeskadigelsen skrider frem, bliver patientens fødder mindre og mindre påvirkelige af stimuli for til sidst evt. at blive helt følelsesløse. Der kan forekomme en fornemmelse i fødderne som at gå på vat.
Nervebeskadigelsen sker først i de længste nerver, dvs. nerverne i fødder og hænder. Med manglen på følelse i fødderne har diabetikeren mistet varslingssystemet, som gør ham/hende opmærksom på skader og infektion i foden. Chancen for ikke at registrere og reagere på skader og infektion i foden er herefter stor, og risikoen for sår er stærkt forøget.
Motorisk neuropati
Motorisk neuropati forårsager ændringer i fodens anatomi. Flexor og extensor musklerne i Side 22
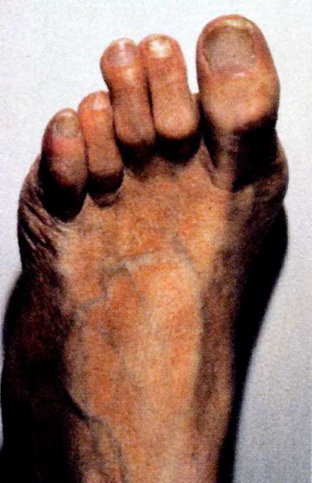 tæerne påvirkes, hvorved tæerne krummes og svangbuen hæves, og foden bliver deform. Se figur 1.
tæerne påvirkes, hvorved tæerne krummes og svangbuen hæves, og foden bliver deform. Se figur 1.
Figur 1. Deformering af foden med krumme tæer.
Musklerne bliver svage, og i visse tilfælde ses pareser. Der sker også en forskydning af de submetatarsale fedtpuder, hvorved metatarsalhovederne bliver sårbare. Deformiteten af foden medfører altså fejlstillinger med knoglefremspring, hvilket igen giver stort tryk på huden over knoglen. Vedvarende små tryktraumer, som kan opstå ved gang, kan føre til sår oven på tæerne og under foden. Se figur 2.
Bevægeligheden i leddene påvirkes formentlig pga. glykosolering af proteinerne i leddene, i bløddelene og i huden (6). Nedsat ledbevægelighed og svækkede muskler medfører ændret gangmønster og ændret belastning af foden.
Når man har et smertende sår, justerer den følsomme fod belastningen. Vægten flyttes fra det beskadigede område ved helt at undlade eller kun delvis at støtte på foden.
Den følelsesløse fod justerer ikke gangafviklin-gen. Fraværet af smerte betyder, at personen fortsætter med at gå. Dermed traumatiseres det beskadigede væv yderligere.
Perifer autonom neuropati
Perifer autonom neuropati medfører nedsat sved- og talgproduktion. 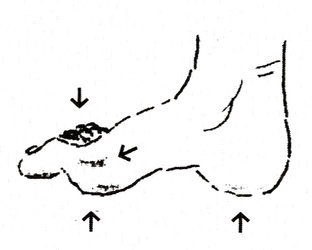 Når huden ikke tilføres fugt og fedtstof, bliver den tør og skællende, og fodens beskyttelsesevne imod infektion bliver svækket. Områder på foden, som er udsat for tryk, danner hård hud, og revner og fissurer i den hårde hud kan være indgangsport for infektioner. Se figur 3.
Når huden ikke tilføres fugt og fedtstof, bliver den tør og skællende, og fodens beskyttelsesevne imod infektion bliver svækket. Områder på foden, som er udsat for tryk, danner hård hud, og revner og fissurer i den hårde hud kan være indgangsport for infektioner. Se figur 3.
Figur 2.Pilene viser de trykudsatte steder på foden.
Diabetikere med udtalt neuropati i fødderne mærker ikke smerten fra en nedgroet negl. En nedgroet negl kan udvikles til et sår og dermed indgangsport for infektion. Upåagtet kan situationen udvikle sig til en amputationstruende tilstand. Fodterapeuten kan fremstille en lille stålbøjle, som sættes oven på den nedgroede negl. I løbet af et par måneder vokser neglen ud i sin normale facon, under forudsætning af at der er plads nok i skoene.
Figur 3.
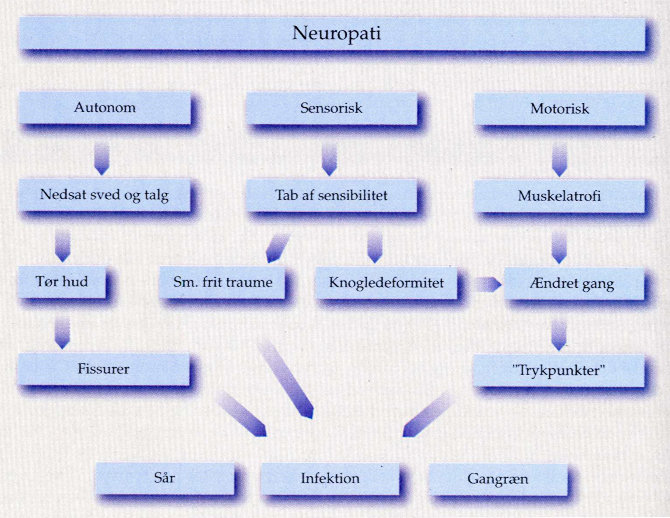
Udviklingen i den diabetiske fod fra neuropati til sår, infektion og gangræn.
Den neuroiskæmiske fod
Arteriel insuffiens er en anden vigtig faktor i udviklingen af fodsår. Hypertension, forhøjede lipider, rygning og overvægt er alle faktorer, som
Side 23
sammen med diabetes disponerer til udvikling af makroangiopati (6). Ophobning af kolesterol i karvæggen er den afgørende faktor. Karrene forsnævres, og blodgennemstrømningen og blodtrykket i det perifere væv reduceres.
Ved arteriel insuffiens i den i forvejen neuropatiske fod tales der om den neuroiskæmiske fod. Arteriel insufficiens ses to til tre gange hyppigere hos personer med diabetes end hos ikke-diabetikere. De kliniske tegn på arteriel insufficiens er ens hos de to grupper, bortset fra hvilesmerter og claudicatio intermittens. Pga. perifer neuropati kan disse to kliniske tegn evt. helt mangle hos diabetikeren (7). Ikke så sjældent skånes diabetikeren for claudicatiogener og bliver først klar over, at noget er galt, når huden er misfarvet, eller der er kommet gangræn.
Fru Wound har haft type 1-diabetes i 25 år. Hun går regelmæssigt til kontrol i et ambulatorium og får foretaget de obligatoriske screeningsprøver, bl.a. undersøgelse af følesansen. Fru Wound ved, at hun har stærkt nedsat følesans i fødderne og er meget opmærksom på sine fødder. Hun går til fodterapeut en gang imellem, ca. hvert halve år. Da fru Wound har diabetiske forandringer i fødderne, har fodterapeuten fremstillet aflastende skoindlæg.
Efter en dags arbejde i haven med gummistøvler på opdager fru Wound om aftenen et lille overfladisk sår på spidsen af storetåen. Tåen bliver efter et par dage rød og hævet, og fru Wound henvender sig hos sin egen læge. Der ordineres penicillin, fodbad og skiftning af forbinding ved hjemmesygeplejerske. Da tilstanden de næste par dage forværres med yderligere rødme og varme samt hævelse af storetå og forfod, går hun atter til lægen og bliver derefter akut indlagt på en kirurgisk afdeling. Fru Wound bliver ved indlæggelsen sat i udsigt, at storetåen ikke står til at redde. Det bliver den dog, men der går to måneder, før hun atter kan gå med sine almindelige sko med indlægssåler.
Infektion
Infektion i et diabetisk sår er en ekstremitetstruende tilstand, som hævdes at være årsag til et stort antal amputationer hos diabetikere (7). Hvorvidt diabetikere er mere modtagelige for infektion er omdiskuteret. Imidlertid er det den almindelige opfattelse, at konsekvenserne af infektion i en diabetisk fod er alvorlig. Infektion er en af de mest almindelige årsager til, at et diabetisk fodsår ikke heler. Pga. fodens anatomiske struktur kan en infektion let og hurtigt spredes i foden. Når diabetikeren går på den følelsesløse fod med infektion, vil hvert skridt medføre, at infektionen bliver pumpet ud i foden langs sener, muskler og knogler. Det formodes, at et mere aggressivt forløb af fodinfektioner er en konsekvens af et svækket immunforsvar, dårlig blodsukkerregulation og faktorer som neuropati, ødem og karsygdom (7).
Infektion er en hyppig komplikation til diabeti-ske fodsår. Infektionen viser sig ved varme, rødme, hævelse og evt. pussekretion, men pga. nedsat eller ophævet smertesans forbliver infektionen ofte upåagtet de første dage og lader patienten uvidende om en igangværende infektion. Inden for ganske få dage kan infektionen udvikle sig til en amputationstruende tilstand. Ved mistanke om infektion bør diabetikeren straks søge læge.
Undersøgelsesmetoder
Neuropati
Det er ret enkelt at vurdere følesansen med en vatpind eller et Semmes-Weinsteins monofilament, men det kræver, at patienten bliver grundigt instrueret.
Med en vatpind berører sygeplejersken patientens hud på et sted, hvor følesansen er intakt, f. eks. på underarmen; dette for at patienten kan mærke, hvordan berøring med en vatpind føles. Derefter berører sygeplejersken punkter som tæerne eller trædepuderne under foden. Diabetikeren må kigge væk, så han ikke kan se, hvor vatpinden berører foden. Kan diabetikeren sige, hvor vatpinden berører foden, må følesansen antages at være intakt. Hvis personen ikke kan sige, hvor vatpinden berører foden, må følesansen være nedsat eller ophævet. Undersøgelse med en vatpind eller lignende er en usikker målemetode.
Semmes-Weinstein monofilamentet kan i princippet benyttes af alle behandlere, men benyttes mest blandt fodterapeuter. Den består at en ca. 10 cm lang plasticpind med en kort nylontråd for enden. Ved at sætte nylontråden lodret imod huden yder den et tryk på 10 g. Bøjer tråden,
Side 24
uden at patienten mærker berøringen, må følesansen antages at være ophævet. Patienten ser væk fra sine fødder, imens undersøgelsen foretages.
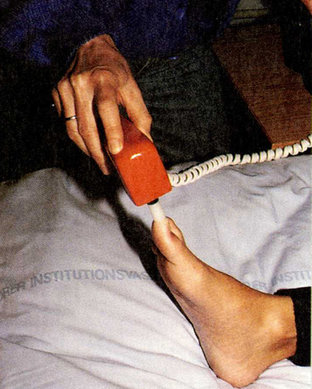 Figur 4. Måling af følesans med biothesiometer. Modelfoto.
Figur 4. Måling af følesans med biothesiometer. Modelfoto.
Ved at benytte det elektriske måleinstrument biothesiometeret til måling af følesansen opnås et kvantitativt mål for følesansen, også kaldet vibrationssansen. Målingen foretages af læge, sygeplejerske eller fodterapeut.
På en skala fra 0-50 Volt (V) kan det bestemmes, ved hvilken spænding patienten kan mærke vibrationer. Apparatet består af en vibrator, som med en ledning er forbundet til måleskalaen.
For at opnå et brugbart resultat af undersøgelsen, skal patienten instrueres nøje. For at patienten kan lære følelsen af vibratoren mod huden at kende, placeres den over en knogle, f.eks. på hånden, og biothesiometeret aktiveres, indtil patienten kan mærke vibrationen.
Undersøgelsen foretages, når patienten kigger væk, ved at vibratoren placeres forskellige steder på fodens trykudsatte steder. Med forskellige intervaller skrues op for vibrationsstyrken. Ved resultater imellem 20 V og 50 V er følesansen gradvist svækket, og ved 50 V antages følesansen at være ophævet. Se figur 4.
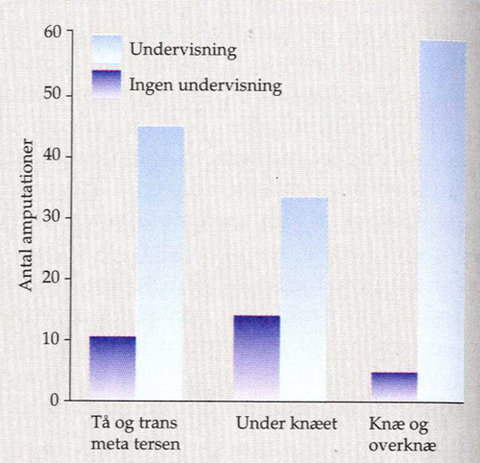 Figur 5. Effekten på amputation af underekstremiteter hos diabetikere, hvor undervisningen er struktureret og bliver fulgt op. (Schweizisk undersøgelse fra 1979-1989).
Figur 5. Effekten på amputation af underekstremiteter hos diabetikere, hvor undervisningen er struktureret og bliver fulgt op. (Schweizisk undersøgelse fra 1979-1989).
Distale Blodtryk
Måling af distalt blodtryk udføres på et kredsløbslaboratorium eller klinisk fysiologisk afdeling. Undersøgelsen foretages på tåniveau og viser blodforsyningen i foden. Er der mistanke om nedsat distalt tryk og samtidig sårdannelse, bør undersøgelsen foretages hurtigt af hensyn til risikoen for yderligere forværring i såret.
Dopplerundersøgelse eller ankeltryk kan ikke anbefales, da diabetespatienter ofte har stive arterievægge pga. forkalkninger i arterievæggens lamina media (mediasklerose). De stive arterievægge kan bevirke, at en blodtryksmanchet ikke kan komprimere karrene ved en trykmåling. Herved fremkommer et falsk forhøjet blodtryk. Laveste grænse for mulig opheling af et fodsår ligger på ca. 30 mm Hg, målt på tåniveau.
Forebyggelse af fodproblemer
Studier og praktisk erfaring har vist, at små traumer kombineret med neuropati eller neuroiskæmi er årsagen til langt de fleste sår. Studier og praksis har også vist, at når diabetikere undervises i og forstår betydningen af korrekt fodpleje, kan en stor del af fodsårene forebygges. Ved at forebygge små traumer bliver den hyppigste årsag til sår og evt. amputation således mindsket betydeligt (2,4). Se figur 5. Diabetikeren må indøve en vane med at se på sine fødder hver dag, og den daglige vask af fødderne er en oplagt lejlighed til at se dem efter. Enhver form for ændring i fodens udseende skal skabe undring.
Fødderne ses efter for tryk, tør og revnet hud eller andre skader, hvilket oftest viser sig som rødme. Hvis der er røde trykmærker, må årsagen
Side 25
findes. Mange ældre mennesker har problemer med at bøje i hoften, og kan ikke se fødderne efter i fodsålen. De må lære at bruge et spejl. Det kræver dog, at diabetikeren kan se selv meget små detaljer. Kan diabetikeren ikke selv kontrollere sine fødder, må der laves en plan for, hvem der gør det og hvor ofte. Her skal sygeplejersken oplære andet plejepersonale og evt. familiemedlemmer i at bistå med den daglige fodhygiejne.
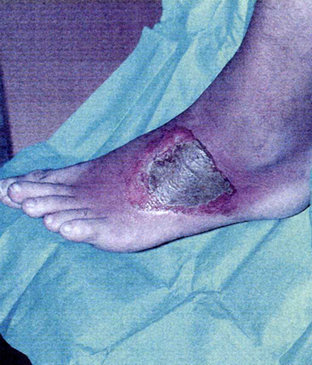 Figur 6. Fodsår opstået efter vask af foden under den varme vandhane.
Figur 6. Fodsår opstået efter vask af foden under den varme vandhane.
Fødderne vaskes med en uparfumeret pH neutral sæbe. For at forebygge forbrændinger kontrolleres det, at badevandets temperatur ikke er højere end 37 grader Celcius. Dette kan gøres med albuen eller håndleddet. Fødderne tørres grundigt, specielt imellem tæerne, hvor fugtighed kan macerere huden.
Fodbad kan ikke anbefales til diabetikere. Varme- og kuldepåvirkning registreres ofte for sent med vævsskade til følge. Se figur 6. Særligt risikabelt er fodbade, som kan give forbrændinger, ligesom fodmassageapparater hyppigt forvolder skader, både pga. varme og friktionen mod huden. Til fodbad benyttes ofte sæbespåner og brun sæbe, som begge har en pH-værdi omkring 10. Ved langvarige fodbade macereres huden, og den naturlige hudbarriere kan nedbrydes med risiko for indtrængen af bakterier.
For at bevare huden blød og smidig og for at forebygge revner og andre skader smøres fødderne, gerne flere gange dagligt, i en uparfumeret fugtighedscreme. Cremen gnides godt ind i huden, dog ikke imellem tæerne, hvor den kan macerere den sarte og tynde hud. Cremen skal trænge ind i huden, inden diabetikeren tager strømper og sko på.
Neglene klippes lige over, og hjørnerne rundes let. Skarpe kanter fjernes med en neglefil. Hvis hjørnerne klippes skråt af, er der risiko for nedgroede negle, som igen kan skabe sår og infektion. Neglene klippes med jævne mellemrum, da en lang negl kan forårsage sår på tåen ved siden af.
Strømper skal så vidt muligt være uden sømme. Indvendige sømme skal vendes udaf. Blot en lille søm kan forårsage tryk og fodsår.
I et samarbejde imellem WHO, Europa og Det Internationale Diabetes Forbund, IDF, fremsattes i 1989 St. Vincent Deklarationen vedrørende fremtidens diabetesbehandling. Et af den internationale deklarations femårsmål var ''at reducere antallet af benamputationer for diabetisk koldbrand til det halve'' (3).
Nationalt udsendte Sundhedsstyrelsen i 1994 redegørelsen ''Diabetesbehandling i Danmark - fremtidig organisation'' (1). I denne redegørelse ser en del af målsætningen for diabetesbehandling inden år 2010 således ud:
- Reduktion af større amputationer med 30 pct.
- Reduktion af ny amputation på anden ekstremitet med 50 pct.
- Reduktion i hyppigheden af nyopstået fodsår med ca. 50 pct.
Fodtøj bør være af materialer, som foden kan ånde igennem, og det skal have en god pasform og være smidigt. Skoen skal støtte foden og må hverken være for stor eller for lille. Er skoen for stor, kan der opstå friktionsskade, når fodsålen glider over skosålen. En for lille sko kan give trykskader. Diabetikere med perifer neuropati vælger ofte smalle sko mindre end fodens længde (2). Ved køb af nyt fodtøj benyttes en fodskabelon, som diabetikeren selv kan fremstille. Stående på to stykker papir, med en fod på hvert
Side 26
papir, tegnes omridset af fødderne. Skabelonerne prøves i skoene. Ligger de plant med sålen uden at bøje, er det sandsynligt, at skoen passer. Man kan også stille skoene på skabelonerne og kontrollere, om skabelonen er større end sålen. Se figur 7.
 Figur 7. Fremstilling af fodskabelon.
Figur 7. Fremstilling af fodskabelon.
Ujævnheder eller andet tryk inden i en sko registreres ikke af den følelsesløse fod. Inden diabetikeren tager fodtøj på, skal det tømmes for eventuelle fremmedlegemer. En lille sten, kattegrus, en nøgle, en negleklipper, en legoklods og andre små genstande har forårsaget sår hos diabetikere.
Endvidere må diabetikeren lære at undersøge sine sko ved at føle dem efter indeni. En fremtrædende syning, et søm, et foldet for eller indersål, som ikke sidder fast, kan fremkalde tryk og sår.
Foden ændrer med tiden facon pga. neuropatien, som påvirker fodens muskler, nerver, sener, bindevæv og hud. Den ændrede struktur medfører et behov for beskyttelse mod tryk pga. den ændrede, fejlagtige belastning.
Nogle diabetikere får med tiden en meget bred fod, som er vanskelig at finde sko til. Foden kan blive så bred, at man hverken kan købe sko i en almindelig skobutik eller en specialbutik. Som tommelfingerregel siges det, at hvis omkredsen af forfoden, målt ved lilletåens grundled, er længere end længden af foden, kan det blive nødvendigt at få fremstillet håndsyet fodtøj. Håndsyet fodtøj skal lægeordineres og bevilges efter § 97 i lov om social service.
Bare tæer eller strømpesokker frarådes diabetikere med perifer neuropati. Det kan være svært at føle, hvor og hvordan man sætter fødderne i jorden, og det kan være svært at føle fremmedlegemer. En tegnestift, en knappenål eller et glasskår kan sidde i foden i dagevis uden at blive bemærket. Varm asfalt, sand eller sten på stranden har også medført langvarige sårskader.
Oplæring i fodpleje finder sted, hvor diabetikeren får kontrolleret sin diabetes og hos fodterapeuten. Med diagnosen diabetes mellitus bør såvel type 1- som type 2-diabetikere henvises til en statsautoriseret fodterapeut.
Statsautoriserede fodterapeuter har overenskomst med den offentlige sygesikring, og både type 1- og type 2-diabetikere får tilskud til fodbehandling. Egen læge eller ambulatorium kan henvise. Henvisningen foretages skriftligt på en speciel henvisningsblanket. Blanketten afleveres til den statsautoriserede fodterapeut ved første besøg og skal benyttes inden for to måneder. Den gælder inden for samme amt, og den er livslang. Med en lægehenvisning får diabetikere 60 pct. af udgiften til fodterapi dækket igennem den offentlige sygesikring.
Fodterapeuten efterser diabetikerens fødder for trykmærker og fejlstillinger. Fodterapeuten kan fremstille aflastende og korrigerende, bløde indlæg. Desuden foretages klipning af negle, fjernelse af hård hud og ligtorne.
Risikogruppe for fodskader
En gruppe af diabetikere har særlig risiko for at udvikle sår og bør have aftale med en fodterapeut med faste intervaller. Diabetikere i risikogruppen bør vises ekstra opmærksomhed med henblik på forebyggelse af fodsår, da udvikling af et sår hos denne gruppe hurtigt opstår. Diabetikere i risikogruppe har:
- nedsat følesans i fødderne
- tidligere haft sår på en eller begge fødder
- claudicatio intermittens
- deformiteter i foden
- forhistorie med amputation af tæer, forfod eller ben
- ødem af fødder og ben
- neglesvamp, fortykkede eller nedgroede negle
- nedsat syn eller brug for hjælp til at klare sig selv.
Er der, eller har der været sår på fødderne, gælder det om at undgå tilbagefald og nye sår.
Side 27
Huden ses efter for trykmærker. Se figur 2. Er der røde trykmærker, skal årsagen findes og fjernes. Tidligere ophelede tryksår i fodsålen skal beskyttes med indlæg, som fodterapeuten har tilpasset til skoene. Der skal være aflastning i alle de sko, som diabetikeren benytter - ellers er der stor risiko for, at såret recidiverer.
Ved claudicatio intermittens eller tegn på nedsat blodforsyning til fødderne er der grund til ekstra opmærksomhed. Foden er underernæret med hensyn til ilt og næringsstoffer, og den må ikke udsættes for tryk, da dette hurtigt kan medføre sårdannelse. Med henblik på behovet for karkirurgisk behandling, bør det distale blodtryk måles.
Ved deformitet af foden er der pga. fodens ændrede facon behov for at beskytte den mod tryk. Fodterapeuten kan fremstille aflastende indlægssåler eller vurdere anden form for fodtøj, evt. specialsko eller aflastningssko.
Efter amputationen
Hvis diabetikeren har fået foretaget amputation af tæer, forfod eller ben, skal både foden på det raske ben og amputationsstumpen inspiceres for trykmærker. Det raske ben er yderligere udsat for tryk, da diabetikeren forsøger at afbalancere gangen og derved overbelaster den raske fod. Den diabeteskyndige fodterapeut kan fremstille en afbalancerende indlægssål, som modvirker trykskader ved belastning.
Ødemer
Ved ødemer bør egen læge eller ambulatorium udrede årsagen. Ødemet øger presset imellem skoen og foden, hvorved tilførslen af ilt og næringsstoffer til vævet nedsættes yderligere.
Kompressionsbehandling med strømper bør diskuteres med en læge. Det kan overvejes, hvis tåblodtrykket er over 50 mmHg. For at forebygge svamp og sår imellem tæerne bør kompressionsstrømper til diabetikere være tåfrie.
Diabetikere med udtalt neuropati i fødderne mærker ikke smerten fra en nedgroet negl. En nedgroet negl kan udvikles til et sår, og dermed indgangsport for infektion. Upåagtet kan situationen udvikle sig til en amputationstruende tilstand. Fodterapeuten kan fremstille en lille stålbøjle som sættes oven på den nedgroede negl. I løbet af et par måneder vokser neglen ud i sin normale facon, under forudsætning af, at der er plads nok i skoene.
Hvis diabetikeren har nedsat syn, må personale fra sundhedssektoren eller familiemedlemmer, som er oplært i fodpleje, efterse diabetikerens fødder for trykmærker og andre skader.
Det diabetiske fodteam
Et diabetisk fodsår adskiller sig fra mange andre sår, ved at det ikke heler af sig selv. Mange faktorer spiller ind, først og fremmest tryk, friktion og infektion, og derfor kan sårbehandling og forbinding alene ikke hele såret.
En grundig udredning af såret er forudsætnin-gen for at bedømme, hvilken indsats er nødvendig i behandlingsforløbet, og her kræves specialviden. At arbejde med diabetiske sår er en kompliceret opgave, og i flere amter er der oprettet team til at varetage behandlingen af diabetiske sår.
Alle diabetikere med et fodsår bør have mulighed for at blive set af et diabetisk fodteam. I flere amter i Danmark er der oprettet tværfaglige team, som varetager behandlingen af vanskelige sår. Det diabetiske fodteam bør bl.a. bestå af:
- Diabetolog
- Sygeplejerske med specialuddannelse i diabetes og sårbehandling
- Statsautoriseret fodterapeut med specialekendskab
- Ortopæd- og karkirurg
- Håndskomager.
Alle, som har med diabetikeren at gøre, bør kunne henvise til teamet. Pga. muligheden for hurtig forværring af såret må der ikke være ventetid på at komme til, og diabetikeren bør således ses af en læge fra teamet inden for 24 timer.
I diabetesteamet finder man frem til, hvordan såret er opstået, hvad der kan holde såret ved lige, og om der er mulighed for opheling eller risiko for forværring. Årsagen til såret må fjernes, og en behandlingsstrategi skal lægges fast.
Wagners klassifikationsskala
Til bedømmelse af diabetiske fodsår kan Wagners klassifikationsskala benyttes. Wagners klassifikationsskala, hvor såret inddeles i stadier, benyttes efterhånden flere steder i Danmark.
Grad 1: overfladisk sår med eller uden infektion
Grad 2: sår med kommunikation til dybe strukturer (knogle, ledkapsel og sene)
Grad 3: grad 2 med infektion
Grad 4: nekrose af tæer eller forfod
Grad 5: nekrose af hele foden.
Efter en hospitalsindlæggelse vil der være lagt en behandlingsplan for ambulante besøg i ambulatoriet, hvor diabetikeren bliver fulgt. Herefter er det hjemmesygeplejerskens opgave at tage
Side 28
sig af sårbehandlingen, og ofte står hjemmesygeplejersken meget alene med opgaven. Her er en sygeplejerapport et centralt arbejdsredskab, og en god kommunikation imellem primær og sekundærsektoren medvirker til et positivt forløb.
Sårheling
Målet med den direkte sårbehandling er at fremme sårhelingen. Såret skal soigneres, så smitteveje afbrydes. Der skal skabes optimale betingelser for opheling, bl.a. skal diabetikeren hjælpes til ikke at støtte på foden, så såret får ro. Mange forskellige faktorer har indflydelse på sårhelingsprocessen, og sygeplejersken kan kun øve indflydelse på få af dem. Nogle faktorer af betydning for sårhelingsprocessen er:
- Fugtigt surt sårmiljø
- Sufficient iltforsyning til vævet
- Sufficient blodsukkerregulation
- Protein og vitaminrig kost
- Patientens forståelse og accept af sin situation inklusive tilstrækkelig aflastning af såret.
Ved sårsoignering og -revision er der behov for flergangsinstrumenter, som kan rengøres og desinficeres. Rene, granulerende, diabetiske sår uden sene- eller knoglekontakt kan vaskes med almindeligt postevand og pH-neutral sæbe. Sår med knogle- eller senekontakt kan skylles med saltvand. Nekroser fjernes med saks og pincet under hensyntagen til det distale tryk.
Ved sårsmerter skal der gives smertestillende medicin, men da sensorisk neuropati ofte er til stede ved diabetiske sår, forekommer smerter sjældent.
Ved fodsår med komplikationer opstår sædvanligvis blodsukkersvingninger eller konstant forhøjet blodsukker, og de fleste diabetikere vil have behov for hjælp til at regulere blodsukkeret. For diabetikere med type 1 diabetes, skal man være meget opmærksom på ketoacidose. For diabetikere med type 2 diabetes, som er tab-letbehandlet, vil insulinbehandling sædvanligvis være aktuel i en periode, indtil såret er helet.
Aflastning af såret
Forudsætninger for, at et diabetisk sår kan hele op er, at infektionen er under kontrol, og at såret er velaflastet. Et sår på foden, som konstant forstyrres ved hvert skridt, får ikke ro til at danne granulationsvæv.
Der er flere muligheder for aflastning. Aflastning i kørestol kan foregå i hjemmet med kreative løsninger, og det kan lette hverdagen for mange. Det kan være ommøblering i hjemmet, evt. fjernelse af et enkelt dørtrin, hjælp til at komme på badeværelset, hjælp til at færdes i køkkenet, indretning af en arbejdsplads med evt. computer og fjernbetjeninger inden for rækkevidde samt andre lignende tiltag.
Ved brug af krykstokke som aflastning bør man være opmærksom på evt. overbelastning af det raske ben. Det raske ben, som ved brug af krykstokke bærer hele personens vægt, er yderligere i risiko for at udvikle sår.
Aflastningssko kommer næsten altid på tale i forløbet med opheling af et diabetisk fodsår. Skoene skal benyttes, hver gang diabetikeren skal gå, også selv om det bare er et par skridt. Et krav må være, at det er en model, som diabetikeren let kan tage af og på, og de fleste aflastningssko er da også med velcrolukninger. Et andet krav må være, at skoene er forholdsvis neutrale i udseende.
Mobilitetsniveauet aftales med den behandlende læge alt efter sårets tilstand. Velmenende læger, fysioterapeuter og sygeplejersker med ringe kendskab til udviklingen i den diabetiske fod begår ofte den fejl at lade diabetikeren med et fodsår gangtræne. Dette falder ikke altid i tråd med den behandlingsstrategi, som er lagt fra det diabetiske fodteam.
Sårbehandling er en specialopgave
Sårbehandling er en tidsrøvende specialopgave, som kræver konkret viden og bør foretages af sygeplejersker. Der er efterhånden mange sygeplejersker, som har taget kurser, og som har en længerevarende efteruddannelse inden for behandling af sår.
Mange faktorer har indvirkning på helingsprocessen, men ingen produkter kan hele et diabetisk sår.
Valg af forbinding
Valg af forbinding er et vigtigt aspekt i behandlingen. En grundig vurdering af, i hvilken fase såret befinder sig, afgør typen af forbinding, og i Europa er der ca. 800 produkter til sårbehandling på markedet. Derfor er kendskab til sårhelingsprocessen, til produktets anvendelighed og til den enkelte patient og hans/hendes sår en medvirkende forudsætning, for at et diabetisk fodsår kan hele.
Det er vigtigt at huske, at en forbinding med positiv effekt på et ikke-diabetisk sår ikke nødvendigvis har samme positive effekt på et diabetisk sår. Det vigtigste krav til forbindingen er, at den
Side 29
tillader fri drænage af sekret fra såret. Okklusive forbindinger, dvs. bandager, som slutter lufttæt omkring såret, har i flere tilfælde i sårets akutte fase forårsaget, at et veldrænet sår er omdannet til et lukket miljø med optimale betingelser for anaerobe bakterier, abcesdannelse og er i nogle tilfælde endt med amputation (8).
Et andet krav er, at forbindingen passer til såret. Mange produkter er fremstillet af materialer, som kan klippes til.
Er der meget sekretion fra såret, benyttes en stærkt absorberende forbinding, og såret må evt. skiftes flere gange dagligt for at undgå gennemsivning. Med moderne sårplejeprodukter burde gennemsivning dog kunne undgås. Sekretionen fra såret macererer i nogle tilfælde huden. Et tyndt lag zinkpasta på sårrandene kan modvirke det og bevare huden intakt
Bandagen skal kunne være i aflastningsskoen uden at trykke. Den holdes på plads med en elastisk forbinding, således at der ikke bruges plaster på den tørre og sarte hud. Plaster kan skade huden. Hver eneste gang, et plaster fjernes fra huden, fjernes det øverste, tynde lag hudceller. Hvis denne procedure gentages dag efter dag, beskadiges den i forvejen tynde og sarte hud, og et nyt sår opstår.
Sårjournaler er vigtige redskaber til dokumentation af behandling og behandlingseffekt. Sårbehandling bør bygge på dokumenteret viden, og der foregår i dag meget forskning omkring diabetiske sår. Derfor bliver det spændende at se, hvilke behandlingsprincipper fremtiden bringer.
Hanne-Charlotte Andersen er uddannet fra Bispebjerg Sygeplejeskole i 1976. Har indtil 1993 fortrinsvis arbejdet i primærsektoren. Siden 1993 arbejdet inden for diabetologien på Steno Diabetes Center, Gentofte.
Efter deltagelse i Projekt Faglig udvikling arbejdet med et kvalitetsudviklingsprojekt om forebyggelse af diabetiske fodsår med fokus på den diabetiske fod. Undervist nationalt og internationalt i sygeplejerskens opgave i forbindelse med forebyggelse og behandling af diabetiske sår.
Hanne-Charlotte Andersen har siden 1997 været afdelingssygeplejerske i sengeafdelingen på Steno Diabetes Center, Gentofte. Har for tiden uddannelsesorlov og tager Diplomuddannelsen ved Danmarks Sygeplejerskehøjskole. Tiltræder 1.7.2001 stillingen som afdelingssygeplejerske i ambulatoriet på Steno Diabetes Center.
Litteratur
- Sundhedsstyrelsen. Diabetesbehandling i Danmark - fremtidig organisering. København: Sundhedsstyrelsen 1994.
- Apelquist J. Fotsår hos Diabetiker. Sår 1995(3)3: 84-91.
- Sct.Vincent Deklarationen. Appendix i Giornale Italiano di Diabetologia 1992;12(1).
- Assal J-P. Cost-Effectiveness of Diabetes Education. Pharmaco Economics 1995;8 (Suppl 1):68-71.
- Plummer S. The diabetic educator 1995(21)1.
- Gottrup F, Olsen L. Sår, baggrund, diagnose og behandling. København: Munksgaard; 1996.
- International Working group on the Diabetic foot: International Consensus on the Diabetic foot. Maj 1999.
- Foster AVM, Spencer S, Edmonds ME. Deterioration af diabetic foot lesions under hydrocolloid dressings. Practical Diabetes International 1997(14)2.
1. Hvad er den hyppigste årsag til fodsår hos diabetikere?
a. Forkert fodtøj
b. Vitaminmangel
c. Forbrænding
d. Svingende blodglukose
e. Dehydrering
2. Hvilke symptomer fra fødderne er almindelige ved perifer sensorisk neuropati?
a. Fissurer og tør, revnet hud
b. Tyngdefornemmelse
c. Brændende, skærende smerter
d. Fornemmelse af at gå på vat
e. Platfod
3. Hvilke symptomer fra fødderne er typiske ved motorisk neuropati?
a. Deformitet af fod med prominerende knogler
b. Ødemer
c. Fissurer og tør, revnet hud
d. Fornemmelse af at gå på vat
e. Brændende, skærende smerter
4. Hvilke symptomer fra fødderne ses ved perifer autonom neuropati?
a. Deformitet af fod med prominerende knogler
b. Ødemer
c. Tør, skællende hud
d. Fornemmelse af at gå på vat
e. Brændende, skærende smerter
5. Hvilke to symptomer kan være fraværende hos patient med neuroiskæmisk fod?
a. Hvilesmerter
b. Nedsat blodtryk i perifere væv
c. Nedsat sårheling
d. Claudicatio intermittens
e. Nedsat blodgennemstrømning
6. Angiv tre årsager til, at fodinfektioner forløber mere aggressivt hos diabetikere.
a. Svækket immunforsvar
b. Forhøjet blodtryk
c. Deformitet af fod
d. Dårlig regulering af blodglukose
e. Neuropati
7. Hvilke to anbefalinger skal gives diabetikere vedrørende den daglige hudpleje?
a. Til fodbade benyttes sæbespåner
b. Fødderne vaskes med uparfumeret pH-neutral sæbe
c. Fødderne smøres i uparfumeret fugtighedscreme
d. Til fodbade benyttes brun sæbe
e. Gå mest muligt på bare fødder eller strømpesokker indendøre
8. Hvilke tre forhold disponerer i særlig grad til fodsår hos diabetikere?
a. Forhistorie med amputation
b. Ødem af fødder
c. Sollys
d. Kompressionsstrømper
e. Neglesvamp og fortykkede negle
9. Hvilken af nednævnte faktorer har ikke positiv indflydelse på sårhelingen hos diabetikere?
a. Fugtigt, surt sårmiljø
b. Protein- og vitaminrig kost
c. God regulering af blodglukose
d. Basisk sårmiljø
e. Aflastning af såret
10. To af følgende handlinger kan hindre opheling af fodsår.
a. Sko med velcrolukning
b. Kørestol
c. Gangtræning
d. Okklusiv forbinding
e. Vask af sår med postevand.
1. a
2. d.
3. a
4. c
5. a + d
6. a + d+ e
7. b + c
8. a + b + e
9. d
10. c + d
