Sygeplejersken
Obstruktiv søvnapnø
Ubehandlet søvnapnø forhindrer ca. 50.000 danskere i at leve et normalt liv med familie, job og fritidsinteresser. I mange tilfælde er sygdommen årsag til social og familiemæssig deroute.
Sygeplejersken 2004 nr. 35, s. 34
Af:
Marian Petersen, sygeplejerske,
Grethe Nyholm, afdelingssygeplejerske

Petersen M, Nyholm G. Obstruktiv søvnapnø. Sygepleje til patienter med obstruktiv søvnapnø. Sygeplejersken 2004;
De fysiologiske mekanismer bag obstruktiv søvnapnø syndromet (OSAS) forklares, der gøres rede for dag- og søvnsymptomer, følgevirkninger af OSAS, diagnosticering og behandlingsmuligheder. Der henvises til et projekt, som viser sammenhæng mellem vægttab og trykbehov i forbindelse med CPAP-behandling.
Sygeplejerskens opgaver ved dataindsamling og undersøgelser på et respirationscenter beskrives, herunder hvordan patienten forberedes og vejledes ved valg af forskellige masketyper. Der gøres rede for almindelige gener ved CPAP-behandling og erfaringer med, hvordan de kan afhjælpes.
Nøgleord: Obstruktiv søvnapnø, OSAS, polysomnografi, CPAP, BiPAP.
Artiklen henvender sig til sygeplejersker, der plejer patienter med obstruktiv søvnapnø på sygehuse eller i eget hjem.
Målet er, at læseren kan definere og beskrive obstruktiv søvnapnø og forklare de fysiologiske mekanismer bag obstruktiv søvnapnø syndromet (OSAS).
- gøre rede for symptomer og følgevirkninger af OSAS.
- kan gøre rede for indholdet i den anamnestiske dataindsamling, hvad polysomnografi omfatter, og hvordan patienten skal forberedes.
- kan nævne behandlingsmuligheder og fordele og ulemper ved forskellige masketyper.
- kan gøre rede for almindelige gener ved CPAP-behandling, og hvordan de kan afhjælpes.
Obstruktiv søvnapnø (OSA) betyder, at åndedrættet stopper gentagne gange under søvnen. Årsagen er obstruktion af de øvre luftveje.
Pauser i åndedrættet på op til 10 sekunder forekommer normalt hos alle i indsovningsfasen og under drømmesøvn. Hos patienter med søvnapnø varer pauserne længere og forekommer op til 40-60 gange i timen. Apnøerne bevirker, at søvnen forstyrres, så patienten vågner helt eller delvis, hvilket betyder, at han aldrig når den dybe søvn eller kan sove en hel nat igennem (1). Når åndedrætsstoppet skyldes obstruktiv søvnapnø, ophæves denne typisk af en kraftig snorken.
Ubehandlet søvnapnø forhindrer ca. 50.000 danskere i at leve et godt liv med familie, venner, job og fritidsinteresser (2).
Forståelse af den normale søvn er nøglen til at forstå, hvorfor søvnapnø er så ødelæggende for patienten (se boks 1).
Begrebet obstruktiv søvnapnø syndrom (OSAS) betyder, at OSA er forbundet med så væsentlige symptomer i form af dagtræthed og søvnanfald, at patienternes livskvalitet reduceres. OSAS medfører desuden stor sygelighed og øget dødelighed. I mange tilfælde betyder OSAS tidligt ophør med erhverv, og sygdommen er dermed årsag til social og familiemæssig belastning/deroute.
Ingen vind
Apnø er græsk og betyder ingen vind. Apnø kan inddeles i tre typer:
- Obstruktiv apnø. Skyldes okklusion af den øvre luftvej, mens der fortsat er thorakale og abdominale bevægelser.
- Central apnø. Betinget af manglende aktivering fra centralnervesystemet, derfor er der ingen respirationsbevægelser under apnøen. Central apnø er langt sjældnere end obstruktiv apnø.
- Blandet type. Både obstruktive og centrale komponenter er til stede. I denne artikel fokuseres på obstruktiv søvnapnø.
Under søvn falder tungen tilbage mod drøblen og svælgets bagvæg. Herved sker en tillukning, dvs. at luftvejen obstrueres. Patienten vil ihærdigt forsøge at trække vejret, men pga. tillukningen kommer der ingen luft i lungerne. Vejrtrækningsbevægelserne vil blive kraftigere og kraftigere, indtil patienten vågner, og det endelig lykkes at bryde tillukningen i svælget. Sådanne episoder fortsætter natten igennem.
OSA er karakteriseret ved en pause i vejrtrækningen på op til halvandet minut pga. obstruktion af de øvre luftveje. Obstruktionen kan være delvis (hypopnø) eller fuldstændig (apnø). Et samlet billede af obstruktionens sværhedsgrad udtrykkes med et AHI-indeks (se figur 1). Iltkoncentrationen i blodet skal mindskes med mindst fire pct. (hypoxi), før man taler om OSAS, og personen skal have korte opvågningsperioder (arousals) (2). Disse opvågningsperioder vil være af så kort varighed, at personen ikke vil erindre dem i vågen tilstand. Ved længere pauser i vejrtrækningen kan der forekomme stigning i kuldioxidtensionen i blodet.
Andre følgevirkninger af OSAS er lav udskillelse
Side 35
af humant væksthormon, arytmier, hypertension og NIDDM.
Symptomer
Kendetegnene ved OSAS kan inddeles i søvnsymptomer og dagsymptomer.
Søvnsymptomer
Søvnsymptomer vil typisk være højlydt snorken. Det vil ofte give familiære og sociale problemer, da det kan være yderst svært for andre at dele soveværelse med en person, hvis snorken i sjældne tilfælde kan overskride arbejdsmiljølovens grænse for støj.
Arousals kan give nogle patienter fornemmelsen af en urolig søvn. Det mærkes lige fra lette bevægelser af kroppen til, at personen sætter sig halvt op for at bryde en apnø. Patienter beskriver, hvordan de kan vågne op med kvælningsfornemmelse flere gange i løbet af en nat.
Nattesved kan forekomme i en sådan grad, at sengetøjet må skiftes. Nattesved menes at skyldes hormonale forstyrrelser, idet vigtige hormoner overvejende produceres om natten (væksthormon, kortisol).
Nykturi er et kendetegn hos mange med OSAS. Disse patienter vækkes helt pga. vandladningstrang 4-7 gange i løbet af en nat. Nykturi er også hormonalt betinget (4).
Dagsymptomer
Dagsymptomerne vil typisk være sygelig træthed. Det viser sig ved, at patienten falder i søvn, når han er monotont beskæftiget, f.eks. ved møder, bilkørsel, avislæsning, og når han ser tv. Patienten er klar over problemet, men kan ikke mande sig op til at holde sig vågen. At gå tidlig i seng vil ikke afhjælpe problemet. Patienten er lige så træt om morgenen, som da han gik i seng.
Koncentrationsbesvær og søvnanfald om dagen kan give patienten sociale og arbejdsmæssige problemer. At gennemføre et studium kan være umuligt
Side 36
uden behandling. Nogle patienter isolerer sig og undgår besøg hos familie og venner, da de finder det pinligt at falde i søvn under middagen.
Endvidere kan OSAS medføre nedsat libido og impotens pga. træthed og manglende stadie 4-søvn.
Søvn kendetegnes ved afslappethed, lukkede øjne, nedsat reaktion ved ydre stimuli, mere regelmæssigt og dybere åndedræt og evt. lettere snorken. Hvor let eller svært det er at vække en sovende person, afhænger af, hvilket søvnstadium personen befinder sig i.
Søvn inddeles i REM (Rapid Eye Movement, drømmesøvn) samt i NREM (Non Rapid Eye Movement), som f.eks. inddeles i fire stadier. Søvnbehovet hos et spædbarn vil være omkring 18 timer og er lige fordelt mellem REM- og NREM-stadier. Ved 10-års-alderen vil søvnbehovet være nede på ca. 10 timer. Søvnbehovet hos voksne er på ca. otte timer. Med alderen sover man mindre REM-søvn og mere NREM-søvn. Hyppigheden af de dybe stadier 3 og 4 mindskes, hvorimod den lette søvn i stadie 1 og 2 vil forekomme hyppigere. Det kan forklare, hvorfor ældre sover dårligere, de vækkes lettere og har derfor sværere ved at få den søvn, de har brug for. Det er derfor ofte nødvendigt med en middagslur på ca. 1-1,5 time. Under nattesøvn veksler søvnstadierne i en gentagen cyklus bestående af NREM-søvn 1-4, herefter opstigning til REM-søvn. Cykluslængde er ca. 90 minutter, dvs. ca. hvert 90. minut vil en voksen person være i REM-søvn. REM-søvn tiltager i længde gennem natten.
Flere somatiske og psykiske sygdomme kan resultere i, at en person ikke opnår den dybe søvn, f.eks. OSAS, visse muskelsygdomme, kronisk alkoholisme og depression. Også indtagelse af benzodiazepiner og anden sovemedicin kan påvirke søvnmønstret uheldigt (2).
Snorken forekommer hyppigt og er i sig selv ingen sygdom. Mænd snorker hyppigst, og snorketendensen bliver mere udtalt med alderen. Groft sagt snorker 50 pct. af 50-årige og 60 pct. af 60-årige. 2-4 pct. af mid- aldrende mænd og 1-2 pct. af midaldrende kvinder har OSAS. Forekomst af OSAS stiger med alderen (3).
Snorken opstår, fordi pladsen i svælget bliver mindre. Muskulaturen i svælget er mere slap, når man sover. Beroligende medicin, smertestillende medicin, sovemedicin og alkohol medfører, at svælgmuskulaturen bliver slappere og kan dermed forværre en snorken. Når diameteren i svælget bliver mindre, øges lufthastigheden, hvorved der opstår vibrationer. Det er vibrationerne, der frembringer snorkelyden.
AHI 5-15 = let søvnapnø
AHI 15-30 = middelsvær søvnapnø
AHI over 30 = svær søvnapnø
Kilde Berg S. Snorken og obstruktiv søvnapnø (6)
Den ødelagte søvn og konstante træthed gør, at patienterne ikke får bevæget sig ret meget, de orker det ikke. Indtaget af kalorier er ofte større end forbrændingen, og mange med OSAS er overvægtige. På Respirationscenter Øst, Rigshospitalet, har et projekt ”Vægtreduktion hos adipøse patienter med obstruktiv søvnapnø” i 2002 vist sammenhæng mellem vægttab og trykbehov i forbindelse med CPAP-behandling. Vægttab vil sænke trykbehovet, men ikke fjerne behandlingsbehovet (se boks 3).
OSAS giver store problemer i trafikken. Ved svær OSAS vil reaktionsevnen være nedsat. Ikke at have sovet i 24 timer svarer til en alkoholpromille på 0,8. Har man ikke sovet et døgn, vil bremselængden ved en katastrofeopbremsning være øget med 28 meter ved 90 km/t. Undersøgelser viser, at OSAS-patienter hyppigt er involveret i soloulykker (5).
Der eksisterer ikke en lov i Danmark, der tager stilling til det forsvarlige i, at OSAS-patienter kører bil.
Det betyder, at danskere med OSAS, f.eks. buschauffører, tog- og skibsførere, der professionelt tager sig af personbefordring i Danmark, ikke vil få inddraget kørekortet. En pilot derimod vil få flyveforbud ved det årlige lægetjek, og forbuddet vil først blive hævet, når han er i sufficient behandling.
I Sverige kan man få inddraget kørekortet, hvis man har fået stillet diagnosen OSAS.
Diagnosticering
Ved mistanke om OSAS bør patienten henvises til et søvnlaboratorium, der har mulighed for at foretage undersøgelser under søvn. Patienten kan henvises fra egen læge eller øre-næse-hals-læge, og undersøgelsen kan foregå i privat eller offentlig regi. Respirationscenter Øst,
Side 37
Rigshospitalet, behandler kun svære tilfælde af OSAS og henviser ukomplicerede tilfælde til øre-næse-hals-afdelingen.
På Respirationscenter Øst er proceduren, at patienten sammen med indkaldelsen modtager et spørgeskema, som han udfylder og medbringer ved indlæggelsen. På indlæggelsesdagen optager en sygeplejerske anamnese. Den første kontakt med en læge er efter første nats måling. Når anamnesen optages, er patientens sengepartner en vigtig kilde til information, da patienten ikke vil kunne udtale sig om egne reaktioner under søvnen. Anamnesen skal omfatte en grundig og nøjagtig beskrivelse af patientens symptomer og søvnvaner.
Vigtige spørgsmål at få afklaret er bl.a.: Er der pauser i vejrtrækningen? Urolig søvn? Antal opvågninger i løbet af natten? Er der morgenhovedpine? Er der lægkramper? Hvad tid går du i seng, og hvornår står du op? Antal toiletbesøg? Sover du i løbet af dagen? Har du skifteholdsarbejde? Hvordan er sovemiljøet? Tager du sovemedicin? Hvad er dit alkoholforbrug?
Den somatiske undersøgelse omfatter almen objektiv undersøgelse af hjerte og lunger. Blodtryk, højde og vægt måles. Body mass index (BMI) udregnes. Patienten udspørges om andre sygdomme. Hvis der er mistanke om snævre forhold i næsen, henvises til øre-næse-hals-læge, hvis det ikke allerede er gjort.
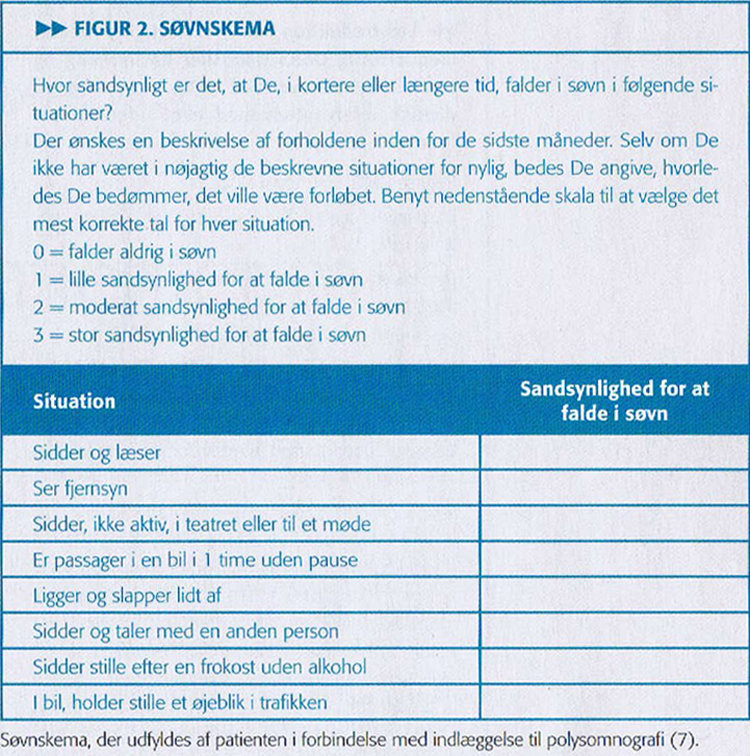
Anamnesen suppleres med et spørgeskema, som specielt belyser søvn og træthedsproblematik. Epworth Sleepiness Scale (figur 2) er designet til at måle dagtidssomnolens.
Den optimale og mest ressourcekrævende undersøgelse af søvnapnø hedder polysomnografi (PSG). Den inkluderer elektroencefalografi, elektromyografi, elektrookkulografi, pulsoximetri, elektrokardiografi, nasalt flow, thorako-abdominale respirationsbevægelser, snorkelyd, kropsposition, O2-saturation og transkutan pCO2 (se figur side 39).
For at sikre uforstyrret søvn er alle målemetoder baseret på non-invasiv teknik. Nattens måling analyseres på computer og udskrives. Resultaterne kommer i skemaform, ud fra hvilke lægen ordinerer behandlingen. Personalet observerer patienten gennem natten og tilføjer kommentarer på målingen f.eks.: Patienten lader vandet, patienten sætter sig op, eller elektroder kalibreres.
Nogle steder kan undersøgelserne, undtagen eeg, udføres ambulant. Patienten kan komme på hospitalet, få udstyret sat på og gå hjem at sove. Ulempen er, at man ved ambulant monitorering ikke får oplysning om patientens søvnstadier og pCO2-status, hvilket er et parameter for sværhedsgraden af OSAS.
På Respirationscenter Øst er der ikke mulighed for ambulante undersøgelser, da patientklientellet omfatter patienter med neuromuskulære sygdomme og kronisk respirationsinsufficiens med behov for CO2-måling på hud og i blod.
Behandling
Behandlingen kan være konservativ, mekanisk eller kirurgisk.
Konservativ behandling
Hos overvægtige har vægtreduktion nogen effekt på OSAS, men det er også her, man ser flest tilbagefald. Vægtreduktion vil sjældent gøre behandling overflødig, men vil kunne reducere behandlingstrykket ved CPAP-behandling.
Mekanisk behandling
Der er i de senere år kommet et utal af vidundermidler på markedet, som skulle lindre søvnapnø, f.eks. næseborsudvidere og sprayvæsker. Ingen af disse midler har dokumenteret virkning på OSAS og kun meget sjældent på den snorken, som bringer patienten til lægen (6). En apnøbøjle, der trækker underkæben frem, kan hjælpe ved lettere tilfælde af OSAS.
Den mest udbredte behandling af OSAS er
Side 38
Continuous Positive Air Pressure (CPAP), som iværksættes, når patienten har OSAS uden pCO2-stigning.
Atmosfærisk luft under tryk føres frem til patienten gennem en slange og en næsemaske, der fæstes på hovedet med stropper (headgear). I dag anvendes ofte et såkaldt auto-CPAP-apparat, der gennem natten selv måler det aktuelle trykbehov hos patienten og indstiller luftflowet derefter (se figur 4). Trykbehovet kan f.eks. ændre sig, når patienten vender sig i sengen. Det almindeligste behandlingstryk ligger mellem 8 og 12 cm H2O. Hvis patienten har svær OSAS med væsentlig CO2-stigning, er det nødvendigt at bruge en Bilevel Positive Airway Pressure (BiPAP)-respirator, hvor patienten ud over CPAP sikres en sufficient vejrtrækning. Princippet er, at trykket er højere under inspiration f.eks. 12 cm H2O end under eksspiration, hvor trykket er 4-6 cm H2O. Desuden er det muligt at sikre en minimumsrespirationsfrekvens. Behandlingen udføres ellers på samme måde som CPAP.
Kirurgisk behandling
Ved operation af snorkere med uvulo-palato-pharyngo-plastik (UPPP) fjernes store dele af den bløde gane, drøblen og evt. forstørrede tonsiller. Denne operation kan give patienten svære spise- og synkeproblemer, hvis der fjernes for meget væv. Desuden kan det være svært at komme igennem med CPAP-behandling senere, fordi patienten så ikke vil være i stand til at lukke fuldstændigt af mod mundhulen.
Opretning af en skæv næseskillevæg kan komme på tale, da passagen i næsen er vigtig for at kunne forlige sig med næsemaskebehandling (4).
Petersen MC, R.N., Qvist J, M.D. Respirationscenter Øst, Rigshospitalet, Københavns Universitet.
Formål: At undersøge effekten af vægtreduktion hos patienter med OSAS med forskellige vægtrelaterede parametre, inklusive trykbehovet ved CPAP.
Materiale og metoder: 24 patienter med OSAS og BMI over 30 kg/m2 blev randomiserede til behandling med lipasehæmmere (LIP) (Xenical, Roche). Begge grupper modtog intensiv diætisk instruktion af en diætist i 14 uger.
Resultater: 20 patienter gennemførte studiet. 12 patienter blev behandlet med CPAP, 8 med BiPAP (Pickwick). Vægttabet var signifikant i begge grupper: + Lip: 7,70 kg,(p>0.005) - Lip: 4,6 kg,(p>0.05), men ikke signifikant ved sammenligning. Signifikant reduktion blev også fundet i hals- og taljeomkreds. Målinger af fedtimpedans viste ingen forskel i nogen af grupperne. Hos de 12 patienter behandlet med CPAP fandt vi en lille, men signifikant reduktion i trykbehovet ved CPAP (0,55 cm H2O), som korrelerede med vægttabet.
Konklusioner: Vægtreduktion hos fede patienter med alvorlig OSAS, som var i behandling med CPAP og BiPAP og modtog diætiske instruktioner uafhængigt af lipasehæmmer-terapi, opnåede en lille, men signifikant reduktion i behovet for CPAP-tryk. Talje og halsomkreds blev tilsvarende reduceret, mens der ikke var forandringer i fedtimpedansen.
Respirationscenter Øst hører til neuroanæstesiologisk afdeling på Rigshospitalet. Centret vejleder og behandler og har overordnet tilsyn med patienter med kronisk respirationshandicap. Respirationscenter Øst optager patienter fra hele Østdanmark, herunder Bornholm, Færøerne og Grønland. Respirationscenter Øst har ca.1.000 patienter tilknyttet. Af disse er ca. 350 OSAS-patienter, hvoraf 280 er i CPAP-behandling og 70 i non-invasiv respiratorbehandling (BiPAP).
Respirationscenter Vest hører til anæstesiologisk afdeling på Århus Universitetshospital. Respirationscenter Vest vejleder, behandler og har overordnet tilsyn med patienter med kronisk respirationshandicap vest for Storebælt.
Navn: Marian Petersen.
Alder: 40 år.
Aktuelt job: Koordinerende sygeplejerske, Respirationscenter Øst.
Uddannelse: Afsluttet fra Bispebjerg Sygeplejeskole 1988.Specialuddannelsen for sygeplejersker i intensiv sygepleje 1998.Tillidsrepræsentantuddannelsen 2001.Job før: Sct. Elisabeth hospital, Medicinsk afdeling, Rigshospitalet, Neurokirurgisk Intensiv, Amager Hospital, Intensiv afdeling.
Navn: Grethe Nyholm.
Alder: 51 år.
Aktuelt Job: Afdelingssygeplejerske i Respirationscenter Øst siden 1979.
Uddannelse: Afsluttet fra Frederiksberg Hospital 1977. DSH ledende linje 1985.Job før: Øre- næse-hals-afdeling, Frederiksberg Hospital.
Petersen M. Nyholm G. Obstructive sleep apnea. Nursing patients with obstructive or upper airway sleep apnea. The Nurse 2004;
The physiological mechanisms of obstructive sleep apnea syndrome (OSAS) are explained, accounts are given of symptoms during the daytime and during sleep, consequences of OSAS, diagnosis and possible treatments. Attention is drawn to a project that demonstrates a correlation between weight loss and the need for the application of pressure in CPAP treatment. Nurses work in relation to data-collection and studies carried out at a respiration centre are described, including how patients are prepared and advised as regards the types of masks available. Accounts are given of the common inconveniences caused by CPAP treatment and how these can be relieved.
Key words: Obstructive sleep apnea, OSAS, polysomnography, CPAP, BiPAP
Litteratur
- Würtzen PN, Josephsen SD. Obstruktiv søvnapnø og unormal træthed. Ugeskr Laeger 1994;156(50):7515-9.
- Søvnapnø og andre søvnrelaterede respirationsforstyrrelser. Referenceprogram Ugeskr Laeger 2002;(39): 4-27.
- Backer V, Nymann P. Obstruktiv søvnapnø. Manedsskr Prakt Laegegern 2002;(8):1091-8.
- Stradling JR. Handbook of sleep-related breathing disorders. Oxford: Oxford University Press Inc.; 1993. p. 54-6.
- Lysdahl M. Longterm clinical results after palatal surgery. Arch Otolaryngol Head Neck Surg 1995;121: 90-4.
- Berg S. Snorken og obstruktiv søvnapnø. In: Medicinsk Årbog. København: Munksgaard; 2002. p. 35-42.
- Johns MW. A new method for measuring daytime sleepiness: the Epworth Sleepiness Scale. Sleep 1991;14:540-5.
