Sygeplejersken
Intensiv behandling til KOL-patienter på almindelig sengeafdeling
Hensynsfuld. BI-PAP-behandling til KOL-patienter på en almindelig sengeafdeling er uhyre effektiv og værd at tilstræbe frem for behandling i intensivt regi, hvis patientens tilstand tillader det.
Sygeplejersken 2006 nr. 12, s. 38-41
Af:
Jette Lind, sygeplejerske,
Hanne Ellegaard, sygeplejerske,
Sidsel Bentzon-Tilia, sygeplejerske

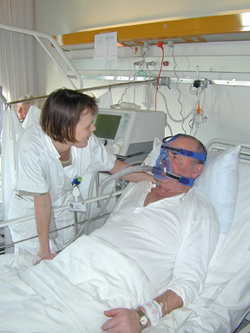 Foto: Kim Blach, Klinisk Foto, Sydvestjysk Sygehus
Foto: Kim Blach, Klinisk Foto, Sydvestjysk Sygehus
BI-PAP. C-PAP. I-PAP. E-PAP. KEBAB. BI-BOB. Hvad er det, vi snakker om?
"Jeg vil i maskinen! Jeg trænger til at få mine lunger pustet op. Jeg vil altså i maskinen! Giv mig nu den BI-BOB," råber den gråblege, klamtsvedende patient i sengen, som portøren lidt febrilsk skubber af sted ned ad gangen.
Sygeplejersken tager imod patient og portør og viser dem ind på stuen, hvor "maskinen" allerede står klar. Sygeplejersken tager over, og portøren lister hurtigt ud ad døren.
Med mere end fem års erfaring i behandlingen har personalet efterhånden vænnet sig til, at patienten gang på gang selv spørger efter maskinen. Den gråblege patient ved, at den før har reddet hans liv.
Non Invasiv Ventilation (NIV), også kendt som Bilevel Positiv Air Pressure (BI-PAP)-behandling, har siden 1998 været et tilbud i Ribe Amt til patienter indlagt med bl.a. kronisk obstruktiv lungesygdom (KOL) i eksacerbation. De første to år fandt behandlingen alene sted i intensivt regi, men siden 2000 er behandlingen foregået på en almindelig lungemedicinsk sengeafdeling, Afdeling 263 på Sydvestjysk Sygehus i Esbjerg, som råder over fire BI-PAP-maskiner. Mange andre steder i landet gives behandlingen stadig kun i intensivt regi.
Fordele ved behandling i stationær afdeling
Patienten kan behandles på sengeafdelingen og undgår herved stresset ved at være indlagt på en intensivafdeling. BI-PAP-behandlingen sættes tidligere i gang, hvorved flere patienter undgår respiratorbehandling med intubation.
En engelsk undersøgelse lavet på baggrund af 236 indlæggelser af patienter med eksacerbation af KOL behandlet med noninvasiv ventilation viser, at ca. 44 pct. undgår intubation, da den respiratoriske acidose behandles tidligt i forløbet, hvorved indlæggelsestiden også reduceres (1,3). Samme undersøgelse viser også, at mortaliteten nedsættes med 50 pct. (5).
Patienterne i BI-PAP-behandling ligger blandt de andre medicinske patienter, så behandlingen på den måde afmystificeres. Maskinen bliver en del af patienternes hverdag og opleves ikke som en intensiv behandlingsform. Det, at patienterne ikke oplever behandlingen som intensiv terapi, er måske medvirkende til, at de er lettere at mobilisere, så mange immobilisationskomplikationer kan forebygges. Vi oplever også, at patienterne selv beder om at blive "lagt i maskinen," fordi de selv mærker, at det hjælper dem.
Der er også en økonomisk gevinst, fordi en stationær sengeplads er billigere end en intensiv (5).
Krav til opstart af BI-PAP-behandling
Da vi begyndte BI-PAP-behandling, måtte sygeplejetimerne opnormeres lidt, fra 1,0 til 1,17 pr. patient.
Sygeplejerskerne skulle oplæres til at tage arteriepunktur. Efter et års ansættelse tilbydes sygeplejersker et endagskursus ved anæstesiolog i at tolke blodgasanalyser med henblik på at regulere BI-PAP-indstillingerne. Samtidig undervises de af en erfaren sygeplejerske i at yde sygepleje til patienter i BI-PAP-behandling. Gennemført undervisning udløser et funktionstillæg, der gives pga. den specifikt tilegnede kompetence.
Det øvrige plejepersonale undervises og oplæres i den daglige sygepleje til patienter i BI-PAP-behandling. Det omfatter særligt observationer i forbindelse med spisesituationer og personlig pleje. Undervisningen foregår hos patienten, og kompetencen udvikles i løbet af 3-6 måneder.
BI-PAP-behandling kræver døgndækning med læger samt erfarne sygeplejersker, der forstår patientens og maskinens signaler og kan handle derpå. Den kræver desuden mulighed for at få foretaget blodgasanalyser og røntgenundersøgelse af thorax døgnet rundt.
Et typisk patientforløb
Et patientforløb i forbindelse med modtagelse og opstart af BI-PAP vil typisk foregå sådan:
Patienten bliver meldt direkte fra skadegangen eller anden sengeafdeling, og en sygeplejerske på lungemedicinsk afdeling står klar til at modtage døgnet rundt. Der skal foreligge arteriepunktur og røntgenundersøgelse af thorax inden ankomsten. Patienten skal være vågen og i stand til at samarbejde.
Patienten er ofte tydeligt påvirket af sin akutte respiratoriske acidose. Det kan være i form af påvirket sensorium med sløvhed eller en rodende og urolig patient pga. følelsen af mangel på luft. Ofte er patienten udtrættet efter flere dages kamp og begrænset søvn, så alle hjælpemuskler er i brug.
Patienten trækker kun vejret ganske overfladisk, så luftskiftet er begrænset, selvom patienten trækker vejret op til 40 gange i minuttet. Patienten kan være klamtsvedende, perifert kold, have en dårlig ansigtskulør og cyanose af både fingre og læber.
BI-PAP-maskinen er klargjort forinden, og den sættes i første omgang på en standardindstilling. Roligt og konkret forklares patienten, hvordan masken kan hjælpe ham med at trække vejret og få luft igen.
Patienten skal vænne sig til masken, så i begyndelsen holdes den løst for mund og næse, samtidig med at en sygeplejerske sidder på sengekanten og holder patienten i hånden. Det er yderst vigtigt at blive ved patienten og udvise ro og kompetence, da de fleste patienter er meget angste.
Patienten skal være lejret højt siddende i sengen med aflastende puder, så han ikke bruger ilt og energi på at spænde musklerne, og så der er så frie luftveje som muligt.
Den perifere iltmætning følges fra begyndelsen, og ilttilførslen justeres, så den er sufficient.
De fleste patienter vænner sig hurtigt til masken, der efterhånden monteres, så den sidder tæt uden at klemme og være ubehagelig. Masken skal spændes individuelt, have den rigtige størrelse og justeres løbende. Vi er opmærksomme på at forebygge tryksår på udsatte steder som f.eks. næseryg og kinder.
Den medicinske behandling påbegyndes straks. Vi giver B2-agonister (Ventoline) på masken for at afhjælpe eventuelle bronkospasmer, hjælpe til udluftning af CO2 og sikre optimal iltning.
Efter opstart af BI-PAP falder patienten måske i søvn pga. udmattelse. Vi sidder ikke fast vagt hos patienten, men patienten observeres tæt. Efter ca. en time tager vi en ny arteriepunktur som kontrol, og sygeplejersken finindstiller selv BI-PAP-maskinen. Sygeplejerskerne på afdelingen er specielt oplært i disse finindstillinger, så behandlingen tager afsæt i hver enkelt patient og ikke i standardindstillinger. Er sygeplejersken usikker på indstillingerne, konfereres med læge eller sygeplejerskekolleger.
Det er vigtigt, at patienten føler så lidt ubehag som muligt, men da langt størsteparten kan mærke, at behandlingen hjælper, tolererer de bedre de gener, der ikke kan undgås. Patienter, der har svært ved at samarbejde med maskinen, kan evt. få lidt afslappende medicin, men meget kan klares ved rolig adfærd og nærhed. Pårørende kan også støtte ved at være i nærheden og ved at holde i hånd. I enkelte situationer har vi fast vagt, men det hører til sjældenhederne og bedømmes i situationen.
Tørst og tørhed i munden er en af de gener, de fleste giver udtryk for. Vi skal hyppigt hjælpe patienten ud af masken for at give ham eller hende noget at drikke. Munden vædes, læberne smøres, og hvis en evt. protese generer, tages den ud, da masken kan trykke på gummerne. Vi hjælper patienten med at spise og drikke og følger nøje indtaget på kostregistreringsskema. I de tilfælde, hvor det er påkrævet, anlægger vi ernæringssonde og supplerer med sondemad, gerne allerede efter første døgn.
En stor fordel ved BI-PAP-behandlingen er muligheden for mobilisering med masken på. Patienten kan komme op på toiletstol, op at sidde i lænestol og også gå en lille tur rundt for enden af sengen, så mange af immobilisationskomplikationerne forebygges.
Patienten kan faktisk tale med masken på, men opmærksomheden skal skærpes for at forstå, hvad der bliver sagt. Patienten er vågen og har mulighed for at give pårørende et kram og lytte med ved samtaler.
Vi er meget opmærksomme på patientens bevidsthedsniveau, da der er risiko for, at patienten glider over i en CO2-narkose. Patienten må ikke bare få lov til at sove, fordi han er træt, men skal vækkes i ny og næ.
Patientens tilstand følges klinisk tæt hele døgnet med arteriepunktur og måling af iltmætning og respirationsfrekvens. Når patienten er i bedring, begynder vi at trappe ham ud af BI-PAP-maskinen. Vi hjælper patienten med at økonomisere med sine kræfter og luften ved at overtage nogle af de fysiske gøremål og give god tid med de pauser, der skal til. Patienten får i begyndelsen nasal ilt eller ilt på venturi-maske ved måltiderne, og det giver sig hurtigt udtryk, hvis han har brug for masken igen. Mange patienter beder faktisk selv om at få den på igen.
Ord på angsten
Vi oplever, at der er patienter, der har svært ved at give slip på masken. De er angste for, om de kan klare sig uden. Der ligger en pædagogisk opgave i at få patienten til at sætte ord på det, han er bange for, og på hans følelser, da han havde det allerdårligst, angsten, som mange KOL-patienter og deres pårørende har oplevet. Vi skal forsøge at få dem til at sætte ord på og give dem redskaber til at komme videre, men angsten vil ofte sidde i baghovedet og lure.
Efter at have arbejdet målrettet med denne behandlingsform, har vi erfaret, at BI-PAP-behandling til KOL-patienter på en almindelig sengeafdeling er uhyre effektiv og værd at tilstræbe frem for behandling i intensivt regi, hvis patientens tilstand tillader det. Det har vist sig, at det er yderst sjældent, at vore patienter ikke har kunnet behandles sufficient i afdelingen og har måttet overflyttes til intensivafdelingen og evt. respiratorbehandles.
BI-PAP-behandlingen på en helt almindelig lungemedicinsk afdeling kan for nogle være deres eneste chance for at overleve, hvis de er for kronisk syge til at komme i respirator. BI-PAP-behandlingen er livsforlængende, og for nogle lindrende i den sidste tid. Vi ser dagligt bedring af patienter i BI-PAP, og de kommer langt hurtigere til kræfter end de, der har ligget i respirator og været immobile og evt. har pådraget sig en infektion.
BI-PAP er en overtryksventilation. I modsætning til C-PAP, hvor der er det samme konstante lufttryk på inspiration og eksspiration, er der ved BI-PAP et højere regulerbart lufttryk ved inspirationen end ved eksspirationen. Luften gives gennem en tætsluttende maske over patientens næse og mund. Patientens egen respiration understøttes, dvs. at det er patienten selv, der trækker vejret, mens maskinen leverer ekstra luft, som patienten ikke ville kunne få ved egen hjælp.
Formålet med overtryksventilationen er at behandle den respiratoriske acidose, som specielt KOL-patienter indlægges med. Det gøres ved at skabe grundlag for en øget udluftning af CO2, behandle hypoxien, normalisere pH og derved genoprette syre-base-status. Behandlingen anvendes også for at afhjælpe udtrættede patienter.
Indikationerne for opstart af BI-PAP-behandling på Sydvestjysk Sygehus Esbjerg er ifølge Lungemedicinsk afdelings interne NIV-instruks, at:
- patienten har svær dyspnø med brug af alle respirationsmuskler
- respirationsfrekvens over 24 i minuttet
- blodgasanalyser viser pH under 7,35 og over 7,25
- pCO2 over 7,5 kPa.
En forudsætning for at kunne behandle er, at patienten er vågen og kan samarbejde, har spontan respiration og frie luftveje. Patienten skal være undersøgt for pneumonthorax og hypotension, der er kontraindicerende.
Flere undersøgelser har vist, at patienter med KOL i eksacerbation i fremtiden vil lægge beslag på et stigende antal senge i det danske sundhedssystem (1). Samtidig er der stigende evidens for, at medikamentel behandling kombineret med BI-PAP er en optimering af behandlingen frem for kun den medikamentelle, som har været den gældende behandling i en årrække (1-3). Undersøgelser fra bl.a. England viser desuden, at hvis BI-PAP-behandlingen af en KOL-patient foregår i en almindelig lungemedicinsk sengeafdeling frem for i intensivt regi, minimeres indlæggelsestiden (1,3,4).
Jette Lind, Hanne Ellegaard og Sidsel Bentzon-Tilia er ansat på Lungemedicinsk afdeling, Sydvestjysk Sygehus Esbjerg.
Litteratur
- Eriksen N, Hansen EF, Munch EP, et al. Kronisk obstruktiv lungesygdom. Ugeskr Laeger 2003;165(37):3499-3502.
- Vanpee D, Delaunois L, Gillet J-B. Non invasive positive pressure Ventilation for exacerbation of chronic obstructive pulmonary patients in the emergency department. Eur J Emerg Med 2001;(8):21-5.
- Lightowler JV, Wedzicha JA, Elliott MW, et al. Non-invasive positive pressure ventilation to treat respiratory failure resulting from exacerbations of chronic obstructive pulmonary disease: Cochrane systematic review and meta-analysis. Br Med J 2003;326:185-9.
- Plant PK, Owen JL, Elliott MW. Early use of non-invasive ventilation for acute exacerbations of chronic obstructive pulmonary disease on general respiratory wards: a multicentre randomised controlled trial. Lancet 2000;355:1931-5.
- Plant PK, Owen JL, Parrott S, et al. Cost effectiveness of ward based non-invasive ventilation for acute exacerbations of chronic obstructive pulmonary disease: economic analysis of randomised controlled trial.
Br Med J 2003;326:956-9.
Lind J, Ellegaard H, Bentzon-Tilia S. Intensive treatment of COPD patients in general wards. Sygeplejersken 2006;(12):38-41.
Within the Region of Ribe, COPD patients in general pulmonary medical wards have for almost five years been offered respiratory acidosis treatment including non-invasive ventilation. The ward nurses are responsible for the care of the patients and for part of their treatment, based on their clinical condition and blood gas status, and are also fully responsible for setting up the BiPAP machines. This has turned out to be an advantage, both in a human sense and socio-economically. We experience shorter hospitalisation and faster recovery.
This article is based on staff experience as well as evidence based studies of the NIV treatment.
Keywords: NIV/BiPAP treatment, respiratory acidosis, COPD patients, the Department of Pulmonary Medicine in Esbjerg.
