Sygeplejersken
Patienten i centrum ved accelereret laparoskopisk nefrektomi
Artiklen henvender sig til sygeplejersker med interesse for accelererede patientforløb. Hovedbudskabet er, at accelererede forløb ved laparoskopisk nefrektomi nedsætter den gennemsnitlige indlæggelsestid til et døgn, og patienterne er tilfredse med forløbet. Artiklen bygger på en undersøgelse på urologisk afdeling, Regionshospitalet i Viborg.
Sygeplejersken 2007 nr. 24, s. 54-60
Af:
Mette S. Jakobsen, afdelingssygeplejerske,
Lars Lund, overlæge, dr.med.,
Morten Jønler, overlæge, ph.d.,
Jens Ole Dich, overlæge

Foto: Kissen Møller Hansen
En 78-årig herre sidder i sin morgenkåbe på kanten af hospitalssengen. Han er netop kommet tilbage fra opvågningen efter at have fået fjernet sin nyre og skal nu ud og stå på gulvet. Samme aften sidder han veltilpas ved bordet sammen med de andre patienter og spiser aftensmad. Næste dag over middag tager han hjem.
Nye operations- og anæstesimetoder, bedre kirurgisk teknik og forbedret postoperativ smertebehandling har igennem de seneste årtier gjort selv større operationer mindre farlige og det postoperative forløb lettere at udholde. Dette gælder også for nefrektomier, der som oftest foretages pga. en kræftknude i nyren eller nyrebækken, men kan også være på benign indikation ved f.eks. sten eller udslukt nyre.
På urologisk afdeling ved Regionshospitalet i Viborg foretages nefrektomi i accelererede operationsforløb
(se boks 1). Da undersøgelser påpeger, at man bør udnytte den laparoskopiske tekniks fordele i kombination med det accelererede koncept såvel i forhold til operationen og indlæggelsestiden som til overlevelsen (3,4), er det vores mål at foretage flest mulige nefrektomier ved hjælp af laparoskopisk metode.
Accelererede operationsforløb kaldes det smerte- og risikofrie operationsforløb. Det er en "pakkeløsning" som indeholder en multimodal intervention, hvor man i et tæt tværfagligt samarbejde mellem kirurger, anæstesiologer og kirurgiske sygeplejersker optimerer de faktorer, der har betydning for det postoperative forløb. Det drejer sig om grundig præoperativ information, forberedelse og medinddragelse af patienten, forbedret smertebehandling, tidlig oral ernæring og mobilisation og reduktion af det kirurgiske stressrespons (1,2). Litteraturen har vist, at dette fører til hurtig rehabilitering, nedsat morbiditet og dermed nedsat hospitaliseringsbehov og rekonvalescens (1).
 Formålet med den minimalt invasive kirurgi kombineret med det accelererede operationsforløb er at forbedre og afkorte indlæggelses- og operationsforløbet for patienterne (5,6).
Formålet med den minimalt invasive kirurgi kombineret med det accelererede operationsforløb er at forbedre og afkorte indlæggelses- og operationsforløbet for patienterne (5,6).
Der er ikke tidligere offentliggjort erfaringer ved accelererede operationsforløb til laparoskopisk nefrektomi i Danmark.
Derfor ønsker vi i denne artikel dels at præsentere vores forberedelser til nefrektomi-regimet på urologisk afdeling i Viborg, dels at præsentere resultater fra en projektperiode, hvor bl.a. indlæggelsestider, patienttilfredshed og patientgener som smerter, kvalme og træthed ved nefrektomi-regimet er undersøgt.
Nefrektomi-regimet på urologisk afdeling, Viborg, har siden efteråret 2005 været et permanent behandlings- og plejeregime.
Desuden er det et tværfagligt projekt med dataopsamling under indlæggelsen og den første måned efter operationen. Vi besluttede efter projektperioden, at vi i den første tid efter overgang fra projekt til permanent regime ville fortsætte med dataopsamling, for at vi til stadighed kan dokumentere og kvalitetssikre vores behandlings- og plejeregime.
Det vigtige forarbejde
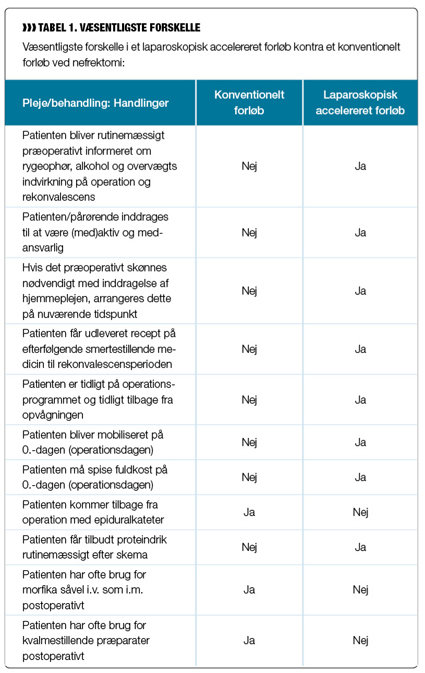
De væsentligste ændringer i et laparoskopisk accelereret forløb kontra et konventionelt forløb ved nefrektomi er skitseret i tabel 1. De beskrevne ændringer stiller store krav til såvel behandlere som plejepersonale, og i afdelingen brugte vi ca. tre måneder på at forberede introduktionen af det nye nefrektomi-regime. Flere undersøgelser har vist, at sygeplejersker er skeptiske over for accelererede regimer og bekymrede for, at den psykiske pleje, omsorg og information ikke kan varetages ved korttidsindlæggelser. Undersøgelserne viste også, at patienterne havde det langt bedre, end sygeplejerskerne forventede (7,8).
I forsøget på at imødegå evt. samme bekymring hos vores personale anvendte vi megen tid og energi i undervisning af såvel behandler- som plejegruppe. De involverede plejegrupper blev undervist i hovedprincipperne i accelererede plejeprogrammer (se skema 1) og standardplejeplaner. Diverse informationsmateriale til alle implicerede blev udarbejdet ikke kun til personalet på operationsafdelingen, narkosen og opvågningen, men også til praktiserende læge og hjemmeplejen.
Præoperativt: 2-3 uger inden operationen
- Patienten/pårørende/netværk inviteres til præoperativ samtale med sygeplejerske og læge i afdelingen.
- Der gives grundig information med gennemgang af indlæggelsesforløbet, "hvad er det accelererede operationsforløb." Patientpjece udleveres.
- Målene for mobilisering, ernæring, smertebehandling, udskrivelse mv. gennemgås.
- Patienten opfordres til at være aktiv og (med)ansvarlig.
- Skønnes det allerede på nuværende tidspunkt, at patienten får brug for hjemmeplejen efter udskrivelse, arrangeres dette.
- Der tales meget med patienten om forebyggelse vha. rygestop, minimere overvægt og alkohol fra dette tidspunkt og indtil udskrivelsen.
- Der udleveres recept på smertestillende medicin, som skal bruges efter udskrivelse til hjemmet.
- Der udleveres opskrift på proteindrik, som anbefales, 1-2 glas dagligt inden operationen.
Indlæggelsesdagen - præoperativt - Patient og pårørende får gentaget information fra det præoperative møde.
- Der udleveres proteindrik x 2.
- Patienten klargøres til operation med blodprøver, ekg, narkosetilsyn. Patienten raseres og får renset navle pga. den laparoskopiske teknik.
- Patienten udstyres med støttestrømper.
- Patienten udrenses med elektrolytblanding (phosphoral).
- Patienten informeres om faste- og tørsteregler, hvis BMI over 35, da faste fra midnat, alle andre bør drikke tynd saft eller vand indtil kl. 06.00. Det er veldokumenteret, at det præoperative forløb forbedres ved indtagelse af kulhydratholdige væsker op til to timer før anæstesi.
Operationsdagen - postoperativ - Patienten får ikke rutinemæssigt beroligende medicin.
- Patienten får tromboseprofylakse.
- Patienten får præ-medicin i form af Panodil og diclon.
- Patienten opereres via minimal invasiv kirurgi i form af laparoskopisk teknik, stressreducerende procedurer, som giver færre postoperative smerter, organdysfunktion og morbiditet.
- Patienten får en optimeret anæstesi og multimodal smertebehandling.
- Patienten får inj. Zofran 4 mg/ml samt inj. Fortecortin 8 mg/ml, dette reducerer smerte og kvalme/opkastning, mindsker træthed og øger tempoet i rehabiliteringsprocessen.
- Patienten får ingen epidural smertebehandling, da denne påvirker og nedsætter patientens mobilitet.
- Patienten får fast smertestillende; tablet paracetamol og tablet diclon, samt p.n. morfin og mandolgin.
- Patienten er kortvarigt på opvågningen.
- Patienten kommer umiddelbart efter ankomst fra opvågningen ud at stå på gulvet.
- Patienten skal sidde ved bordet til aftensmad.
- Patienten skal være oppe to timer samme aften og gå en lille tur på stuen.
- Patienten skal spise almindelig mad og drikke ½ -1 liter inkl. 1-2 proteindrik.
1. postoperative dag - Patienten får kl. 07.00. fjernet kateter, dræn og drop, medmindre tilstand eller journalnotat frembyder andet.
- Patientens diurese observeres, ligeledes om der er flatus samt almindelige tarmlyde.
- Patienten skal i dagligstuen og have morgenmad.
- Patienten skal i brusebad, er oppe i alt otte timer, inkl. gåtur på gangen i dag- og aftenvagt.
- Patienten spiser almindelig mad og drikke maks. 2 liter inkl. proteindrik.
- Patienten skal opfordres til hvile indimellem.
- Patientens udskrivelse planlægges ved stuegang til samme dag over middag eller næste formiddag.
- Patienten får udskrivelsessamtale med kontaktsygeplejerske/læge.
- Patienten får udleveret spørgeskema til 30. dag og informeres om telefonisk kontakt ca. 10. dag, ved skønnet behov kontaktes patienten endvidere ca. 4. postoperative dag.
- Patienten udskrives, forudsat alle funktioner er i orden, samt at hjemmeplejen er adviseret ved behov.
2. postoperative dag - Patienten følger samme program som 1. postoperative dag
Ud over standardplejeplan blev der udarbejdet tjeklister, praksisbeskrivelser og nøgleanbefalinger, som detaljeret beskriver de daglige mål for sygeplejen, dokumentation samt kvalitetsudviklingen af de accelererede laparoskopiske forløb (se boks 2).
Supplerende materiale til dokumentation og kvalitetsudvikling af de accelererede laparoskopiske forløb til nefrektomi kan rekvireres på Regionshospitalet Viborgs hjemmeside; www.sygehusviborg.dk eller via Rigshospitalets perioperative enhed; periopsygepleje.dk
Ændrede plejebehov
Sygeplejen ændrer sig i forbindelse med indførelse af accelererede patientforløb. Patienten er en aktiv medspiller og er (med)ansvarlig for eget sygdomsforløb. For at patienten kan gøres (med)ansvarlig for hurtig genoptagelse af normale funktioner såsom mobilisering og ernæring, kræver det, at personalet bruger megen tid på at informere og motivere både før og efter operationen samt inddrager de pårørende.
I praksis er det sådan, at patienten og dennes pårørende præoperativt kommer til samtale i afdelingen 2-3 uger forud for operationen af 1-1,5 times varighed. Postoperativt kontaktes patienten på 4. dag samt to uger postoperativt med en varighed fra 10 til 20 minutter pr. kontakt. Endelig sender patienten spørgeskema retur til afdelingen fire uger postoperativt.
Kontinuiteten sikres via kontaktpersoner, der har ansvaret for, at nefrektomi-regimet overholdes.
Beskrivelse af undersøgelsen
Undersøgelsen
I undersøgelsesperioden fra den 1. november 2005 til den 30. april 2007 udførte vi 41 laparoskopiske nefrektomier, hvoraf otte patienter blev konverteret til åben operation pga. adhærencer, tumorstørrelse eller peroperativ blødning. De patienter, der blev konverteret, er ikke medtaget i det statistiske materiale på nær antal indlæggelsesdage. De er udelukkende beskrevet ud fra det faktum, at planlagte og afstemte mål giver sekundær acceleration til andre patientgrupper. De patienter, der på forhånd var planlagt til åben kirurgi, indgik ikke i undersøgelsen.
Syv af de inkluderede 33 patienter (21 pct.) var i højrisikogruppe, bedømt af anæstesilæger forud for indgrebet. Gennemsnitsalderen for de 33 patienter var 62 år (17-85 år).
Metode
Data blev indsamlet med det formål at belyse, hvordan det var gået patienten i det tidlige postoperative forløb samt efter to og fire uger postoperativt; er patienterne tilfredse, velinformerede, smertefri, i fysisk aktivitet, klar til den tidlige udskrivelse" Og hvad med trætheden, rekonvalescens og genindlæggelser"
Dataopsamlingen er bl.a. foretaget ud fra registreringer fra patientjournaler og VAS-skala, hvor smerter blev vurderet flere gange i hver vagt med henblik på optimal smertedækning. Ingen patienter blev smertebehandlet via epiduralkateter.
Patienterne er interviewet og har svaret på et spørgeskema ud fra en struktureret interviewguide, der har om-handlet specifikke områder som smerter, kvalme, og træthed. Der er stillet spørgsmål med svarmulighederne fra ingen til meget. Endelig har auditmetoden været brugt blandt personalet.
Resultater
Atten måneder efter indførelsen af accelererede operationsforløb er den postoperative indlæggelsestid ved de laparoskopiske nefrektomier mediant et døgn (spredning 1-3 døgn).
I forhold til de åbne nefrektomier ses, at den postoperative indlæggelsestid mediant er 3,5 døgn, (spredning 2-9 døgn).
Ingen patienter fik hjerte- eller lungekomplikationer i undersøgelsesperioden, to patienter blev efter åben nefrektomi reopereret pga. blødning.
Ingen patienter, som fik foretaget laparoskopisk nefrektomi, blev reopereret.
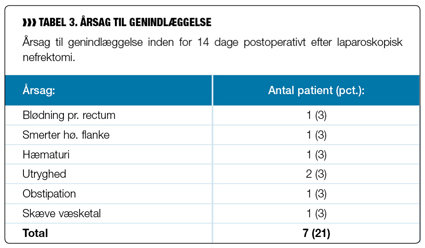
Syv patienter (21 pct.) blev genindlagt, årsagerne var meget varierende (se tabel 3).
På spørgsmålet, om patienterne var tilfredse med indlæggelsen, svarede samtlige ja, og i forhold til, hvorvidt der var tilfredshed med udskrivelsestidspunktet, svarede 29 ud af 33 (88 pct.), at de var klar til at gå hjem.
De resterende fire patienter (12 pct.) ønskede en ekstra dag. Patienterne tilkendegiver også - såvel to som fire uger postoperativt - meget stor tilfredshed med den mundtlige og skriftlige informationsmængde.
Samtlige 33 patienter svarede, at de havde ingen til lette smerter og kvalme, hvorimod 18 ud af de 33 patienter (55 pct.) udtrykte, at de var fra lidt til meget trætte. Flere af patienterne angav, at de var mere trætte end normalt.
Mobilisering, kvalme, smerter, kost
Patienten er i regimet ude af sengen mediant to timer efter operationen, hvorefter mobiliseringsgraden stiger dag for dag (se tabel 2). Ingen patienter blev sengebadet, og alle patienter fik fjernet diverse slanger 1. postoperative dag om morgenen, hvilket letter mobilisering (se tabel 2).
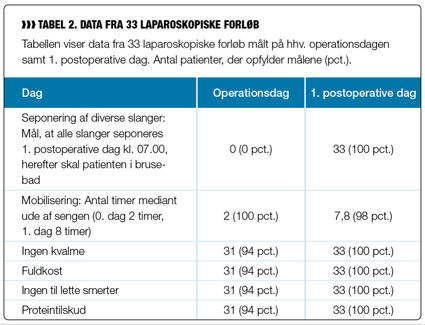
Kvalme og smerter er normalt et udtalt problem, men efter indførelsen af det standardiserede koncept har minimalt få patienter, smerter og kvalme (se tabel 2).
Patienterne får almindelig fuldkost fra operationsdagen, ligeledes indtog 31 af patienterne (94 pct.) det anbefalede proteintilskud på operationsdagen (se tabel 2). 31 af 33 patienter havde ingen til lette smerter på operationsdagen (se tabel 2).
Efter udskrivelsen
Efter udskrivelsen kunne samtlige patienter klare sig på den udleverede medicin, og funktionsniveauet var for 29 patienter (88 pct.) uændret til let nedsat i forhold til deres habituelle tilstand.
Patienterne har ikke følt sig forhindret i daglige aktiviteter til trods for en følelse af øget træthed. Der gik i gennemsnit fire døgn, inden patienterne genoptog deres daglige aktiviteter som at lave mad, gøre rent, cykle og gå ture.
Undersøgelsen viste ikke overraskende, at langt de fleste patienter (2/3) var ude af arbejdsmarkedet pga. alder. Den sidste 1/3 genoptog arbejdet fra 8. til 53. postoperative dag - med et gennemsnit på 25 dages sygemelding. Dette er et område, der med fordel kan optimeres yderligere, men det vil kræve mere tid og kontinuerlig fokus at ændre, både i forhold til praktiserende læger, hjemmeplejen, netværket samt i det hele taget i samfundet generelt.
Diskussion af undersøgelsens resultater
Indlæggelsestid
Nationale undersøgelser viser, at den laparoskopiske indlæggelsestid er 5,2 dage vs. 9,8 dage ved åben operation. Ligeledes er både komplikationer og mortalitet lavere ved laparoskopi (3). Både i forhold til disse nationale tal og i forhold til tidligere resultater fra en seksårsperiode med åbne og laparoskopiske nefrektomier på Regionshospitalet Viborg (4) afspejler resultaterne en synlig gevinst i antal indlæggelsesdage. Indlæggelsestider ved laparoskopiske operationer i Viborg med de samme udskrivelseskriterier er således faldet fra fire døgn til et døgn, og de åbne operationer fra syv døgn til 3,5 døgn. Afdelingens mål ved laparoskopien var 2-3 døgns indlæggelse, som således har vist sig at kunne optimeres yderligere.
Genindlæggelse og ekstra dag
En genindlæggelsesprocent på 21 er en problemstilling, som vi må være meget opmærksomme på. Resultaterne stemmer godt overens med studierne fra colonkirurgien, der viser samme genindlæggelsesfrekvens. Samtidig mente en del colonkirurgiske patienter i den accelererede gruppe, at de ikke var klar til udskrivelse og ønskede en længere indlæggelse (2,10). Også hos 12 pct. af vores patienter var ønsket en ekstra indlæggelsesdag. Et væsentligt indsatsområde i fremtiden bliver derfor at videreudvikle konceptet, så der opnås tryghed ved udskrivelsestidspunktet.
Mobilisering og tarmfunktion
Det er et stort fremskridt, at patienterne bliver "slangefri" tidligt i forløbet, hvilket gør mobiliseringen lettere. Patienterne spiser almindelig kost, som minimerer kvalme og øger velværet samtidig med, at man langt hurtigere kommer tilbage i den tidligere habituelle tilstand.
Reetablering af tarmfunktionen har stor betydning for velbefindendet og lysten til at spise og drikke, og mens 95 pct. af de patienter, der får foretaget en colonresektion i et accelereret operationsforløb, har afføring inden for 48 timer (5), gik der i gennemsnit tre døgn, før patienter, der bliver nefrektomeret, har afføring. Årsagen til dette er formentlig, at alle patienter blev udrenset med elektrolytblanding for at øge oversigtsforholdene ved den laparoskopiske teknik, samtidig med at risikoen ved en evt. tarmperforation minimeres. Ingen nefrektomipatienter fik rutinemæssigt laksantia postoperativt. Det er dog et vigtigt område kontinuerligt at have fokus på og om muligt optimere således, at patienternes velvære og habituelle tilstand kommer tilbage hurtigst muligt.
Udviklingsmuligheder
En anden udfordring er at opgradere såvel den præ- som postoperative periode, da man i dag ved, at patienter kommer sig langt hurtigere med færre komplikationer til følge, hvis den præoperative periode overholdes, dvs. at patienten 2-3 uger inden operationen er optimalt forberedt. Der er mange muligheder og medier, som kan benyttes: patientinformation kombineret med video, billedbog, patientseminar, telefonsamtaler, kontrolbesøg eller ude-funktion, hvor en erfaren sygeplejerske fra det accelererede team tilser patienten i eget hjem. Her forberedes patienterne på indgrebet og tiden efter.
Ændret sygepleje
Der er langt færre somatiske plejeopgaver i de laparoskopisk accelererede nefrektomiforløb end ved de konventionelle. Til gengæld er der flere informative opgaver, og sygeplejerskens rolle bliver overvejende at støtte, vejlede og informere patienterne. Samlet giver accelererede forløb en besparelse i plejetid, men plejebehovet på de enkelte indlæggelsesdage vokser, fordi opgaverne er meget koncentreret på få dage (9). Og de accelererede patientforløb kræver konstant opmærksomhed på patienten, hvis planen og målene skal overholdes.
En ekstra indlæggelsesdag
Der er ændret meget ved plejepersonalets og lægernes tradition for og holdning til udskrivelsestidspunktet, i takt med at patienterne kommer sig hurtigere. Men litteraturfundene om, at der kan være en tendens til, at personalet - på trods af, at udskrivelseskriterierne er opfyldt - lader patienten forblive indlagt (8), falder fint i tråd med en intern audit hos os, hvor personalet blev spurgt om deres mening vedrørende det accelererede patientforløb.
85 pct. af personalet svarede, at det accelererede patientforløb er en nødvendighed for patienten, 95 pct. mener, der er fordele for patienten som f.eks. færre komplikationer, bedre smerte- og kvalmebehandling, at patienterne er godt forberedt til operation, at de mobiliseres og spiser langt hurtigere, hvilket jo er afgørende for, at udskrivelsestidspunktet kan optimeres.
Sammenholdt med, at 12 pct. af patienterne i undersøgelsen ønskede en ekstra indlæggelsesdag, har vi haft mange diskussioner om de krav og forventninger, vi stiller til patienterne - er de rimelige" Og for hvis skyld indfører vi det accelererede regime"
Udfordring
Fremtidens store udfordring bliver efter vores mening derfor fortsat at udvikle kompetencer til at kunne agere i det spændingsfelt, der er mellem effektivitet og nærvær.
Konceptet "det accelererede operationsforløb" hviler på solid evidens med mærkbare resultater og med nedsat komplikationsrisiko og rekonvalescens. Erfaringer viser imidlertid, at implementeringen går langsomt, men når vi ved, at "hvis bedre er muligt, er godt ikke godt nok," må konklusionen fortsat være, at vi indfører det accelererede regime for patientens skyld samtidig med de sekundære gevinster, konceptet giver de resterende inter-essenter.
Meget at vinde for patienten
Undersøgelsen har samlet vist, at målene for de laparoskopiske nefrektomier er realistiske og opnåelige på grund af, at alle faktorer er blevet optimeret, så patienterne fik hele behandlingspakken. Der er derved meget at vinde for patienter, der skal have fjernet nyren, i et accelereret forløb. Patienterne kommer sig hurtigere, går langt tidligere hjem og genvinder lettere deres funktionsniveau. De er velinformerede og tilfredse med forløbet.
Der er langt færre somatiske plejeopgaver end ved de konventionelle forløb, til gengæld er der flere informative opgaver, som er koncentreret på få dage. Det er en ændring, som giver udfordringer for sygeplejen, men de velfungerende indlæggelsesforløb med friske og tilfredse patienter har medført stor motivation hos personalet med større arbejdsglæde til følge.
Mette S. Jakobsen er ansat som afdelingssygeplejerske på urologisk afdeling, Regionshospitalet Viborg.
Lars Lund og Morten Jønler er overlæger samme sted. Jens Ole Dich er overlæge på anæstesiologisk afdeling, Regionshospitalet Viborg.
Litteratur
- Kehlet H. Accelererede operationsforløb. En faglig og administrativ udfordring. Ugeskr Læger 2001;163:420-4.
- Hjort Jakobsen D, Christiansen PS, Hallin M. Det optimale udskrivelsestidspunkt efter colonkirurgi. Sygeplejersken 2007;11:54-7.
- Firoozfard B, Christensen T, Bendixen A et al. Nefrektomi i Danmark 2002-2005. Ugeskr Læger 2006;168:1526-8.
- Lund L, Jønler M, Bisballe S. Åbne og laparoscopiske nefrektomier ved en amtsurologisk afdeling - centralisering" Ugeskr Læger 2007;169:602-4.
- Basse L, Raskov HH, Hjort Jakobsen D, et al. Accelerated postoperative recovery program after colonic resection improves physical performance, pulmonary function and body composition. Br J Surg 2002;89:446-53.
- Kehlet H, Dahl JB. Anastesthesia, surgery and challenges in postoperative recovery. Lancet 2003;362:1921-8.
- Gyldengren A, Hjort Jakobsen D. Skepsis mod nye plejeprincipper. Sygeplejersken 2002;32:18-21.
- Wagner L, Carlslund AM. Kvinder og korttidsindlæggelser - en kvalitativ evaluering af hysterektomerede kvinders og personalets erfaringer med accelererede regime. København USCF;2002.
- Hjort Jakobsen D, Sonne E, Kehlet H. Ændret plejebehov ved accelereret kolonkirurgi. Sygeplejersken 2004;6:18-21.
- Hjort Jakobsen D, Sonne E, Kehlet H. Velinformerede patienter i accelererede forløb. Sygeplejersken 2004;19:36-8.
Jakobsen MS, Lund L, Jønler M, Dich JO. Accelerated laparoscopic nephrectomy puts the patient in focus. Sygeplejersken 2007;(24):54-60.
The introduction of accelerated laparoscopic nephrectomy has put patients at the centre of things. Thorough preparation produces perceptible improvements.
At the Department of Urology at the Regional Hospital in Viborg, accelerated surgery was launched on 1 November 2005. Accelerated laparoscopic nephrectomy puts the patient at the centre. Thorough preparation produces perceptible improvements.
18 months after surgery, perceptible advantages can be seen of the use of laparoscopic nephrectomy combined with accelerated surgery. Patients are mobilised better, experience less post-operative nausea and pain, and most are able to eat on the evening of the day they are operated.
The average stay of laparoscopic nephrectomy patients has fallen from four days to one. The patients are satisfied, and they and their relatives are often surprised by what they able to accomplish after surgery.
A secondary benefit was that those patients converted to open nephrectomy but who underwent accelerated surgery had they stay in hospital reduced by 3½ days in relation to previously.
One added bonus is considerably more cheerful patients, which makes for motivation, greater job satisfaction and sense of responsibility among staff.
Key words: accelerated surgery, nephrectomy, laparoscopic nephrectomy, nursing, postoperative nursing.
