Sygeplejersken
Erfaringer med kvalitetsvurdering af kliniske retningslinjer
Artiklen henvender sig til sygeplejersker med interesse for kliniske retningslinjer. Hovedbudskabet er, at kliniske retningslinjer bedst udarbejdes i et tæt samarbejde mellem erfarne kliniske sygeplejersker og sygeplejersker med uddannelse i videnskabelig metode. Artiklen er skrevet på baggrund af erfaringer med bedømmelse af evidensbaserede kliniske retningslinjer i det tidligere Århus Amt.
Sygeplejersken 2008 nr. 24, s. 56-60
Af:
Henriette Vind Thaysen, sygeplejerske, cand.scient.san.,
Hanne Mainz, sygeplejerske, cand.scient.san.,
Bodil Bjørnshave, sygeplejerske, cand.scient.san.,
Sussie Laustsen, cand.cur.,
Annette de Thurah, sygeplejerske, MPH

I 1998 besluttede chefsygeplejerskerådet i det tidligere Århus Amt, at sygehuse i amtet skulle arbejde med at monitorere den sygeplejefaglige kvalitet. Formålet var at sikre, at sygeplejen til enhver tid blev udført ud fra den bedst mulige evidens og på denne måde højne kvaliteten af den kliniske sygepleje. Projektet indebar, at der skulle udarbejdes kliniske retningslinjer baseret på forskningslitteratur, der efterfølgende skulle implementeres på amtets sygehuse (1).
Definition på en klinisk retningslinje
En klinisk retningslinje defineres som: "Systematisk udarbejdede udsagn, der kan bruges af fagpersoner og patienter, når de skal træffe beslutninger om passende og korrekt sundhedsfaglig ydelse i specifikke kliniske situationer" (2), og den kliniske retningslinje har til formål at sikre ensartet pleje og høj kvalitet af pleje og behandling (3). Før anbefalingerne fra kliniske retningslinjer implementeres, er det afgørende, at klinikerne ved, om de kan stole på, at anbefalingerne holder, hvad de lover. Det betyder, at kliniske retningslinjer skal leve op til nogle metodemæssige kvalitetskrav, før det går an at anbefale bestemte interventioner udført på grupper af patienter. Disse overvejelser var baggrunden for, at chefsygeplejerskerne i det tidligere Århus Amt i 2005 nedsatte en arbejdsgruppe, der skulle vurdere og metodisk godkende sygeplejefaglige evidensbaserede kliniske retningslinjer med henblik på at samle disse i en frit tilgængelig fælles database.
Arbejdsgruppens medlemmer repræsenterede sygehusene i det tidligere Århus Amt. Krav til gruppens medlemmer var, at de havde en uddannelse på kandidat- eller masterniveau samt klinisk viden og erfaring på ekspertniveau. Det var endvidere et krav, at medlemmerne havde konkret viden og erfaring med udarbejdelse af kliniske retningslinjer. Det var muligt at indsende kliniske retningslinjer tre gange årligt.
AGREE- instrumentet
Arbejdet med at godkende kliniske retningslinjer tog udgangspunkt i AGREE-instrumentet (Appraisal of Guidelines for Research and Evaluation), der er et fælles redskab til metodemæssig kvalitetsvurdering (5). AGREE er et resultat af et større internationalt samarbejde, der er systematisk udarbejdet og valideret (6). Danmark deltog i udarbejdelsen af AGREE-instrumentet med en repræsentant fra det daværende Sekretariat for Referenceprogrammer (SfR), og instrumentet og den tilhørende træningsmanual er oversat til dansk.
AGREE-instrumentet vurderer den overordnede metodiske validitet af den kliniske retningslinje, dvs. metodisk stringens og transparens, kvaliteten af afrapportering samt visse aspekter af anbefalingerne. AGREE-instrumentet vurderer ikke anbefalingens indflydelse på selve patientresultatet.
En klinisk retningslinje kan, ifølge AGREE-instrumentet, få følgende anbefalinger:
- Anbefales varmt - retningslinjen har en høj overordnet kvalitet.
- Anbefales (med forbehold for ændringer) - retningslinjen har en moderat overordnet kvalitet.
- Kan ikke anbefales - retningslinjen har en lav overordnet kvalitet.
I år 2000 blev der udarbejdet en skabelon for den kliniske retningslinje, i overensstemmelse med SfR's vejledning (3). Imidlertid erfarede arbejdsgruppen, at det var hensigtsmæssigt, at skabelonen tydeligere afspejlede AGREE-instrumentets strukturkrav. Skabelonen blev derfor revideret i 2006, så den dels sikrede kravene i AGREE-instrumentet, og endelig sikrede den, at patienten var i fokus. Skabelonen og manualen blev sendt til høring i relevante faglige fora. Skabelon og manual kan findes på Center for Kliniske Retningslinjers hjemmeside (se boks 1). 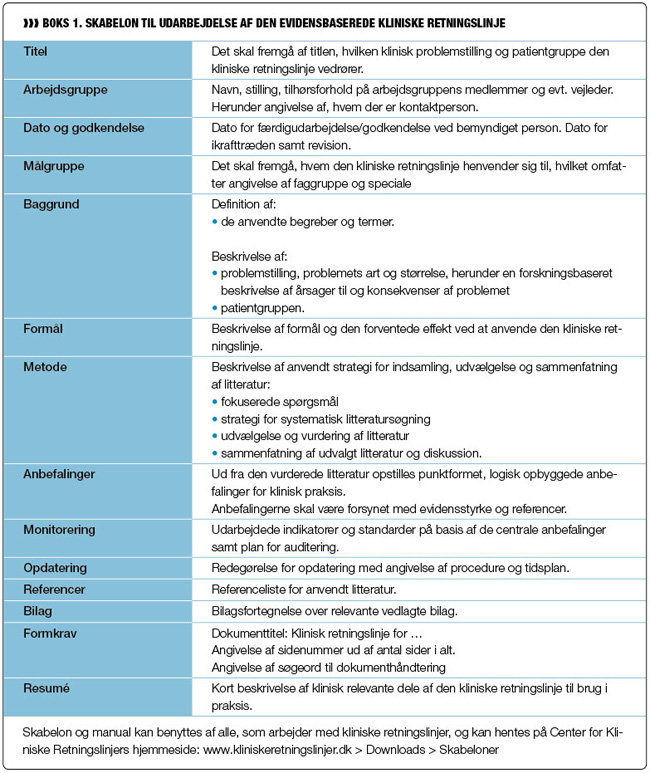
Kriterier for vurdering
Følgende kriterier skulle være opfyldt, for at den evidensbaserede kliniske retningslinje blev vurderet af arbejdsgruppen. Den skulle:
- følge skabelonen
- være baseret på forskningslitteratur med angivelse af evidensniveau og styrke
- som minimum være godkendt af afdelingsledelsen fra den pågældende kliniske afdeling
- være udarbejdet eller opdateret inden for de sidste to år.
- demonstrere, at sygehusledelsen var informeret om indsendelse af retningslinjen.
Såfremt disse krav ikke var opfyldt, blev den kliniske retningslinje returneret uden forudgående vurdering.
Vurderingen af de enkelte kliniske retningslinjer blev foretaget af minimum tre af arbejdsgruppens medlemmer for at sikre højest mulig reliabilitet i bedømmelsen (6). Tilbagemeldingen var skriftlig og bestod af en kopi af AGREE-vurderingen samt navnet på en kontaktperson fra arbejdsgruppen. Hvis retningslinjen ikke blev godkendt, fremgik årsagen af AGREE-vurderingen samt et følgebrev.
Den godkendte retningslinje blev returneret til den indsendende afdeling samt til sygehusledelsen på det respektive sygehus. Godkendte kliniske retningslinjer blev herefter tilgængelige på sundhed.dk
25 pct. godkendt første gang
I perioden januar 2006 - juni 2008 har arbejdsgruppen vurderet 25 kliniske retningslinjer (se tabel 1). Hovedparten af de indsendte retningslinjer har omhandlet en afgrænset specifik patientgruppe, mens enkelte har taget udgangspunkt i generiske problemstillinger som f.eks. håndhygiejne og temperaturmåling. Som det fremgår af boks 2, er seks kliniske retningslinjer i denne periode blevet anbefalet varmt og dermed godkendt til hjemmesiden på Sundhed.dk. Flere af de kliniske retningslinjer har været indsendt til vurdering to gange, og i løbet af arbejdsprocessen er i alt 11 kliniske retningslinjer anbefalet med forbehold for ændringer. Otte kliniske retningslinjer kunne ikke anbefales.
- Evidensbaseret klinisk retningslinje for håndhygiejne. Århus Universitetshospital - Skejby Sygehus: Sussi Laustsen, Elisabeth Lund Vibeke Dabelsteen, Dina Due, Trine Christiansen, Lene Jensen, Dorthe Toft Christensen.
- Evidensbaseret klinisk retningslinje for trykskadeforebyggelse. Århus Universitetshospital - Skejby Sygehus: Trykskadeforebyggelsesrådet, Århus Universitetshospital, Skejby: Anne Birgitte Vogelsang.
- Klinisk retningslinje for undersøgelse af dysfagi. Århus Universitetshospital - Århus Sygehus: Leanne Langhorn, Eva Eriksen.
- Evidensbaseret klinisk retningslinje for non-invasiv temperaturmåling hos voksne (+19 år) indlagte patienter. Århus Universitetshospital - Århus Sygehus: Annette de Thurah, Henriette Vind Thaysen; Netværksgruppen af kliniske sygeplejespecialister ved Århus Sygehus.
- Præoperativt rygestop for patienter, der skal have foretaget en primær hofte- eller knæalloplastik - klinisk retningslinje. Århus Universitetshospital - Århus Sygehus: Hrønn Thorn, Linda Koldsgaard, Tove Demontis, Mariann Sørensen, Hanne Mainz, Karen Andersen, Margrethe Yding.
- Evidensbaseret klinisk retningslinje for ernæringsbehandling til voksne patienter med erhvervet svær hjerneskade. Regionshospital Hammel Neurocenter og afdelingen for Neurorehabilitering Hvidovre Hospital: Line Mølle Frederiksen, Annette Grøn, Marianne Strøh Hansen, Annette Kjærsgård, Ingrid Poulsen, Lene Rindom, Anne Ørskov.
De kliniske retningslinjer kan læses på: www.sundhed.dk
I de skriftlige tilbagemeldinger har arbejdsgruppen lagt vægt på at begrunde eventuelle "ikke-godkendelser" sagligt. Der blev ligeledes lagt vægt på, at arbejdsgruppens kvalitetskrav var høje. Det fremgik således af tilbagemeldingen, at den kliniske retningslinje sagtens kunne implementeres og anvendes i den enkelte kliniske afdeling, hvor den var udarbejdet, men ikke opfyldte de metodiske krav, der skulle til for at være gyldig i alle sammenhænge.
Faldgruber undervejs
Ikke overraskende har tilbagemeldingen "anbefales ikke" medført dønninger og uro blandt de sygeplejersker, der har lagt et stort arbejde i udarbejdelsen af den pågældende retningslinje. Imidlertid kan der være faldgruber undervejs i arbejdet med at udarbejde en klinisk retningslinje:
- Ikke alle problemområder er lige velegnede til en klinisk retningslinje, fordi kliniske retningslinjer bedst fungerer, når emnet er konkret og velafgrænset. Beskrives en intervention, der fordrer en bestemt handling, er det mere naturligt at komme med en konkret anbefaling. Ved man på forhånd, at svaret på ens spørgsmål vil variere situationsbestemt, findes der mere velegnede dokumentationsformer end en klinisk retningslinje. Det er mere oplagt at komme med en konkret anbefaling vedrørende et "ja" eller "nej" til ernæringstilskud til akutte apopleksipatienter (7) end at anbefale en bestemt måde at modtage mange forskellige slags patienter på i en akut modtageafdeling.
- Nogle gange er det svært at gennemskue, hvorfor der på et område skal udarbejdes en klinisk retningslinje. Det skyldes, at beskrivelsen af den kliniske problemstillings hyppighed, årsager og konsekvenser for patienten er mangelfuldt beskrevet.
- Det er væsentligt, at der findes litteratur om det emne, der ønskes belyst - hvilket desværre langtfra er tilfældet. Man kan også sige, at det kliniske spørgsmål, der stilles, skal kunne besvares. Hvis der eksempelvis skal laves en klinisk retningslinje om, hvordan man bedst sondeernærer patienter, der fejlsynker, så skal der identificeres videnskabelig litteratur, der har undersøgt emnet, og som beskriver konkrete anbefalinger. I visse tilfælde kan manglende litteratur inspirere til et egentligt forskningsprojekt. I andre tilfælde må man leve med, at det næppe lykkes at fremskaffe god dokumentation for anbefalingerne i en klinisk retningslinje.
- At udarbejde en klinisk retningslinje kræver metodisk stringens. Det vil sige, at der skal være en rød tråd fra det kliniske spørgsmål og til de fremkomne anbefalinger. Det er vigtigt, at man hele tiden tager udgangspunkt i formålet og det kliniske spørgsmål (8) og holder sig for øje, hvad udgangspunktet var. Når man fordyber sig i et emne, lader man sig nemt friste af små afstikkere, hvilket kan medføre, at man måske ender et andet sted end der, hvor man begyndte. Hvis man eksempelvis undersøger, hvorledes placeringen af ernæringssonder kontrolleres mest pålideligt, skal anbefalingen ikke dreje sig om fordelen ved forskellige sondetyper, blot fordi det ikke har været muligt at besvare det spørgsmål, der oprindeligt blev stillet. På samme måde skal anbefalingerne afspejle den dokumentation, der ligger til grund, og ikke den praksis, man har erfaring for virker.
- Metoden for valg af evidens skal være beskrevet, så processen både bliver gennemskuelig for læseren og kan gendannes ved opdatering. Strategien for den systematiske litteratursøgning samt udvælgelsen og vurderingen af litteratur skal fremgå. Det er en vigtig pointe, at litteratursøgningen er velbeskrevet. Det er hele den kliniske retningslinjes basale idé.
- Anbefalingerne skal være specifikke og entydige med angivelse af evidensniveau og styrke for hver anbefaling.
Nogle gange fristes man til at fremkomme med meget specifikke anbefalinger, fordi det dermed bliver direkte anvendeligt i praksis. Desværre er det sjældent, at litteraturen kan besvare spørgsmålene så specifikt, som man kunne ønske sig. Eksempelvis er det efterhånden velkendt, at vægttab og træning har effekt på knæartrose (9). Spørgsmålet om hvilken træning, og hvor ofte der skal trænes, kan imidlertid ikke besvares.
En klinisk retningslinje med for mange anbefalinger om "god klinisk praksis" kan ende som en praktisk ikke-evidensbaseret beskrivelse - hvilket ikke var formålet.
Samarbejde nødvendigt
Det er afgørende vigtigt, at kliniske sygeplejersker involverer sig i udarbejdelsen af kliniske retningslinjer. Det er disse sygeplejersker, som identificerer de relevante kliniske problemstillinger, og også dem, der efterfølgende skal omsætte den kliniske retningslinje til gavn for patienterne. Klinisk erfaring er imidlertid ikke nok for at udarbejde en klinisk retningslinje.
Det kræver også anvendelse af videnskabelig metode, hvilket fordrer, at de implicerede kan søge, læse, vurdere og beskrive videnskabelig litteratur. Det er ikke noget, alle har lært - og det er heller ikke noget, alle nødvendigvis skal lære. Det kan skabe både frustration og ærgrelse, hvis dygtige kliniske sygeplejersker har brugt kræfter og tid på arbejdet med en klinisk retningslinje, som ikke kan anbefales, fordi der som udgangspunkt manglede helt basale metodiske færdigheder. Derfor er det optimalt, at kliniske retningslinjer udarbejdes i et samarbejde mellem erfarne kliniske sygeplejersker og sygeplejersker med uddannelse i videnskabelig metode.
Henriette Vind Thaysen er ansat som klinisk sygeplejespecialist på Kirurgisk afdeling P, Århus Sygehus.
Hanne Mainz er ansat som klinisk sygeplejespecialist på ortopædkirurgisk afdeling E, Århus Sygehus.
Bodil Bjørnshave, Sussi Laustsen og Annette de Thurah er alle ph.d.-studerende.
Arbejdsgruppen til godkendelse af kliniske retningslinjer i det tidligere Århus Amt bestod af: Bodil Bjørnshave, Helle Høstrup og Sussi Laustsen, Skejby Sygehus, Henriette Vind Thaysen, Annette de Thurah, Leanne Langhorn og Hanne Mainz, Århus Sygehus, Tove Kilde, Silkeborg Central Sygehus/Hammel Neurocenter, Inger Marie Jaillet, Randers Central Sygehus, Susan Larsen, Børne- og Ungdomspsykiatrisk Hospital, Århus Universitetshospital samt Lilly Dam, Århus Sygeplejeskole.
De seks kliniske retningslinjer, der blev godkendt til hjemmesiden på sundhed.dk, har følgende emneområder: Håndhygiejne, trykskadeforebyggelse, undersøgelse af dysfagi, non-invasiv temperaturmåling hos voksne (+19 år) indlagte patienter, præoperativt rygestop for patienter der skal have foretaget en primær hofte- eller knæalloplastik og ernæringsbehandling til voksne patienter med erhvervet svær hjerneskade.
Arbejdsgruppen er nedlagt i forbindelse med etablering af det nationale "Center for Kliniske Retningslinjer", som åbnede den 1. september 2008.
Læs artiklen Center for bedre sygepleje er en realitet i Sygeplejersken nummer 22/2008.
Litteratur
- Bruun K, Bager K, Christensen D, Vogelsang B, Holck I. Monitorering af den sygeplejefaglige kvalitet på Århus Kommunehospital. Projektbeskrivelse. 2000;1.
- Dansk Selskab for Kvalitet i Sundhedssektoren. Sundhedsvæsenets begreber og definitioner. 2003.
- Sekretariatet for Referenceprogrammer. Vejledning i udarbejdelse af referenceprogrammer. 2nd ed. København: Lægeforeningens Forlag; 2002.
- The AGREE Collaboration. The AGREE Instrument.
- Grilli R, Magrini N, Penna A, Mura G, Liberati A. Practice guidelines developed by specialty societies: the need for a critical appraisal. Lancet 2000 Jan 8;355(9198):103-106.
- AGREE Collaboration. Development and validation of an international appraisal instrument for assessing the quality of clinical practice guidelines: the AGREE project. Qual.Saf.Health.Care. 2003 Feb;12(1):18-23.
- Sundhedsstyrelsen. referenceprogram for behandling af patienter med apopleksi. 2nd ed. København: Sundhedsstyrelsen; 2005.
- Andersen IB, Matzen P. Det kliniske spørgsmål - nøglen til evidensbaseret medicin. Evidensbaseret medicin. 2nd ed. Kbh.: Gads Forlag; 2007. p. 23.
- Sundhedsstyrelsen. Referenceprogram for knæartrose. 1st ed. København: Sundhedsstyrelsen; 2007.
Thaysen HV, Mainz H, Bjørnshave B, Laustsen S, de Thurah A. Experiences with quality assessment of clinical guidelines. Sygeplejersken 2008;(24):56-60.
The article presents experiences with the evaluation of evidence-based clinical guidelines in the former County of Århus during the period 2005 - 2008. The job of approving clinical guidelines was undertaken by a work group based on the AGREE instrument ensuring that the patient was in focus.
The workgroup evaluated 25 clinical guidelines during the period January 2006 - June 2008. Six clinical guidelines were warmly recommended during this period and approved for the website Sundhed.dk. 11 clinical guidelines were recommended with reservations relating to changes, while six could not be recommended.
There are pitfalls in the work related to clinical guidelines about which it is important to be aware. In particular, a clinical guideline must be methodically stringent, for which reason they are best drawn up in close co-operation with experienced clinical nurses and nurses trained in scientific method.
Key words: Clinical guidelines, AGREE, methodology.
