Sygeplejersken
Sæt mobilisering på dagsordenen
Patienter udskrives ofte fra medicinske afdelinger med ringere funktionsevne, end de havde ved indlæggelsen, men sådan behøver det ikke at være. Et scoringsskema, tværfagligt samarbejde og en hensigtsmæssig indretning af afdelingen hjælper mobilisering på vej.
Sygeplejersken 2015 nr. 13, s. 84-88
Af:
Astrid Vittrup Larsen, sygeplejerske,
Anne Holm Nyland, udviklingssygeplejerske,
Mette Juel Rothmann, sygeplejeforsker, cand.scient.san., ph.d.

Den medicinske patient, som indlægges i dag, har ofte mange komplekse problemstillinger, og samtidig er disse patienter ofte helt eller delvis immobiliseret under deres sygdomsforløb og indlæggelse. Det kan have store konsekvenser i forhold til komplikationer og i forhold til tab af funktionsevne. I en travl hverdag med mange opgaver må sygeplejersker ofte prioritere i arbejdsopgaverne. Det er dog væsentligt, at vi ikke glemmer at mobilisere patienterne.
Denne artikel sætter fokus på vigtigheden af mobilisering. Der er fokus på de udfordringer, sygeplejersker møder i det daglige arbejde, og som kan betyde, at patienterne ikke mobiliseres tilstrækkeligt under deres indlæggelse.
Konsekvenser af immobilisering
Immobilitet er en tilstand, der skyldes udefrakommende faktorer, hvor konsekvenserne kan være helt eller delvis nedsat evne til bevægelse i hele kroppen eller i dele af kroppen (1).
At blive immobil eller at miste mobiliteten ved sygdom har store konsekvenser for kroppen som helhed (1). Allerede i løbet af den første uge, hvor patienten er immobil, sker der en reduktion af iltoptagelsen, hvilket skyldes, at hjerteminutvolumen falder. Det bevirker, at patienten får mindre ilt til musklerne og derfor bliver hurtigere dyspnøisk og træt (1). Musklerne påvirkes af aktivitetsniveauet, og ved lav belastning af musklerne opstår der hurtigt atrofi af muskelvæv. Enhver reduktion i aktivitetsniveau reducerer således muskelmasse og muskelkraft. Det ses allerede efter få dages sengeleje (1).
Tab af muskelkraft har bl.a. betydning for aktiviteter som at rejse og sætte sig og at gå op og ned ad trapper (1). Det er derfor vigtigt at modvirke tab af muskelmasse, fordi muskelmassen sammen med muskelkraft har betydning for vores funktionsniveau (2). Muskelsvækkelse sker ikke kun i skeletmuskulaturen, også åndedrætsmuskulaturen påvirkes, hvilket kan svække patientens respirationskraft (2).
Udfordringer i dagligdagen
Når patienter indlægges på medicinske afdelinger, er de ofte afkræftede, har nedsat almentilstand, en eller anden form for smerteproblematik eller respiratoriske problemstillinger. Faktorer der medvirker til, at patienten er mere immobil end vanligt (1).
Patienterne kan have svært ved at komme ud af sengen i tilstrækkeligt omfang, og de er afhængige af, at der skabes et miljø, der stimulerer til aktivitet. Når et sådant miljø skabes, kan det motivere patienterne til at finde de kræfter, det kræver, for at blive mere aktive under deres indlæggelse (1).
Der kan være en række barrierer, som gør, at patienterne ikke bliver mobiliseret i tilstrækkeligt omfang. Travlhed eller mangel på ressourcer kan være barrierer for sygeplejersken (3). De opgaver, som oftest udskydes, er den tætte patientkontakt og den nære omsorg. Undersøgelser har vist, at sygeplejerskerne oftest har mest travlt om formiddagen, og at deres arbejde er præget af mange afbrydelser i løbet af dagen (4). Det kan have betydning for, om mobilisering af patienten prioriteres.
Patienten kan også have forskellige barrierer, som vanskeliggør mobilisering eller helt hindrer mobilisering. Det kan være smerter, åndenød, træthed, inkontinens, kateter à demeure, intravenøse slanger eller angsten for at falde (2,3,5). Øget faldrisiko bliver ofte en barriere både for patient og for sygeplejerske.
Patienten er bange for at falde og bliver derved tilbageholdende med at mobilisere sig. Sygeplejersken mangler måske tid eller en kollega, der kan hjælpe med at få patienten mobiliseret på sikker vis (5). Resultatet kan være, at patienten forbliver immobil for at undgå faldepisoder (3). Et godt samarbejde med fysioterapeuten er vigtigt. Fysioterapeuten kan vejlede sygeplejersken i, hvordan den enkelte patient hjælpes bedst muligt ved mobilisering, og assistere med at skaffe hjælpemidler til mobilisering.
De fysiske rammer omkring patienten er af stor betydning. Er disse gode, lettes mobiliseringen af patienten ofte. At der er plads til at benytte hjælpemidler og plads til en lænestol eller kørestol på stuen, er vigtigt, så plejepersonalet kan hjælpe og motivere patienterne til mobilisering. På sygehusene mangler der ofte steder, hvor patienten kan gå hen, og de lange gange på afdelingerne indbyder sjældent til mobilisering.
Det medfører ofte, at patienterne opholder sig på egen stue (1,5). En velindrettet og hyggelig opholdsstue kan skabe et alternativt opholdsrum for patienterne. Det er således væsentligt at indtænke mobiliseringsmuligheder i de nye sygehusbyggerier, så mobilisering fremmes.
Lær af accelererede patientforløb
På kirurgiske afdelinger er udviklingen gået mod kortere indlæggelse og hurtigere opgaveløsning, og de accelererede patientforløb er blevet hverdag (2).
Det er kendt, at immobilisering i forbindelse med hospitalsindlæggelser og større kirurgiske indgreb medfører øget risiko for komplikationer og funktionsnedsættelse specielt hos ældre patienter. Derfor er der fokus på, at patienterne mobiliseres hurtigt postoperativt. Ved planlagte operationer er patienterne oftest informeret om den postoperative genoptræning, og der er fokus på den postoperative smertebehandling, så smerter ikke er en hindring for mobilisering.
Ligeledes er der fokus på at optimere patienternes kostindtag samt mindske brugen af sonder, kateter etc. postoperativt, hvilket optimerer patienternes mobiliseringsevne. Størstedelen af de kirurgiske patienter er mobiliseret samme dag, de er opereret, eller 1. postoperative dag (2).
Disse elementer er alle en del af det, der kaldes det accelererede patientforløb, som har til hensigt at sygeliggøre patienterne mindst muligt.
På medicinske afdelinger er der også fokus på smertebehandling, kost og mobilisering. Der kan dog være andre ting, der vanskeliggør mobilisering, såsom at patienten skal til forskellige undersøgelser. Det kan være medvirkende årsag til, at genoptræning må aflyses eller udsættes (2).
Flere undersøgelser viser, at op til 50 pct. af de medicinske, indlagte patienter har et lavere funktionsniveau ved udskrivelsen end ved indlæggelse (6). Årsagen hertil menes i høj grad at have sammenhæng med manglende fysisk aktivitet under indlæggelsen.
Den fysiske inaktivitet øger risikoen for, at patienterne får tab i deres basale funktionsevne såsom evne til at udføre personlig hygiejne, at gå på toilettet og spise uden hjælp (2). Det underbygges af studier om den ældre, medicinske, indlagte patient og dennes mobilitet under indlæggelse. Studierne viser, at patienterne er betydeligt mindre aktive under indlæggelse end vanligt, og at det får betydning for, hvordan de klarer deres basale behov efter udskrivelse (6,7).
At fremme mobilisering i det daglige
Mobilisering er vigtigt for indlagte patienter både i forhold til deres helbredelse og i forhold til, at de kan vende tilbage til den hverdag, de havde før indlæggelsen. I forbindelse med en indlæggelse er det primære mål at begrænse de negative effekter af immobilisering mest muligt, ved at patienten mobiliseres dagligt i det omfang, han kan.
Mobiliseringsevnen bør afdækkes i forbindelse med indlæggelsessamtalen. Man skal dog være opmærksom på, at sygdom nedsætter funktionsniveauet. Men aktivitet på et niveau, som er muligt for patienten at deltage i, er vigtigt for at undgå yderligere tab af funktionsniveau (2).
Vi må også se på udviklingen af vores sygehuskultur. At blive patient betyder ofte, at man bliver klædt i hospitalstøj og placeret i en seng. Her behøver man i princippet ikke at bevæge sig ret meget, livet i en hospitalsseng kan hurtigt blive et passivt liv (4). Patienterne kan også føle sig sygeliggjorte eller flove over at skulle gå på gangen iført hospitalstøj (3).
Personalet kan opfordre patienterne til at komme i eget tøj, hvilket kan være med til at motivere til mobilisering (2).
Med viden om hvilke konsekvenser immobilitet har for indlagte patienter, er mobilisering et af de områder, vi skal fokusere mere på i klinisk praksis. Mobilisering af den medicinske patient bør indtænkes i alle arbejdsgange og skal være et fælles anliggende. Det er et problem, hvis mobilisering tilsidesættes på baggrund af andre aktiviteter. Sygeplejersken har derfor et logistisk arbejde i forhold til at få mobilisering til at lykkes (2).
Hvordan handler vi, hvis patienten modsætter sig mobilisering, når den tilbydes af f.eks. fysioterapeut eller sygeplejerske? Får vi patienterne motiveret til mobilisering, eller imødekommer vi for hurtigt patientens ønske om ikke at komme op og i gang?
Sygeplejersken har en vigtig opgave i forhold til at motivere patienten til mobilisering bl.a. ved at forklare vigtigheden af at komme op, samt hvilke konsekvenser immobilisation kan have. Patientens ressourcer og interesser kan med fordel bruges til at motivere til mobilisering (2,8).
Det er generelt en udbredt misforståelse, at det er i patientens interesse at vente med mobilisering og træning, til de er færdigbehandlet for deres sygdom (2).
Sæt mål for mobilisering
Mobilisering skal italesættes. Vi skal i samarbejde med fysioterapeuter og læger sætte mobilisering på dagsordenen under et indlæggelsesforløb. Vi kan med fordel lære af vores kirurgiske kollegaer, så mobilisering bliver en vigtig del af pleje- og behandlingsforløbet.
Fysioterapeuten, sygeplejersken og patienten kan i fællesskab sætte mål for mobilisering. Det kan være et langsigtet mål, f.eks. hvad skal patienten kunne inden udskrivelse? Men også kortsigtede, overskuelige mål for patienten og personalet er væsentlige, så alle får oplevelsen af succes.
Hvis der opstilles konkrete, kortsigtede mål i samarbejde med patienten, er det lettere at overskue graden af mobilisering. Samtidig bliver patienten medinddraget i egen behandlingsplan. Vi skal desuden tænke over, hvilke stuer patienterne placeres på ved ankomst til afdelingen. Hvis vi f.eks. prioriterer, at de patienter, som er dårligt gående, ligger tæt på badeværelset, må det formodes, at der er større mulighed for, at patienterne kan gå frem for at blive kørt.
Det er ligeledes vigtigt, at patienterne får en sufficient kost under indlæggelsen, da kosten har stor betydning for, at patienterne kan bevare og oparbejde deres funktionsniveau (1). Får patienterne ikke en sufficient ernæring, kan de have vanskeligere ved at genetablere deres funktionsevne, og immobilisering bliver en konsekvens af insufficient ernæring (2).
Monitoreringsredskab
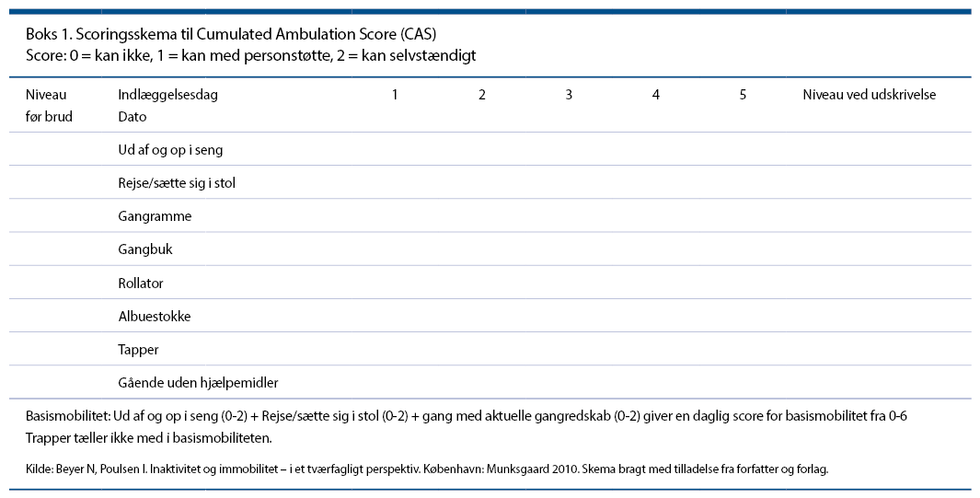
Et tværfagligt redskab til vurdering af basismobiliteten kan anvendes til at fokusere på funktionsniveauet hos ældre, indlagte medicinske patienter. Monitoreringsredskabet Cumulated Ambulation Score (CAS) anvendes til at vurdere og visualisere patienters aktuelle funktionsniveau. CAS er egentlig udviklet til postoperative forløb hos patienter, der indlægges med hoftefraktur (9). Redskabet bruges til at opsætte mål for mobiliteten i samarbejde med patienten.
Enhver fremgang hos patienten synliggøres, og plejepersonalet kan hurtigt få et overblik over mobiliseringsfasen (2). Der er i 2014 lavet et studie, hvor bl.a. CAS valideres i forhold til medicinske patienter. Resultatet af studiet viser, at CAS er et anvendeligt monitoreringsredskab hos den medicinske patient (10), se boks 1.
Konsekvenser for praksis
På de medicinske afdelinger må man have øje for, at patienten opretholder sit funktionsniveau under indlæggelsen, se boks 2. Det må være et mål at afdække mulige udfordringer for den enkelte patient, som f.eks. kan bestå i smerter ved mobilisering, øget faldrisiko eller diverse tilkoblede slanger, som vanskeliggør mobilisering.
Vi må reflektere over egen praksis herunder årsag til et eventuelt manglende fokus på mobilisering i en travl hverdag. Her kan vi med fordel hente inspiration fra accelererede patientforløb på kirurgiske afdelinger. Desuden er et godt tværfagligt samarbejde væsentligt, da det kan være en motivationsfaktor både for patient og plejepersonale.
Personalet på medicinske afdelinger kan med fordel anvende forskellige redskaber til at holde fokus på mobilisering hos den indlagte patient. Her er CAS et muligt redskab. Det er vigtigt at opstille konkrete, individuelle mål for mobilisering, og det er oplagt at inddrage patient og pårørende, når en mobiliseringsplan tilrettelægges, så mobiliseringen bliver meningsfuld for patienten.

Litteratur
1. Maaløe L, Poulsen I. Inaktivitet, immobilitet og sygepleje. København: Munksgaard; 2002.
2. Beyer N, Poulsen I. Inaktivitet og immobilitet – i et tværfagligt perspektiv. København: Munksgaard; 2010.
3. Brown CJ, Williams BR, Woodby LL et al. Barriers to Mobility During Hospitalization from the Perspectives of Older Patients and Their Nurses and Physicians. Journal of Hospital Medicine, 2007:(2):305-13.
4. Holm-Petersen C, Asmussen M, Willemann M. Sygeplejerskers fagidentitet og arbejdsopgaver på medicinske afdelinger, DSI institut for sundhedsvæsen, DSI rapport 2006.08, cited 2015 april 9, available from http://www.kora.dk/media/763539/dsi-1284.pdf
5. Boltz M, Resnick B, Capezuit E et al. Activity restriction vs. self-direction: hospitalized older adults’ response to fear of falling. International Journal of Older People Nursing 2012;(9):44-53.
6. Steve R, Fisher PT, Goodwin JS et al. Ambulatory Activity of Older adults Hospitalized with acute Medicall Illness. Journal of American geriatric society 2011;(59):91-5.
7. Brown CJ, Friedkin RJ, Inouye, SK. Prevalence and Outcomes of Low Mobility in Hospitalized Older Patients, Journal of American Geriatric society 2004;(52):1263-70.
8. Beyer N, Lund H, Klinge K. Træning – i forebyggelse, behandling og rehabilitering. København: Munksgaard; 2010.
9. Foss NB, Kristensen MT, Kehlet H. Prediction of postoperative morbidity, mortality and rehabilitation in hip fracture patients: the cumulated ambulation score. Clinical Rehabilitation 2006:(20):701-8.
10. Bodilsen AC, Juul-Larsen HG, Petersen J et al. Feasibility and Inter-Rater Reliability of Physical Performance Measures in Acutely Admitted Older Medical Patients. PLoS One 2015 Feb 23;10(2):e0118248. doi: 10.1371/journal.pone.0118248. eCollection 2015.
Larsen AV, Nyland AH, Rothmann MJ. Placing mobility therapy on the agenda. Sygeplejersken 2015;13:84-88.
The purpose of the article is to place mobility therapy on the agenda in everyday practice on a medical ward. The article focuses on the importance of inpatients on medical wards receiving mobility therapy. Based on the literature and empirical findings, the article addresses the challenges and barriers facing the nurse and patient in relation to mobility therapy. The authors also point to the fact that medical wards stand to benefit from drawing inspiration from accelerated care pathways on surgical wards, and that screening tools and optimisation of multidisciplinary collaboration serve to underpin a focus on mobility therapy.
Keywords: Mobility therapy, immobilisation, medical patients, accelerated care pathways.
