Sygeplejersken
"Jeg vil ikke ende som en grøntsag"
På Nyremedicinsk Afdeling på Aalborg Universitetshospital er ”den nødvendige samtale” ikke kun en samtale om døden, men også om livet. Her har sygeplejerskerne over det sidste halvandet år arbejdet struktureret med at afholde Advanced Care Planning-samtaler, hvor kroniske nyrepatienter kan sætte ord på deres tanker og ønsker til den sidste tid.
Sygeplejersken 2020 nr. 2, s. 52-54
Af:
Helle Lindberg, journalist

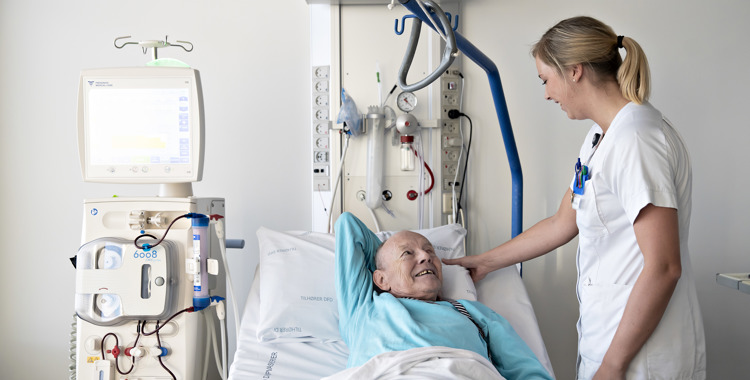

Dialysemaskinen ved siden af Claus Henriksen bipper, brummer og summer, imens den arbejder. Hans blod løber i en lind strøm gennem en lang slange, der er forbundet til både ham og maskinen. Han har allerede ligget her i mere end tre timer denne fredag formiddag - og han har stadig cirka 45 minutter tilbage af sin behandling, inden han kan tage hjem igen.
Claus Henriksen har kronisk nyresvigt. Tre gange om ugen møder han op på Hæmodialyseafsnittet på Nyremedicinsk Afdeling på Aalborg Universitetshospital. Her renser en maskine i løbet af fire timer hans blod for affaldsstoffer og overflødig væske, fordi hans transplanterede nyrer ikke længere kan klare opgaven.
”Det tager cirka 5-6 timer af min dag, når jeg skal i dialyse, fordi jeg jo også skal herud og hjem igen. Der går rigtig meget tid med det, hvilket selvfølgelig er træls, men alternativet er trods alt værre,” siger han med et glimt i øjet.
Dialyse er et livsforlængende behandlingstilbud til nyrepatienter - men det er ikke en kur. For mange kroniske nyrepatienter kommer der et tidspunkt, hvor den tidskrævende behandling påvirker livskvaliteten så voldsomt, at ulemperne ved dialyse overskygger fordelene.
Formålet med ACP-samtalerne er
- at planlægge pleje og behandling i god tid.
- at give mulighed for, at patientens ønsker til livets afslutning kan respekteres.
- at kunne støtte og vejlede bedst muligt i fremtiden - uanset hvad den bringer.
- at kunne hjælpe patienten med at leve så godt som muligt, både nu og frem til livets afslutning.
- at få italesat, hvem der skal være talerør for patienten, hvis han eller hun bliver varigt inhabil.
- at få sat ord på ønsker for den sidste tid, hvis patienten har gjort sig nogle tanker herom.
Kilde: Nyremedicinsk Afdeling, Aalborg Universitetshospital
Af samme årsag har en gruppe sygeplejersker og en læge i P-dialyseambulatoriet og på Hæmodialyseafsnittet i Aalborg i halvandet år arbejdet tværfagligt med at afholde Advanced Care Planning (ACP)-samtaler med kroniske nyrepatienter. Erfaringer viser, at ACP-samtaler kan forbedre livskvaliteten for uhelbredeligt syge og reducere angst, depression eller stress hos deres nærmeste.
Ved samtalerne inviteres både patient og pårørende til en snak om livskvalitet, svære tanker, om fremtiden – og ikke mindst om patientens ønsker til den sidste tid.
Claus Henriksen er netop én af de patienter, som har prøvet at sidde på den ene side af bordet til en sådan samtale. Selvom han helst ikke vil tænke på døden, har han alligevel været glad for at få sat ord på sine tanker. Han vil for eksempel ikke genoplives ved hjertestop.
”Jeg vil ikke ende som en grøntsag. Jeg har nogle bekendte, det er sket for, og det er en tilstand, jeg ikke vil udsætte hverken mig selv eller mine børn for. Derfor var det rigtig fint med samtalen, for så kender sundhedspersonalet også til mine ønsker,” siger han.
Claus Henriksen er ikke den eneste nyrepatient i Aalborg, der har haft gavn af en samtale om, hvad fremtiden kan bringe. Hanne Agnholt er sygeplejerske med særlig klinisk funktion og sidder i styregruppen for ACP-projektet. Hun fortæller, at reaktionerne fra patienterne har været særdeles positive.
”Vi gik i efteråret i gang med en tilfredshedsundersøgelse. Foreløbig har vi fået tilbagemeldinger fra i alt 11 patienter, der alle har svaret, at samtalen har været god for dem. Det er vi naturligvis rigtig glade for, for det tyder jo på, at det giver patienterne og deres pårørende noget brugbart,” siger Hanne Agnholt.
Ikke kun en dødssamtale
Siden foråret 2019 har man på de to dialyseafsnit gennemført cirka 30 ACP-samtaler med kroniske nyrepatienter. Foruden styregruppen er der i alt 20 sygeplejersker tilknyttet projektet. For 3 måneder siden kom Hæmodialyseafsnittet i Hjørring også med,og på sigt er det ambitionen, at samtalerne skal udrulles til hele Nyremedicinsk Afdeling.
ACP-projektet blev oprindeligt sat i søen, fordi det i for mange tilfælde ikke stod tilstrækkeligt klart, hvad patienterne ønskede, der skulle ske i forhold til den sidste tid.
”Vi fandt ud af, at vi blev nødt til at gøre et bedre stykke arbejde i forhold til at planlægge patienternes pleje og behandling, og sørge for, at deres ønsker til livets afslutning blev respekteret. Derfor besluttede vi os for at gå mere systematisk til værks,” siger Hanne Agnholt.
ACP-samtalerne kredser dog ikke kun om døden og ønsker til den sidste tid. Formålet med samtalen er for eksempel også at hjælpe patienterne med at forstå deres diagnose, give dem plads til at dele deres tanker om livet med en livstruende sygdom og sikre, at de er realistiske omkring fremtiden.
Det fortæller læge Charlotte Strandhave, der også er en del af styregruppen.
”Ofte kan nyrepatienter få den opfattelse, at de er ”reddet,” når de kommer i dialyse. Det er meget vigtigt for både os, for dem og for deres pårørende, at patienterne forstår, at de faktisk stadig er alvorligt syge, selvom de modtager dialysebehandling. Derfor er det typisk også noget, sygeplejerskerne bruger tid på at tale om under samtalerne,” siger Charlotte Strandhave.
At nogle nyrepatienter eller pårørende ikke helt har forstået situationens alvor er noget, Hanne Agnholt kan genkende fra flere af de ACP-samtaler, hun har haft.
”Jeg havde et ægtepar inde, hvor kvinden var patienten og manden den pårørende. Han blev meget overrasket over at høre, at hans kone sandsynligvis ville dø før ham. Dét var rigtig hårdt for ham at skulle erkende, da han var ældre end hende og havde forestillet sig, at han skulle dø først, selvom hun jo var kronisk nyresyg,” siger Hanne Agnholt.
Som en del af ACP-projektet mødes styregruppen og sygeplejerskerne én gang om måneden. Her taler man om de afholdte samtaler, udveksler erfaringer og diskuterer, om der er noget ved samtalerne, der ikke fungerer optimalt. På baggrund af møderne har styregruppen blandt andet udviklet en informationspjece, som patienterne får med hjem inden samtalen.
”Vi fandt ud af, at patienterne godt kan blive utrygge over invitationen, hvis den ikke bliver ordentligt forklaret. Nogle kan få den tanke, at de nok ikke har så langt igen, og så går de måske og gør sig unødvendige bekymringer, inden de skal herind – det er naturligvis ikke meningen. Selvom vi bruger samtalen som et afsæt til at tale om døden, så er det jo i lige så høj grad en livssamtale, hvor vi også taler om, hvad der fylder hos patienten nu og her,” siger Hanne Agnholt.
En givende kerneopgave
Stine Madsen er én af de 20 sygeplejersker, der er tilknyttet projektet. Hun har afholdt flere ACP-samtaler og ser dem som en sygeplejefaglig kerneopgave, fordi de er medvirkende til, at der bliver skabt en god relation til patienterne.
”Det er utroligt givende for mig som sygeplejerske, når jeg kan hjælpe patienter eller pårørende med at få sat ord på de ting, som kan være svære at sige højt. Nogle gange kan det være de helt store, eksistentielle emner, de gerne vil snakke om, og andre gange kan det være noget helt lavpraktisk, de har brug for at få på plads – for eksempel, at de gerne vil have deres eget tøj på, når de engang skal begraves,” siger hun.
Selvom dele af samtalerne til tider kan være tunge, så synes Stine Madsen ikke, de er svære at gennemføre. Derfor foretrækker hun også at kalde ACP-samtalen for en livssamtale eller den nødvendige samtale – fremfor ”den svære samtale”:
”Hvis du allerede inden samtalen italesætter den som noget svært, der bare skal overstås, så kan du nemt komme til at spænde ben for dig selv. Jeg har aldrig oplevet ved mig selv eller mine kollegaer, at vi er kommet ud fra en samtale og har sagt ”pyh, dén var godt nok hård”. Tværtimod er det ofte en rigtig positiv oplevelse, for det gør en forskel for patienten og de pårørende at få talt om de her ting.”
