Sygeplejersken
Lille indsats stor virkning
Hvis det står til ph.d.-studerende Preben Ulrich Pedersen, skal det være slut med tilfældigheder, når det drejer sig om patienternes kost. Hans projekt viser, at 40 procent af den undersøgte patientgruppe har oplevet spiseproblemer under indlæggelsen. Problemerne var ikke noteret i kardex, og det betyder, at det er tilfældigheder, der afgør, om patienterne får hjælp, siger han. Preben Ulrich Pedersen er aktuel med sin kostundersøgelse i ''Videnskab & Sygepleje.''
Sygeplejersken 1999 nr. 21, s. 20-23
Af:
Grethe Kjærgaard, journalist

Jeg spiser ikke noget til eftermiddagskaffen. Sandkage er ikke noget for mig,'' siger Anne Lise Meldengaard, nyopereret patient på Ortopædkirurgisk Afdeling på Roskilde Amts Sygehus, Køge.
Anne Lise Meldengaard brækkede lårbenet, da hun faldt på sit våde badeværelsegulv.
Da hun får at vide, at hun kan få en ostemad i stedet for sandkagen, bliver hun glad.
Anne Lise Meldengaard indgår ikke i sygeplejerske Preben Ulrich Pedersens ph.d.-projekt om kostens betydning for ældre ortopædkirurgiske patienter (1), men hun er et udmærket eksempel på den manglende systematik omkring kostforplejningen, der præger mange danske hospitalsafdelinger.
Det er velkendt, at mange patienter ikke får tilstrækkelig ernæring og derfor taber sig under et sygehusophold med risiko for underernæring, komplikationer efter operationen og forlænget rehabiliteringsperiode. Alligevel kan det være meget tilfældigt, hvad patienterne får at spise, konstaterer Preben Ulrich Pedersen: ''I Anne Lise Meldengaards tilfælde ville en ostemad og et stykke chokolade til kaffen være at foretrække frem for ingenting,'' siger han.
''Danskerne har lært at spise mindre fedt. Og det er helt fint. Men når man er syg, skal man i hvert fald for nogle patientgrupper vende tingene på hovedet. Ellers risikerer de måske at forbrænde protein i stedet for kalorier. Det svarer til at fyre med teaktræ og det kan gå ud over helbredet.''
Preben Ulrich Pedersen har sammen med projektsygeplejerske Ulla Cameron gennemført ikke mindre end 917 samtaler med ældre patienter på den ortopædkirurgiske afdeling i Køge. Også sygehusets diætist Lisbeth Jensen har været involveret i undersøgelsen. Formålet har været at undersøge, om patienterne kan motiveres til at spise og drikke det, de har brug for, hvis de under indlæggelsen inddrages aktivt i egen kostforplejning.
Det viser sig, at det kan de,men det kræver en systematisk
Side 21
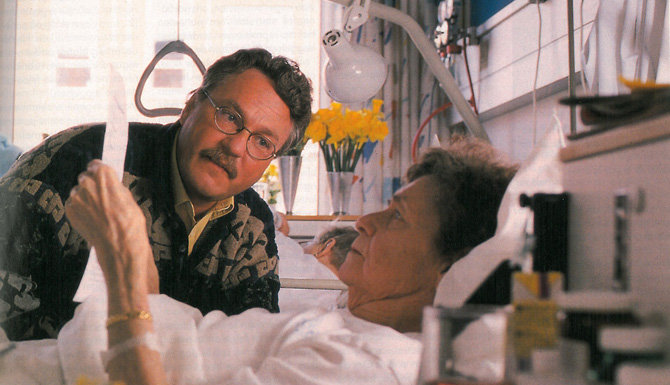
Preben Ulrich Pedersen og Anne Lise Meldengaard får sig en snak om kosten på sygehuset i Køge. ''En ostemad og et stykke chokolade er bedre end ingenting til eftermiddagskaffen,'' får Anne Lise Meldengaard at vide, da hun fortæller, at hun ikke bryder sig om den tilbudte sandkage.
Side 22
screening af deres behov for energi og protein samt af deres spisevaner og eventuelle behov for assistance ved måtiderne. I Preben Ulrich Pedersens undersøgelse er der benyttet en særlig journal til registrering af kosten, som patienten og kontaktsygeplejersken har udfyldt i fællesskab ved indlæggelsen, og som patienten selv har ført løbende. Undervejs er der fulgt op med samtaler.
Denne individualisering af patienternes kostforplejning vil måske få nogle kolleger til at sige: ''Det koster ekstra ressourcer.''
Men det behøver det ikke nødvendigvis, mener Preben Ulrich Pedersen.
''Når tingene er sat i system, vil der være tale om en mindre ekstraindsats fra sygeplejerskernes side men med en meget stor effekt for de patienter, der har behov for ekstra forplejning,'' siger han og vender tilbage til Anne Lise Meldengaard, der foruden sandkage og den tilbudte proteindrik heller ikke spiser kød. På hendes middagstallerken ligger der kød, som hun ikke har rørt inden Sygeplejerskens besøg på afdelingen. Anne Lise Meldengaard er vegetar, får vi at vide, men det har hun ikke fortalt afdelingen, fordi ingen har spurgt hende ud om hendes kostvaner.
Den vigtige systematik
Preben Ulrich Pedersen har under den kliniske del af sit forskningsprojekt haft mange samtaler med kollegerne på afdelingen i Køge. Han husker især en, som har givet stof til eftertanke, og som han mener er meget gængs for, hvordan personalet tror, virkeligheden ser ud for patienterne.
Undersøgelsen er baseret på Levnedsmiddelstyrelsens anbefalinger tre hovedmåltider og tre mellemmåltider om dagen. Det får patienterne tilbudt, men det viser sig, at 65 procent af dem eksempelvis ikke spiser noget til eftermiddagskaffen. Det troede afdelingens sygeplejersker ikke på.
''Vi ser jo, at servicemedarbejderen går rundt med vognen,'' sagde de.
''Så måtte jeg spørge dem, om de vidste, om den patient, som havde behov for ekstra protein, nu også fik det, han skulle. Om de havde set ham spise? Jeg tror, der faldt nogle ting på plads den dag. Som sygeplejersker forholder vi os til nogle faste billeder: Madvognen går rundt, patienterne spiser. Men hvor tit undersøger vi, hvad patienterne faktisk får? ''
Preben Ulrich Pedersen mener, at sygeplejerskerne bør have nogle rutiner ind i deres arbejde omkring ernæring. Der er brug for systematiske, valide observationer. Evidencebased Nursing, som han siger.
''Det er jo grundlæggende sygepleje, der er tale om, og jeg mener, det er et område, hvor sygeplejerskerne burde markere sig og vise, hvad vi kan. Det lyder så enkelt det der med at få patienterne til at spise, og enhver kan da også lægge et stykke kød og tre kartofler op på en tallerken. Men det handler ikke om at afskaffe servicemedarbejderen. Sygeplejersken behøver nødvendigvis ikke selv stå og øse sødsuppen op, men hun skal informere, motivere og kontrollere, hvad patienterne får. Hun skal vide noget om kosten, om portionernes størrelse, om patienten har spiseproblemer under indlæggelsen,'' siger han og tilføjer: ''Mange patienter oplever ikke, at de har problemer inden hospitalsindlæggelsen. Har man svært ved at tygge stegen derhjemme, steger man den, til den er ved at falde fra hinanden eller er måske helt gået over til farsretter. I hospitalskøkkenet bliver kødet stegt, som det skal, og så opstår problemet. Omkring 40 procent af patienterne i kontrolgruppen havde haft problemer med at spise under indlæggelsen. Problemerne var ikke registreret i sygeplejerskernes kardex, og derfor var det tilfældigheder, der afgjorde, om patienterne fik hjælp til at løse deres problemer.''
''Derfor er man som sygeplejerske nødt til at følge aktivt med i, hvad patienterne spiser dag for dag. Hvad vælger de at spise, hvad vælger de fra? Beder de om noget ekstra? I kontrolgruppen i undersøgelsen var der for eksempel 10-15 procent af patienterne, som var sultne uden for måltiderne, og som angav, at de ikke bad om noget ekstra. Man ville ikke forstyrre personalet, var manges indstilling.''
Samlet set er kostforplejningen en kompliceret proces, som kræver viden på mange områder. Man skal vide noget om fysiologi og ernæring, om sygdomme og om psykologi og pædagogik. Det gør sygeplejerskerne. Derfor bør de efter Preben Ulrich Pedersens mening netop profilere sig på dette område: ''Vi skal tænke og handle ud fra, at ernæring er et vigtigt område også inden for sygeplejen. Første skridt på vejen kan være, at man selv lader være med at gå til frokost, når patienterne spiser,'' siger han.
Aktive patienter
Preben Ulrich Pedersens undersøgelse inddrager professor Anne-Lise Sallings sygeplejemodel (2), som baserer sig på patienternes aktive medvirken. Her drejede det sig blandt andet om kostregistreringen, hvis rubrikker patienterne selv skulle fylde ud under indlæggelsen.
Mange sygeplejersker mener ikke, at man kan sætte patienter til den slags arbejde, men undersøgelsen dokumenterer, at det kan man sagtens. Faktisk var der 95 procents overensstemmelse mellem det, patienterne virkelig spiste, og det de selv angav.
''Det er bedre, end hvad man kan forvente af personalet,'' siger Preben Ulrich Pedersen og tilføjer: ''Patienterne kan udmærket give pålidelige oplysninger, men lægger man et skema ud til dem eller som i dette tilfælde en kostjournal og beder dem om at registrere nogle data, så kræver det naturligvis, at man følger tingene op. Det nytter ikke, at man siger, det her er vigtigt og så bliver væk. Man må følge op gennem samtaler, ellers er det ligegyldigt,'' siger han og henviser til, at man ofte må gå en lille omvej, inden man får afdækket patienternes egentlige problemer.
En mandlig patient ville for eksempel hellere snakke om sin kones død end om kostjournalen. Han var blevet mindet om sin afdøde kone gennem en medpatient af samme navn og måtte nu bearbejde dødsfaldet endnu en gang: ''Her vil information om hospitalskosten prelle af, så vi tog en snak om den afdøde kone, inden vi kom videre i programmet,'' mindes Preben Ulrich Pedersen.
Side 23
Et andet eksempel var en kvindelig patient, der kun ville have suppe, kakao og ostemad.
''Her nyttede det ikke noget at stille sig op og docere, hvad der er sundt og usundt, eller stille en bakke mad ind. Den var bare gået ud igen. Den første dag prøvede vi derfor at dække hendes protein- og energibehov med yndlingsmaden, og derefter arbejdede vi os langsomt frem til en mere varieret kost.''
Preben Ulrich Pedersen understreger, at det ikke handler om, at personalet skal stå på pinde for patienterne. Hospitalet er ikke nogen trestjernet restaurant, hvor patienterne kan vælge og vrage fra a la carte-kortet. Ernæring under en sygdomsperiode handler ikke om lyster, men om behov. Det skal være styrende for, hvad man bestiller til patienten og køkkenet kan levere, påpeger han.
Forskningsprocessen
I dataindsamlingsperioden, som strakte sig over to perioder fra l995 til l996 og fra 1996 til 1997 (1), var Ulla Cameron og Preben Ulrich Pedersen hver eneste dag i afdelingen, Ulla til hverdag og Preben Ulrich i alle weekender, i ferier og under Ullas fravær. Det tætte samvær med patienterne var nyttigt på flere planer, men naturligvis først og fremmest til videre-validering af Anne-Lise Sallings sygeplejemodel. Anne-Lise Salling har brugt sin model bredt, mens Preben Ulrich Pedersen har brugt den specifikt på en enkelt patiengruppe, nemlig ældre ortopædkirurgiske patienter. Men han er ikke i tvivl om, at hans kostjournal kan bruges der, hvor der er behov for at følge patienternes ernæring.
Personalet på afdelingen blev introduceret til projektet på en tema-dag inden starten, og hver måned fulgte Ulla Cameron introduktionen op til nye medarbejdere på afdelingen. Herudover blev der givet løbende information, ligesom Preben Ulrich Pedersen også offentliggjorde nogle resultater undervejs.
Der var ikke tale om, at personalet blev inddraget i forskningsprocessen.
''Da det drejede sig om en videnskabelig undersøgelse, skulle jeg være sikker på, at registreringerne blev foretaget hver dag. Derfor valgte jeg ikke at involvere personalet direkte, men brugte projektsygeplejersken i stedet. Jeg var så heldig at få fondsmidler til at kunne ansætte Ulla Cameron i en halvtidsstilling. Resten af tiden udfyldte hun i et kvalitetssikringsprojekt, som jeg ikke var involveret i. Selv har jeg tidligere været med i et andet kvalitetsprojekt på sygehuset, så alt i alt betød det, at personalet var vant til os,'' siger han.
Der var ikke tale om, at personalet på noget tidspunkt følte, det var ubehageligt at blive kigget over skulderen. Preben Ulrich Pedersen mødte tværimod stor interesse for sit projekt.
Efter afslutningen af undersøgelsen er det nærliggende at spørge, om afdelingen så vil bruge resultaterne til at forbedre sygeplejen. Det tror Preben Ulrich Pedersen, men som han siger: ''Det er godt, at der ikke er sket noget radikalt endnu. Man skal ikke ændre på nogle procedurer, før der er dokumentation for, at det er til det bedre. Tænk, hvis min undersøgelse ikke viste nogen gunstig effekt eller værre endnu, at undersøgelsen forringede patienternes helbredstilstand. Nu foreligger undersøgelsens resultater, og tallene dokumenterer, at det kan betale sig at medinddrage patienterne i kostforplejningen. Det er herefter op til sygehuset at bruge resultaterne.''
Preben Ulrich Pedersen mener, det må være fremgangsmåden fremover. Alt for ofte er der sket ændringer i sygeplejepraksis, uden at sygeplejerskerne har haft reel dokumentation for, om det har været til gavn for patienterne, påpeger han. Derfor bør sygeplejeledelserne nok sætte færre projekter i gang, men til gengæld sikre sig, at der er kvalitet i de udvalgte projekter, samt at projekterne afrapporteres ordentligt.
''Vi skal vænne os til at bruge konsulenter det kan være til udvikling af metoden i det påtænkte projekt eller til formidlingen af dem. Det koster selvfølgelig penge, men de ekstra ressourcer vil være givet godt ud, for så får man noget brugbart,'' siger han.
Afledte aktiviteter
Preben Ulrich Pedersens projekt har involveret mange mennesker, som på den ene eller anden måde selv har fået noget fagligt ud af forløbet. Kostjournalen og screeningsprogrammet til registreringen af patienternes behov for energi og protein er således udviklet i samarbejde med studerende på informatikuddannelsen på Aalborg Universitet og programmørelever på edb-skolen i Slagelse. De to grupper har hver især lavet eksamensopgaver på projektet.
Det betyder, at den del af projektet er gennemarbejdet og gennemkritiseret af andre faggrupper. Resultatet er, at der nu er udviklet et edb-program, som er let at bruge. Man behøver eksemplelvis kun patientens højde og vægt, så beregner programmet selv, hvad patienten har brug for af energi og protein.
''Det svarer til de mange prøvesvar, vi i øvrigt får over computeren. I virkeligheden burde patienternes ernæringsbehov kunne scannes ind og kobles på de daglige menutilbud fra køkkenet. Så ville personalet til hver en tid kunne gå ind og se, hvor meget energi og protein patienterne har indtaget,'' siger Preben Ulrich Pedersen.
Ud over informatikdelen er der også foretaget en mindre undersøgelse om brugen af de støttestrømper, som nogle af de ortopædkirurgiske patienter anvendte under indlæggelsen. Den har projektsygeplejersken Ulla Cameron stået for. Hun er nu i gang med at videreuddanne sig. Forskningen trækker, og kvalifikationerne skal være i orden, er hendes indstilling. Selv har Preben Ulrich Pedersen indleveret sit forskningsprojekt til bedømmelse på Odense Universitet, hvor han har været indskrevet som ph.d.-studerende. Der er tale om et stort projekt, der har involveret ikke mindre end 253 patienter i en interventionsgruppe og en kontrolgruppe. Undervejs har han præsenteret projektet på 'Forskningens Dag' på Odense Universitet, hvor det er kutyme, at de ph.d.-studerende fremlægger deres projekter en gang om året. Det giver respons og øvelse i at fremlægge et materiale.
''Et stort projekt,'' kommenterede en overlæge ved den første præsentation.
Preben Ulrich Pedersen blev lidt bleg: Var det for stort, havde han overset noget vigtigt? I dag er han lykkelig for, at projektet er stort og omfattende: ''Jeg tror, det er vigtigt, at sygeplejersker også kan markere sig med større ting. Jo mere valid er dokumentationen,'' siger han.
Litteratur
- Pedersen PU, Cameron U, Jensen L. Aktiv inddragelse af ældre ortopædkirurgiske patienter i egen kostforplejning øger energi- og proteinindtagelsen postoperativt. Tidsskrift for Sygeplejersker 1999; (21): 27-44.
- Salling Larsen A. Stimulation af patienters aktivitet og udvikling. 1990; Odense University; Dissertation.
Nøgleord: Energi- og proteinindtagelse, forskning, kostforplejning, ældre.
