Fag & Forskning
Tryksår fra medicinsk udstyr kan forebygges
Trykskader kan forebygges ved systematisk observation og daglig vurdering af hud kombineret med forebyggende tiltag.
Fag & Forskning 2021 nr. 2, s. 60-66
Af:
Britt Hansen, tryksårssygeplejerske,
Knærke Søgaard, sygeplejerske og ph.d.-studerende,
Åse Fremmelevholm, tryksårssygeplejerske



Fagligt Ajour præsenterer ny viden fra sygeplejersker eller andre sundhedsprofessionelle, der arbejder systematisk og metodisk med udvikling af sygeplejen eller genererer viden, der er anvendelig i sygeplejen. I artiklerne formidler de resultater og konklusioner fra deres udviklingsarbejde og giver kollegial inspiration til fornyelse af den kliniske sygepleje. Har du selv lyst til at skrive en Fagligt Ajour, så læs mere på dsr.dk/manuskriptvejledning.
Et internationalt konsensusdokument udgivet af Journal of Wound Care i 2020 har givet inspiration til samt øget opmærksomhed på og viden om trykskader fra medicinsk udstyr. Et område som covid-19-pandemien har sat ekstra fokus på.
Fokus er i den forbindelse rettet mod både klinisk praksis i forhold til patienter og mod sundhedspersonale, som anvender værnemidler.
Når nyt udstyr bliver taget i brug, er det vigtigt med en instruks både for anvendelse og påsætning og med prioritering af oplæring.
Hudens status skal kontrolleres ved en daglig vurdering som led i det sygeplejefaglige skøn i forhold til forebyggelse af tryksår.
Hvis skaden opstår, skal specialister inddrages, og producenten skal have en tilbagemelding, så der er mulighed for at forbedre produktet. Omfanget af trykskader bør overvåges lokalt, og skader bør indberettes som en utilsigtet hændelse til Dansk Patientsikkerhedsdatabase, så et systematisk forbedringsarbejde kan iværksættes.
Trykskader forårsaget af medicinsk udstyr er en velkendt problematik i klinisk praksis og ses særligt i afdelinger og specialer, som hyppigt anvender medicinsk udstyr, f.eks. operationsgange, intensive afsnit og akutafsnit.
Det præcise omfang af trykskader fra medicinsk udstyr i Danmark kendes ikke, men opgørelser viser, at patienter, som er påført medicinsk udstyr, har mere end 2,4 gange højere risiko for at udvikle trykskader end patienter uden udstyr (1). Trykskader hos børn er primært relateret til anvendelse af medicinsk udstyr (2,3).
I Australien beskriver et systematisk Review fra 2019, at incidensen af trykskader som følge af medicinsk udstyr hos voksne, intensive patienter er mellem 0,9 – 41,2 pct., og prævalensen er fra 1,4 pct. - 121 pct. (1), hvilket understreger behovet for fokus på dette område.
Øget fokus på skader og hudproblemer
I februar 2020 udkom et internationalt konsensusdokument om udstyrsrelaterede tryksår (4) udarbejdet af en ekspertgruppe bestående af klinikere, forskere og ingeniører.
I denne artikel vil vi gengive væsentlige elementer fra konsensusdokumentet for at medvirke til øget opmærksomhed på og viden om udstyrsrelaterede trykskader og give opdaterede og relevante handleredskaber til forbedring af daglig klinisk praksis.
Covid-19-pandemien har medført øget fokus på hudproblemer og skader hos sundhedsprofessionelle, som kan ses efter langvarigt brug af f.eks. visirer og kirurgiske masker. I den forbindelse har især fugtproblemer været en udfordring, som man har forsøgt at løse (5).
Der kan ses en del paralleller mellem brug af værnemidler og medicinsk udstyr, og en væsentlig del af anbefalingerne i denne artikel vil kunne overføres til personalets brug af værnemidler.
Trykskader fra medicinsk udstyr
Medicinsk udstyr defineres som produkter, der anvendes til at diagnosticere, forebygge, lindre eller behandle sygdomme, handicap eller skader. Der findes flere end 500.000 forskellige typer medicinsk udstyr, som kan være alt fra kørestole og briller til pacemakere og avanceret operationsudstyr (6).
Når medicinsk udstyr fæstnes til kroppen, giver dette et træk i vævet, som medfører, at cellerne deformeres. Deformeret væv er meget sårbart for tryk, og forskning viser, at kombinationen af tryk og vævsforskydning kan medføre vævsskader på meget kort tid, helt ned til 15-20 minutter (4,7).
Medicinsk udstyr er i denne artikel udstyr, som er påsat patienten, f.eks. trakealkanyler, ernæringssonder, venekatetre, iltkatetre, blærekatetre, halskraver, gipsbandager, antiembolistrømper (pga. tiltagende ødem f.eks. i forbindelse med langvarige operationer, som medfører at antiembolistrømpen ikke længere passer) samt diverse respirationsunderstøttende masker, se Foto nr. 1. 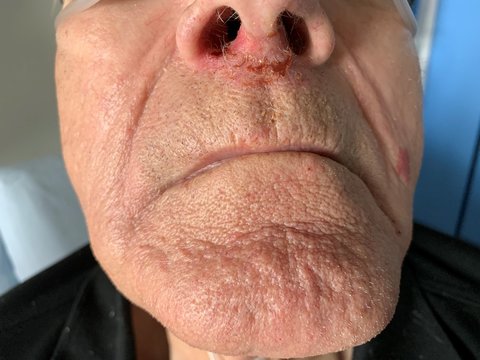
Da meget medicinsk udstyr har en lille overflade som f.eks. en ansigtsmaske eller dropslange, kan trykket mod huden blive meget højt på et lille område, helt op til 200 mm hg.
Trykskader kan være smertefulde
Trykskader som følge af medicinsk udstyr vil derfor hyppigst optræde på ører, næse, mundvige og hals samt underben pga. antiembolistrømper. Ydermere ses medicinsk udstyr også på kønslæber, glans penis, perineum og rektum efter anvendelse af katetre og afføringsposer.
Trykskaderne kan være meget smertefulde, og der er risiko for sårdannelser med infektion til følge, og i værste fald kan infektionerne føre til sepsis. Dybe trykskader kan give arvævsdannelser, hvilket kan have negativ indvirkning på patientens kropsbillede. Dette ses f.eks. ved dybe trykskader efter brug af halskrave, hvor hårrødderne på baghovedet kan have taget skade, hvilket medfører permanent hårtab i området. En trykskade kan dermed være forbundet med store menneskelige omkostninger.
Trykskader fra medicinsk udstyr kan desuden have økonomiske konsekvenser, medføre forlænget indlæggelsestid og efterfølgende behov for sårbehandling.
Forebyggelse af trykskader ved medicinsk udstyr
Risikovurdering
Det er væsentligt at understrege, at alle patienter, som er påsat medicinsk udstyr, skal betragtes som værende i risiko for udvikling af trykskade. Det gælder både børn og voksne.
Der findes ingen risikovurderingsredskaber til at vurdere voksne patienters risiko for udvikling af trykskade fra medicinsk udstyr (4), og sygeplejerskens vurdering må baseres på faglig viden og det kliniske blik.
Hos børn kan man anvende risikovurderingsredskabet Braden QD skala (2). Risikoen vurderes ud fra den totale mængde udstyr, som er påsat barnet, samt graden af immobilisering (3). Det skal dog understreges, at alle børn med påsat medicinsk udstyr må betragtes som værende i risiko for at udvikle trykskade.
Risikoen for trykskader øges ved shear og fugtighed samt ved langvarig anvendelse af udstyr, som vanskeligt kan flyttes eller understøttes. Øvrige risikofaktorer er høj alder, komorbiditet og nedsat perfusion af huden.
Begrænset adgang til udstyr i passende former og størrelser samt manglende oplæring i brugen af medicinsk udstyr vil også kunne øge risikoen for trykskader (4).
Hudstatus
Vurdering af hudens status er en vigtig faktor i forebyggelsen af trykskader fra medicinsk udstyr, da hudens tilstand vil afgøre, hvilke interventioner der skal anvendes.
Det anbefales, at man i et afsnit/en afdeling udarbejder en systematisk tilgang til vurdering af huden i forhold til forebyggelse af udstyrsrelaterede trykskader. Det er vigtigt, at det sundhedsfaglige personale gennemfører en fuld hoved-til-tå og forside-til-bagside vurdering, som også inkluderer huden under medicinsk udstyr. Det anbefales, at huden under medicinsk udstyr observeres minimum to gange dagligt (4) mhp. ændringer i hudens mikroklima. Det er oplagt at gøre dette i forbindelse med plejeopgaver og anden håndtering af patienten. Patientens hud bør vurderes i forhold til:
Farve
- Ses der rødme eller misfarvet hud nogle steder på patientens krop?
- Ses der hud, som er helt bleg på grund af trykpåvirkning?
Fugtighed
- Ses der fugtigt miljø på huden under medicinsk udstyr?
Ødem
- Ses der perifere ødemer på hænder og arme?
- Ses der f.eks. ødem af ansigtet?
Hudens fasthed/turgor
- Er huden elastisk?
- Er huden fast og med normal turgor?
Macereret og svampet hud
- Ses huden svampet med fugtig overflade?
Temperatur (kold/varm)
- Mærkes huden varm, måske pga. temperaturforhøjelse?
- Mærkes huden kold, måske pga. perifere kredsløbsforstyrrelser?
Forekomst af hudirritation, vævsskade eller potentiel vævsskade
- Ses der allerede skader på huden på patientens krop?
Blå mærker
- Ses områder på huden, hvor der er blå mærker og/eller hæmatomer?
Tør og revnet hud
- Ses huden tør, skællende og måske med revner?
Hvis der allerede ved første vurdering af patientens hud forekommer nogle af ovenstående forhold, vil patienten være i øget risiko for at udvikle en trykskade under medicinsk udstyr.
Udfordrende opgave
Observation og vurdering af huden kan være udfordrende hos bevidstløse patienter, som ikke må vendes/drejes, eller hvor det påsatte udstyr ikke kan fjernes/løftes pga. risiko for livstruende konsekvenser. Hos patienter med ortopædiske fikseringsskinner, plader, proteser og halskraver kan det være udfordrende at tilse huden under disse. Hvis patienten er vågen og har bevaret følesans, kan patienten sandsynligvis tilkendegive smerter og ubehag under udstyret. Dog får mange patienter smertestillende behandling, som vil kunne sløre denne smerte.
Det er specielt vigtigt at anvende det sygeplejefaglige skøn ved vurdering af huden, og især når patienten ikke kan udtrykke ubehag og smerter verbalt. Her vil observation af udtryk fra patienten såsom grimasser, motorisk uro og agitation være vigtige, fordi dette kan bidrage til det sygeplejefaglige skøn (4,7).
Det kan være en udfordring af vurdere mørkpigmenteret hud, da potentiel skade kan være mindre synlig og sværere at observere med det blotte øje.
Praktiske anbefalinger om forebyggelse
Ved fiksering af udstyr bør man særligt rette opmærksomhed på ødem, efter at det medicinske udstyr er påsat, da dette kan medføre, at udstyret pludselig sidder for stramt eller slet ikke passer. Det ses f.eks. ved perifere venekatetre hos både børn og voksne, som nogle gange fikseres uhensigtsmæssigt med uelastisk cirkulær bandage for at forebygge autoseponering af bandage, se Foto nr. 2. Det ses også ved ødemer i ansigtet, hvor den maske, der skal understøtte respirationen, begynder at give trykskade, fordi masken ikke længere passer. 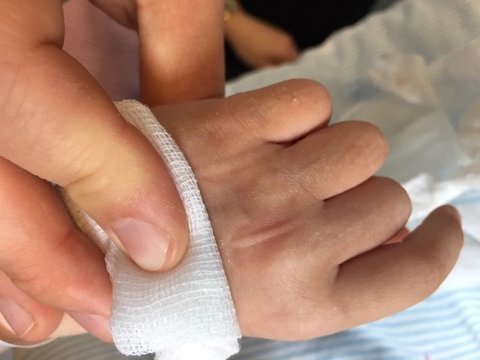
Hudens mikroklima ses ændret ved især aldrende hud som følge af medicinsk behandling (f.eks. binyrebarkhormon-behandling) eller ved visse systemiske sygdomme. Ligeledes er for tidligt fødte børn ekstra udsatte for trykskader under medicinsk udstyr pga. ustabilt umodent væv med tynd epidermis og mindre subkutant væv.
For at forebygge trykskade og friktion ved brug af medicinsk udstyr kan man gøre brug af tynde skumbandager, som klippes til i rette størrelser og sættes direkte på huden på det udsatte område under det medicinske udstyr, se F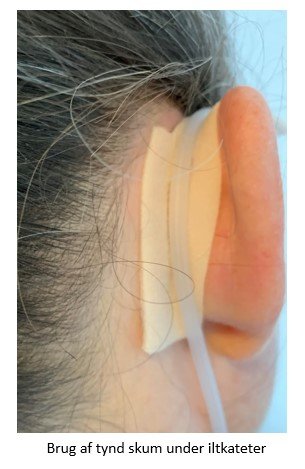
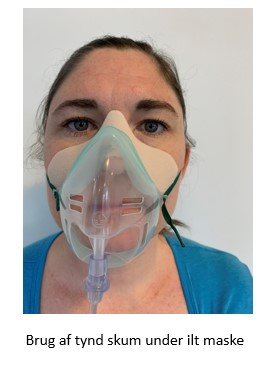 oto nr. 3 og 4.
oto nr. 3 og 4.
Skumbandage uden klæbekant
Det er vigtigt at vælge en tynd skumbandage uden klæbekant, og det kan anbefales at følge en klippevejledning, så man får det optimale ud af skumbandagen, se Foto 5-7 for klippevejledning.



Man skal være opmærksom på, at det kan være nødvendigt at anvende forskellige klippeformer, så bandagen passer bedst muligt til patientens ansigtsform.
Huden under medicinsk udstyr tjekkes to gange dagligt og hyppigere hos patienter, hvis hud er i risiko og derved sårbar overfor væske, eller hos patienter med generelt eller lokalt ødem (4,5,7). Huden under den trykaflastende skumbandage kan tilses ved, at bandagen forsigtigt løsnes, huden tilses, og bandagen sættes på plads igen.
Skader som følge af fugt
Hudens mikroklima kan påvirkes af høj feber, øget fugt, svedtendens eller tør hud, hvilket igen kan øge risikoen for mekanisk skade. F.eks. kan luftfugtere, der anvendes til inhalation af medicin, medføre øget fugt, som blødgør overhuden samt øger friktionen og derved øges risikoen for hudskade.
For at forebygge disse fugtskader bør man anvende en barrierecreme, som helst skal påføres, inden skaden opstår. I den forbindelse er det vigtigt, at cremen så vidt som muligt tørrer ud på huden, inden det medicinske udstyr påsættes igen.
Regelmæssig flytning og bevægelse
Udover systematiske hudtjek, brug af skumbandager og barrierecreme skal medicinsk udstyr så vidt muligt flyttes, og placeringen ændres jævnligt, så det ikke trykker på præcis samme sted hele tiden. Der bør udarbejdes lokale rutiner og procedurer for, hvor ofte dette skal ske i klinisk praksis. Om muligt skal udstyret flyttes eller roteres til et sted, hvor huden ikke er påvirket, og hvor der ikke ses tegn på skade. Det er væsentligt at tænke på, at selv små ændringer i udstyrets placering eller understøttelse kan være effektivt til at aflaste huden og dermed medvirke til forebyggelse af trykskader (4,7).
Placering af udstyr under patienten skal undgås, så vidt det overhovedet er muligt. Hvis det ikke kan undgås, skal man minimere trykpåvirkningen ved polstring og lejring. Hver eneste mobilisering, lejringsændring og procedure afsluttes optimalt med et hurtigt tjek af, at udstyret ikke er placeret, så patienten udsættes for tryk.
Udstyr skal passe i form og størrelse
Når der skal vælges medicinsk udstyr, skal man sikre sig, at udstyret passer til patienten i form og størrelse. Hvis udstyret er for stort, vil det kunne sidde og skurre over huden og derved skabe friktionsskader. Hvis udstyret er for lille, vil der være en øget risiko for stræk af huden og forøget tryk, hvor det medicinske udstyr trykker mod huden. Hvis det vurderes, at udstyret ikke passer til patienten, bør det kraftigt overvejes at finde en anden løsning.
Et andet opmærksomhedspunkt er, at udstyret ikke strammes/spændes eller fastgøres for tæt til huden, da det også kan forårsage skader.
Alt medicinsk udstyr har en instruks for anvendelse og påsætning. Når man anvender medicinsk udstyr, bør man som professionel sætte sig ind i disse instrukser. Oplæring i brug af medicinsk udstyr er essentielt for at sikre korrekt anvendelse og brug.
Når medicinsk udstyr ikke længere er i brug, skal det, så snart det er medicinsk forsvarlig, fjernes (4,7).
Indsats og rutiner skal være systematiske
I den enkelte organisation bør forebyggelse af trykskader som følge af medicinsk udstyr inkorporeres i den eksisterende tryksårsforebyggelsesindsats. Der skal iværksættes systematiske rutiner og fremgangsmåder, som kan styrke indsatsen.
I 2020 udkom den nationale retningslinje for Forebyggelse af Tryksår hos voksne over 18 år (8), som netop anbefaler en systematisk fremgangsmåde for forebyggelse af tryksår i form af care bundles.
Et care bundle er et sæt evidensbaserede interventioner, der, når disse implementeres sammen, forbedrer patient-outcome signifikant. Ofte anvendes minimum tre til fem interventioner, og disse anbefalinger bør implementeres i klinisk praksis.
Det anbefales, at man lokalt sørger for at overvåge omfanget af trykskader som følge af medicinsk udstyr. Det kan gøres på en enkel måde og giver mulighed for at arbejde systematisk med forbedring. Når man har data på, hvor mange og hvilke trykskader man har i egen afdeling, kan der sættes målrettet ind overfor disse.
Viden og erfaringer vedrørende trykskader som følge af medicinsk udstyr kan med fordel deles på tværs af specialer og afdelinger, og man kan samarbejde om et højere niveau af forebyggelse.
Som organisation er det vigtig at melde tilbage til producenterne, hvis man finder problemer eller uhensigtsmæssigheder ved brug af et medicinsk udstyr, så dette kan blive forbedret. Selv om den enkelte afdeling kun ser få skader, kan det vise sig, at andre afdelinger har de samme problemer, som derved har et langt større omfang, end man umiddelbart troede (4).
Sekundær forebyggelse og behandling vigtig
Når der opstår en trykskade, er sekundær forebyggelse og behandling af trykskaden vigtig. Det skadede område skal straks aflastes mest muligt, helst totalt, og huden må ikke masseres. Udstyr, som ikke kan fjernes eller flyttes væk fra det skadede område, skal understøttes for at opnå mest mulig aflastning og trykfordeling. Selv små ændringer i placering af udstyr kan medføre en anden fordeling af tryk og dermed aflaste det beskadigede område.
En forudsætning for iværksættelse af optimal behandling er, at trykskadens omfang vurderes og evt. kategoriseres fra I-IV ud fra gældende kategoriseringsoversigt fra internationale retningslinjer (7). Dog findes der ikke redskaber til at vurdere trykskader, som er opstået på slimhinder, f.eks. i munden (4,7). Skaden beskrives, og der lægges en plan for behandlingen.
Alle trykskader vil kræve maksimal aflastning, og hvis der observeres et violet område, kan det være tegn på en dybereliggende vævsskade. Det kræver tæt observation at se, om skaden udvikler sig, og trykskadens omfang vil markeres yderligere i løbet af dage eller op til en uge. Det er således ikke altid muligt at vurdere skadens omfang før op til en uge efter dens opståen.
Hvis huden ikke er intakt, skal der påsættes bandage efter principperne for fugtig sårheling, og området aflastes maksimalt. Hvis der er mistanke om infektion i trykskaden med tegn som hævelse, rødme og varme, skal patienten vurderes af en læge.
Oprensning af eventuelle nekrotiske trykskader er en specialistopgave, som skal varetages af en læge eller en sårsygeplejerske. Ved trykskader ≥ kategori III (7) med manglende heling eller ved mistanke om infektion, bør specialafdeling kontaktes med henblik på vurdering af patienten og eventuelt behov for kirurgisk intervention.
Trykskader kan være smertefulde
Trykskader fra medicinsk udstyr kan være meget smertefulde. Smerten kan være konstant eller primært optræde i forbindelse med sårbehandling eller i timerne efter. Behovet for smertestillende behandling skal derfor vurderes individuelt og kan gives enten fast eller forud for sårbehandling (7).
God, systematisk dokumentation af såret og behandlingen er en forudsætning for vurdering af heling. Det kan være en god ide at bruge billeddokumentation i kombination med en fyldestgørende sårjournal.
Opheling af et dybt tryksår er en langvarig affære, som kræver tålmodighed og løbende evaluering af behandlingen. Ved manglende fremgang skal komplikationer mistænkes og en specialafdeling kontaktes med henblik på en vurdering af såret og behandlingen.
Patienten, som erhverver sig et tryksår, skal vejledes i klagemulighed, og tryksår er kategoriseret som utilsigtet hændelse og bør derfor rapporteres til Dansk Patientsikkerhedsdatabase.
Implikationer for klinisk praksis
Alle patienter, som er påsat medicinsk udstyr, er i risiko for trykskader. Det gælder både børn og voksne.
Trykskaderne kan forebygges ved systematisk observation (minimum to gange dagligt) og vurdering af huden skal kombineres med iværksættelse af forebyggende tiltag.
Forebyggende tiltag er anvendelse af tynde skumbandager under udstyret, håndtering af fugtproblematikker ved brug af barrierecreme samt trykaflastning og understøttelse af udstyr.
For at forebyggelsen af skader fra medicinsk udstyr skal lykkes, bør der i de enkelte organisationer være fokus på tilgængeligheden af udstyr og materialer til forebyggelse og mulighed for at vælge flere størrelser og udformninger.
Viden om og indsigt i forebyggelse af trykskader fra medicinsk udstyr vil kunne føre til højere plejekvalitet hos patienterne samt forebyggelse af smertefulde og langvarige trykskader, som kan have store menneskelige og økonomiske konsekvenser.
Hansen B , Soegaard K, Fremmelevholm Aa. Preventing device-related pressure ulcers. Fag & Forskning 2021;02:60-6.
The International Consensus Document published by Journal of Wound Care in 2020 provided inspiration and raised awareness and knowledge of device-related pressure ulcers. A risk which the COVID-19 pandemic has placed extra focus on.
The article contributes to knowledge of procedures in clinical practice as regards both patients and devices, but also health personnel wearing personal protective equipment.
Device-related pressure ulcers are defined and visualised in text and images, followed by specific recommendations for preventing these lesions. This ranges from inspecting skin status and performing daily skin assessment to nurse clinical opinion and practical recommendations for prevention.
When new devices are put to use, it is important to provide instructions for both use and application, but also to prioritise training.
The article focuses on the need to involve specialists if ulceration occurs, and for the manufacturer to receive feedback in the interests of device design improvement. The scale of pressure ulcer incidence should be monitored locally, and any ulcer reported as an adverse event to the national patient safety database in order to implement systematic improvement measures.
Keywords: Consensus Document, prevention, specialists, pressure ulcers, adverse events.
- Hvor mange og hvilke typer af trykskader fra medicinsk udstyr, har I på din afdeling?
- Hvad er jeres største udfordring i forhold til trykskader som følge af medicinsk udstyr?
- Hvordan kan der arbejdes med en systematisk fremgangsmåde i din organisation for at forebygge trykskader fra medicinsk udstyr?
1. Barakat-Johnson M, Lai M, Wand T, Li M, White K, Coyer F. The incidence and prevalence of medical device-related pressure ulcers in intensive care: a systematic review. Journal of Wound Care. 2019;28(8):512-21.
2. Søgaard K, & Sørensen JA. Trykskader hos børn er underrapporteret. Ugeskrift for læger; 2019;181:V05190290.
3. Curley MAQ, Hasbani NR, Quigley SM, Stellar JJ, Pasek TA, Shelley SS, et al. Predicting Pressure Injury Risk in Pediatric Patients: The Braden QD Scale. Journal of Pediatrics. 2018;192:189.
4. Gefen A AP, Ciprandi G et al. Device related pressure ulcers: Secure prevention. 2020. J Wound Care; [S1-S52]. Available from: http://doi.org/10.12968/jowc.2020.29.Sup2a.S1.
5. Alves P, Gefen A, Moura A, A V??, Ferreira A, Beeckman D, et al. PRPPE. COVID 19 - UPDATE. PRevention of skin lesions caused be Personal Protective Equipment (Face masks, respirators, visors and protection glasses). 2020.
6. Lægemiddelstyrelsen. Vejledning til fabrikanter af medicinsk udstyr 2016 [Available from: https://laegemiddelstyrelsen.dk/da/udstyr/lovgivning-og-vejledning/laege...
7. European Pressure Ulcer Advisory Panel NPIAPaPPPIA. Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline. The International Guideline. In: (Ed.) EH, editor.: EPUAP/NPIAP/PPPIAP; 2019.
8. Skovgaard S. National Klinisk retningslinje for Forebyggelse af Tryksår hos voksne over 18 år. Forskningsenheden, Center for planlagt kirurgi, Regionshospitalet Silkeborg, HE Midt; 2020.



