Fag & Forskning
Patienter skal nødes med omtanke
Underernæring blandt danske patienter er et udbredt problem på tværs af klinisk praksis. Alligevel er under-ernæring og appetitløshed et underprioriteret område i sygeplejen. Til trods for Sundhedsstyrelsens vejledning om direkte nødning oplever patienter markante modsætninger i behandlingen af deres underernæring, viser et litteraturstudie.
Fag & Forskning 2016 nr. 1, s. 66-72
Af:
Louise Didia Lønholdt Carlsen, sygeplejerske,
Sandra Nielsen, sygeplejerske



Knap hver tredje indlagte patient på danske sygehuse skønnes at være underernæret. Det øger risikoen for længere indlæggelsestid og fører til større risiko for infektioner samt længerevarende rehabilitering. For kirurgiske patienter kan underernæring forsinke sårhelingsprocessen. Men hvordan oplever patienterne, at underernæring bliver behandlet, og hvordan nøder sygeplejersken patienten til at spise? En undersøgelse, et litteraturstudie, afdækkede tre temaer: 1) At patienterne er bevidste om, at nødning er nødvendigt, men de har en negativ oplevelse af processen. 2) Ernæringen opleves af patienterne som nedprioriteret fra sundhedspersonalets side. 3) Psykosociale faktorer som følge af sygdom og indlæggelse fører til et ændret forhold til måltidet, og den manglende appetit forstærkes dels af måden, måltidet serveres på, dels af tidspunktet for serveringen og kvaliteten af maden.
Undersøgelsens anbefaling er, at afdelingerne skal ændre måden, de serverer maden på for patienterne, og omstændighederne omkring måltidets indtagelse. I afdelinger, hvor ernæringen har lidt under nedprioritering, skal der ske en opprioritering, og måden, man i nogle afdelinger nøder patienten på, og som opleves negativt af patienten, skal tages op til vurdering.
Det skønnes, at omkring 30 pct. af indlagte patienter på danske sygehuse er underernærede. Årsagerne til underernæring er mange, og appetitløshed spiller en stor rolle for patienternes ernæringsindtag. Appetitløshed skyldes bl.a. kvalme, smerter og træthed kombineret med øget behov for næringsstoffer under sygdom (1). Underernæring er en problematik, som hverken er knyttet til en specifik afdeling eller diagnose, men forekommer overalt i klinisk praksis (2-5). Underernærede kirurgiske patienter har 2-3 gange forhøjet risiko for at få postoperative komplikationer såsom forsinket sårheling og hospitalsinfektioner (6). Konsekvenser ved underernæring ikke bare for kirurgiske patienter er øget indlæggelsestid og infektionsrisiko samt længerevarende rehabilitering, som kan resultere i nedsat livskvalitet og velvære for patienten. Disse konsekvenser kan i sidste instans lede til forøgede økonomiske udgifter for sundhedsvæsenet og samfundet (1,7). Alligevel er underernæring en nedprioriteret del af sygeplejen (2,5).
Savner konkrete retningslinjer
I 2008 lancerede Sundhedsstyrelsen vejledningen “Screening og behandling af patienter i ernæringsmæssig risiko”. Vejledningen pointerer vigtigheden af ernæringsscreening og kostregistrering af patienten. Ikke desto mindre eksisterer der ingen konkrete retningslinjer for, hvordan sygeplejersken skal handle, hvis en patient nægter at spise. Sundhedsstyrelsen anbefaler dog, at sygeplejersken i visse tilfælde må anvende ”direkte nødning” som handlingsforslag til opnåelse af patientens ernæringsindtag, men vejledningen beskriver ikke, hvordan og hvornår denne direkte nødning må tages i brug (1). Formålet med denne undersøgelse er derfor at undersøge nødning i forbindelse med underernæring.
Metode
Artiklen bygger på et litteraturstudie med afsæt i Josette Bettany-Saltikovs metodiske anbefaling (8). Ifølge Bettany-Saltikov består metoden af seks trin, der har til hensigt at kombinere systematik og struktur med fleksibilitet og kreativitet:
- Hvordan vil I vurdere ernæringsplejen på jeres arbejdsplads?
- Hvor er ansvaret for den underernærede patient placeret og hvorfor?
- Hvilke dele af denne artikel kan I eventuelt bruge i plejen af den underernærede patient?
- Hvordan monitorerer I jeres indsats over for den underernærede patient?
Trin 1: På baggrund af formålet med undersøgelsen blev følgende undersøgelsesspørgsmål udformet: Hvordan oplever patienterne, at underernæring bliver behandlet, og at sygeplejersken nøder?
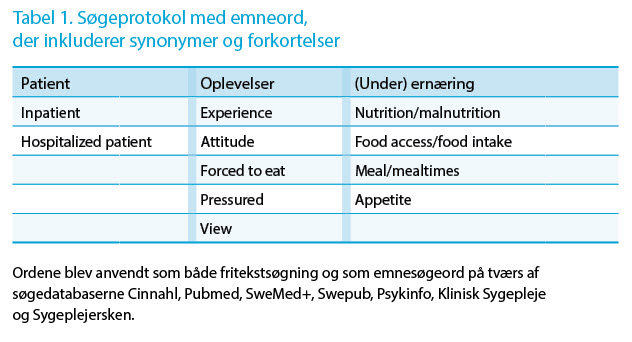
Trin 2: Ud fra undersøgelsesspørgsmålet blev der udarbejdet en søgeprotokol med emnesøgeord, der inkluderede synonymer og abbreviationer, se figur 1. Disse blev anvendt som både fritekstsøgning og som emnesøgeord på tværs af søgedatabaserne Cinnahl, Pubmed, SweMed+, Swepub, Psykinfo, Klinisk Sygepleje og Sygeplejersken.
Trin 3: Ifølge Bettany-Saltikov (8) skal der udarbejdes klare inklusions- og eksklusionskriterier.
Inklusionskriterier: 1) Voksne patienter indlagt på somatiske afdelinger. 2) Lande med samme eller lignende madordning som på danske hospitaler. 3) Både review og enkelte studier. 4) Kvalitative studier og 5) Peer reviewede artikler.
Eksklusionskriterier: 1) Patienter med psykiatriske diagnoser, herunder anoreksi/bulimi samt kognitive vanskeligheder og 2) Artikler ældre end 10 år.
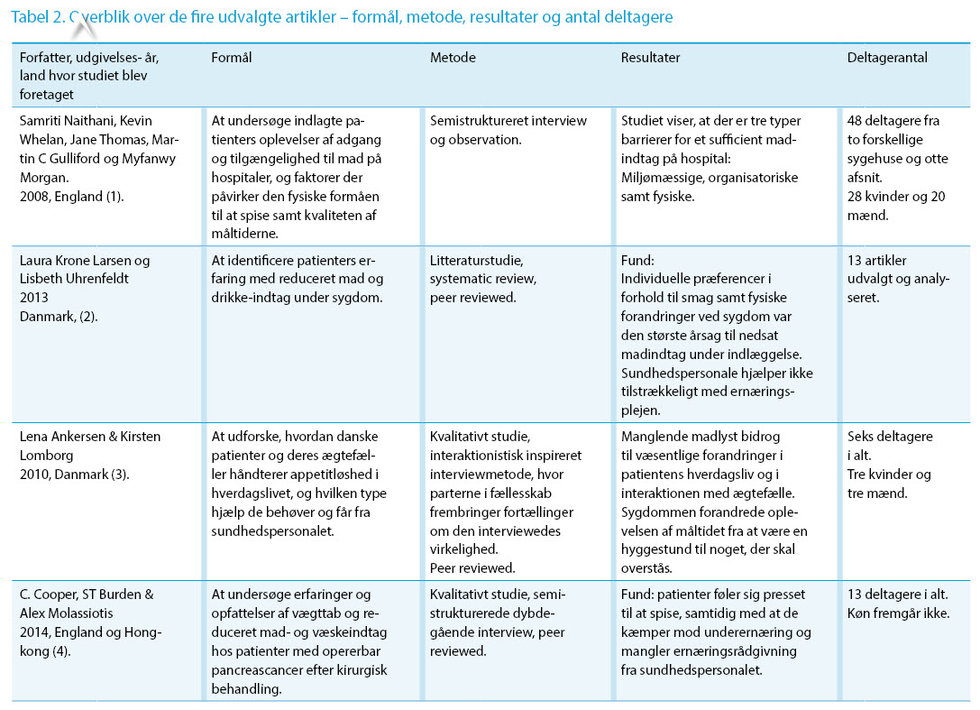
Trin 4: Emnesøgningen resulterede i 482 artikler. Disse artiklers overskrifter og abstracts blev gennemlæst og vurderet i forhold til inklusions- og eksklusionskriterier. De artikler, der levede op til kriterierne, blev dernæst læst og kvalitetsvurderet ud fra Critical Appraisal Skills Programme (CASP). Fire artikler blev herefter inkluderet i denne undersøgelse, se tabel 1 og 2.
Trin 5: På baggrund af trin 1-4 blev resultaterne syntetiseret, og tre temaer blev identificeret på tværs af de udvalgte fire artikler og efterfølgende gennemgået med en farvekodning. De identificerede temaer, der besvarer undersøgelsesspørgsmålet, præsenteres i resultaterne.
Trin 6: Efter præsentationen af undersøgelsens resultater formuleres diskussionen og konklusionen.
Markante modsætninger
I analysen af de fire artikler fandt vi en markant modsætning mellem patienternes oplevelse af behandlingen af deres underernæring og sundhedspersonalets håndtering af problematikken. Patienterne oplevede enten at blive presset af sundhedspersonalet til at spise, eller helt modsat at der intet fokus var på ernæringsområdet. Desuden fandt vi frem til, at der ved sygdom og indlæggelse sker forandringer, som har betydning for oplevelsen af at spise.
Tema 1: At blive presset til at spise
To ud af fire artikler handler om, hvordan patienter oplever det at blive presset til at spise (3,4). Artiklerne viser, at patienterne tilsyneladende er bevidste om, at nødning i visse tilfælde er nødvendigt for sufficient madindtag, men at det ikke desto mindre opleves negativt (4).
Fundene i analysen viser, at flere patienter til tider bare spiser for at aflaste presset fra personalet, og at patienter i flere tilfælde tvinger sig selv til at spise på trods af, at de ikke bryder sig om maden, har kvalme eller madlede. Patienter oplever desuden, at diætisterne lægger mere vægt på maden end på patienterne. Dette skaber et konstant pres. I analysen er der eksempler på, at patienter har fået anlagt en sonde uden at vide hvorfor. Patienterne oplever sonden som pinefuld og hæmmende for appetitten. De erfarer også, at det er meget svært at spise med den uden hjælp fra personalet, og at de til sidst må bede om at få sonden fjernet (4).
Analysen viser, at det ikke kun er personalet, der nøder patienterne, men at pårørende tilsyneladende også nøder. Dette sker ved f.eks. at udøve kontrol og at føre skema over, hvor meget den syge har spist i løbet af dagen. Den pårørende gør dette i håb om at øge kræfterne hos den syge, men presset har på trods af de gode hensigter negative konsekvenser for patienten såsom skyldfølelse over ikke at kunne spise op eller nyde de sociale sammenhænge, som måltidet ofte fordrer. Den pårørende og den syge tillægger maden vidt forskellige betydninger, hvor den pårørende ser maden som deres ansvar, og noget de kan kontrollere, mens den syge ikke tillægger maden så stor betydning (3).
At blive nødet til at spise opleves således af den syge fra to sider – fra deres pårørende såvel som fra sundhedspersonalet. Patienten oplever denne nødning som ubehagelig og stressende, men er samtidig bevidst om, at det også er en nødvendighed for deres overlevelse.
Tema 2: Ernæring som noget underprioriteret
I alle fire artikler oplever patienterne, at ernæringsplejen på hospitalerne er nedprioriteret fra sundhedspersonalets side (2-5).
Den lave prioritering hos sundhedspersonalet kommer til udtryk gennem begrænset information, som ofte er uspecificeret og svær at tolke. Eksempler på dette er formuleringer som ”blød kost” og krav om at spise ”lidt og ofte”. Patienterne er derfor overladt til deres sunde fornuft, når de skal vurdere mængden og typen af mad for at tilfredsstille deres ernæringsbehov (4).
Patienterne italesætter samtidig i artiklerne, at de som følge af den manglende information føler sig oversete og direkte ladt i stikken i forhold til ernæringsproblematikken. Patienter efterspørger, at sygeplejerskerne har større fokus på deres nedsatte appetit, og de har behov for råd og vejledning om, hvordan de skal tackle appetitløsheden (2,3). Derudover oplever patienterne, at sundhedspersonalet er meget travle og prioriterer andre opgaver under måltidet, f.eks. at rede seng, dokumentere, rydde op eller gøre rent. Det medfører, at patienter ikke modtager den fornødne hjælp, hvilket resulterer i, at maden bliver lunken og uspiselig (2-5).
Patienterne oplever således, at de mangler information om ernæringsplejen, samt at måltiderne ikke bliver prioriteret sammenlignet med andre arbejdsopgaver. Det bevirker, at pårørende inddrages i ernæringsproblematikken, og at ansvaret for appetitløsheden dermed bliver lagt i hænderne på patienterne og deres pårørende.
Tema 3: Ændringer i måltidets betydning under indlæggelse og sygdom
I alle fire artikler ses ændringer i måltidets betydning under indlæggelse og sygdom, der særligt skyldes miljømæssige og psykosociale faktorer under sygdomsforløbet (2-5).
De miljømæssige faktorer refererer til de store forandringer i patienternes omstændigheder, der opstår i forbindelse med indlæggelse og betyder ændrede madvaner. Den primære årsag til denne appetitløshed er serveringsmetoden, der indebærer, at forret, hovedret og dessert bliver serveret på samme bakke, og at der er stor forskel på masseproduceret institutionskost og den mad, patienterne får derhjemme (2,4,5). Tidspunktet for serveringen beskrives også som en barriere, da maden ikke serveres på tidspunkter, der stemmer overens med patienternes egne vaner (4,5).
Derudover påvirkes nogle patienter af psykosociale faktorer under indlæggelse, hvilket ændrer måltidets betydning. Det kan være patienter, der har fået neurologiske komplikationer af deres sygdom, som kan have medført nedsat motoriske og sensoriske evner til at kunne spise selv. Den nedsatte kropskontrol er ofte forbundet med skyld og skam og fratager måltidet den hygge og glæde, der ellers normalt er forbundet hermed. Ydermere ønsker patienter, som ikke har besvær med at spise, ikke at spise med andre, da det påvirker deres egen appetit at se medpatienterne have disse vanskeligheder under måltidet (2).
Miljømæssige og psykosociale ændringer kan således opstå ved indlæggelse og sygdom og skabe en barriere for opfyldelsen af patienternes ernæringsbehov, da de bliver nødt til at gå på kompromis med deres madvaner og behov.
Autonomi eller svag paternalisme
I analysen fandt vi en modsætning mellem patienternes oplevelse af behandlingen af deres underernæring og sundhedspersonalets håndtering af problematikken. På den ene side oplever patienter, at de bliver presset til at spise, mens andre patienter på den anden side oplever, at ernæringsproblematikken bliver negligeret. Yderligere viste tredje tema, at sygdom og indlæggelse er forbundet med både ydre og indre forandringer, der har konsekvenser for patienters oplevelse af måltidet.
Disse fund er interessante set i lyset af den tyske filosof Immanuel Kant og sygeplejerske og omsorgsfilosof Kari Martinsens tekster, idet disse teoretikere anskuer patientens autonomi forskelligt. Kant mener, at mennesket aldrig må bruges udelukkende som et middel, men altid skal være et mål i sig selv (9). Resultatet fra tema 1, hvor sygeplejersker presser patienter til at spise, vil derfor ifølge Kant aldrig være rigtigt, hvis patienten ikke selv har ønsket at blive presset – uanset om konsekvensen bliver, at patienten sulter.
Denne afvisning af paternalisme står i kontrast til Kari Martinsens idé om ”svag paternalisme”, der omvendt implicerer, at sygeplejerskens ønske om patientens bedste i visse tilfælde må gå forud for patientens autonomi. For at den svage paternalisme ikke skal blive et overgreb mod patienten, mener Martinsen, at vi må bruge sensitivitet og have en reel interesse for den anden (10). Det opnås gennem omsorg, undersøgelse af og hensyntagen til patientens behov og ønsker.
Både Kants og Martinsens teorier har støtte i lovgivningen inden for sundhedsvæsenet. Mens Kants teori understøttes af lovgivning, der tilsiger, at vi skal bevare patientens autonomi, underbygges Martinsens teori af lovgivning, der tilsiger, at vi skal varetage patientens interesser (11). Problemet med begge er, at de kan være svære at efterleve i virkeligheden. Princippet om aldrig at overtræde den andens autonomi bliver næsten umuligt, hvis patienten ikke er i stand til at bruge sin autonomi f.eks. ved kriser opstået i forbindelse med sygdom. Omvendt kan sygepleje ud fra svag paternalisme sætte sygeplejersken i et etisk dilemma, idet det kan være svært at agere ud fra andres bedste uden at inddrage egne motiver og ønsker. Forholdet mellem paternalisme og ligegyldighed er et gennemgående tema i vores undersøgelse, og vi fandt ikke muligheder for et kompromis mellem de to modsætninger.
Det er meget sigende, at patienter på den ene side oplever, at der intet fokus er på ernæring, mens andre på den anden side oplever, at der er alt for meget fokus på dette. Man kan diskutere, hvorvidt voksende politisk interesse for ernæring har forårsaget en ændret kultur på nogle afdelinger, der derfor tager det bogstaveligt at nøde patienten til at spise trods appetitløshed. I tilfælde, hvor patienterne modsat oplever, at ernæring negligeres, kan man ud fra dette rationale argumentere for, at underernæring ikke bliver prioriteret i afdelingens kultur.
På den anden side er det også sandsynligt, at fokus på andre arbejdsopgaver på bekostning af ernæring skyldes manglende tid, kompetencer eller vidensgrundlag, der alle er nødvendige elementer for, at sundhedspersonalet kan have patientens autonomi og behov som mål.
Sæt fokus på underernæring
Derfor anbefales det som forslag til udvikling af sygeplejen, at der sættes større fokus på underernæring generelt med henblik på at øge opmærksomheden på sundhedspersonalets håndtering af problematikken. Målet bør være både konkrete handlinger og en kulturændring på afdelingen. I forhold til førstnævnte kan et tiltag være at indføre stilletid under måltiderne, hvor alle ikkeakutte aktiviteter stopper.
Det giver patienterne ro til at spise uden forstyrrelser, og sygeplejerskerne får tid til at have fokus på ernæring. Dette enkle forslag kunne i sig selv lede til debat blandt sygeplejersker. En ændret kultur på afdelingen om håndteringen af underernæring har et todelt formål: Det kan både føre til, at opmærksomheden øges på afdelinger, hvor det ellers har været en underprioriteret arbejdsopgave, men samtidig ændre praksis på afdelinger, hvor nødning har været dominerende.
Find en middelvej
Litteraturgennemgangen viser, at der ved sygdom og indlæggelse opstår en række miljømæssige og psykosociale ændringer, som har betydning for oplevelsen af måltidet og gør, at patienterne pludselig har behov for andres hjælp. Denne hjælp – i dette tilfælde behandlingen af underernæring – bliver opfattet vidt forskelligt. Enten oplever patienter, at der intet fokus er på underernæring, eller også oplever patienter et alt for stort fokus, hvor de bliver presset og nødet til at spise af både sundhedspersonale og pårørende.
Begge måder at behandle underernæring på kan have en negativ konsekvens for patientens velbefindende og for ernæringsplejen. Derfor er det afgørende at finde en middelvej, hvor begge afdelingskulturer ændres, så der opstår en mere nuanceret forståelse for betydningen af ernæring og patientens behov og rekonvalescens.
Referencer
- Sundhedsstyrelsen. Vejledning til læger, sygeplejersker, social- og sundhedsassistenter, sygehjælpere og kliniske diætister. Screening og behandling af patienter i ernæringsmæssig risiko. S. 1-35. København: Sundhedsstyrelsen; 2008.
- Larsen KL, Uhrenfeldt L. Patients’ lived experiences of a reduced intake of food and drinks during illness: a literature review. Scandinavian Journal of Caring Sciences 2013;27:184-94.
- Ankersen L, Lomborg K. Appetitløshed i hverdagslivet med uhelbredelig kræftsygdom. Klinisk sygepleje 2010;24(1):16-26.
- Cooper C, Burden ST, Molassiotis A. An explorative study of the views and experiences of food and weight loss in patients with operable pancreatic cancer perioperatively and following surgical intervention. Support Care Cancer 2014;23:1-9.
- Naithani S, Whelan K, Thomas J, Gulliford CM & Morgan M. Hospital inpatients’ experiences of access to food: a qualitative and observational study. Health Expectations, a journal compilation 2008;11(3):294-303.
- Keller A & Hughes L. Under-nutrition: Removing barriers to efficient patient nutrition within both the hospital and home-care setting: Managerial and financial incentives and strategies to ensure good nutritional care. European Health Management Association 2012:1-12.
- Kost og ernæringsforbundet. Underernæring. Det skjulte samfundsproblem. København: Kost og Ernæringsforbundet; 2014.
- Bettany-Saltikov J. How to Do A Systematic Literature Review In Nursing. A Step-By-Step Guide. London: RCN Publishing Company; 2012.
- Birkler J. Filosofi og sygepleje. Etik og menneskesyn i faglig praksis. København: Munksgaard Danmark; 2011.
- Martinsen K. Samtalen, skønnet og evidensen. Gads Forlag; 2007.
- Retsinformation 2010, Sundhedsloven, se https://www.retsinformation.dk/ > Sundhedsloven. Besøgt d. 11.1.2016.
Carlsen LDL, Nielsen S.: Undernourished patients’ perceptions of hospital nutritional care
The article addresses undernutrition as perceived by inpatients receiving nutritional nursing care. The article likewise reports on patients’ responses to being pressured and urged to eat in spite of lack of appetite. This is evinced by secondary empiricism drawn from a systematic review method. The findings identify three topics: being pressured to eat; underprioritisation of nutrition; and changes in meal significance during hospitalisation and illness.
Kari Martinsen’s concept of “weak paternalism” and Immanuel Kant’s “duty-based ethics” are included in the study’s discussion on pressure and encouragement to eat, and where the limits lie. The conclusion is that there are many reasons for undernutrition, and that patients report two conflicting approaches; that nursing staff either pressure the patient too much, or that undernutrition is underprioritised. This points to the importance of revising practices in order to ensure, for example, quiet at mealtimes so as to achieve greater focus on the importance of nutrition and the patient’s needs.
Keywords: Undernutrition, pressure, systematic review, nursing, patient
