Fag & Forskning
Sæt mobilisering på dagsordenen
En litteraturgennemgang tyder på, at ansvaret for at mobilisere ældre medicinske patienter ikke er klart placeret.
Fag & Forskning 2020 nr. 2, s. 42-47
Af:
Rikke Søndergaard, sygeplejerske,
Iben Tousgaard, sygeplejerske,
Christina Emme, sygeplejerske



Manglende mobilisering af indlagte patienter kan have store konsekvenser i form af medicinske komplikationer, nedsat funktionsniveau, nedsat psykisk velbefindende og øget dødelighed. For at afdække viden om mulige barrierer for mobilisering samt forslag til sygeplejefaglige interventioner på mobiliseringsfeltet blev der foretaget en systematisk litteratursøgning i PubMed og CIINAHL forud for en sygeplejefaglig indsats for at mobilisere patienter på Bispebjerg og Frederiksberg Hospital i perioden 2020-2021.
Denne artikel viser et udpluk af resultaterne fra gennemgangen af syv udvalgte artikler. Disse kan overordnet opdeles i tre fund:
- a. sygeplejerskerne havde ikke en stærk sygeplejefaglig identitet og opfattede ikke sig selv som en faggruppe med ansvar for mobilisering.
- b. sygeplejerskerne følte sig usikre i at mobilisere patienterne.
- c. der manglede en klar rollefordeling mellem forskellige sundhedsprofessionelle i forhold til mobilisering.
Fundene peger i retning af, at der er behov for at sætte fokus på kulturen omkring mobilisering, eventuelt tilbyde kurser og træningsprogrammer for at sikre bedre mobilisering og at få opprioriteret grundlæggende sygepleje, hvis vi vil udfordringerne med manglende mobilisering af indlagte patienter til livs.
Flere forskere slår et slag for at sætte mobilisering på den sygeplejefaglige dagsorden, fordi manglende mobilisering af ældre hospitalsindlagte patienter har store konsekvenser (1). For nyligt belyste et tema om sengelejekomplikationer i Fag&Forskning de mange konsekvenser ved langvarigt sengeleje (2). Hospitalsindlæggelse og deraf manglende mobilisering er den største risikofaktor i forhold til nedsat funktionsniveau hos ældre medicinske patienter, og et review finder, at mindst 34 pct. af de indlagte ældre patienter mistede funktionsniveau under indlæggelse målt på ADL-niveau (Almindelig Daglig Livsførelse) (3). Derudover øger manglende mobilisering under indlæggelse risikoen for medicinske komplikationer såsom pneumoni, blodpropper og dannelse af atelektaser (4), hvilket kan medføre forlænget indlæggelsestid, øget dødelighed og øget risiko for plejehjemsanbringelse eller behov for rehabiliteringsophold pga. nedsat funktionsniveau ved udskrivelse (5,6).
På trods af den eksisterende viden om konsekvenserne af manglende mobilisering er forskning om mobiliseringsinterventioner af ældre patienter meget sparsom (1), og der findes kun begrænset viden om, hvordan og hvor ofte sygeplejersker mobiliserer patienter (6). I et dansk studie af indlagte ældre medicinske patienter, som havde gangfunktion inden indlæggelsen, viste en aktivitetsmåling, at patienterne i gennemsnit tilbragte 17 timer i sengen dagligt (7). På baggrund af studiets resultater konkluderede forskerne, at det var nødvendigt at fokusere på, at patienterne skulle være fysisk aktive under indlæggelse og sikre, at der f.eks. var gangredskaber til rådighed, så både pårørende og personale kunne hjælpe med mobilisering (7).
Litteratursøgning afdækker barrierer
På Bispebjerg og Frederiksberg Hospital arbejder sygeplejepersonalet med Fundamentals of Care (FoC) som sygeplejefaglig begrebsramme og som et element i hospitalets strategi for sygepleje. FoC sætter blandt andet fokus på at prioritere sygeplejen, patientens grundlæggende behov for sygepleje og at styrke relationen til patienten (8). Med udgangspunkt i FoC har et netværk af kliniske sygeplejespecialister på tværs af hospitalets afdelinger valgt at gennemføre en sygeplejefaglig indsats vedrørende mobilisering af patienterne i 2020-21.
Som grundlag for planlægningen søgte gruppen at afdække eksisterende viden om barrierer for mobilisering samt at skabe overblik over sygeplejefaglige mobiliseringsinterventioner ud fra en systematisk litteratursøgning. Mobilisering blev defineret ud fra Kalisch, Lee og Dabneys definition som at ”gå, stå eller sidde i seng eller stol med eller uden hjælp fra sundhedspersonale” (9).
Formålet med denne artikel er derfor at præsentere fundene fra litteratursøgningen, og hvordan de er anvendt i tilblivelsen af en mobiliseringsindsats.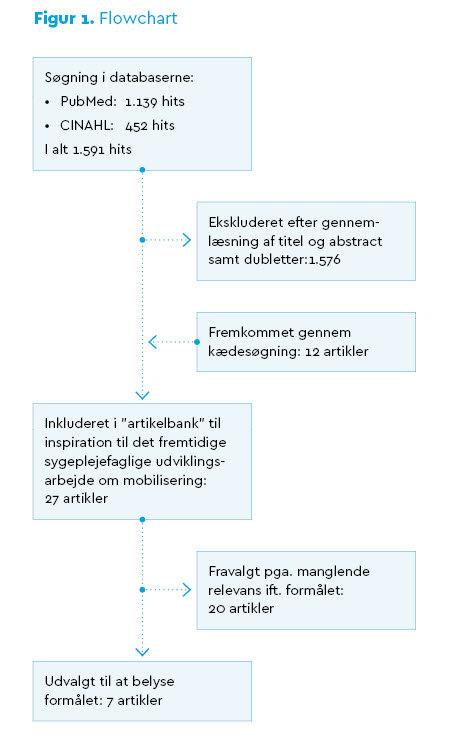
Metode
En søgeprotokol med udgangspunkt i en systematisk bloksøgning i PubMed og CINAHL blev udarbejdet og kombineret med en usystematisk kædesøgning i de fundne artiklers referencer (se Fig. 1, flowchart over litteratursøgning) (10). Litteratursøgningen havde til formål at afdække mulige barrierer i forhold til mobilisering af patienter, samt hvilken viden der er rapporteret om sygeplejefaglige mobiliseringsinterventioner. Vi inkluderede studier i den endelige søgeportefølje, der omhandlede mere specifikke måder at teste og måle mobilisering på, som kunne inspirere til det videre sygeplejefaglige udviklingsarbejde. Følgende søgeord blev anvendt: ”mobilising”, ”patients”, ”early ambulation”, ”nursing”, ”intervention”, ”hospital” og ”older adults”. Vi anvendte følgende inklusions- og eksklusionskriterier for artiklerne:
- Inklusion: artikler på engelsk, dansk, svensk eller norsk, deltagere over 19 år og fra sammenlignelige sundhedsvæsener ift. opbygning og kultur.
- Eksklusion: >10 år gamle studier, studier fra fagspecifikke specialer såsom intensive afdelinger eller postoperative forløb.
Resultater
27 relevante artikler blev udvalgt som grundlag for vores mobiliseringsindsats. I denne artikel præsenteres syv af artiklerne, idet de fremhæver formålet med litteratursøgningen om at identificere barrierer og mobiliseringsinterventioner. Artiklerne er tematisk opdelt i: 1) barrierer for mobilisering og 2) sygeplejefaglige mobiliseringsinterventioner.
Barrierer for mobilisering
Første artikel beskriver et amerikansk grounded theory-studie, hvor forskerne interviewede sygeplejersker om, hvilke overvejelser der lå bag, når de valgte at mobilisere patienterne. Alle interviewede sygeplejersker fortalte, at de kendte til de negative konsekvenser af manglende mobilisering under indlæggelse, men at dette ikke havde indflydelse på, i hvilket omfang de mobiliserede patienterne (11). Studiet viste, at de sygeplejersker, der anså mobilisering som en del af sygeplejen, i højere grad fik mobiliseret deres patienter. Desuden viste studiet, at de var i stand til at indarbejde daglig mobilisering i deres sygepleje på trods af begrænsede ressourcer, idet de var fokuserede på at bevare patienternes funktionsniveau og psykosociale helbred (11). Studiet konkluderede, at den sygeplejefaglige identitet var vigtig for mobilisering, og at det var centralt at sygeplejerskerne anså mobilisering for at være en del af sygeplejen (11).
I et engelsk grounded theory-studie var formålet at undersøge, hvordan sygeplejersker involverede sig i fastholdelsen og tilskyndelsen af mobilisering hos ældre medicinske patienter. Forskerne interviewede og observerede sygeplejersker og fandt ligeledes, at den måde, sygeplejersker vægtede sygeplejen på, var central i forhold til om patienterne blev mobiliseret (12). Studiet fandt, at sygeplejeteamet primært fokuserede på mobilisering som forebyggelse af problemer fremfor rehabiliterende (12). Forskerne konkluderede, at en måde, hvorpå sygeplejerskerne kunne tage en mere aktiv rolle i målrettet mobilisering, var ved at udarbejde sygepleje-drevne interventioner omkring mobilisering (12).
Et dansk etnografisk feltstudie fra 2019 undersøgte, hvordan de sociale og kontekstuelle omstændigheder påvirker mobiliseringen af ældre indlagte medicinske patienter. Forskerne fandt fem temaer, der havde betydning for mobiliseringen af patienter, hvoraf de professionelles rolle var den mest afgørende og gennemgående i alle temaer (13). Studiet fandt, at forskellige sundhedsprofessionelle på de medicinske afdelinger anerkendte, talte og handlede baseret på forskellige kulturmodeller, hvilket betød, at mobiliseringen blev sammenfiltret i et komplekst netværk af sociale og kontekstuelle omstændigheder (13). Forskellige kulturelle modeller formede de mange forskellige faglige identiteter, hvilket førte til modsigelser og sløring af prioritering af mobiliseringen, idet ingen faggruppe tog ansvar for mobilisering af patienterne under indlæggelse (13).
Sygeplejefaglige mobiliseringsinterventioner
Smart et al (14) fandt i et scoping review, at en multidiciplinær, struktureret teambaseret tilgang til mobilisering var den mest effektive måde at øge mobiliseringen hos ældre patienter, samt at denne tilgang kunne reducere indlæggelsestiden (14). Forskerne anbefalede, at man arbejdede med at øge og forbedre kommunikationen mellem faggrupper og at afklare faggrænser og arbejdsroller, hvilket øgede mobiliseringsraten (14).
I et integrativt review (6) blev det igen konkluderet, at sygeplejersker ikke mobiliserede patienterne tilstrækkeligt, idet sygeplejerskerne blandt andet følte sig usikre i at mobilisere, manglede viden om hvordan de skulle mobilisere og desuden mente, at mobilisering var fysioterapeuternes ansvar (6). Forskerne anbefalede at investere i uddannelse og træningsprogrammer tilpasset sygeplejersker, så de kan føle sig mere selvsikre i forhold til deres evne til at mobilisere patienterne samt øge ejerskabet for mobiliseringen (6). At skabe grundlag for god mobilisering kræver ifølge forskerne desuden tilstrækkelig normering, rådighed over de rette hjælpemidler og et hospitalsmiljø og en indretning med plads og mulighed for mobilisering (6).
I et review (15) identificeres følgende faktorer, som kan fremme mobilisering af indlagte patienter:
- Korrekt funktionsvurdering og bredt sundhedsfagligt samarbejde, f.eks. mellem sygeplejersker og fysioterapeuter.
- Øget fokus på mobilisering hos de sundhedsprofessionelle.
- Hyppige opfordringer og hjælp til patienterne for at understøtte mobilisering.
- Seponering af ikke-nødvendige katetre såsom perifere venekatetre og iltslanger.
- Skabelse af en hospitalskultur, hvor det at være fysisk aktiv er en del af indlæggelsen.
- Sikring af at patienterne får sufficient mad og drikke.
- Restriktiv ordination af antihistaminer og søvnmedicin ved søvnbesvær (15).
I et nyligt review (3) anbefales udover mange af de samme fokuspunkter tiltag som:
- Medicingennemgang samt fokus på forebyggelse af udvikling af f.eks. delirium.
- Evt. geriatrisk tilsyn mhp. specialiseret geriatrisk hjælp.
- Uddannelse af og information til patienter og pårørende om de risikofaktorer, der er ved indlæggelse, samt om vigtigheden af at holde sig fysisk aktiv.
- Mobilisering af patienten mindst tre gange om dagen.
- Optimering af smertebehandling samt fokus på obstipation.
- Huske høreapparater og briller, så patienterne kan orientere sig ordentligt (3).
Samarbejde med andre faggrupper har stor betydning
Litteraturgennemgangen identificerede flere barrierer, som kan hindre mobilisering af hospitalsindlagte patienter og kan inddeles i tre hovedfund: a) at sygeplejerskerne ikke havde en stærk sygeplejefaglig identitet og opfattelse af sig selv som den faggruppe, der har ansvar for mobilisering, b) at sygeplejerskerne følte sig usikre i at mobilisere patienterne, c) der manglede klar rollefordeling imellem forskellige sundhedsprofessionelle i forhold til mobilisering.
Desuden pegede litteraturen på, at organisering og kulturelle faktorer i samarbejdet med andre faggrupper har stor betydning for mobilisering af patienter. Det blev i litteraturen anbefalet at investere i uddannelses- og træningsprogrammer til sygeplejersker, så de føler sig mere sikre i mobilisering. Derudover blev det pointeret, at det er nødvendigt med en kultur og et hospitalsmiljø, der fremmer mobiliseringen, og at man skal inddrage patienter og pårørende i mobilisering. Det er desuden nødvendigt med god normering, samt at den grundlæggende sygepleje prioriteres.
Hold kurser i mobilisering af patienter
Formålet med litteratursøgningen var at afdække viden om barrierer for mobilisering af patienter, samt hvilke mobiliseringstiltag der har effekt forud for Bispebjerg og Frederiksberg Hospitals mobiliseringsindsats i 2020-21. Litteraturgennemgangen viste bl.a., at sygeplejersker ofte ikke føler sig sikre i at mobilisere patienter, hvilket kan medføre, at mobiliseringsindsatsen med fordel kan indeholde kurser i mobilisering af patienter med henblik på at styrke personalets kompetencer og øge patientsikkerheden. Det kan desuden være relevant at se på, hvordan samarbejdet mellem forskellige faggrupper fungerer, da litteraturen viste, at der kan være udfordringer i forhold til dette. En gennemgang af afdelingernes beholdning af hjælpemidler bør udføres med henblik på at belyse, om der findes tilstrækkeligt med hjælpemidler. Det kan også være relevant med fokus på patient- og pårørendeinddragelse og rådgivning af patienterne om deres muligheder for at være fysisk aktive.
- Hvordan involverer I patienterne i mobilisering på jeres afdeling?
- Hvilke barrierer oplever I i forhold til at mobilisere patienterne?
- Hvordan samarbejder I med andre faggrupper om mobilisering?
Med udgangspunkt i de tre hovedfund var der skabt grundlag for at planlægge en struktureret og systematisk mobiliseringsindsats, som samtidig tog udgangspunkt i den enkelte afdelings behov, patienter og kulturelle strukturer. Det viste sig dog at være komplekst at planlægge en mobiliseringsindsats på hospitalet, og det stod hurtigt klart for gruppen af kliniske sygeplejespecialister, at mobiliseringsindsatsen skulle planlægges, så hver afdeling eller afsnit definerede eget problemfelt, patientgruppe eller indsatsområde for at højne det sygeplejefaglige ejerskab og interessen for mobiliseringen. Der blev herefter nedsat flere små arbejdsgrupper, der udarbejdede forslag til fokusområder og konkrete indsatser, og der blev udarbejdet en projektplan. Arbejdet blev præsenteret for hospitalets over- og afdelingssygeplejersker, idet litteraturen viste, at ledelse, normering af personale og fysiske rammer også spiller ind i forhold til at skabe en hospitalskultur, hvor mobilisering af patienterne er i fokus.
Søndergaard R, Tousgaard I, Emme C. Mobilisation on the agenda – development of a nurse-led intervention. Fag & Forskning 2020;(2):42-7.
Inadequate mobilisation of inpatients can have severe implications in the form of medical complications, impaired functioning, impaired mental wellbeing and increased mortality. In order to obtain evidence as to the potential barriers to mobilisation and suggestions for nurse-led interventions in the field of mobilisation, a systematic literature search was conducted in PubMed and CIINAHL in advance of a nurse-led intervention to mobilise patients at Bispebjerg and Frederiksberg Hospital in the period 2020-2021.
This article presents a précis of the results of a review of six selected articles. These breakdown into three principle findings:
- nurses lacked a strong nurse practitioner identity and did not perceive themselves as a professional group responsible for mobilisation.
- nurses lacked confidence in mobilising patients.
- there was a lack of distinct division of roles among different health professionals with regard to mobilisation. The findings point to the need to direct focus at the culture surrounding mobilisation, and the value of offering courses and training programmes to ensure improved mobilisation and to raise the priority of fundamentals of care to overcome the challenges of inadequate mobilisation of inpatients.
The findings of the systematic review were applied in planning a mobilisation intervention at Bispebjerg and Frederiksberg Hospital and in creating a project description.
Keywords: Mobilisation, hospitalisation, nurse practitioner identity, fundamentals of care.
Referencer
1. Greysen SR. Activating hospitalized older patients to confront the epidemic of low mobility. JAMA Internal Medicin 2016;176(7):928-29. 2. Sommer C. Forebyggelse af sengelejekomplikationer er kompleks sygepleje. Fag & Forskning 2019; (2):23-4. 3. Surkan MJ, Gibson W. Intervention to mobilize elderly patients and reduce length of hospital stay. Canadian Journal of Cardiology 2018;34:881-88. 4. Boynton T, Kelly L, Perez A et al. Banner mobility assessment tool for nurses: instrument validation. Am J SPHM 2014;5(3):86-92. 5. Hastings SN, Choate AL, Mahanna EP et al. Early mobility in the hospital: lessons learned from the STRIDE program. Geriatrics 2018;3(4):61. 6. Constantin S, Dahlke S. How nurses restore and maintain mobility in hospitalized older people: an integrative literature review. Int J Older People Nurs 2018;12:e12200 7. Pedersen MM, Bodilsen AC, Petersen J, et al. Twenty-four-hour mobility during acute hospitalization in older medical patients. J Gerontol A Biol Sci Med Sci 2013;68(3):331-37. 8. Kitson A. The fundamentals of care framework as a point-of-care nursing theory. Nursing Research 2018;67(2):99-107. 9. Kalisch BJ, Lee SL, Dabney BW. Outcomes of inpatient mobilization: a literature review. Journal of Clinical nursing 2013;23:1486-1501. 10. Lund H, Juhl C, Andreasen J et al. Håndbog i litteratursøgning og kritisk læsning. Redskaber til evidensbaseret praksis. 1. København: Munksgaard 2014. 11. Doherty-King B, Bowers BJ. Attributing the responsibility for ambulating patients: A qualitative study. International Journal of Nursing Studies 2013;50:1240-46. 12. Kneafsey R, Clifford C, Greenfield S. What is the nursing team involvement in maintaining and promoting the mobility of older adults in hospital? International Journal of Nursing Studies 2013;50:1617-27. 13. Kirk JW, Bodilsen AC, Sivertsen DM et al. Disentangling the complexity of mobility of older medical patients in routine practice: an ethnographic study in Denmark. PLoS ONE 2019;14(4): e0214271 14. Smart DA, Dermody G, Coronado ME et al. Mobility programs for the hospitalized older adult: a scoping review. Gerontology & Geriatric Medicine 2018;4:1-18. 15. Covinsky KE, Pierluissi E, Johnston CB. Hospitalization-associated disability:” She was probably able to ambulate, but I´m not sure”. American Medical Association 2011;306(16):1782-93.
Læs også: Forebyggelse af sengelejekomplikationer er kompleks sygepleje i Fag&Forskning 2019;(2):23-4.



