Fag & Forskning
Forberedelse før operation skal foregå på patientens præmisser
Præhabilitering. Målet med præhabilitering er at fremme patientens rekonvalescens. Dette gøres ved at udnytte ventetiden op mod operationen til at forbedre patientens almentilstand
Fag & Forskning 2021 nr. 3, s. 38-46
Af:
Anne Beck, sygeplejerske, cand.scient.san., ph.d.,
Henriette Vind Thaysen, sygeplejerske, cand.scient.san., ph.d.,
Charlotte Hasselholt Søgaard, overlæge, cand.med., ph.d.,
Lene Seibæk, professor, ph.d., sygeplejerske



Peer Reviewed præsenterer ny forskning i sygepleje. Artiklen har været igennem dobbelt blind bedømmelse, dvs. Peer Review, og har tidligere været publiceret i European Journal of Cancer Care. 2021;00e13475. https://doi.org/10.1111/ecc.13475
Baggrund
Patientperspektivet udgør fundamentet i et patientcentreret præhabiliteringsprogram. Viden om patientperspektivet på præhabilitering er imidlertid sparsom, hvilket kan få betydning for patienternes tilfredshed og adherence.
Formål
At undersøge holdninger til og gennemførlighed af præhabilitering hos patienter, der står over for omfattende abdominal kræftoperation.
Design
Projektet blev struktureret i overensstemmelse med 'The Complex Interventions Framework' med fokus på udvikling og feasibility.
Metode
79 patienter bidrog med data via interviews og/eller registreringer i en folder. Kvalitative data blev analyseret via systematisk tekstkondensering og kvantitative data via deskriptiv statistik.
Resultater
Fem temaer beskriver patienternes perspektiver og accept af præhabilitering; Den præoperative periode, holdning til præhabilitering, udført præhabilitering, motivation og behov for støtte.
Hovedkonklusion
Patienter, der skal gennemgå en omfattende kræftoperation, vil gerne og er også i stand til at forberede sig på operationen, men det skal foregå på deres egne præmisser.
Relevans for klinisk praksis
Udvikling af et program kræver involvering, når patienternes perspektiver skal integreres for at sikre patientcentrering.
 Præhabilitering omfatter en proces i den præoperative periode, hvor en patient bevidst forbereder sig på sin operation – fysisk, såvel som psykisk. Viden om patientperspektivet på præhabilitering er imidlertid sparsom, hvilket er uhensigtsmæssigt, fordi patientperspektivet udgør fundamentet i et patientcentreret præhabiliteringsprogram. Denne artikel belyser holdninger til og gennemførlighed af præhabilitering hos patienter, som står over for omfattende, abdominal kræftoperation.
Præhabilitering omfatter en proces i den præoperative periode, hvor en patient bevidst forbereder sig på sin operation – fysisk, såvel som psykisk. Viden om patientperspektivet på præhabilitering er imidlertid sparsom, hvilket er uhensigtsmæssigt, fordi patientperspektivet udgør fundamentet i et patientcentreret præhabiliteringsprogram. Denne artikel belyser holdninger til og gennemførlighed af præhabilitering hos patienter, som står over for omfattende, abdominal kræftoperation.
Ventetiden udnyttes
Målet med præhabilitering er at fremme patientens rekonvalescens (fremadrettet benævnt ”recovery”). Dette gøres ved at udnytte ventetiden op mod operationen til at forbedre almentilstanden, så patienten bedre kan modstå det kirurgiske stressrespons (1). Forberedelsen kan organiseres som et multimodalt præhabiliteringsprogram, der består af delelementer så som motion, proteinrig kost, angstreducerende teknikker samt ryge- og alkoholophør (2). Sådanne programmer har vist sig at have en gavnlig effekt på patienternes postoperative funktionsniveau (3).
Når det drejer sig om præhabilitering af patienter med cancer, er der imidlertid nogle specifikke udfordringer, som det er nødvendigt at tage hensyn til. Disse patienter gennemgår ofte stor psykisk belastning ved diagnosetidspunktet, hvilket kan få betydning for deres muligheder for og motivation til at deltage i præhabilitering.
Generelt mangler der viden om patientperspektivet på præhabilitering og dét at skulle ændre adfærd op mod en omfattende kræftoperation (4). Samtidig har Sundhedsstyrelsens etablering af kræftpakkeforløb i 2007 medført, at der højst må gå to uger fra patientens accept af behandlingstilbud til eventuel operation, hvilket automatisk begrænser tiden til præhabilitering.
Patienternes adherence er derfor af stor betydning, hvis tiden skal udnyttes så effektivt som muligt. Adherence forstås her som patienternes tilslutning til et præhabiliteringsprogram med tilhørende individuelle mål, der er identificeret i samarbejde med de sundhedsprofessionelle (5). Tilpasning af et præhabiliteringsprogram til patientens behov og præferencer er således af central betydning for at sikre adherence og dermed gennemførligheden af den enkelte patients præhabilitering (6). Alligevel har tilpasningen hidtil primært bestået i at afpasse motionsøvelser til patientens fysiske funktionsniveau (7). Der mangler således viden om andre perspektiver end det rent biomedicinske, fordi der med den nuværende praksis i mindre grad tages højde for patienternes behov og præferencer.
På baggrund af dette gennemførte vi fra 2017-2020 et projekt som skulle 1) undersøge holdninger til og gennemførlighed af præhabilitering hos patienter, der står over for omfattende abdominal kræftoperation og 2) danne grundlag for senere udvikling af en patientcentreret præhabiliteringsintervention. Patientcentrering henviser her til en individuel og respektfuld pleje og behandling, som er baseret på patienternes behov, præferencer og situation.
 Design
Design
Projektet blev struktureret og gennemført i overensstemmelse med 'The Complex Interventions Framework' udviklet af Medical Research Council (MRC). Denne guideline indeholder en systematisk tilgang til udvikling, pilottest/feasibility, evaluering og implementering af komplekse interventioner i sundhedsvæsenet (8).
I nærværende projekt var fokus på de to første faser; udvikling og feasibility, som blev undersøgt ved hjælp af interviews og patientrapporterede registreringer.
Patienter
Deltagende patienter var alle henvist til et omfattende kirurgisk indgreb med risiko for komplikationer. De blev rekrutteret fra en mave- og tarmkirurgisk afdeling eller en gynækologisk afdeling med højt specialiseret funktion inden for operation for kolorektal- og ovariecancer.
Patienter fra den mave-og tarmkirurgiske afdeling kunne inkluderes, hvis de var vurderet egnede til behandling med cytoreduktiv kirurgi (CRS) efterfulgt af skylning med opvarmet kemoterapi i bughulen (HIPEC). På den gynækologiske afdeling var CRS med efterfølgende HIPEC protokolleret behandling. Derfor blev patienter henvist til CRS alene også inkluderet.
Interviews: Inklusion, dataindsamling og analyse
Med afsæt i en fænomenologisk tilgang blev der udført semistrukturerede interviews. Første inklusionsrunde af patienter til interviews var baseret på deres tilgængelighed (convienience sampling), da kun et begrænset antal patienter blev opereret i inklusionsperioden.
I anden inklusionsrunde blev patienterne foruden de øvrige kriterier udvalgt på baggrund af køn og alder for at sikre en repræsentativ informantgruppe (purposive sampling).
Malteruds begreb ”information power” blev brugt til at beslutte, hvornår rekrutteringen af patienter til interviews stoppede (9).
Førsteforfatter udførte alle interviews, mens patienterne var indlagt, med undtagelse af ét interview, der blev gennemført i patientens eget hjem grundet tidlig udskrivelse. Interviewguiden ses i Tabel 1.
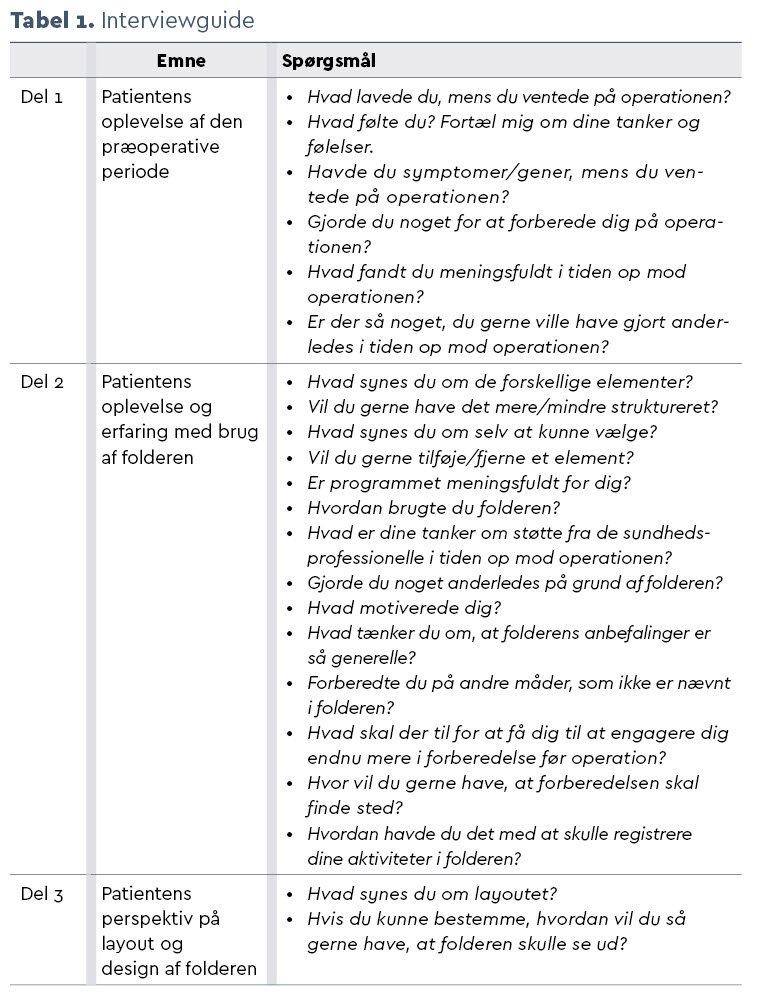
Selve interviewet varede 20-60 minutter, og systematisk testkondensering blev brugt til at analysere data (10).
I Tabel 2 præsenteres de fire trin fra systematisk tekstkondensering kort. Første og sidste forfatter analyserede datamaterialet individuelt, hvorefter fund blev sammenlignet og diskuteret, indtil der opstod fælles forståelse med inddragelse af det øvrige forfatterkollektiv.
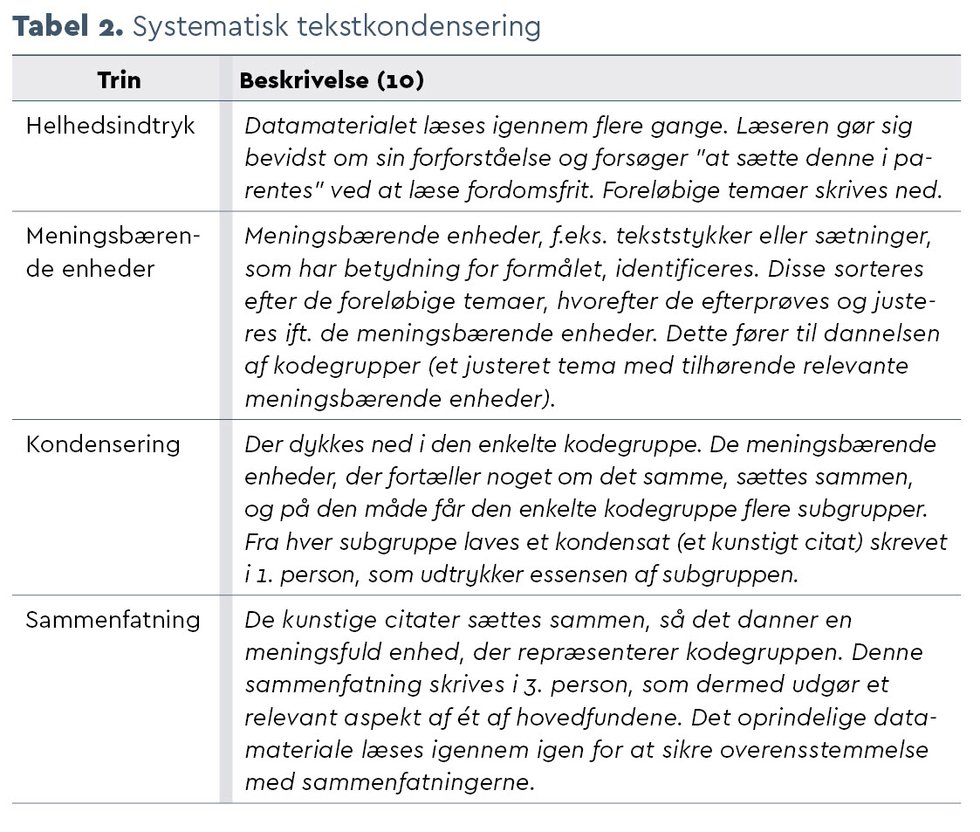
Registreringer i den præoperative folder
Baseret på interviewfundene fra første inklusionsrunde udviklede vi en skriftlig informationsfolder: ’Hvordan kan du forberede dig på din operation?’, der indeholdt præoperative anbefalinger om motion, kost, afslapning samt ryge- og alkoholophør, se Tabel 3.
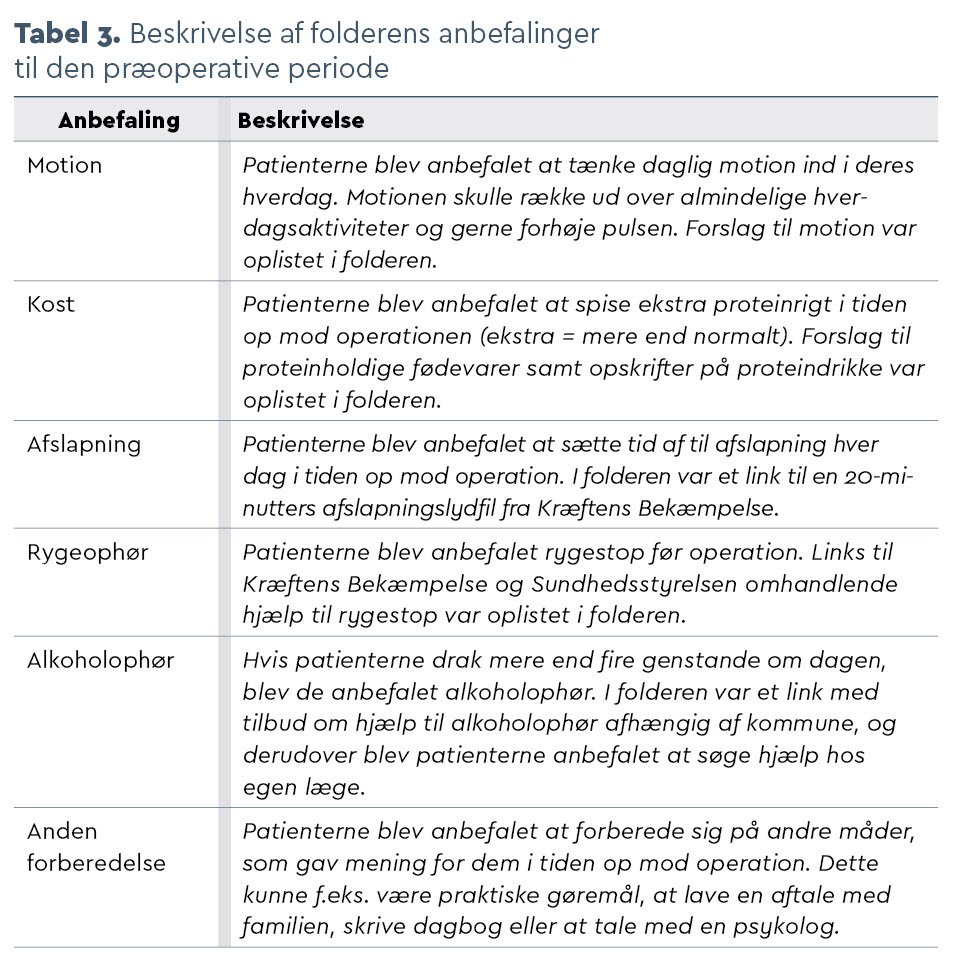
Anbefalingerne var inspireret af litteraturen om multimodal præhabilitering, men tog også hensyn til patienternes ønsker i forhold til fleksibilitet og type af aktivitet. Folderen skulle derfor fungere som et sæt af anbefalinger til den præoperative periode, som patienterne selv kunne vælge at følge og afpasse til deres ressourcer og hverdagsliv.
Folderen blev udleveret til patienterne, når de mødte til operationsplanlægning og blev afleveret igen på operationsdagen. Hver dag i tiden op mod operationen registrerede patienterne i folderen, hvilke præhabiliteringsaktiviteter de havde udført. Således kunne vi undersøge adherence til anbefalingerne.
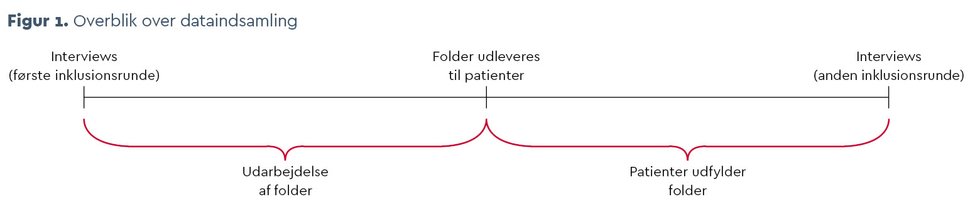
Udvalgte patienter blev efterfølgende interviewet (anden inklusionsrunde) med henblik på at undersøge deres oplevelse af at udføre præhabiliteringsaktiviteter. Den enkelte patients registrering i folderen blev dermed brugt både til dataindsamling og som et afsæt for interviewet med vedkommende. Figur 1 præsenterer en oversigt over dataindsamlingen.
 Etiske overvejelser
Etiske overvejelser
Projektet er godkendt af Datatilsynet og forelagt National Videnskabsetisk Komité. Alle patienter fik både mundtlig og skriftlig information om projektet, frivillighed, retten til at trække sit samtykke tilbage, anonymitet og publikation. Skriftlig informeret samtykke blev indhentet fra alle deltagere.
Vi ønskede ikke at påføre patienterne dårlig samvittighed, hvis de var forhindret i at forberede sig, f.eks. på grund af smerter eller kvalme. Derfor tydeliggjorde vi, at de skulle forberede sig så godt de kunne i forhold til deres individuelle situation.
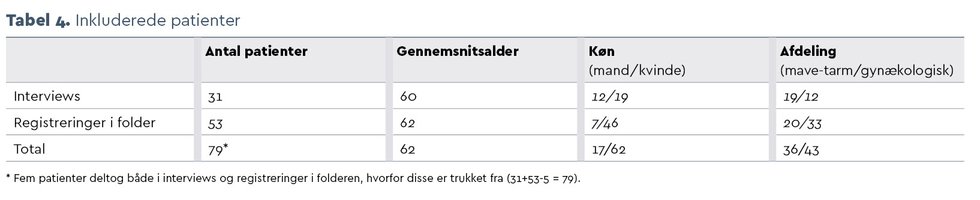
I alt bidrog 79 patienter med data til projektet. Tabel 4 giver et overblik over antal interviews og registreringer i folderen samt køn, alder og afdelingsfordeling. Nedenstående temaer belyser patienternes holdninger til og gennemførlighed af præhabilitering, som kan danne basis for senere udvikling af et patientcentreret præhabiliteringsprogram.
 Den præoperative periode
Den præoperative periode
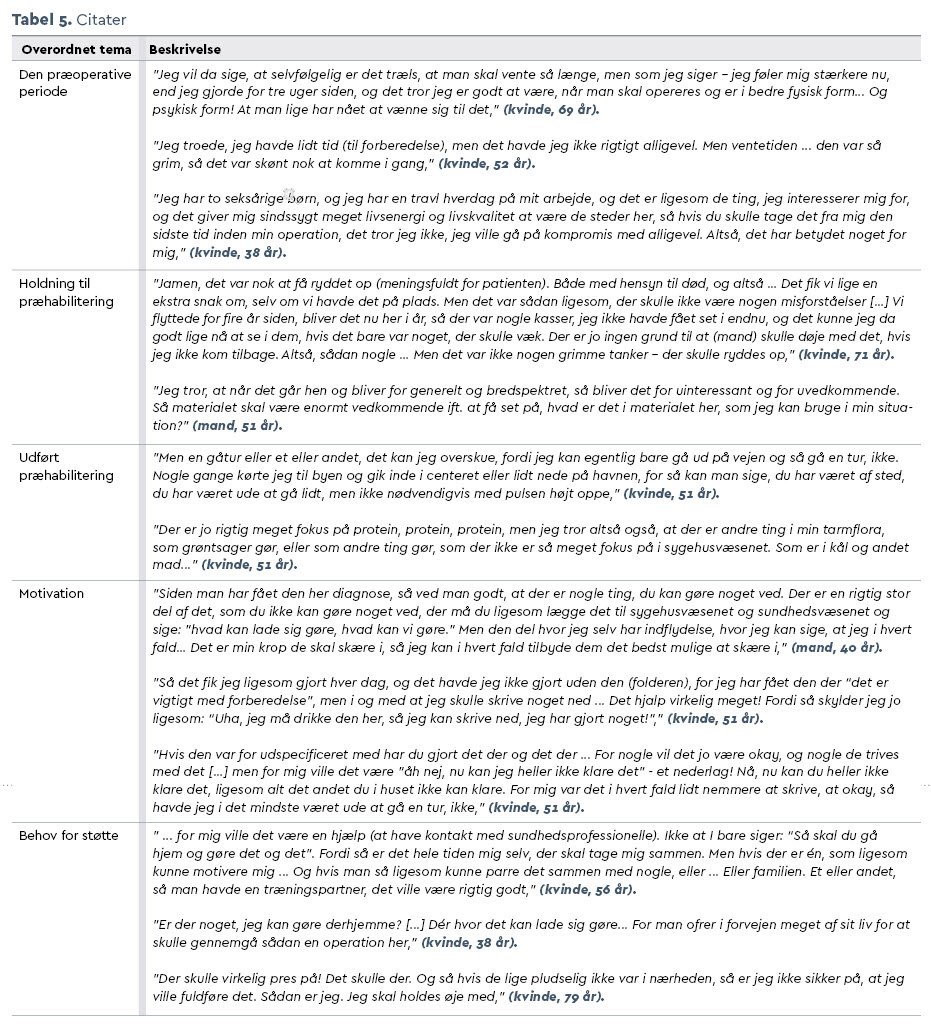
Analysen viste, at patienterne intuitivt forberedte sig på operationen, praktisk såvel som fysisk, men de gjorde det på en ikke-systematisk måde, og ikke alle patienter betegnede deres handlinger som decideret "forberedelse".
Præoperativt var patienterne således ikke handlingslammede på trods af, at de var under stor psykisk belastning, hvilket indikerer, at præhabilitering i sig selv er gennemførlig i tiden op mod operationen.
Dog satte den korte præoperative periode sine begrænsninger for patienternes forberedelse. Patienterne udtrykte, at de havde travlt, hvorfor præhabiliteringsaktiviteter ikke altid blev prioriteret. Men på trods af, at de havde brug for mere tid for at kunne prioritere præhabilitering, var de ikke interesserede i at få forlænget den præoperative periode. De ønskede at få operationen overstået hurtigst muligt.
Yderligere var patienterne meget opmærksomme på at gøre, hvad de fandt meningsfuldt i tiden op mod operationen. Dette kunne f.eks. være at tilbringe tid sammen med pårørende, arbejde, ordne praktiske gøremål eller bare leve hverdagslivet. Nogle patienter opfattede tiden før operation som sidste mulighed for at leve, som de plejede, fordi de ikke vidste, hvordan de ville have det bagefter. Derfor ønskede de at opretholde hverdagslivet, hvilket præhabiliteringsaktiviteter kunne forhindre, fordi de kostede tid og energi.
Derudover havde flere patienter fysiske symptomer i den præoperative periode. Således rapporterede 60 pct. af patienterne med kolorektal cancer og 64 pct. af patienterne med ovariecancer, at de i løbet af den præoperative periode oplevede symptomer, der forhindrede dem i at udføre præhabiliteringsaktiviteter. I tabel 5 præsenteres citater tilknyttet dette samt kommende temaer.
Holdning til præhabilitering
Patienterne så fordele ved at udføre præhabiliteringsaktiviteter så som at få indflydelse på egen recovery og var af den grund overvejende positivt stemt over for præhabilitering. Dog opfattede patienterne forberedelse til operation som værende langt mere end præhabilitering.
Forberedelse inkluderede også at have social interaktion og at forberede sig på både liv og død. F.eks. fyldte nogle patienter fryseren op med nemme retter til hjemkomsten, men der blev også skrevet testamente i tilfælde af, at de ikke kom hjem igen. Denne form for forberedelse gav patienterne en følelse af kontrol, ro og sikkerhed. Derudover udtrykte patienterne, at det var vigtigt, at præhabilitering ikke kun blev tilpasset deres fysiske funktionsniveau, men også deres hverdagsliv og præferencer (f.eks. i forhold til type af motion og kost).
Eftersom anbefalingerne i folderen var meget generelle, gav det på den ene side patienterne mulighed for selv at tilpasse præhabilitering til deres liv og formåen, hvilket gjorde det realistisk og håndterbart at ændre adfærd. På den anden side kunne de generelle anbefalinger gøre præhabilitering uvedkommende og irrelevant for den enkelte.
Udført præhabilitering
Registreringerne i folderen viste, at mere end 50 pct. af patienterne udviste >75 pct. adherence til de individuelle anbefalinger. Patienter opereret for ovariecancer forbedrede signifikant antal af ugentlige motionssessioner med 33,9 procentpoint (95 pct. CI: 23,0-44,9) i den tid, de havde folderen. Registreringer viste yderligere, at foretrukne motionsformer var at gå, cykle eller udføre praktiske opgaver (havearbejde eller rengøring). Dette kunne nemlig passes ind i patienternes hverdagsliv og var desuden realistiske valg for de patienter, der var udfordret fysisk og/eller mentalt og følte sig for syge til omfattende/prædefineret præhabilitering.
I forhold til kost opfattede patienterne en god præoperativ ernæring som mere end bare protein, idet de også havde fokus på en grøn diæt og vitamintilskud.
Motivation
Motivationen for præhabilitering omfattede det at få indflydelse på egen recovery ved at styrke sin krop præoperativt. Derudover blev præhabilitering opfattet som en måde, man kunne aflede sig fra negative tanker samt indgå i et samarbejde med de sundhedsprofessionelle. Patienterne blev desuden motiverede af, at de skulle registrere udførte præhabiliteringsaktiviteter i folderen, velvidende at en sundhedsprofessionel ville gennemgå disse.
Yderligere var det motiverende, at patienterne selv kunne tilpasse præhabiliteringsaktiviteter til deres egne ressourcer (grundet folderens generelle anbefalinger), så de ikke følte, de mislykkedes.
Slutteligt viste det sig at være motiverende at være en del af et forskningsprojekt, eftersom patienterne på den måde bidrog til ny viden.
Behov for støtte
På den ene side havde patienterne behov for frihed og fleksibilitet i forbindelse med præhabilitering, men på den anden side havde de behov for mere støtte baseret på tæt kontakt med de sundhedsprofessionelle. Således var der brug for mere supervision og støtte til præhabilitering, end anbefalinger i en folder kunne give. Derfor anerkendte flere patienter, at præhabilitering udført på et sygehus eller sundhedscenter kunne føre til forbedret adherence grundet tæt supervision, og hvad de kaldte en grad af pres, kontrol og monitorering. På trods heraf foretrak de fleste patienter alligevel præhabilitering i eget hjem, hvor de følte sig trygge og kunne tilpasse aktiviteterne til deres hverdagsliv, individuelle præferencer og formåen.
 De fem ovenstående temaer tydeliggør, at patientperspektivet i høj grad kan få betydning for, hvordan og i det hele taget hvorvidt præhabilitering gennemføres. For det første viste antallet af de dage, der var til rådighed før operationen, sig at have afgørende betydning for deltagernes præhabiliteringsindsats.
De fem ovenstående temaer tydeliggør, at patientperspektivet i høj grad kan få betydning for, hvordan og i det hele taget hvorvidt præhabilitering gennemføres. For det første viste antallet af de dage, der var til rådighed før operationen, sig at have afgørende betydning for deltagernes præhabiliteringsindsats.
I de danske kræftpakkeforløb er den præoperative periode kort (højst to uger), hvilket automatisk begrænser, hvor lang tid et præhabiliteringsprogram kan vare, når det er målrettet kræftbehandling. International forskning inden for præhabilitering anbefaler imidlertid, at der afsættes 4-6 uger til præhabilitering, også selv om positive effekter er observeret efter kun to uger (6,11). En kort præoperativ periode betyder, at et præhabiliteringsprogram skal være ekstra intensivt og struktureret, såfremt det skal have effekt (6).
Imidlertid kan et intensivt og struktureret program være i uoverensstemmelse med patienternes behov for fleksibilitet i den præoperative periode. Således angav patienterne i undersøgelsen at være travlt beskæftiget i tiden op mod operationen, og at de havde brug for mere tid, hvis de skulle kunne prioritere præhabilitering tilstrækkeligt højt. Alligevel ønskede de ikke en forlængelse af den præoperative periode. Dette kan hænge sammen med frygt for spredning af sygdommen i ventetiden op mod operation. Studier omhandlende udskydning af behandling ved kolorektal- og ovariecancerpatienter har dog ikke fundet en negativ association med overlevelse.
På baggrund heraf konkluderer nogle studier, at den præoperative periode vil kunne forlænges og dermed udnyttes til præhabilitering (12-14).
En folder i sig selv er ikke nok
Patienternes behov for støtte var et centralt omdrejningspunkt i dette projekt. På baggrund af interviewene foretaget efter første inklusionsrunde blev folderen ’Hvordan kan du forberede dig på din operation?’ udarbejdet. Ud fra folderens anbefalinger kunne patienterne selv vælge, hvilken form for præhabilitering der passede bedst til deres individuelle hverdagsliv, præferencer og ressourcer. Dette motiverende dem til at følge anbefalingerne, men det viste sig, at folderen i sig selv ikke var nok.
Selv om patienterne udviste adherence til anbefalingerne, øgede hyppigheden af ugentlig motion og gav udtryk for, at folderen motiverede dem, havde de også brug for supplerende støtte fra de sundhedsprofessionelle. Dette forhold genfindes i forskning omhandlende patientcentreret pleje, hvor det anbefales, at et redskab (f.eks. en folder) altid skal ses som en del af et samarbejde, der i tilgift skal være baseret på tæt kontakt og støtte (15).
Dette bringer os videre til en diskussion om, hvorvidt præhabilitering skal foregå på et sygehus, et sundhedscenter eller i eget hjem. Behovet for støtte kan tænkes at være nemmere at imødekomme, hvis patienten møder op på et sygehus til en planlagt præhabiliteringssession. Et review har således sammenlignet adherence ved et superviseret program på sygehuset med et ikke-superviseret hjemmebaseret program. Adherencerater lå på henholdsvis 98 pct. og 70 pct. (7).
Yderligere har patienter, der har deltaget i et superviseret program på et sygehus vist sig at have større forbedring i deres funktionsniveau sammenlignet med patienter i et ikke-superviseret hjemmebaseret program (16). Således er det muligt, at vi havde observeret større adherence og forbedring i motion, hvis patienterne havde skullet møde op på et sygehus eller sundhedscenter, der kunne tilbyde mere støtte fra de sundhedsprofessionelle og mulighed for individualiseret tilpasning.
I præoperative motionsprogrammer har netop støtten vist sig at være altafgørende for deltagernes adherence, og dét at møde op til planlagte motionssessioner uden for hjemmet er blevet identificeret som en motiverende faktor for deltagelse.
Ligeledes er social interaktion og gensidig forpligtelse faktorer, der øger deltagernes adherence (17-18). I nærværende projekt anerkendte patienterne, at deres adherence nok ville kunne forbedres, hvis de mødte op på et sygehus eller sundhedscenter, hvor de kunne få mere støtte. Alligevel foretrak en del af patienterne præhabilitering i eget hjem, fordi det blev oplevet som mest realistisk i deres nuværende situation, og fordi det kunne tilpasses deres hverdagsliv.
Desuden opfattede nogle af patienterne også støtte som en form for pres, kontrol og monitorering fra de sundhedsprofessionelles side. I den forbindelse er det vigtigt at understrege, at litteraturen viser, at en adfærdsændring, der er baseret på pres og kontrol, er en kortsigtet løsning, hvorimod en bæredygtig adfærdsændring kræver en vis form for selvregulering og evne til selv at tage ansvar (17).
Hvis målet er, at principperne i et præhabiliteringsprogram skal kunne strække sig ud over den præoperative periode og således positivt bidrage til den postoperative rehabilitering, er det derfor vigtigt at arbejde på at genfinde den rette balance mellem, at patienten selv tager ansvar/kontrol og bliver støttet/presset af de sundhedsprofessionelle.
Vigtigt at invitere patienterne
Analysen identificerede, at der til en vis grad var uoverensstemmelse mellem på den ene siden den eksisterende biomedicinske viden om præhabilitering og på den anden side patienternes perspektiver på og ønsker for den præoperative periode. Således viser litteraturen, at et struktureret motionsregime er en central del af et virkningsfuldt præhabiliteringsprogram, hvorimod patienterne foretrak motion, der stemte overens med deres aktuelle hverdagsliv og præferencer.
For at understøtte patientcentreret og samtidigt evidensbaseret praksis er det vigtigt, at de sundhedsprofessionelle er villige til at invitere patienterne ind i "maskinrummet” og gennem samarbejde og gensidig udveksling af perspektiver involvere dem i udviklingen af et fremtidigt præhabiliteringsprogram.
Således kan involvering i egen præoperativ forberedelse ikke begrænses til at få patienterne til at udføre prædefinerede præhabiliteringsaktiviteter. Man kunne måske forledes til at tro, at patienterne ville være motiverede af cancerdiagnosen til at ændre adfærd. Dog viste dette projekt, at der eksisterer en række barrierer for præhabilitering og ændring i adfærd i den præoperative periode. Disse barrierer kunne muligvis have ført til bortfald og lav adherence, hvis man ikke på forhånd havde undersøgt patientperspektivet.
Derfor skal sundhedsprofessionelle spørge sig selv om følgende, inden et præhabiliteringsprogram udrulles: Hvad mener patienterne? Er programmet i overensstemmelse med deres præferencer og hverdagsliv? Svar på disse spørgsmål kræver, at patienterne bliver involveret tidligt i forskningsprocessen.
Metodiske overvejelser
I dette afsnit vil de vigtigste metodiske begrænsninger blive præsenteret.
For det første foretrak patienterne hjemmebaseret træning frem for at skulle møde op på et sygehus til præhabilitering, men eftersom patienterne ikke havde erfaring med præhabilitering på et sygehus, forblev samtalen hypotetisk.
Et studie har vist, at patienter, der deltog i sygehusbaseret præhabilitering, blev mere positive stemt over for dette, jo mere erfaring de fik (17). Dermed kan det tænkes, at patienternes holdning til sygehusbaseret præhabilitering ville have været anderledes, såfremt de havde prøvet dette.
For det andet må man forvente en vis grad af misklassifikation i den præoperative folder, da data er selvrapporterede. Især er selvrapporteret motion forbundet med en overestimering (19). Denne overestimering må imidlertid forventes at være til stede ved både baseline og ”followup”, hvorfor dette ikke burde at få betydning for estimatet om ændring i patienternes motion.
Sidst men ikke mindst var flertallet af de patienter, der udfyldte folderen, kvinder. Forskning viser, at mænd og kvinder reagerer forskelligt på at blive diagnosticeret med kræft (20), og selektionsbias kan derfor ikke udelukkes.
 Patienter, der står over for en omfattende kræftoperation, forholder sig positivt over for ideen om præhabilitering, idet de kan se meningen med selv at have indflydelse på deres almentilstand forud for operationen. På trods af dette har de en række forbehold over for et prædefineret præhabiliteringsprogram. Dette skyldes, at patienterne har behov for præhabilitering, der er tilpasset den enkelte – ikke kun med hensyn til fysisk formåen, men også med hensyn til hverdagsliv og individuelle præferencer.
Patienter, der står over for en omfattende kræftoperation, forholder sig positivt over for ideen om præhabilitering, idet de kan se meningen med selv at have indflydelse på deres almentilstand forud for operationen. På trods af dette har de en række forbehold over for et prædefineret præhabiliteringsprogram. Dette skyldes, at patienterne har behov for præhabilitering, der er tilpasset den enkelte – ikke kun med hensyn til fysisk formåen, men også med hensyn til hverdagsliv og individuelle præferencer.
De sundhedsprofessionelle kan således ikke forvente, at patienterne bare er motiverede til at følge et prædefineret og standardiseret præhabiliteringsprogram. Omvendt kan de sundhedsprofessionelle heller ikke forvente, at patienterne er i stand til selv at tage ansvar for deres præhabilitering. Hvis fremtidige programmer skal finde den rette balance mellem støtte og struktur, kræver det derfor, at patienterne bliver involveret fra begyndelsen.
Relevans for klinisk praksis
Hvis præhabilitering skal tilbydes patienter, der står over for omfattende kræftoperation, forudsætter det, at de sundhedsprofessionelle ikke kun har kendskab til patientens fysiske tilstand men også til dennes individuelle behov og præferencer. Patientperspektivet må prioriteres helt fra start, hvilket lægger op til patientinvolvering allerede i udviklingsfasen af et præhabiliteringsprogram. Kun herved kan der udvikles et patientcentreret præhabiliteringsprogram, som er baseret på patienternes værdier.
Beck A, Thaysen HV, Søgaard CH, Seibæk L. What matters to you? An investigation of patients’ perspectives on and acceptability of prehabilitation in major cancer surgery. Fag&Forskning 2021;(3):38-46.
Background
Patients’ perspectives are an essential precondition for a patient-centred prehabilitation programme. However, research in patients’ perspectives on prehabilitation is sparse, which may influence patients’ satisfaction and adherence.
Aim
To understand the patient perspective on and feasibility of prehabilitation among patients undergoing cytoreductive surgery with or without hyperthermic intraperitoneal chemotherapy.
Design
The project is structured in accordance with The Complex Interventions Framework focusing on development and feasibility.
Methods
79 patients participated in semi-structured interviews and/or recorded their prehabilitation activities in a leaflet. Systematic text condensation was used to analyse the interview data, and descriptive statistics were used to describe the activity records.
Results
Five themes were identified: the preoperative period, attitudes towards prehabilitation, the actual prehabilitation performed, motivation to take action, and the need for support.
Conclusion
Patients undergoing complex cancer surgery want and are able to prepare themselves for surgery, but it has to be on their own terms.
Relevance to clinical practice
The development of a prehabilitation programme requires patient involvement, as their perspectives must be integrated to ensure patient-centredness.
Key words
Prehabilitation, Patient-centred care, Preoperative care, Surgical care, Patient involvement




