Fag & Forskning
Nødvendigt med et velfungerende samarbejde
Palliation. Kommunale sygeplejersker efterspørger fleksibel adgang til palliativ rådgivning døgnet rundt.
Fag & Forskning 2022 nr. 2, s. 28-36
Af:
Line Krog, sygeplejerske,
Anne Døssing, Ph.d., cand.cur., sygeplejerske, lektor



Baggrund. Udviklingen i sundhedsvæsenet bevirker, at flere borgere med komplekse problemstillinger modtager sygepleje i eget hjem. Dette gør sig også gældende for borgere, som modtager palliative indsatser, og i relation hertil efterspørger kommunale sygeplejersker en fleksibel adgang til specialiseret, palliativ rådgivning døgnet rundt.
Formål. Digitalt samarbejde beskrives som en mulighed for at imødekomme dette rådgivningsbehov. Derfor er formålet med artiklen at syntetisere den videnskabelige viden om brug af telemedicin i palliativ rådgivning til borgere, pårørende samt sundhedsprofessionelle, som yder basal palliativ pleje til borgere i eget hjem.
Metode. Der blev gennemført en systematisk litteratursøgning efterfulgt af en kvalitativ metasyntese, der viser, at der er begrænset forskning på området.
Resultater. En foreløbig konklusion er, at digitalt samarbejde via videokonsultationer kan styrke kommunikationen i palliative forløb og modvirke oplevelsen af soloarbejde. Desuden kan det fremme tidlig opsporing af symptomer og borgerinddragelse i især den terminale fase.
Konklusion. Borger og pårørende involverer sig mere aktivt i forløbet uafhængigt af geografi, og det opleves som trygt, at man kan se hinanden.
 Omdrejningspunktet i artiklen er vejledning fra palliative specialister til kommunalt plejepersonale, borgere og pårørende omkring palliative forløb i eget hjem.
Omdrejningspunktet i artiklen er vejledning fra palliative specialister til kommunalt plejepersonale, borgere og pårørende omkring palliative forløb i eget hjem.
Emnet er relevant for sygeplejersker, som er direkte involveret i palliativ sygepleje, men relaterer sig også til den mere generelle udfordring med at videreudvikle sundhedsvæsenet, så det matcher den omfattende opgaveflytning fra sekundær til primær sundhedssektor.
Der er brug for et velfungerende samarbejde mellem sundhedsprofessionelle med højt specialiseret viden og kommunalt ansatte sygeplejersker, som skal varetage tiltagende komplekst pleje- og behandlingsbehov i borgerens eget hjem. De har behov for en adgang til faglig sparring og rådgivning fra alle specialer i alle vagter alle dage (1).
Kort sagt handler det om at sikre tilgængelighed og forenelighed (2). Dvs. at borgere har adgang til pleje af høj kvalitet, og at tiltag fra forskellige aktører arbejder harmonisk sammen på det udførende niveau i sundhedsvæsenet.
Adgang til palliation
I takt med at befolkningen bliver ældre, lever mange borgere med livstruende sygdomme, hvor den palliative indsats spiller en væsentlig rolle.
De nationale anbefalinger for den palliative indsats blev revideret i 2017, og her var formålet bl.a. at skabe lighed i adgangen til palliative behandlingstilbud samt at løfte kvaliteten i indsatsen med særligt fokus på den basale indsats (3).
I 2020 fremlagde Rigsrevisionen imidlertid en rapport til Folketinget, der konkluderer, at borgere ikke i tilstrækkelig grad er sikret adgang til specialiserede tilbud. Herved risikeres, at borgerne ikke lindres optimalt mod livets afslutning, og deres sidste levetid forringes (4). Endvidere øger det risikoen for akutte indlæggelser, som kan skabe usikkerhed eller medføre, at borgere, som ønsker at dø hjemme, ikke får opfyldt deres ønske herom (5).
Den basale palliative indsats er rettet mod borgere med afgrænsede palliative problemer og behov og ydes af fagpersoner, der ikke har palliation som deres hovedopgave. Indsatsen foregår som oftest på sygehusafdelinger og i kommunerne, hvorimod den specialiserede indsats bl.a. foregår på hospice og i palliative teams.
Den specialiserede indsats varetages af fagpersoner, der udelukkende har palliation som hovedopgave, og ydes til borgere med palliative problemer og behov af høj sværhedsgrad. Det er således borgerens behov og intensiteten heraf, der afgør, om indsatsen skal ydes på basalt eller specialiseret niveau (3).
Forudsætningen for, at det basale område kan yde palliativ indsats af høj kvalitet, er, at det specialiserede område har mulighed for at understøtte det (3). I samklang hermed udtrykker hjemmesygeplejersker et ønske om tværsektoriel sparring med kollegaer med specialviden samt klare og tilgængelige kommunikationsveje (1). Dette udfoldes ligeledes i et nyt norsk studie, som konkluderer, at hjemmesygeplejersken står meget alene med et stort, overordnet ansvar, og flere giver udtryk for faglig usikkerhed og for at føle sig utrygge, fordi de mangler opbakning og støtte fra andre fagprofessionelle hos borgere, som ønsker at dø hjemme.
Egen læge og palliativt team beskrives som vigtige samarbejdspartnere for hjemmesygeplejersken, men studiet påpeger også det problematiske i, at palliative teams typisk ikke er tilgængelige i aften-, nat- og weekendvagter (6). Altså efterspørges der adgang til specialiseret palliativ rådgivning døgnet rundt.
Digitalisering af palliativ pleje
Der er udarbejdet nationale strategier af Sundhedsstyrelsen, regeringen, KL og Danske Regioner, og heri vurderes det, at digitalisering bliver et centralt redskab til at skabe et mere borgernært og sammenhængende sundhedsvæsen. Det digitale sundhedsvæsen skal styrke mødet mellem borgere og sundhedspersoner med effektive, digitale muligheder, hvor ambitionen er, at borgeren bliver en aktiv medspiller med redskaber til at forstå og håndtere sin tilstand.
I den nationale strategi for digital sundhed 2018-2022 er det overordnede sigte desuden at understøtte sundhedsaktører i at skabe sammenhæng på tværs af sundhedsvæsenet. Borgere, pårørende og medarbejdere skal således opleve en hverdag, hvor ny teknologi skaber bedre sammenhæng, samarbejde og øget kvalitet i behandling (7).
På det palliative område er det især telemedicin, som er blevet fremhævet. Ordet refererer til talrige former for telekommunikation (stemme, lyd, video, billede, tekst) gennem en række teknologiske medier, f.eks. telefon og internet. Direkte oversat betyder det medicin-over-afstand, men telemedicin er i dag nærmest synonymt med de muligheder for diagnostik, pleje og behandling, der ligger i informations- og kommunikationsteknologier. Ifølge Dansk Selskab for Klinisk Telemedicin lyder den præcise definition ”Tid-, sted- og rumuafhængige, digitalt understøttende sundhedsydelser leveret over afstand med potentiale til at skabe målbar sundhedsmæssig gevinst eller værdi” (8).
Ifølge Georg Bollig, ph.d. og overlæge i palliation, er telemedicin et muligt redskab til at sikre palliativ omsorg i eget hjem. Han vurderer, at telemedicin i form af videokonsultationer mellem borgere, pårørende, læger, sygeplejersker og palliative teams kan gøre det muligt i højere grad at opfylde borgeres ønske om at dø hjemme (9). Videokonsultationer kan i palliative indsatser anvendes til bl.a. kommunikation, klinisk vurdering og symptomkontrol og forventes at kunne medvirke til at undgå unødig indlæggelse (10).
Involvering af hospice
Behovet for adgang til palliativ rådgivning døgnet rundt på specialiseret niveau og udviklingen mod digitale løsninger afspejler sig også i ambitionerne på hospice. F.eks. er der på Hospice Limfjord en vision om at medvirke til at forbedre adgangen til specialiserede palliative tilbud og udvikle en stærk organisering på tværs af enheder og sektorer. Mere specifikt er målet at være til rådighed døgnet rundt for medarbejderne i kommunen, som yder palliative indsatser på det basale niveau.
På Hospice Sydfyn har man gjort sig konkrete erfaringer med telemedicin i samarbejde med Sygehusenheden Ærø, hvor man på Ærø har indrettet en telemedicinsk hospicestue. Her kan borgere fra Ærø blive indlagt og via videokonsultationer få specialiseret rådgivning fra personalet på Hospice Sydfyn (11).
I forlængelse heraf finder vi det relevant at samle og formidle den eksisterende videnskabelige viden om brug af telemedicin i form af videokonsultationer i palliativ rådgivning til borgere, pårørende samt sundhedsprofessionelle, der yder basal palliativ pleje til borgere i eget hjem – med særligt fokus på, hvordan det opleves af de involverede parter. Formålet hermed er at understøtte den aktuelle udvikling mod et digitaliseret samarbejde mellem kommuner og hospice/palliative specialister.
 En kvalitativ metasyntese er velegnet til at opnå et helhedsbillede og vurdere det videnskabelige grundlag inden for et forskningsområde. Vi følger her Bøtcher og Sørensens metode (12) til metasyntese, som er inspireret af Sandelowski og Barroso. Metoden består af 1) Systematisk litteratursøgning, 2) Metodisk vurdering, 3) Klassificering og 4) Syntetisering.
En kvalitativ metasyntese er velegnet til at opnå et helhedsbillede og vurdere det videnskabelige grundlag inden for et forskningsområde. Vi følger her Bøtcher og Sørensens metode (12) til metasyntese, som er inspireret af Sandelowski og Barroso. Metoden består af 1) Systematisk litteratursøgning, 2) Metodisk vurdering, 3) Klassificering og 4) Syntetisering.
Imellem trin 3 og 4 finder det kvalitative metasummary sted, som består af udtrækning, redigering, gruppering og abstrahering af fund fra de inkluderede artikler samt udregning af frekvens og intensitet (12).
Litteratursøgningen er udført i foråret 2021 og omfatter de sundhedsvidenskabelige databaser Cinahl, PubMed, SveMed og Idunn. Kombinationer af følgende søgeord er anvendt: telecare, telehealth, telemedicine, e-health, hospice, hospice care, hospice and palliative nursing, palliative care og palliasjon.
Søgningen samt udvælgelse af kontrollerede emneord og fritekst-ord blev assisteret af en fagbibliotekar og dækker perioden 1. januar 2000 til 1. januar 2020. Studier fra lande, der vurderes ikke at være sammenlignelige med det danske sundhedsvæsen, er ekskluderet.
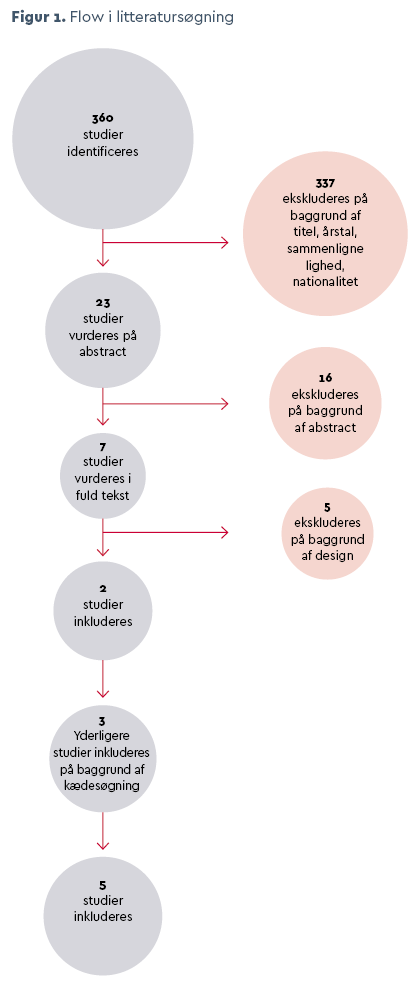 Herudover er der foretaget kædesøgning i referencelister med henblik på at få så udtømmende en søgning som muligt, hvilket resulterede i yderligere tre studier. I alt inkluderes fem kvalitative studier - som illustreret i figur 1.
Herudover er der foretaget kædesøgning i referencelister med henblik på at få så udtømmende en søgning som muligt, hvilket resulterede i yderligere tre studier. I alt inkluderes fem kvalitative studier - som illustreret i figur 1.
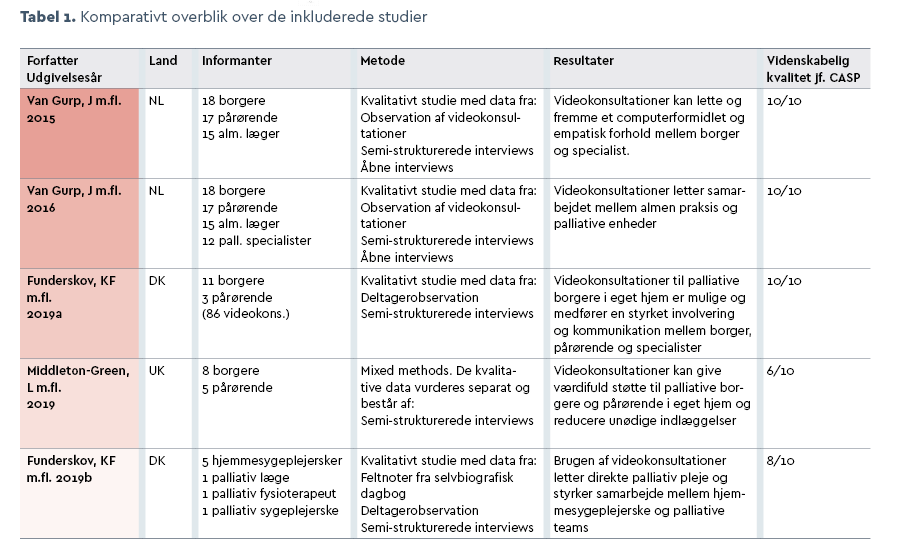
De inkluderede studiers relevans og videnskabelige kvalitet blev efterfølgende vurderet af førsteforfatteren med anvendelse af CASP-tjeklisten til vurdering af kvalitativ forskning.
Resultatet af vurderingen fremgår af tabel 1, som viser, at kvaliteten af de inkluderede studier er middel til høj. I samtlige studier er der indhentet relevant samtykke og videnskabsetisk godkendelse.
Klassificeringen skal bevidstgøre om, hvordan data i de inkluderede studier er bearbejdet og fortolket (12). Det fremgår af tabel 1, at fire ud af de fem inkluderede studier har anvendt en kombination af observationsstudie og interviews, hvorved studierne opfattes som sammenlignelige, og yderligere klassificering heraf er derfor fravalgt.
De næste trin er udtrækning, redigering og gruppering af fund, som betyder, at relevante fund i de inkluderede studier er blevet lokaliseret, oversat til dansk og grupperet i indholdsmæssige, meningsfulde kategorier. I den efterfølgende abstrahering laves generelle beskrivelser af kategorierne, og der identificeres subkategorier, som udspecificerer indholdet.
Beregning af frekvens og intensitet er her udeladt på baggrund af for få studier.
 Ud fra metasyntesen udledes tre kategorier: 1) Samarbejde og kommunikation, 2) Aktiv involvering og 3) Tryghed – med dertil hørende subkategorier.
Ud fra metasyntesen udledes tre kategorier: 1) Samarbejde og kommunikation, 2) Aktiv involvering og 3) Tryghed – med dertil hørende subkategorier.
Kategori: Samarbejde og kommunikation
Kategorien ’Samarbejde og kommunikation’ beskriver, hvordan videokonsultationer skabte mulighed for et bedre samarbejde og styrket kommunikation mellem palliative specialister, hjemmesygeplejersker, terminale borgere og pårørende. Subkategorierne består af ’Samarbejde med borger og pårørende’, ’Samarbejde mellem fagpersoner’ og ’Korrekt, rettidig råd og information’.
Samarbejde med borger og pårørende
Selvom de palliative specialister ikke var fysisk til stede hjemme hos borgeren men med via en skærm, viste det sig alligevel, at dialogen var åben, og samarbejdet blev lettet, når både borgeren og pårørende kunne deltage i samtalen med de palliative specialister. Borgerne oplevede, at videokonsultationenerne gav mulighed for en klarere kommunikation med specialisterne.
Skærmen åbnede for muligheden for at stille uddybende spørgsmål, da man, når man kan se den andens ansigtsudtryk, lettere opfanger, hvis man misforstår noget. De pårørende havde ligeledes lettere ved at deltage i samarbejdet, når de ikke behøvede at tage fri fra arbejde eller køre langt for at deltage i samtalen med borger, hjemmesygeplejerske og en palliative specialist (13).
Samarbejde mellem fagpersoner
Samarbejdet mellem fagpersoner bliver overvejende positivt beskrevet i de inkluderede studier. Især samarbejdet mellem de palliative specialister og hjemmesygeplejerskerne. Erfaringen er, at deres samarbejde lettes ved, at hjemmesygeplejersken deltog i samtalerne uanset geografisk placering, da fysiske fællesmøder var svære at planlægge i en ofte uforudsigelig hverdag (13,14).
Et enkelt studie undersøgte, hvordan de praktiserende læger så på videokonsultationer som redskab i palliative forløb. Nogle af de praktiserende læger fandt det rart, at man var sammen om forløbet med de palliative specialister, og dette blev særligt beskrevet af de yngre læger.
(Citat fra studie): Alment praktiserende læge: ” … jeg får følelsen af ikke at være alene om det. Den følelse, man nogle gange får som alment praktiserende læge i de sidste stadier (af nogens liv) *)” (15, p. 263).
Det bliver endvidere beskrevet, hvordan samarbejdet om borgeren hæmmede 'soloarbejde' og styrkede den palliative indsats, da flere fagpersoner sammen kunne tilse borgeren via skærmen og dermed hurtigere kunne opspore symptomer (15).
Korrekt, rettidig råd og information
Den direkte kontakt til den palliative specialist og deraf umiddelbart tilgængelige råd og information var højt værdsat af borgere og pårørende. Særligt uden for almindelige åbningstider var den direkte kontakt og støtte meget påskønnet. Man erfarede, at når borger og pårørende brugte muligheden uden for gængse telefontider, var det for at få praktiske råd og støtte, hvilket var med til at forebygge udviklingen af akutte situationer og gav anledning til rettidig og passende intervention. Dette medførte ydermere, at unødige indlæggelser kunne undgås, og absolut nødvendige indlæggelser blev rolige og velovervejede (16).
Kategori: Aktiv involvering
Kategorien ’Aktiv involvering’ beskriver, hvordan borgeren på trods af livstruende sygdom tog aktivt del i eget forløb. Desuden oplevede de pårørende, at de kunne deltage aktivt, uanset om de boede sammen med borgeren eller befandt sig i en anden landsdel. Subkategorierne hedder ’Aktiv borgerinvolvering’ og ’Aktiv pårørendeinvolvering’.
Aktiv borgerinvolvering
Ved brugen af videokonsultationer indtog borgerne en mere central rolle i eget forløb, og de fremhævede det gode i, at når kameraet blev slukket og samtalen var forbi, så befandt de sig i deres eget hjem (17).
De palliative specialister oplevede ligeledes, at borgerne tog aktivt del i forløbet, når kameraet var tændt, i modsætning til de vanlige telefonkonsultationer. Borgeren var velforberedt og sad klar ved skærmen – i nogle tilfælde med nedskrevne spørgsmål. Tidligere var de palliative specialister vant til at tale meget med hjemmesygeplejersken i telefon uden megen borgerdeltagelse, men nu blev borgeren inddraget aktivt på skærmen som en del af samtalen (13).
Når borgeren blev svagere og sygdommen merefremskreden, plejede hjemmesygeplejersken eller de pårørende at tage over og tale med specialisterne, men ved brugen af videokonsultation kunne borgeren stadig være en aktiv part uden at skulle bruge energi og kræfter på at tale og stadig føle sig set og involveret (13,14).
(Citat fra studie): "Sygeplejersken fra det palliative team fandt, at muligheden for den direkte kommunikation med borgeren og de pårørende styrkede patientens autonomi … og muligheden for den visuelle samtale styrkede inddragelsen af borgeren og de pårørende” *) (13, p. 3970).
Aktiv pårørendeinvolvering
Muligheden for online deltagelse gav de pårørende større mulighed for at være aktive i forløbene. Specialisterne oplevede, at de pårørende tog aktiv del i forløbet, og de brugte muligheden for at stille spørgsmål direkte til specialisterne, fremfor at borgeren efterfølgende skulle redegøre for samtalen.
(Citat fra studie): ” ... en pårørende, der deltog i videokonsultationen via app´en på en mobiltelefon, var begejstret over muligheden. På trods af, at den pårørende boede og arbejde i en anden del af landet, gjorde app´en det muligt at deltage (…) *) (14 s 9).
Borgeren oplevede det positivt, at de pårørende blev involveret, da nervøsitet for at have misforstået noget tidligere resulterede i opfølgende telefonsamtaler. Samboende pårørende er beskrevet som en vigtig part i det palliative forløb. Specialister og hjemmesygeplejersker fik ofte relevante informationer om borgerens velbefindende af de pårørende, og derudover var de ofte behjælpelige med medicin og koordinering af diverse aftaler (21).
Kategori: Tryghed
Den sidste kategori beskriver, hvordan videokonsultationer kan være med til at skabe en følelse af støtte og beroligelse for borgeren og hjemmesygeplejersken samt fordelene ved det visuelle. Subkategorierne består af ’Følelsen af støtte og beroligelse’ og ’At kunne se hinanden’.
Følelsen af støtte og beroligelse
Borgerne beskriver, hvordan den direkte kontakt og billedet på skærmen kunne virke beroligende, fordi specialisten nøjagtigt kunne se, hvordan de havde det.
(Citat fra studie): "Borger: Skærmen er uvurderlig for mig. Jeg går i panik, når jeg ikke kan få luft … Så ringer jeg op på skærmen, og de kan se, hvor svært det er at få luft … Du ved, at der er nogen i den anden ende (af skærmen), som svarer med det samme. Det er fantastisk, det har gjort mit liv pokkers meget lettere. Uvurderlig er den (skærmen)” *) (16, p. 4).
Hjemmesygeplejerskerne fandt ligeledes stor støtte i muligheden for at inddrage den palliative specialist. Hvis hjemmesygeplejersken var i tvivl eller usikker, kunne specialisten inddrages via skærmen og støtte hjemmesygeplejersken, som måske var usikker på tolkning af symptomer, eller at en alvorlig forværring kunne være undervejs (13,14).
At kunne se hinanden
Muligheden for at kunne se hinanden havde store fordele for såvel specialister som hjemmesygeplejersker, borgere og pårørende.
Videokonsultationen gav de palliative specialister et unikt indblik i borgerens hverdag, hvilket på sigt kunne give et tillidsfuldt og endda empatisk forhold på trods af, at interaktionen var computerformidlet (13).
Det beskrives, at det over tid blev nemmere at se og opfange fysiske og/eller mentale forandringer i borgerens tilstand ved brugen af videokonsultationer i modsætning til vanlige telefonkonsultationer. Specialisterne kunne f.eks. lettere observere ødemer, vægttab og mentale forandringer, når de jævnligt kunne tilse borgeren over skærmen fremfor udelukkende at få information via telefonen, hvilket også illustreres i nedenstående:
(Citat fra studie): "Overlæge i palliativt team: Kommunikationen bliver faktisk forbedret pga. skærmen og tager ikke nødvendigvis længere tid … vi får tonsvis af information. Vi opfanger noget, som vi ikke ville have set (ved telefonsamtale). Det er jeg ret sikker på” *) (13, p. 3972).
Den visuelle mulighed medførte ligeledes en tryghed for hjemmesygeplejersken, der oplevede det som en fordel at kunne bruge skærmen til at fremvise eventuelle fysiske symptomer hos borgeren.
(Citat fra studie): Palliativ specialist: ”Hun viste mig benet (via skærmen), hvilket faktisk ledte til hospitalsindlæggelse pga. en dyb venetrombose” *) (13, p. 3972).
En anden fordel ved videokonsultationen var, at den gav plads til det nonverbale sprog. Specialisterne kunne se, hvis borger eller pårørende så utrygge ud, rystede på hovedet eller kneb en tåre. Ydermere kunne borgere med svag stemme eller trakeostomi stadig føle sig inddraget på trods af, at de intet sagde.
(Citat fra studie): Borger: ”Hun kan se kuløren i mit ansigt, eller når jeg er træt eller skidt tilpas” *) (14, p. 8).
(Citat fra studie): Pårørende: ”Især, når han (borgeren) har den type kræft, som gør det svært at tale. Det har stor værdi, at man kan se hinanden” *) (14, p. 9).
I et enkelt studie beskrives det dog, at specialisterne undgik at komme ind på sensitive og følsomme områder. De følte sig ikke tæt nok på til at kunne give den rette støtte og trøst. De holdt sig i stedet til samtaler af mere medicinsk karakter og med fokus på fysiske symptomer (17).
Tekniske udfordringer med udstyret er ikke beskrevet som noget, der har påvirket forholdet eller samarbejdet i negativ retning – tværtimod beskrives det, at fleste allerede havde kendskab til brugen af digitale redskaber (13,14).
 Metaanalysen viser, at digitalt samarbejde via videokonsultationer kan virke fremmende for det tværsektorielle samarbejde omkring palliative forløb i borgerens eget hjem. I lighed hermed fandt Christensen (18) i et dansk studie af telemedicin til borgere med kronisk obstruktiv lungesygdom (KOL), at kommunikationen og samarbejdet mellem sygeplejersker og praktiserende læger blev styrket ved brug af telekommunikation. Imidlertid viste samme studie, at samarbejdet mellem primær og sekundær sundhedssektor ikke blev styrket, hvilket står i modsætning til vores fund.
Metaanalysen viser, at digitalt samarbejde via videokonsultationer kan virke fremmende for det tværsektorielle samarbejde omkring palliative forløb i borgerens eget hjem. I lighed hermed fandt Christensen (18) i et dansk studie af telemedicin til borgere med kronisk obstruktiv lungesygdom (KOL), at kommunikationen og samarbejdet mellem sygeplejersker og praktiserende læger blev styrket ved brug af telekommunikation. Imidlertid viste samme studie, at samarbejdet mellem primær og sekundær sundhedssektor ikke blev styrket, hvilket står i modsætning til vores fund.
En mulig forklaring herpå kan være, at de palliative videokonsultationer primært har været tilrettelagt med samtidig deltagelse af repræsentanter fra primær og sekundær sektor, hvilket ikke er tilfældet i KOL-studiet, hvor borger – måske sammen med hjemmesygeplejerske – indberetter data, som sekundærsygeplejersken senere følger op på. Altså er der tale om synkron versus asynkron digital kommunikation.
Et andent væsentlig pointe fra KOL-studiet er, at det er vigtigt at få afklaret samarbejdsrelationer på tværs af sektorer i forbindelse med digitalt tværsektorielt samarbejde (18). Dette vurderes også at være væsentligt i relation til samarbejde om palliative forløb. Et særligt forhold vil her være en afklaring af, hvordan og hvornår forskellige palliative specialister/enheder bidrager til rådgivningen. Aktuelt har palliative teams en primær rolle heri, og hvis dette tilbud skal suppleres af medarbejdere på hospice, kunne det f.eks. omhandle specialiseret rådgivning i aften-, nat- og weekendvagter, så der opnås en samlet løsning med 24/7-adgang til rådgivning.
Digitale kompetener skal udvikles
I forlængelse af van Gurp et al.s beskrivelse af palliative specialister, som holdt sig til samtaler af medicinsk karakter og ikke kom ind på sensitive områder, er det vigtigt at være opmærksom på begrebet ’digital nærhed’.
Digital nærhed skabes ved, at sygeplejersken under videokonsultation lærer at skærpe sit blik og hørelse på en anden måde end ved det fysiske møde. Sygeplejersken må sørge for at kigge ind i webkameraet og fortælle borgeren, hvad der sker, hvis vedkommende bliver uopmærksom eller kigger væk.
Desuden er det vigtigt at huske smalltalk om andet end sygdom. Det ville man have gjort i det fysiske møde, hvor man kommenterer på en ny frisure eller vejr og vind, hvilket også er med til at skabe tillid og nærhed (19). Via digital nærhed kan specialisten således nærme sig andre emner end de fysiske og medicinske, men jævnfør ovenstående fordrer det, at de palliative specialister udvikler deres digitale kompetencer.
Videokonsultationer forbundet med tryghed
I forhold til borgernes oplevelse af videokonsultationer viser metaanalysen, at det i høj grad er forbundet med tryghed hos borgere med palliative behov, hvilket stemmer overens med Frichs studie af telemedicin til borgere i eget hjem med KOL, hjertesvigt og diabetes, som konkluderer, at det fra borgernes perspektiv er trygt at være hjemme (19). Det synes derfor velunderbygget, at videokonsultationen kan fremme trygheden hos borgere i eget hjem, hvilket yderligere understøttes af erfaringer med brug af videokonsultationer internt i kommunerne.
F.eks. har Viborg kommune gode erfaringer med såkaldte skærmopkald. Borgerne værdsatte skærmopkaldene, fordi medarbejderne var mere præcise omkring tidspunktet for aftalen, antallet af forskellige medarbejdere i hjemme blev reduceret, og de undgik naboens blik, når hjemmeplejebilen holdt i indkørslen.
I nogle tilfælde kunne der endvidere tilbydes en ’behandlerknap’, som gav både borger og pårørende tryghed, da de efter behov kunne få fat på en hjemmesygeplejerske via skærmen. Det er ikke beskrevet, at man har afprøvet skærmopkald til terminale borgere, men det er foreslået i rapportens idekatalog (20).
Svaghed ved metaanalyser
Det må betragtes som en generel svaghed ved metaanalyser, at fund samles på tværs af kontekster, som ikke nødvendigvis er sammenlignelige. Vi vurderer dog, at de inkluderede studier er fra relativt sammenlignelige lande.
Derudover må det betragtes som en svaghed, at denne metasyntese udelukkende er baseret på fem studier. Denne udfordring forstærkes af, at de to inkluderede studier fra Danmark bygger på samme datasæt, og det samme er gældende for de to studier fra Holland.
Det må også medtænkes, at det ikke er nærmere beskrevet eller afgrænset, hvor i den palliative fase borgeren befinder sig, da det kan have betydning for evnen til at involvere sig i videokonsultationen.
Følgelig er det relevant at iværksætte yderligere følgeforskning i relation til fremtidige initiativer med digitalt samarbejde om palliative forløb.
 Der er begrænset forskning om digitalt samarbejde om palliative forløb i eget hjem, men metasyntesen viser, at videokonsultationer inden for palliativ rådgivning har potentiale til at styrke det tværsektorielle samarbejde og kommunikationen mellem sundhedsprofessionelle, borgere og pårørende. Ydermere involverer borgere og pårørende sig mere aktivt i forløbet uafhængigt af geografi, og det beskrives som trygt, at man kan se hinanden.
Der er begrænset forskning om digitalt samarbejde om palliative forløb i eget hjem, men metasyntesen viser, at videokonsultationer inden for palliativ rådgivning har potentiale til at styrke det tværsektorielle samarbejde og kommunikationen mellem sundhedsprofessionelle, borgere og pårørende. Ydermere involverer borgere og pårørende sig mere aktivt i forløbet uafhængigt af geografi, og det beskrives som trygt, at man kan se hinanden.
For de sundhedsprofessionelle kan samarbejde via videokonsultationer modvirke oplevelsen af solo-arbejde, og fra et fagligt perspektiv kan det have en positiv effekt i form af hurtigere symptomopsporing og en bedre inddragelse af borgere og pårørende i især den terminale fase af det palliative forløb.
Overordnet kan erfaringer med digitalt samarbejde således betegnes som positive, men det er fortsat vigtigt at være opmærksom på, at det kræver kompetencer til at skabe ’digital nærhed’ samt afklaring af opgavefordeling mellem palliative specialister/enheder.
Læs også: Trialog: Palliativ hjemmepleje. Fag & Forskning 2020;(3):20-35
Referencer
- Rasmussen RCB, Larsen KL, Højgaard K, Dybbro KL. Når patienter indlægges til pleje og behandling i eget hjem øges den sygeplejefaglige kompleksitet. Nordisk Sygeplejeforskning 2021;11(2):141-54.
- Alter C, Hage J. Organizations working together. SAGE Publications; 1993.
- Anbefalinger for den palliative indsats. Kbh.: Sundhedsstyrelsen; 2017.
- Thorup H, Frandsen K, Christensen V, Aaen F, Bager B, Mortensen FM. Adgangen til specialiseret palliation. Rigsrevisionen; 2020.
- Bæch SB, Raunkiær, M., Stenbjerg, M. En værdig død hjemme kræver en velforberedt indsats. Trialog: Palliativ hjemmepleje. Fag & Forskning 2020;(3):20-35.
- Aamold K, Grov EK, Rostad HM. Hjemmesykepleieres erfaringer når kreftpasienter ønsker å dø hjemme. Klinisk Sygepleje 2020;(1):3-15.
- Ét sikkert og sammenhængende sundhedsnetværk for alle. Strategi for digital sundhed 2018-2022. Kbh.: Sundhedsdatastyrelsen; 2018.
- Telemedicinstrategi. Danske Regioner. Regionernes Sundheds-IT; 2011.
- Bollig G. ALLE mennesker bør kunne gi omsorg for alvorlig syke og døende. Omsorg, 2019;(4):11-15.
- Jess M, Bollig G, Dieperink KB, Timm H. Videokonsultationer I palliation. Omsorg 2019;(2):27-31.
- Rayce K, Lee A, Christensen MW, Fasterholdt I, Horup MB. Telemedicinsk hospice. Evaluering af projektets fase 1. Center for Innovativ Medicinsk Teknologi; 2020.
- Bøtcher AS, Sørensen D. Den kvalitative metasyntese. Klinisk Sygepleje 2020;(1):30-42 19. CASP Checklists. Tilgængelig fra: https://casp-uk.net/casp-tools-checklists/ Accessed 30-03-2021, 2021.
- Funderskov KF, Danbjørg DB, Jess M, Munk L, Zwisler A, Dieperink KB. Telemedicine in specialized palliative care: Healthcare professionals´ and their perspectives on video consultations – A qualitative study. J Clin Nurs. 2019b; 28:3966-76.
- Funderskov KF, Raunkjær M, Danbjørg DB, Zwisler A, Munk L, Jess M Dieperink KB. Experiences With Video Consultations in Specialized Palliative Home-Care: Qualitative Study of Patient and Relatives Perspectives. J Med Internet Res. (Internet) Marts 2019a;21(3):1-10. Tilgængelig fra: https://findresearcher.sdu.dk:8443/ws/portalfiles/portal/150686648/Exper...
- Van Gurp J, van Selm M, Vissers K, van Leeuwen E, Hasselaar J. Teleconsultation for integrated palliative care at home: A qualitative study. Palliative Medicine, 2016;30(3):257-69.
- Middleton-Green L, Gadoud A, Norris B, Sargeant A, Nair S, Wilson L, Livingstone H, Small N. “A Friend in the Corner”: Supporting people at home in the last year of life via telephone and video consultation – an evaluation. BMJ Supportive & Palliative Care, 2019;9:e26.
- Van Gurp J, van Selm M, Vissers K, van Leeuwen E, Hasselaar J. How Outpatient Palliative Care Teleconsultation Facilitates Empathic Patient-Professional Relationships: A Qualitative Study. PloS ONE 2015;10(4): e0124387.doi:10.1371/journal.pone.0124387
- Christensen JKB. Does Telecare Improve Interorganizational Collaboration? International Journal of Integrated Care 2016, 16(4): 14, pp. 1–10
- Frich BH. Omsorg i teknologien? Teknologi i omsorgen? – Et STS studie af telepraksis. Fællestrykkeriet Aarhus Universitet; 2017.
- Ballegaard SA, VIVE, Kamp A. Skærmopkald i hjemme- og sygepleje. Videosamtalers betydning for pleje- og omsorgsarbejde. VIVE og Roskilde Universitet, 2018.
En fuldstændig referenceliste kan fås ved henvendelse til førsteforfatteren.


