Sygeplejersken
Hjemmesygepleje til patienter i iltbehandling
Det største problem ved iltbehandling i hjemmet er, at hverken patienter eller fagpersoner ved tilstrækkeligt om behandlingen. I artiklen gennemgås sygeplejen til KOL-patienter i hjemmeiltbehandling. Da hjemmeiltbehandlede patienter er en gruppe af meget svært syge hjemmeboende patienter er det naturligt, at de fleste har brug for hjælp fra hjemmeplejen.
Sygeplejersken 1998 nr. 21, s. 37-43
Af:
Anne Dichmann Sorknæs, klinisk sygeplejespecialist

 Blodets iltmætning kan undersøges med et pulsoxymeter, der dels måler pulsen, dels den perifere iltmætning. Saturation, der er et mål for de røde blodlegemers procentvise mætning med ilt, anvendes som kontrolmåling af en fungerende iltbehandling. Foto: Mark Andersen.
Blodets iltmætning kan undersøges med et pulsoxymeter, der dels måler pulsen, dels den perifere iltmætning. Saturation, der er et mål for de røde blodlegemers procentvise mætning med ilt, anvendes som kontrolmåling af en fungerende iltbehandling. Foto: Mark Andersen.
En lungesygdom (KOL) er en kronisk lidelse. Man bliver ikke helbredt, uanset hvilken behandling man får. Det kan være svært for andre at forstå, at iltbrugende patienter er svært syge. Mange ser umiddelbart friske ud, men selv den mindste fysiske anstrengelse som at tale og spise giver åndenød.
De fleste patienter har det sværest om morgenen. Det er et sandt mareridt for de fleste patienter at komme tidligt op for at blive vasket og ordnet. Der kan gå flere timer, inden de igen er i stand til at fungere.
Desværre tilbydes hjælpen oftest om morgenen.
En del patienter takker derfor nej til tilbud om hjælp til personlig hygiejne. Man bør altså tilbyde patienterne hjælp senere på dagen.
Afsnit i boksene er casebeskrivelser fra mine erfaringer som klinisk sygeplejespecialist på området. De skulle gerne tjene til at anskueliggøre sygeplejeproblemerne.
Fru Nielsen sad på en stol uden for badeværelset, uden tøj på, blå på læber og fingre, svært forpustet, og uden mulighed for at gå ind i stuen, hvor hun havde lagt ilten. Iltindholdet i blodet var ekstremt lavt. Fru Nielsen fik iltkatetret, og tilstanden blev straks bedre.
Hun havde villet skynde sig at blive vasket, fordi der skulle komme besøg, og hun havde ingen hjemmehjælp og intet kaldeapparat.
Hun blev instrueret i – og prøvede at gå rundt med den 20 m lange iltslange inde i huset og ud på terrassen.
Der blev bestilt kaldeapparat og hjemmehjælp til personlig hygiejne.
Angst
At få kraftig åndenød med fornemmelse af kvælning er frygtelig angstskabende, både for patienten og dennes pårørende. Dette resulterer ofte i en uhensigtsmæssig binding mellem patient og nærmeste familie. Patienten vil helst ikke være alene, og familien får dårlig samvittighed, når de forlader patienten. Magtbalancen i familien bliver forrykket, patienten bliver den 'afhængige byrde'.
En yngre, udearbejdende hustru til en iltbrugende patient havde svært ved at passe sit arbejde, fordi hendes syge mand blev mere og mere bange for at være alene.
Deres teenagesøn skulle være hos faderen, når han kom fra skole. Dette var drengen forståeligt nok ved at være træt af, og han var begyndt at tage afstand fra sin syge far.
Familien blev foreslået, at de skulle anskaffe sig en mobiltelefon, som hustruen kunne medtage ved fravær fra hjemmet. Patientens pension var endnu ikke gået i orden, så familien havde ikke råd til en mobiltelefon. Familien blev sat i forbindelse med en patientforening, som straks bevilligede en telefon til patienten.
Hustruen kan nu trygt forlade patienten, og sønnen kan igen være sammen med sin far af lyst.
Angst forværrer dyspnø, og en ond cirkel er sat i gang.
At kunne trække sit vejr er en grundlæggende forudsætning for at leve – at overleve. I tilfælde med besværet respiration har patienterne kun tanke for dette ene – at kunne få vejret.
Åndenød bevirker ofte, at man øger respirationsfrekvensen, og at man bruger al sin koncentration på respirationen. Patienterne er ofte urolige og de har ikke overskud til at tale, til at være venlige, og de er ikke altid i stand til at handle hensigtsmæssigt.
Hos patienter med åndenød og deraf følgende angst skal sygeplejersken handle sikkert og roligt. Sygeplejersken bør blive hos patienten og udføre sygeplejen under hensyntagen til, at al aktivitet af patienten og omkring denne kan forværre dyspnøen. Sygeplejen består i at aflaste patienten, så der opnås bedst mulig respiration med mindst mulig anstrengelse. Der skal gives den nødvendige behandling. Information og instruktion bør gives kortfattet og på en måde, som ikke afkræver patienten svar.
Lejring
Patienten har brug for følelsen af at kunne ånde frit. Sygeplejersken skal understøtte og aflaste patienten – ofte skal man blot understøtte den stilling, patienten selv indtager.
Patienten kan sjældent ligge fladt ned, men har
Side 38
behov for at få hævet hovedgærdet. Når man trækker vejret bruges diafragma, interkostalmusklerne og halsmusklerne. For at kunne anvende sine respirationsmuskler optimalt er det nødvendigt med en god lejring. Hvis patienten glider ned i sengen, presses maven op mod brystet, diafragma kan ikke bevæge sig uhindret, interkostalmusklerne kan ikke trække ribbenene ud og op, og sufficient respiration hindres.
Det kan være en god ide at understøtte patientens arm med puder, men patienterne tåler sjældent at føle sig spærret inde med tunge dyner og puder. Ved siddende stilling kan respirationen lettes ved foroverbøjet stilling med armene let løftede. Bord foran patienten til at støtte armene på kan være en god ide, men patienten må ikke få følelsen af at være spærret inde. Puder under armene og skammel til benene kan aflaste tryk. Tøjet skal være løst, og der skal være god udluftning i rummet.
 Iltkoncentratoren udvinder ilten af den atmosfæriske luft, men støjer. For de fleste kræver det tid at lære at leve med at være bundet til en 20 meter lang slange. Derfor prøver en del patienter at trappe sig ud af iltbehandlingen.
Iltkoncentratoren udvinder ilten af den atmosfæriske luft, men støjer. For de fleste kræver det tid at lære at leve med at være bundet til en 20 meter lang slange. Derfor prøver en del patienter at trappe sig ud af iltbehandlingen.
Observation af respiration
Sygeplejersken observerer patientens respiration:
- er der dyspnø og i hvilken grad?
- hvordan foregår respirationen, anvendes alle respirationsmusklerne?
- hvilken stilling indtager patienten under respirationen?
- hvad er respirationsfrekvensen?
- er respirationen så besværet, at patienten er ved at være udtrættet?
Mange lungepatienter hæver og spænder i skuldrene under respirationen. Det medfører ofte myoser, som hindrer afslapning og medfører smerter. Patienterne har glæde af at lære diafragmatisk respiration, og den indøves lettest i gode perioder, og patienten kan så også anvende den i pressede situationer.
En øvelse i diafragmatisk respiration er at lægge hænderne på maven og kontrollere at maven spiles ud, når luften åndes ind, og at maven falder på plads, når luften åndes ud.
Læres denne vejrtrækningsteknik, kan den med fordel anvendes i tilfælde med åndenød. Respirationen tillader en dyb vejrtrækning med udnyttelse af alt lungevævet.
Denne vejrtrækning hindrer desuden, at man spænder i kroppen – især i skuldrene.
Lungefysioterapi
Den vigtigste lungefysioterapeutiske behandling er diafragmatisk respiration. Denne anvendes som udgangspunkt for procedurer som stødning (en teknik, hvorved man støder luften ud, så sekret løsnes og bringes lettere op. Stødning har større effekt end hoste og kræver mindre muskelkraft), pustelyd (patienten eksspirerer med spidsede læber, der giver øget tryk, som holder de små luftveje åbne. En vigtig øvelse ved fysisk anstrengelse, fx gang på trapper), PEP-behandling (PEP-behandling med maske eller -fløjte med modstand, der kan sættes på både ind- og udånding. Afhjælper sekretophobning, forebygger og afhjælper aflukning af små luftveje), mobilisation og forebyggelse (1).
Tryk fra iltslange
Iltkatetret kan give tryk ved øre og næse. Ved ømhed, rødme og varme skal det begyndende tryk aflastes, så der ikke opstår et egentligt sår. Aflastning af tryk ved ørerne kan ske med et burrebånd, som fastgøres på iltkatetret ved ørerne. Burrebåndet sidder oven på hovedet fra øre til øre, og løfter derved iltkatetret fri fra ørerne.
Ved irritation eller tryksår af næseslimhinden kan man forsøge med skift til andet næsekateter.
Tørre slimhinder
Ilt udtørrer slimhinderne i næseborene. Det kan afhjælpes ved at smøre et tyndt lag fugtighedscreme i næsen. Cremen skal være olie- og fedtfattig, da olie og fedt let antændes ved tilstedeværelsen af koncentreret ilt. Der er dog aldrig registreret brandskader i forbindelse med anvendelse af fede cremer og iltbehandling.
Lungepatienter har som oftest meget slim at hoste op, så patienten tilbydes at få børstet tænder og skylle munden hyppigt, at drikke meget – gerne to liter og eventuelt tygge tyggegummi eller pastiller.
I enkelte tilfælde kan ubehaget med tørre slimhinder mindskes ved at anvende fugtet ilt. Fugtet iltbehandling bruges fortrinsvis, hvor der er behov for stort iltflow med mere end to liter ilt pr. minut. Det er dog forskelligt fra sted til sted, hvornår fugtet iltbehandling anbefales. En del patienter kan tåle stor iltdosering uden behov for fugtet ilt. Ved hjemmeiltbehandling er det koldtvandsfugtning, man anvender.
Fugtningen kan ske enten ved påmontering af steril engangsdunk eller ved fugterglas, hvor der dagligt skal skiftes vand. Der anvendes enten kogt, afkølet vand eller destilleret vand. Trods korrekt betjening og anvendelse af sterilt vand kan vandet forurenes og give risiko for infektioner.
Dosering af ilt
Iltnæsekatetre fører ilten til luftvejene, hvor ilten optages i alveolerne og bindes til de røde blodlegemer.
Ilten gives med et bestemt antal liter pr. minut – sædvanligvis en halv til to liter pr. minut. Mængden fastsættes af lægen, og blodgastallet kontrolleres.
I sjældne tilfælde, eller i forbindelse med øgning af ilttilskuddet, kan der ophobes kuldioxid i blodet. Det viser sig ved hovedpine, svimmelhed og døsighed og eventuelt plumret tale. Ved mistanke herom kan
Side 39
man tage iltkatetret ud eller skrue ned for ilten og straks kontakte praktiserende læge.
Hvis patienten får symptomer på lavt iltindhold i blodet som øget træthed, koncentrationsbesvær, besværet respiration og nedsat fysisk formåen, bør man kontrollere, om iltapparatet giver den ordinerede mængde ilt. Kontrollér altid om aggregatet står på det korrekte antal liter ilt, undersøg om der er utætheder eller stop på iltslangen, og observér, om patienten evt. har en opblussen i sin kroniske lungesygdom. Hvis patienten har en infektion eller generelt er blevet dårligere, bør man få kontrolleret blodets indhold af ilt. Iltbehovet er ikke stationært, det kan variere.
Man registrerer, om patienten har gavn af iltbehandlingen. Kan patienten klare større fysisk anstrengelse, er der mindre træthed, normaliseres vægten og bedres koncentrationsevnen? Iltbehovet kan aftage, og det bør man være opmærksom på. Dette er oftest tilfældet, hvor iltbehandlingen er startet i forbindelse med en akut opblussen af den kroniske lungesygdom. Iltbehovet kontrolleres ved saturationsmåling og a-gas.
Vær også opmærksom på forværring i den kroniske lungesygdom som øget åndenød, øget hoste, hvis medicinen ikke virker som vanligt, hvis den sædvanlige fysiske anstrengelse ikke kan klares og hvis der tilkommer afbrudt nattesøvn.
Ernæring
En del KOL-patienter er undervægtige og en del er overvægtige.
Især patienter med emfysem er undervægtige og underernærede. Undervægtige kronisk lungesyge har ofte svært ved at normalisere vægten, og underernæring medfører svækket respiration med forringet overlevelse. Undervægten skyldes, at patienterne ikke har overskud til at lave og spise mange små måltider. De har et stort kalorieforbrug, de bliver dyspnøiske af at spise og det er svært at ånde dybt med fyldt mave. Der bruges desuden energi til at omsætte maden (2).
Patienter, der har begyndende vægttab, skal tilbydes energirige drikke og fed mad. Det er lettere for patienterne at drikke frem for at skulle spise et måltid mad.
Overvægt kan skyldes, at patienterne har et lavt fysisk funktionsniveau, og at de kan have besvær med at spise en varieret, sund og fedtfattig kost. Det kan være en løsning, at patienten får fedtfattig mad leveret udefra. En del overvægtige patienter er underernærede, og man bør her tænke på tilføring af protein, mineraler og vitaminer.
Motion
Selvom patienten let får åndenød, kan fysisk aktivitet godt lade sig gøre. Den bærbare ilt eller forlængerslangen gør det muligt at få tilført ilt, medens man bevæger sig. Patienten må gerne anstrenge sig til forpustethedsgrænsen og medfølgende pulsøgning, men ikke så der opstår kraftig åndenød.
Der findes en udmærket folder angående hjemmetræningsprogram: 'Hjemmeprogram for Lungepatienter'. Folderen fås ved henvendelse til Nationalforeningen til Bekæmpelse af Lungesygdomme (se side 43).
Socialt samvær
Selv meget svært lungesyge patienter ser ofte forbavsende raske ud. Dette giver patienterne forskellige problemer. Det største problem er, at andre ikke tror de er rigtigt syge, men at de bare spiller syge for at opnå en sygs fordele. Dette fører i nogle tilfælde til, at patient og familie bliver isoleret i hjemmet.
Patienterne har svært ved at blive taget hensyn til og opnå den nødvendige hjælp. Andre ryger i deres nærhed, og der er ikke forståelse for, at de kun kan gå langsomt og kun meget korte strækninger.
Hr. Jensen havde tidligere været en meget rask, arbejdsom og aktiv mand, som altid havde hjulpet alle i det lille samfund, hvor de boede. Han var et meget udadvendt, stolt og hjælpsomt menneske. Han så ikke umiddelbart syg ud, og familien oplevede efter patientens sygdom, at naboer og såkaldte venner vendte dem ryggen, fordi de mente, at Jensen ''skabte sig, for at få tilkendt pension.''
Jensen isolerede sig i hjemmet foran tv. Han kom ikke udenfor, deltog ikke i sammenkomster, og han lagde tiltagende beslag og begrænsninger på sin nærmeste familie. Jensen og familien kunne ikke tale åbent om situationen.
Ved hjemmebesøget fik Jensen fortalt, hvordan han følte sig svigtet og værdiløs. Han havde dårlig samvittighed over for familien, når han ikke kunne hjælpe andre eller arbejde. Det lettede at få fortalt åbent om, hvordan han følte, og familien fik også luft for deres frustration i forhold til hans isolation, venner og naboer.
Der blev fundet frem til opgaver i hjemmet, som han kunne have ansvaret for og klare. Familien fik orientering om patientforeninger for lungesyge og pjecer om at have et skjult fysisk handicap.
Mange iltbrugende patienter er bange for at forlade hjemmet. De kan ikke overskue, hvordan det kan lade sig gøre, og de kender ikke de forskellige muligheder for transportabel ilt.
De har måske erfaret, at psykisk ubalance forværrer deres åndenød. Usikkerheden for, hvad der kan ske, hvis man eksempelvis går til fest, er nok til at holde patienten hjemme. Det indgår som en fast del af hjemmebesøget at tale om forholdsregler ved ferie og fest. Patienten bliver informeret om, at det er vigtigt at komme ud blandt andre. At det er vigtigt at leve et liv med det indhold, som den enkelte finder væsentligt og praktisk muligt.
Side 40
Fru Pedersen kan ikke tåle røg. Hun kan ikke lide at sidde til bords med iltslange i næsen, og hun har svært ved at tåle levende lys på bordet. Fru Pedersen havde derfor besluttet at melde fra til et barnebarns konfirmation.
Efter aftale med læge fik fru Pedersen en kort Prednisolonkur op til festen og ekstra medicin med. Der blev arrangeret, at hun kunne sidde tæt ved udgangen og i nærheden af et vindue. Gæsterne ved siden af patienten røg ikke, og iltudstyr blev placeret i tilstødende værelse.
Det blev en rigtig god fest. Både fru Pedersen og familien var meget glad for, at hun deltog. Hun har senere deltaget i andre sociale sammenkomster og hun har genoptaget sin ugentlige kortspilsaften.
Ved hjemmebesøget tales om de praktiske forhold i forbindelse med ophold uden for hjemmet, hvilken medicin man kan tage ekstra, hvordan man skal bruge den bærbare ilt, og hvilke former for transportable iltsystemer der findes.
Bunden behandling
Hvis man ikke har nok ilt i blodet, påvirkes hele kroppen. Man bliver hukommelsessvækket, træt, ukoncentreret, ofte mere forpustet, og hjertet tager skade på længere sigt.
Iltbehandlingen er en meget bunden behandling. Det kræver, for de fleste, tid at lære at leve med at være bundet til en 20 meter lang iltslange. De føler sig som 'en hund i snor'. Trods mundtlig og skriftlig information under indlæggelse prøver en del patienter derfor, om de kan trappe sig ud af iltbehandlingen, evt. ved at erstatte iltbehandlingen med ekstra medicin.
Hr. og fru Nielsen havde købt en ny campingvogn, lige før fru Nielsen blev syg. Det var deres store ønske, at det kunne lade sig gøre at holde ferie i den, samt at besøge familie og venner rundt omkring i landet.
Efter kontakt til iltfirmaet lykkedes det at finde en form for bærbar iltkoncentrator, som kan oplades i bilen, så patienten både kan få ilt under kørsel og ved ophold i campingvognen.
Ophørt iltbehov
Dansk Iltregister skønner, at op til 50 procent af patienterne, der under indlæggelse får konstateret behov for iltbehandling i hjemmet, efter kort tid vil kunne undvære iltbehandlingen igen. Dette skyldes, at patienten ikke har opnået bedst mulig tilstand under indlæggelse på sygehuset.
Når tilstanden igen er optimal, for eksempel efter overstået lungebetændelse, kan patienten ophøre med iltbehandlingen.
Det svenske iltregister har opgjort, at fire procent kan ophøre med iltbehandlingen inden for to et halvt år.
Hr. Jørgensen havde før hjemmebesøget ikke brugt ilten i ca. to timer, men alligevel var saturationen langt over det forventede. Ved en samtale med Jørgensen viste det sig, at han nu havde det meget bedre, kunne gå ture, klare personlig hygiejne, let husarbejde og madlavning uden at anvende iltbehandlingen.
Efter konference med den tilknyttede overlæge blev patienten indkaldt til kontrol på sygehuset for at fastsætte det fortsatte behov for hjemmeiltbehandling. Jørgensen blev informeret om at undlade iltbehandling 12 timer før kontrol på sygehuset.
Ved kontrollen blev det påvist, at Jørgensen nu kunne undvære iltbehandlingen, og iltbehandlingen ophørte. Jørgensen blev tilbudt kontrol i lægeambulatoriet tre måneder senere.
Ingen overbehandling
Hvis iltbehandlingen skal have den ønskede effekt, så skal den bruges minimum 15 timer pr. døgn og gerne mere.
Det er bedst at bruge ilten intermitterende over hele døgnet.
Mange patienter og deres pårørende opfatter fejlagtigt de 15 timer som værende det antal timer, ilten maksimalt må bruges. En del patienter og deres pårørende er bange for at blive afhængig af iltbehandlingen.
Hr. Henriksen er gift med en rask, noget yngre hustru, som hjælper med at styre patientens behandling. Ved besøget var det tydeligt, at Henriksen manglede ilt og saturationen var for lav.
Henriksens hustru styrede iltbehandlingen, så Henriksen fik ilten præcis 15 timer. Henriksen havde protesteret og insisteret på at bruge ilten mere, men hustruen var overbevist om, at det kunne skade med for meget ilt, på trods af den information, der var givet mundtligt og skriftligt i form af de udleverede pjecer.
De fik forklaret, at ilten ikke kan gemmes i blodet, og at ilten derfor ikke kan bruges for meget. Sygehuset havde under indlæggelse konstateret, at Henriksen kunne tåle det antal liter ilt, der var blevet ordineret, og i alle de timer, som han havde brug for.
Livskvalitet
Svært lungesyge patienter har nedsat fysisk formåen. For at patienten kan bevare livskvaliteten, er det nødvendigt at tale åbent med patienten om, hvad der betyder noget for netop ham.
Med lidt kreativ, praktisk sans, lidt mod og fantasi kan det i langt de fleste tilfælde lykkes at finde en løsning på problemerne, til tilfredshed for patient, familie og behandlere.
Hr. Hansens største ønske var at kunne køre ud i skoven selv. Men han kunne ikke bevæge sig mere end 10-20 meter på grund af svær åndenød ved
Side 41
mindste fysiske anstrengelse. Hansen fik en elektrisk kørestol med påmonteret ilt, og familien ville forære ham en mobiltelefon. Hansen syntes dog, at det var for langt at køre ud i skoven, ''Det vil tage mindst en halv dag.'' Hansen har meldt sig til en kommunal kørselsordning, og han kunne bruge denne til at blive kørt ud i skoven. Han skulle så blot medbringe medicin, telefon, mad og drikkelse. Hvis turen hjem blev for lang, så havde han stadig muligheden for at ringe efter hjælp. Hansen har hele sommeren været i stand til at køre rundt i skoven, til byen og på besøg hos naboer og familie.
I bil og på ferie
Hvis man er i iltbehandling og fører motorkøretøj, skal kørekortet påtegnes iltbehandlingen. Det skal dokumenteres, at iltbehandlingen øger patientens iltindhold i blodet til et acceptabelt niveau. Kørekortet påtegnes det antal liter ilt, der er nødvendigt for at patienten kan opretholde en tilfredsstillende iltning af blodet. Påtegningen foretages på motorkontoret. Bilen skal under kørsel med ilt være mærket, så det tydeligt ses udefra, at der er koncentreret ilt i bilen i tilfælde af eller fare for brand.
Inden man rejser til udlandet, skal man henvende sig til sin læge for at drøfte, om den planlagte rejse er lægeligt forsvarlig. Derefter undersøger man, om forsikringen dækker under hensyntagen til, hvordan sygdomstilstanden er ved afrejsen. Det kan godt af lægen skønnes forsvarligt at rejse, men forsikringsmæssigt uforsvarligt. Man skal henvende sig til forsikringsselskabet senest to uger før afrejsen.
Det er en god ide at rekvirere de to pjecer angående rejseforsikring. 'At rejse er at leve – også selv om man har en kronisk sygdom' og 'Rejsesygesikring. Sygesikring ved ferierejser i Europa'. Begge pjecer fås gratis ved henvendelse til Europæiske Rejseforsikring A/S, (se side 43).
Ved ophold uden for hjemmet kontaktes iltfirmaet. Iltfirmaet er behjælpeligt med at finde den rette transportable ilt til turen. Ved kortvarige ophold uden for hjemmet kan firmaet kontaktes angående muligheden af at låne en transportabel iltbeholder. Ved længerevarende ferie kan man evt. aftale at få bragt iltbeholderen til det midlertidige opholdssted. For at være sikker på, at man kan få det ønskede udstyr, rettes henvendelse til firmaet i god tid.
Skal man ud at flyve med iltbehandling, kontaktes flyselskabet, evt. via iltfirmaet. Under flyrejsen skal der typisk gives mere ilt end normalt (en halv til to liter mere). Det har flyselskabet udregninger for. Sædvanligvis anvendes flyselskabets ilt under flyrejsen.
Specialistsygeplejerske
Det største problem i forhold til iltbehandlingen er, at patienterne ikke anvender iltbehandlingen optimalt. Det er dog påvist, at hjemmeiltbehandlede patienter, der modtager opfølgning af behandlingen i hjemmet af en specialistsygeplejerske, bruger ilten bedre og får en forbedret livskvalitet (3).
Sygehusene i Odense, Fåborg, Assens, Rudkøbing og Hillerød kontrollerer iltbehandlingen med hjemmebesøg.
Man arbejder desuden på at indføre hjemmebesøgsordning på en del andre hospitaler, bl.a. Århus Kommunehospital, Skive Centralsygehus, Rigshospitalet, Gentofte og Bispebjerg.
Svært lungehandicappede patienter har behov for støtte i den livsnødvendige, men besværlige og bindende iltbehandling, både under indlæggelsen og efter udskrivelsen.
De fleste patienter indlægges akut, og de er ofte i krise, svært fysisk syge, og ved indlæggelsen uforberedte på behovet for iltbehandling i hjemmet.
Spørgsmålene melder sig først efter udskrivelsen og kan ofte ikke besvares af pårørende eller hjemmeplejen, men kræver specialviden og stor erfaring med denne patientgruppe.
Patienternes problemer er af praktisk, fysiologisk, psykisk og social karakter. Det er en fordel, at hjemmebesøgene udføres af en person med bred medicinsk erfaring, erfaring inden for specialet lungesygdomme, og en person, som patienten kender fra indlæggelsen. Patientens egen læge har ofte for lidt tid til at lave opsøgende arbejde hos patienterne, og hjemmesygeplejersken har ikke umiddelbart den nødvendige specialviden.
Undersøgelser har vist, at hjemmebesøg af specialistsygeplejerske mindsker antallet af indlæggelser.
Hjemmebesøg sikrer, at patienten bruger iltbehandlingen korrekt i minimum 15 timer pr. døgn.
Hjemmebesøg kan fx indeholde målinger af patientens iltindhold i blodet, kontrol af den medicinske behandling samt supervision og vejledning i den korrekte brug af iltbehandling og levevis.
Fordelene ved hjemmebesøg er, at specialistsygeplejersken kan vejlede, afprøve og vurdere patientens mulighed for at fungere i hjemmet. Samtidig har pårørende og evt. hjemmepleje lettere ved at deltage i et hjemmebesøg. Patient og pårørende er mere afslappede. De behøver ikke skynde sig op og af sted om morgenen, hvilket ofte er meget vanskeligt for patienten grundet svær åndenød.
Ved hjemmebesøg foretaget af specialistsygeplejerske registreres følgende:
- patientens problemer i forhold til sygdom og behandling
- alment indtryk af patientens situation
- saturation og puls kontrolleret med pulsoxymeter målt med og uden ilt
- bærbar ilt og anvendelsen af denne
- forbrug af ilt (l/min.)
- antal timer ilten bruges pr. døgn
- medicin/behandling og kontrol af anvendelsen af behandlingen
Side 42
- undervisning i sygdom og forholdsregler
- gangdistance i meter
- hjælpeforanstaltninger (hjemmehjælp, hjemmesygepleje, madudbringning o.l.)
- eventuelt Peak Flow-målinger og selvhjælpsplan.
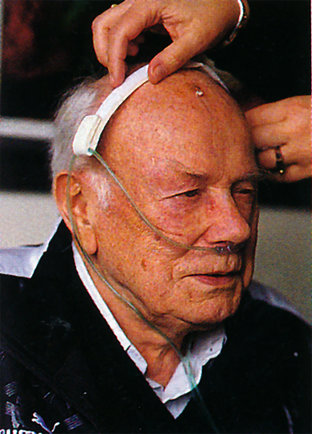 Iltkatetret kan give tryk ved øre og næse. Aflastning af trykket ved ørerne kan ske med et burrebånd, der skal sidde oven på hovedet fra øre til øre, hvorved iltkatetret løftes fri fra ørerne.
Iltkatetret kan give tryk ved øre og næse. Aflastning af trykket ved ørerne kan ske med et burrebånd, der skal sidde oven på hovedet fra øre til øre, hvorved iltkatetret løftes fri fra ørerne.
Etik og rygning
Mangeårig rygning er den hyppigste årsag til lungesygdom med behov for iltbehandling. Det ødelagte lungevæv kan ikke gendannes, men ved rygeophør mindskes faldet i lungefunktionen til det aldersbetingede fald.
Men rygeophør bør ikke være en betingelse for at kunne modtage iltbehandling.
Ifølge dansk lov har behandlere pligt til at behandle patienter uden skelen til tro, hudfarve, alder eller adfærd. Alkoholikere og narkomaner behandles trods deres misbrug, og rygning er et misbrugsproblem på lige fod med andet misbrug.
Rygning mindsker patientens iltoptagelse på grund af kulilte i tobaksrøgen, og overlevelsen for rygere i iltbehandling er dårligere end for ikke-rygere i iltbehandling (4). Dette er for en del behandlere argumentet for at undlade at iltbehandle rygende patienter.
Rygning mindsker ganske rigtigt patientens iltoptagelse, men det kunne så netop være et argument for at iltbehandle rygende KOL-patienter. Alle patienter bør tilbydes vejledning i og opfordres til totalt rygestop.
Der er en overdødelighed i Danmark blandt iltbehandlede patienter, og det kan skyldes, at iltbehandlingen bliver startet for sent, fordi patienten først skal være ophørt med at ryge.
Det er dokumenteret, at en del patienter fortsætter rygningen i det skjulte trods totalt rygeforbud. I Sverige fortsætter minimum otte procent (4) og i Danmark op til 30 procent, skønner læge Thomas Ringbæk, Dansk Iltregister.
På Fåborg Sygehus, hvor iltbehandling gives til rygende patienter, er der kun otte procent af iltbehandlede, der fortsat ryger efter første hjemmebesøg.
Åbenheden omkring rygning og dens skadelige virkning muliggør, at patienterne kan informeres og vejledes om rygestop. Det øger antallet af patienter der opnår rygestop, det hindrer unødig isolation af iltbehandlede patienter og det hindrer brandfare. Patienterne kan vejledes i, hvordan de kan ryge, hvornår de må ryge, og hvilken afstand de skal holde til andre rygere. Patienterne skal psykisk og fysisk være i stand til at anvende iltbehandlingen korrekt og forsvarligt bl.a. under hensyntagen til brandfare. Det vil sige, at
- patienterne skal opholde sig i en afstand af mere end to meter fra åben ild
- patienterne må ikke ryge med ilt i næsen, og patienterne må ikke ryge i sengen, hvor der har været brugt ilt, da ilten kan ophobes i sengetøjet.
Den gennemsnitlige overlevelse for patienter i iltbehandling (opgjort af F.S. Medical, Fyn) er tre en halv måned, og man kunne derfor synes, at patienterne lige så godt kunne fortsætte den rygning, som klart har betydning for deres livskvalitet.
Patientens livskvalitet øges dog også væsentligt, hvis det lykkes patienten at gennemføre et rygestop. Rygestop giver patienten selvtillid – han har bevist, at han kan klare det!
Rygestop giver desuden øget livskvalitet i form af bedret fysisk tilstand med mindsket åndenød og mindre hoste.
Desuden er rygestop livsforlængende.
Som behandler er det nødvendigt at gøre sig klart, hvilken holdning man har til rygende lungepatienter. Synes man inderst inde, at det er patientens egen skyld, at han er blevet syg? Han har jo røget hele livet!
Eller synes man, at det er patientens eget ansvar at tage stilling til et rygestop?
Vil man hjælpe patienten med rygestop, vel vidende at det er vanskeligt for ham/hende at holde op? Patienten startede jo i en tid, hvor man ikke kendte rygningens skadelige virkninger til bunds.
Synes man, at rygestop ingen reel betydning har? Eller mener man, at rygestop vil gavne patienten, så opfatter patienten også det, og det er medvirkende til, at patientens rygestop lykkes.
Uanset hvilken holdning man har, så er det nødvendigt, at man er sig det bevidst. Det man føler, er det man udstråler, når man vejleder patienten.
- Hvor vil du søge oplysning, hvis du har spørgsmål til en patients iltbehandling?
- Hvordan kontrolleres effekten af hjemmeiltbehandling i dit område?
- Hvilke særlige hensyn tages til hjemmeiltbehandlede patienter i dit område ved tilrettelæggelse af hjemmehjælp?
- Er der enighed om, hvordan man skal forholde sig til rygere og iltbehandling i dit område?
- Hvilke problemer støder du oftest på hos iltbehandlede patienter?
- Udarbejd i punktform en skriftlig vejledning om brug af nasaliltkatetre til en pårørende til en patient i iltbehandling.
Litteratur
- U. Ingwersen og J. Andersen. Lungefysioterapi. Munksgaard 1992: 64-90.
- Grant John. Nutrition care of patients with acute and chronic respiratory failure. NCP, vol 9. 1, feb 1994: 11-17.
- J. Vergeret, C. Brambilla, L. Mounier. Portable Oxygen Therapy: use and benefit in hypoxaemic COPD patients on long-term oxygen therapy. Eur Respir J 1989, 2: 20-25.
- K. Strøm et al. Quality assesment and predictors of survival in long term domiciliary oxygen therapy. Eur Respir 1991, 4: 50-58.
Nøgleord: Hjemmesygepleje, iltbehandling, klinisk sygepleje '98.
Side 43
Sorknæs, Anne D. og Tougaard, Lars: Rygerlunger. Fremad 1997, pris 38 kr. Fås hos boghandlere. Anderledes sundhedsinformation til rygere, tidligere rygere, patienter med rygerlunger, deres pårørende og behandlere.
Iltbehandling I Hjemmet, Ovl. Gunnar Pallisgaard. Pjece omhandlende iltbehandling i hjemmet.
Hjemmeprogram for lungepatienter, Fysioterapeuter på Hillerød Sygehus, okt. 96. Selvtræningsprogram med lettere øvelser for lungesyge.
Begge pjecer er beregnet for patienter og fås gratis hos Nationalforeningen til Bekæmpelse af Lungesygdomme,
Lange, Peter. Kronisk obstruktiv lungesygdom. Dansk Lungmedicinsk Selskab 1992. Fås hos Astra Danmark. Information til fagpersonale.
Svensk Lungmedicinsk förening, svenska lungsjuksköterskors intresseförening, Draca Läkemedel AB. KOL – metabolism, rehabilitering, kvalitet. 1995, okt. Information til fagpersonale.
Medicinalfirmaer, der sælger lungemedicin (fx Astra Danmark, Glaxo Wellcome, Boehringer Ingelheim, Pharmacia & Upjohn) udgiver meget udmærket patient- og personalemateriale vedrørende astma, KOL og rygeafvænning. Materialet fås gratis ved henvendelse til de respektive firmaer.
'At rejse er at leve – også selv om man har en kronisk sygdom'.
'Rejsesygesikring. Sygesikring ved ferierejser i Europa'.
Lungeforeningen Boserup Minde, Old Gyde 74, 5620 Glamsbjerg, tlf. 64 72 13 57.
Har lokalkomiteer over hele landet. Arrangerer kurser og rekreationsophold for lungesyge, og udlejer ferieboliger til foreningens medlemmer.
Oplysende materiale til kronisk lungesyge og deres pårørende udgives løbende af Lungeforeningen Boserup Minde og fås gratis ved henvendelse til Lungeforeningen.
BM-bladet udgives ni gange årligt af Lungeforeningen Boserup Minde, og tilsendes medlemmerne gratis.
Kontingent: 87 kr.
Nationalforeningen til Bekæmpelse af Lungesygdomme, Herlufsholmvej 37, 2720 Vanløse, tlf. 38 74 55 44.
Foreningen har en del lokalkomiteer og holder kurser for lungesyge.
Oplysende materiale til kronisk lungesyge og deres pårørende udgives og fås gratis ved henvendelse til Nationalforeningen til Bekæmpelse af Lungesygdomme.
Bladet Info udgives fire gange årligt af Nationalforeningen til Bekæmpelse af Lungesygdomme.
Kontingent: 50 kr.
Astma-Allergi Forbundet, Hovedvejen 9 C, 2600 Glostrup, tlf. 43 43 59 11.
Astma-Allergi Forbundet holder kurser og foredrag. Foreningen har telefonrådgivning og lokalforeninger.
Oplysende materiale til astmatikere, allergikere og deres pårørende udgives og fås ved henvendelse til foreningen.
Foreningsblad udgives seks gange årligt.
Kontingent: 150 kr.
Alfa-1-antitrypsinforeningen, sekretariat Herlufsholmvej 37, 2720 Vanløse, tlf. 38 74 55 44.
Folder angående sygdommen og foreningen fås ved henvendelse til sekretariatet.
Kontingent: 50 kr.
Faglig Sammenslutning af sygeplejersker, der arbejder med lungemedicinsk og allergologisk sygepleje, FS 18, sekretariat Herlufsholmvej 37, 2720 Vanløse, tlf. 38 74 55 44.
Arrangerer tre dages landskursus en gang om året, og udgiver ca. seks nyhedsbreve årligt.
Kontingent: 120 kr.
