Sygeplejersken
Postoperativ kvalme og opkastning
En tredjedel af alle patienter får kvalme eller kaster op efter narkose. Enten tages problemet ikke alvorligt, eller også mangler der viden på området, for problemet er uændret trods mulighederne for at forebygge og behandle postoperativ kvalme og opkastning. Artiklen er en ny, korrigeret version af artiklen af samme navn i Sygeplejersken nr. 20/2000, som desværre var behæftet med fejl.
Sygeplejersken 2000 nr. 29, s. 16-31
Af:
Birgitte T. Espersen, klinisk sygeplejespecialist, cand. cur.

Artiklen henvender sig til sygeplejersker, der arbejder med patienter i den præ-, per- og postoperative periode. Målet med artiklen er, at læseren:
- sætter fokus på postoperativ kvalme og opkastning (PONV), et dagligt forekommende problem, hvis incidens er forblevet uændret høj gennem de sidste 20-25 år trods udviklingen inden for anæstesi, kirurgi og sygepleje.
- får opdateret sin viden om PONV gennem en sammenfatning af den nyeste forskningsbaserede viden om mekanismerne bag PONV, herunder faktorer relateret til patienten og til behandlingen.
- får opdateret sin viden om medikamentel og ikke-medikamentel behandling og pleje i relation til PONV.
- kan træffe kvalificerede beslutninger, så patienten sikres evidensbaseret sygepleje i relation til PONV.
- får forståelse for, at forebyggelse af PONV i høj grad afhænger af samarbejdet med andre faggrupper.
Postoperativ kvalme og opkastning (PONV = Post Operative Nausea and Vomiting) er den hyppigste gene efter anæstesi. Ca. en tredjedel af patienterne oplever i dag PONV. Man skønner, at der i Danmark er ca. 100.000 patienter, der får PONV om året, så det er et dagligt forekommende problem, som vi ikke kan vende ryggen til (1).
På trods af, at der er sket store forbedringer inden for anæstesi og kirurgi inden for de sidste 20-25 år, og selv om vore muligheder for at forebygge og behandle PONV også er blevet bedre, er incidensen af PONV uændret høj (2). Det kunne tyde på, at problemet ikke anerkendes for, hvad det er, eller at der i klinikken mangler viden på området.
STORT UBEHAG FOR PATIENTERNE
PONV optræder typisk i de første 24 timer efter operationen, men i enkelte tilfælde op til 48 timer efter.
PONV er primært en meget ubehagelig oplevelse for patienten. Undersøgelser har vist, at patienterne klart oplever kvalme og opkastning som det værste i den postoperative periode, og det kan også resultere i frygt for fremtidige operationer (2).
Patienternes opfattelse af hospitalsophold og resultat af operationen påvirkes af oplevelsen af kvalme og opkastning. En engelsk undersøgelse fra 1986 foretaget blandt kvinder, der fik lavet et større gynækologisk indgreb, viser, at af de utilfredse patienter angav 71 pct. af disse kvalme og opkastning som årsagen til utilfredsheden (2). En række komplikationer kan støde til, hvis den postoperative periode forværres med kvalme og opkastning. Der kan være tale om:
- Øget belastning på sårflader og suturer, som kan medføre sårruptur og forårsage blødning og smerter. Dette kan i nogle tilfælde ødelægge resultatet af operationen og kræve reoperation.
- Aspiration til lungerne.
- Dehydrering og elektrolytforstyrrelser.
- Hypoglykæmi.
- Esophagusruptur.
- Immobilitet, som bl.a. kan give postoperative komplikationer.
- • Oral medicin, som patienterne er vant til at tage for andre sygdomme som f.eks. hjertemedicin, kan ikke indtages som vanligt (2,3,4,5).
Patienter med PONV ligger længere på opvågningsafdelingen. En engelsk undersøgelse fra 1993 viser, at kvalme resulterer i et forlænget ophold på gennemsnitlig 80 minutter. Der kræves større plejeindsats, dvs. flere sygeplejetimer, skiftning af sengetøj og flere medikamenter. For ambulante patienter kan der blive tale om indlæggelse. Kvalme, opkastning og smerter er de hyppigste årsager til indlæggelse efter dagkirurgi. PONV kan altså få konsekvenser for både hospitalernes økonomi og ventelisterne til operation (2,6).
Det er svært at sætte præcise tal på, hvor mange penge det drejer sig om, fordi så mange faktorer er involverede (6). Men drivkraften skal heller ikke være økonomien, men patienternes velbefindende. Målet må være at skåne patienterne for ubehag. At det også gavner sundhedsvæsenets økonomi må være en bigevinst.
KVALMENS OG OPKASTNINGENS FYSIOLOGI
I forbindelse med bedøvelse og operation betragtes kvalme og opkastning som en uønsket bivirkning, men egentlig er det en vigtig forsvarsmekanisme, som kroppen benytter sig af, når den udsættes for stoffer, der er toksiske for kroppen. Man kan sige, at det er kroppens naturlige reaktion på en unaturlig situation (7).
Kvalme er en subjektiv fornemmelse. Man føler ubehag og føler, at man skal kaste op. I forbindelse med  kvalme vil der ofte være bleghed, koldsved, hurtig hjerterytme, øget spytsekretion, mindre mavesyre og synkebevægelser.
kvalme vil der ofte være bleghed, koldsved, hurtig hjerterytme, øget spytsekretion, mindre mavesyre og synkebevægelser.
Opkastning er en kraftig tømning af ventriklens indhold gennem munden. Den opstår ved en pludselig og kraftig sammentrækning af åndedrætsmusklerne og en samtidig afslappelse af mavesækken og den øverste del af spiserørets ringmuskel.
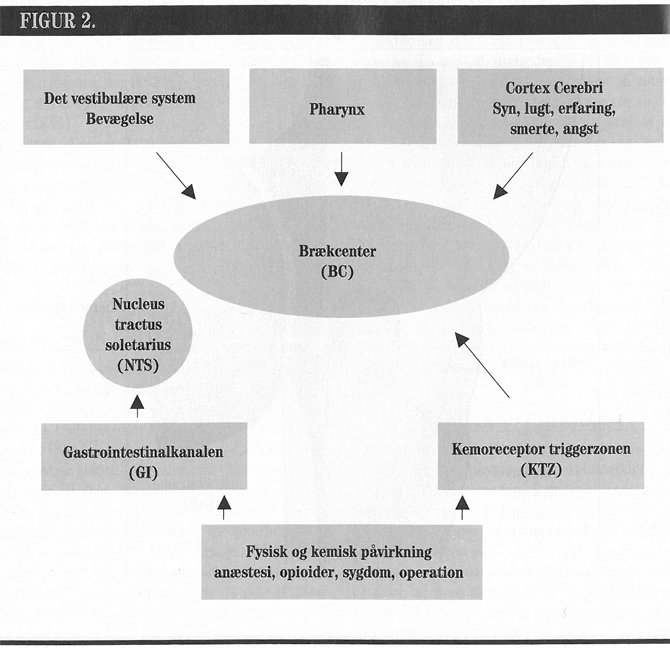
De fysiologiske mekanismer bag PONV er komplicerede og ikke fuldstændig klarlagte (8). Men man ved, at kvalme og opkastning udløses via stimulation af brækcentret. Brækcentret er en slags koordinerende funktionscenter for hele kvalme- og opkastningsprocessen. Det registrerer, at der er et behov for at kaste op, og det koordinerer de mange faktorer, som tilsammen forårsager kvalme og til sidst en eventuel opkastning. Man kan sige, at kvalme- og opkastningsprocessen omfatter detektorer, som identificerer behovet for at kaste op, effektorer som fremkalder opkastningerne og så et koordineringscenter, der organiserer hele forløbet, i dette tilfælde brækcentret.
Brækcentret lokaliseres til hjernestammen tæt ved den fjerde ventrikel (se figur 1).
Behovet for at kaste op kan skyldes tilstedeværelsen af en toksisk substans eller en øget mængde af stoffer, som normalt findes i kroppen, f.eks. nedbrydningsprodukter efter vævsbeskadigelse. Det er derfor vigtigt at huske, at det ikke nødvendigvis er anæstesi, der fremkalder kvalme og opkastning. Det kan skyldes substanser, der frigøres, efter at væv er blevet beskadiget.
Detektorer i mavetarmkanalen, også kaldet kemoreceptorer, kan opdage toksiske kemiske stoffer eller nedbrydningsprodukter efter vævsbeskadigelse. Når receptorer i mavetarmkanalen har modtaget et signal, viderebringes signalet til hjernestammen via vagusnerven. Signalet når hjernen ved nucleus tractus solitarius, som videresender det til brækcentret. Nogle af vagusnervens fibre fører til area postrema. I area postrema ligger kemoreceptor trigger zonen (se figur 1). Kemoreceptor trigger zonen ligger i hjernen, men uden for blodhjernebarrieren, og påvirkes derfor af stoffer, der cirkulerer med blodet. Opdagelsen af toksiske stoffer kan derfor både ske i mavetarmkanalen og direkte i kemoreceptor trigger zonen via blodcirkulationen.
Brækcentret får også impulser fra:
- Cortex cerebri. F.eks. kan syn, lugt, erfaring, smerter og angst fremkalde kvalme.
- Det vestibulære system, øret og lillehjernen, f.eks. ved bevægelse.
- Pharynx. F.eks. kan stimulation med en finger i pharynx give opkastning.
- Sympatikusstimulering fra andre organer. Specielt ved manipulering, kirurgiske indgreb eller sygdom i urinblære, galdeblære og livmoder kan der forekomme kvalme og opkastning (se figur 2).
I kroppen foregår kommunikationen mellem cellerne via molekyler f.eks. neurotransmittere, der frigøres fra en celle og påvirker en anden. En receptor er en modtagercelle, som aktiveres af transmitteren.
Man har identificeret mindst fire neurotransmittersystemer med receptorer af betydning for kvalme og opkastning. Det er den serotonerge (5HT3), den dopaminerge (D2), den kolinerge muskarine (M) og den histamine (H).
Serotonerge eller 5HT3 receptorer findes både i perifert og centralt nervevæv. Perifert ved vagusnervens udløbere til tarmen og centralt i hjernen, særligt i nucleus tractus solitarius og area postrema. Serotonin er her en vigtig neurotransmitter. Den største koncentration, ca. 80-90 pct., findes i de enterokromafine celler i fordøjelseskanalens slimhinde. Serotonin frigøres ved fysisk eller kemisk påvirkning af mavetarmkanalen. Fysisk påvirkning kan være operation, kontraktion, distension og temperaturændring.
Kemisk påvirkning kan være anæstesi, toksiner, syre-baseforskydninger og hypertone opløsninger.
Dopaminerge eller D2 receptorer findes især i kemoreceptor trigger zonen i area postrema, men findes også i mavetarmkanalen. Dopamin er neurotransmitteren, der ligesom serotonin frigøres ved både kemisk og fysisk påvirkning. Kolinerge muskarine eller M receptorer og histamine eller H receptorer findes i nucleus tractus solitarius og i det vestibulære system. Disse aktiveres ved bevægelse af histamin og acetylkolin, f.eks. ved køresyge. Derudover øger opioider følsomheden for vestibulære stimulationer (1,2,3,5,8,9).
Viden om, hvilke receptorer og neurotransmittere der er involveret i kvalme- og opkastningsprocessen, får betydning, når man skal vælge den optimale antiemetiske behandling til patienten. De antiemetiske præparater vil blive omtalt senere.
Mange faktorer kan have indflydelse på PONV. De disponerende faktorer kan inddeles i to områder:
- Faktorer relateret til patienten.
- Faktorer relateret til behandlingen. Herunder hører både anæstesi og kirurgi.
FAKTORER RELATERET TIL PATIENTEN
Køn og alder
Kvinder har tre gange så hyppigt postoperativ kvalme og opkastning som mænd. Dette relateres til kønshormonerne. I dagene lige før og ca. en uge efter menstruationsperioden er hyppigheden af kvalme og opkastning øget med op til tre gange. Symptomerne er også ofte mere udtalte end hos mænd.
Forskellen mellem mænd og kvinder udlignes efter menopausen. Ligeledes falder den samlede hyppighed af postoperativ kvalme og opkastning med stigende alder.
Børn fra nul til tre år har lav forekomst af kvalme og opkastning, hvorimod dette forekommer ca. to gange så hyppigt hos større børn end hos voksne (1,3,5,8).
Vægt
Nogle undersøgelser viser, at overvægt disponerer til mere postoperativ kvalme og opkastning. Andre undersøgelser viser ikke en positiv sammenhæng (6). De undersøgelser, der viser en sammenhæng, bygger på en teori om, at anæstesien ophobes i fedtvævet. Fedtvævet kommer til at fungere som et reservoir, hvorfra anæstesien kun langsomt bliver udskilt, og derved øges risikoen for bivirkninger (2,3,5).
Transportsyge
Hos patienter med tendens til køresyge, søsyge etc. er PONV op til tre gange hyppigere. Kvalme og opkastning kan udløses i forbindelse med bevægelse. Det at blive kørt fra operationsgangen til opvågningen er nogle gange nok til at udløse kvalmen. Dette kan yderligere forværres, hvis der er lidt for megen fart på og ved bratte bevægelser. Hos ambulante patienter ses ofte kvalme og opkastning under hjemtransporten (1,3,4,5,8).
Tidligere forekomst af PONV
Tidligere forekomst af PONV øger risikoen for nye tilfælde med op til 30 pct. (2).
Migræne
Personer, der lider af migræne, synes at have større hyppighed af PONV (2).
Nervøsitet og stress
Nervøsitet og stress øger incidensen af PONV. Man har en teori om, at det sker gennem frigørelse af katekolaminer ved stress (1,5). Katekolaminer, der frigøres, stimulerer dopaminreceptorerne og kan dermed give kvalme og opkastning.
At nervøse patienter har mere postoperativ kvalme og opkastning er ikke et ukendt fænomen. Dette eksempel fra USA er helt tilbage fra 1963, hvor den amerikanske sygeplejerske Dumas skrev følgende: ''Nervøse patienter synes at kaste op, ligegyldig hvilken behandling de modtager postoperativt, hvorimod roligere patienter i den samme situation kaster mindre op.'' Ved at fokusere på de psykiske faktorer og ved at forberede patienterne præoperativt til operationen, håbede hun at afhjælpe problemet. Hun talte med 81 kvinder, der skulle have foretaget en gynækologisk operation.
Før operationen mødtes Dumas med patienterne, talte med dem for at afgøre, om de var ængstelige og nervøse og i så fald, hvad de var nervøse for. Til sidst spurgte hun, hvad der kunne gøres for at afhjælpe deres nervøsitet. Denne interaktion plus den almindelige præoperative pleje og information var en eksperimentel behandling. Kontrolgruppen modtog almindelig præoperativ pleje og information. Efter operationen var incidensen af opkastning 50 pct. i kontrolgruppen, men kun 10 pct. i den eksperimentelle gruppe. Konklusionen var, at ved at mindske patientens præoperative ængstelse og nervøsitet reduceres incidensen af postoperativ kvalme og opkastning (10).
Andre sygdomme og tilstande
Patienter, der lider af sygdomme eller er i en tilstand med forlænget ventrikeltømningstid, har en forøget risiko for at få PONV. Ofte har disse patienter kvalme i forvejen. Sådanne tilstande kan f.eks.være:
- uræmi
- gastrointestinal obstruktion
- øget intrakranielt tryk
- elektrolytforstyrrelser
- diabetes mellitus
- graviditet
- cholecystitis chronica (1,5,8).
Opioider givet som præmedicin, kan også forlænge ventrikeltømningstiden (5).
Hvis patienten har fået mad og drikke før operationen, ved man, at der kan være en øget risiko for PONV. Dog har man ikke ved undersøgelser kunnet fastslå en optimal fasteperiode før operation. På de fleste operationsafsnit, både nationalt og internationalt, har man sat fasteperioden til mindst 4-6 timer før operation, fordi ventrikeltømningstiden efter væske er fire timer og seks timer efter mad. Men der er som sagt ingen evidens for, at det er sådan, det skal være (1).
Faste i længere tid f.eks. pga. ventetid på operation kan forårsage hypoglykæmi. Dette kan være årsag til kvalme hos nogle patienter især hos kvinder og især, hvis fasten ligger om dagen i patientens vågne timer (2,5). Visse medikamenter kan give kvalme og opkastning, f.eks. antibiotika, der gives præ- og/eller postoperativt. Det gælder f.eks. clindamycin, der gives profylaktisk ved visse typer knogleoperationer, eller metronidazol, der gives ved gynækologiske og tarmkirurgiske indgreb. Anden samtidig medicin kan også give kvalme f.eks. hjertemedicin som digoxin samt østrogen- og gestagenpræparater. Det drejer sig om en lang række medikamenter, og det vil være for omfattende at komme ind på dem alle her.
FAKTORER RELATERET TIL BEHANDLINGEN
Præmedicin
Præmedicinering er med til at formindske patientens nervøsitet og dermed nedsættes risikoen for PONV.
I mange år er der blevet anvendt morfin-scopolamin, som også er meget effektivt, men morfinen har den bivirkning, at den kan give kvalme og opkastning. Derfor bør man tilstræbe at undgå morfinen og kun anvende den til smertekontrol. I stedet kan anvendes benzodiazepiner, der er lige så gode, og som ikke giver kvalme og opkastning.
Atropin og især scopolamin, som begge virker antikolinergisk, er effektive til at reducere PONV. Scopolamin givet præoperativt er effektivt især ved patienter, der lider af transportsyge eller tidligere PONV, og for de patienter, der skal have en operation med høj risiko for postoperativ svimmelhed (1,4,5).
Anæstesi
Lokal og regional anæstesi giver mindre kvalme og opkastning end generel anæstesi. Det gælder både lokal infiltration, spinal og epidural anæstesi. Forekomsten af PONV er ca. det halve ved lokal anæstesi i forhold til generel anæstesi (1).
Generel anæstesi kan være intravenøs anæstesi eller inhalationsanæstesi. Disse kombineres med relaksantia og opioider. Fordi de forskellige præparater bliver brugt i kombination, kan det være svært at finde ud af, hvilke præparater der har størst indflydelse på PONV. Flere undersøgelser tyder dog på, at patienter, der induceres/vedligeholdes med propofol, har mindre PONV end patienter, der får andre præparater. En undersøgelse blandt 100 børn mellem tre og 16 år til ambulant operation, der blev behandlet med sammenlignelige mængder opioid, viste, at anæstesi, som blev indledt og vedligeholdt med propofol, gav den laveste forekomst af PONV (se tabel 1). Dog skal siges, at efter 24 timer var incidensen af PONV ens i de fire grupper (1).
Propofol giver signifikant mindre kvalme og opkastning end andre præparater, og der er belæg for at anvende præparatet med henblik på at nedbringe antallet at patienter med PONV (1,3,5,6,8).
Derudover har det vist sig, at en erfaren anæstesiolog vil kunne mindske hyppigheden af PONV i forhold til en uerfaren kollega. Årsagen kan være, at en erfaren anæstesiolog ikke fylder ventriklen med så meget luft under maskeventilation (3,5).
Jo længere anæstesien varer des mere kvalme og opkastning (4). En undersøgelse viser, at anæstesi, der varer fra 30-90 minutter, forårsager PONV hos 17 pct. af patienterne, hvorimod anæstesi, der varer fra 150-210 minutter, forårsager PONV hos 46 pct. af patienterne (2).
| Tabel 1. En undersøgelse blandt 100 børn mellem 3 og 16 år. Til ambulant operation, der blev behandlet med sammenlignelige mængder opioid, viser følgende procent PONV: |
|
| Anæstesi. Indledt/vedligeholdt | Procent |
| Propofol/propofol | 4 pct. |
| Propofol/halothan | 24 pct. |
| Tiopental/halothan | 24 pct. |
| Halothan/halothan | 48 pct. |
Kilde: Jensen, Jensen og Gellett (1).
Kirurgi
Operation kan i sig selv bidrage til kvalme og opkastning ved at aktivere nervebaner f.eks. trigeminus ved ansigtskirurgi, nervus vagus, der giver øget mængde stimuli til brækcentret, eller sympatikusstimulering ved manipulation af urinblære, galdeblære eller livmoder (8).
Man ved at:
- Akut kirurgi disponerer til mere PONV end elektiv kirurgi (1,2).
- Fyldt ventrikel øger incidensen (1).
- Operationens længde har betydning, måske pga. den øgede mængde anæstesi og smertebehandling (1,2,5).
Visse operationstyper disponerer til mere PONV end andre (1,2,4,5,8):
- Gynækologiske operationer. F.eks. hysterektomi: 40-70 pct.
- Øjenoperationer. F.eks. strabismusoperationer: 70-80 pct.
- Mastektomi: 40-60 pct.
- Hoved- og halsoperationer: 39-49 pct.
- Abdominaloperationer: 40-70 pct.
- Laparoskopi: 40-77 pct.
DEN POSTOPERATIVE FASE
I den postoperative fase kan visse faktorer være med til at forværre PONV:
Hypotension
Postoperativ hypotension er meget almindeligt og synes at være en vigtig faktor i udviklingen af PONV. Det vil ofte vise sig ved svimmelhed, besvimelse og kvalme, når patienten prøver at stå ud af sengen. En engelsk undersøgelse har vist at ved at hydrere godt under operationen, ser man mindre hypotension og dermed mindre svimmelhed, kvalme og mathed. Derudover bliver hospitalsopholdet kortere, og patienten kan tidligere vende tilbage til arbejdet. Et eksempel på hydrering var 2 l isotonisk saltvand ved mindre ambulante indgreb (2,6).
Hypoksi
For dårlig ventilation kan give hypoksi eller ophobning af CO2, hvilket kan give kvalme (2).
Hypoglykæmi
Hypoglykæmi pga. forlænget faste ved lange operationer eller ved lang ventetid på operation kan være årsag til kvalme (5).
Bevægelse
Bevægelse i forbindelse med, at der er givet opioider, kan give øget kvalme og opkastning. Det drejer sig om både passiv og aktiv bevægelse. Eksempelvis passiv bevægelse under transporten fra operationsgang til opvågning, hvis der er mange sving og elevatorture. Aktiv bevægelselse, når patienten skal mobiliseres første gang f.eks. fra liggende til siddende stilling, eller når patienten skal ud af sengen.
Ambulante patienter får ofte kvalme og evt. opkastning under hjemtransporten (1,2,6).
| FIGUR 3 | |||
| Patientfaktorer | Anæstesi | Kirurgi | Postoperativt |
| Kvinder | Opioid som præmedicin | Akut kirurgi | Hypotension |
| Børn | Opioid som analgetika under operation | Operationens længde | Hypoksi |
| Unge | Generel anæstesi | Gynækologiske operationer |
Hypoglykæmi |
| Overvægt | Pharynxstimulation | Abdominale operationer | Bevægelse |
| Tendens til transportsyge | Uerfaren anæstesiolog | Laparoskopier | Lejring |
| Tidligere PONV | Længde og mængde af | Øjenoperationer | Smerter |
| Migræne | Mastektomi | Opioider | |
| Nervøsitet og stress | Mad og drikke | ||
| Andre sygdomme | |||
| Ingen faste | |||
| Lang faste | |||
Lejring
Patienter, der ligger fladt på ryggen, mener man også kan få mere kvalme og opkastning (5).
Smerter og opioider
Smerter, opioider og kvalme er en kompliceret cocktail. Smerter kan give kvalme, og opioider kan give kvalme, og hvad er så hvad?
Man mener, at man ved at give en sufficient smertebehandling kan reducere den smerteprovokerede kvalme med 80 pct. (3,5). Dvs. at kvalme og opkastning kan reduceres ved smertebehandling med opioid, selv om opioid er kendt for at være kvalmefremkaldende. Man skal bare sikre sig, at anvendelsen af opioid er i balance med behovet (5,6). Det gør det svært, at behovet og tolerancen hos den enkelte patient varierer meget, og der er ingen tvivl om, at patienter, der får opioid, har mere PONV end patienter, der ikke får det (3). Valg af forskellige opioider eller forskellige administrationsformer som f.eks. intramuskulært, intravenøst, subkutant eller epiduralt har ikke kunnet vise en signifikant forskel på incidensen af PONV (1,11,12).
Der kan dog med held anvendes et antiinflammatorisk analgeticum ved mindre smertefulde indgreb. F.eks. er incidensen af PONV hos børn, der har fået foretaget strabismusoperation, faldet fra 71 til 19 pct. ved at erstatte morfin med NSAID (15).
MAD OG DRIKKE
Hvornår patienterne må spise og drikke efter en operation, er der stor uenighed omkring. Nogle undersøgelser viser, at væskerestriktion ikke reducerer hyppigheden af PONV, men blot forsinker symptomerne (1,5). Andre undersøgelser viser, at PONV ofte provokeres af, at patienten drikker, og især, hvis det drejer sig om store mængder, der drikkes hurtigt. 50 pct. af opkastningstilfældene forekom lige efter, at patienten havde drukket. Det gjaldt bl.a. ambulante patienter, der skulle drikke inden udskrivelsen. Væskeindtagelsen medførte opkastninger og forsinket udskrivelse. Når patienterne selv bestemte, hvornår de ønskede at drikke, var der færre tilfælde af PONV (2,6).
En tredje undersøgelse fra 1990 viste, at hvis man ventede otte timer efter operation, faldt incidensen af PONV signifikant (5) (se figur 3).
DEN MEDIKAMENTELLE BEHANDLING
Fordi årsagerne til PONV er så mange og forskelligartede, kan et enkelt præparat sjældent effektivt forebygge eller behandle PONV.
Følgende er en kort præsentation af nogle af de antiemetiske præparater, der anvendes i forbindelse med PONV, eller som måske burde anvendes.
| TABEL 2. DOSISANBEFALING FOR ZOFRAN VED PONV | ||
| Zofran-dosering | Profylakse | Behandling |
| Voksne | 8 mg intravenøs16 mg peroral | 4-8 mg intravenøs |
| Børn | 0,1 mg/kg intravenøsHøjst 4 mg | 0,1 mg/kg intravenøsHøjst 4 mg |
Kilde: Produktinformation om ondansetron (Zofran) fra Glaxo Welcome.
| TABEL 3. DOSISANBEFALING FOR KYTRIL VED PONV | |
| Kytril-dosering | Profylakse og behandling |
| Voksne | 1 mg intravenøs før anæstesi. Kan gentages 2 gange i løbet af de efterfølgende 24 timer. |
| Børn | Kliniske erfaringer i forbindelse med børn er begrænsede. |
Kilde: Produktinformation om granisetron (Kytril) fra SmithKline Beecham. Serotoninantagonister
Nogle af de nyeste præparater på markedet er 5HT3-antagonisterne. Ondansetron (Zofran) og granisetron (Kytril) er bedst undersøgt i forbindelse med PONV. Det er antiemetika, der i lang tid er blevet brugt ved stråle- og kemoterapiinduceret kvalme og opkastning med stor succes. Stofferne er potente serotoninantagonister og blokerer selektivt 5HT3-receptorerne både centralt i area postrema og nucleus tractus solitarius, men også perifert. Stofferne er effektive og giver relativt få bivirkninger, oftest ses hovedpine og obstipation (1).
Adskillige undersøgelser viser stoffernes effektivitet, når de gives profylaktisk i forbindelse med operation (13,14,15,16,17). Derimod har stofferne ikke vist sig at være helt så effektive, hvis først kvalmen og opkastningen er der. En stor review-undersøgelse inkluderende syv randomiserede undersøgelser med i alt 1252 patienter viser, at ondansetron (Zofran) i det tilfælde ikke er bedre end metroclopramid (Emperal) eller haloperiodol (Serenase). Zofran er dog lige så effektivt og har færre bivirkninger. Generelt kan siges, at 5HT3-antagonisterne kontrollerer opkastning mere effektivt end kvalme (18).
Dosisanbefalingerne for 5HT3-antagonisterne er lavet om inden for de sidste par år (se tabel 2 og 3).
Prisen på 5HT3-antagonisterne har afholdt mange fra at anvende præparaterne, men priserne er de sidste år faldet drastisk, så det bør ikke længere være et argument for ikke at anvende Kytril og Zofran.
Antidopaminerge midler
Denne gruppe omfatter bl.a. metoclopramid (Emperal, Primperan) og haloperidol (Serenase). Metroclopramid har en central antidopaminerg effekt, og i store doser har den også en vis serotonin-receptorblokerende virkning. Metroclopramid har desuden en peristaltikfremmende virkning med øget ventrikeltømningshastighed (1).
Metroclopramid er blevet brugt i stor udstrækning siden 1960'erne, men der er stor uenighed om præparatets effektivitet. Nogle undersøgelser viser en vis effekt, men næsten 50 pct. af undersøgelserne viser, at metroclopramid ikke har større effekt end placebo (1,3,6,19). Stoffet har en del bivirkninger bl.a. ekstrapyramidale symptomer. Metroclopramid har en kort halveringstid og er derfor ikke indiceret som profylakse, men kun til behandling af PONV (1,2).
Haloperiodol blokerer D2-receptorerne i kemoreceptor trigger zonen og bruges både som profylakse og behandling af PONV. Også i forbindelse med opioid kan haloperidol være effektiv til at reducere kvalmen. Bivirkningerne kan være sedation, ekstrapyramidale symptomer og hypotension, hvilket begrænser dets anvendelse ved ambulant kirurgi (1,19).
Antikolinergika
Denne gruppe omfatter bl.a. atropin og scopolamin. De blokerer M-receptorerne i brækcentret og det vestibulære system.
Især scopolamin anvendes profylaktisk med god antiemetisk effekt. Præparatet bør dog anvendes transdermalt (depotplaster), fordi scopolamin givet intramuskulært giver mange bivirkninger og kun har en kortvarig antiemetisk effekt. Bivirkningerne kan være mundtørhed, synsforstyrrelser, sedation og amnesi (1,19).
Antihistamin
Denne gruppe omfatter bl.a. diphenhydramin (Anautin og Difenhydramin) og det mest anvendte cyclizin (Marzine). De har en central antihistaminerg og antikolinerg virkning i nucleus tractus solitarius, brækcentret og det vestibulære system.
Stofferne er især virksomme ved transportsyge og kan anvendes ved operationer, hvor man ved, at det vestibulære system bliver påvirket. Bivirkningerne kan være sedation og mundtørhed (1,19).
 Steroider
Steroider
Steroider er et kendt antiemetikum ved stråle- og kemoterapiinduceret kvalme og opkastning. Flere undersøgelser tyder på, at præparatet også er effektivt ved PONV, især i kombination med en 5HT3-antagonist (3,20,21). Ud over at være mere effektiv har denne kombination langt færre bivirkninger end tidligere anvendte antiemetiske behandlinger.'
IKKE-MEDIKAMENTEL BEHANDLING
Der er lavet ganske få undersøgelser af ikke-medikamentel behandling af PONV. Disse undersøgelser falder i tre kategorier: Akupressur, botanisk lægemiddel og aromaterapi.
Akupressur
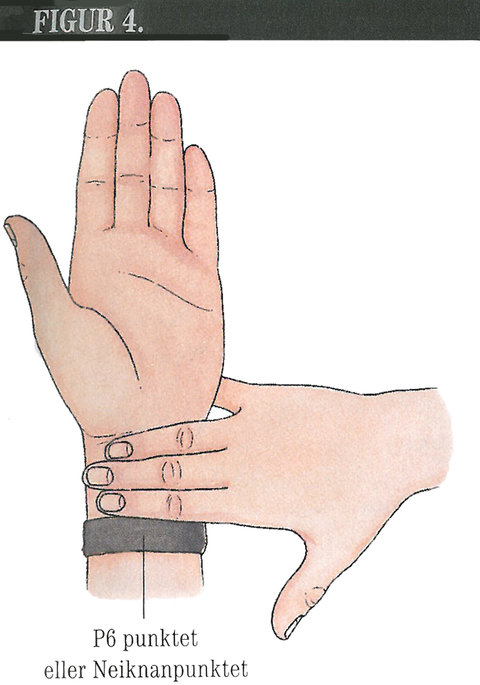
Akupressur består i, at man lægger tryk på P6 eller Neikuan punktet. Det ligger på indersiden af håndleddet i tre fingres afstand fra hånden (se figur 4).
Der er fremstillet bånd ''Sea-band'' eller ''Travelband,'' som placeres over P6-punktet og dermed giver et kontinuerligt tryk. Denne behandling har vist sig effektiv til at reducere PONV. Metoden bruges også til transportsyge, deraf navnet på båndene, og til morgenkvalme ved graviditet (19,22).
Side 25
Botanisk lægemiddel
Ingefær, givet i kapsler præoperativt, er blevet afprøvet i en randomiseret undersøgelse og har vist en antiemetisk effekt (19).
Aromaterapi
Pebermynteolie har vist sig at have en effekt på både det histamine og det kolinerge system ved dyr og er derfor blevet afprøvet i en undersøgelse, hvor det skal bemærkes, at kun 18 kvinder deltog. De skulle inhalere pebermynteolien, og det viste sig effektivt ved klart mindre kvalme postoperativt, men ingen forskel i opkastning. Kvinderne i gruppen med pebermynteolie havde ikke brug for så megen traditionel antiemetika som kontrolgruppen (19,23).
SYGEPLEJE
Profylakse
Sygeplejersken har brug for viden om de faktorer, der har indflydelse på PONV, ligesom hun har brug for viden om selvstændige og indbyrdes afhængige sygeplejeinterventioner for effektivt at kunne forebygge og hermed nedsætte incidencen af PONV (3).
En del af den profylaktiske indsats ligger hos lægerne eller i et samarbejde med lægerne, men de skal alligevel nævnes, da de er en del af en helhed en del af den påvirkning, som patienterne udsættes for, og som har indflydelse på incidensen af PONV.
- Anvend propofol i anæstesien, hvor det er muligt.
- Anvend lokal/regional anæstesi i stedet for generel anæstesi, hvor det er muligt.
- Anvend benzodiazepiner som præmedicin, evt. kombineret med scopolamin depotplaster, afhængig af det kirurgiske indgreb. Undgå så vidt muligt opioid som præmedicin (1,3,19).
- Erstat opioider med perifert virkende analgetika, hvor det er muligt.
- Patienten må ikke have smerter. Giv en sufficient smertebehandling (1,3,19).
- Find risikogrupperne: kvinder, personer med transportsyge, tidligere PONV, det kirurgiske indgreb etc. Ud fra denne vurdering/kvalmeanamnese gives den optimale antiemetiske profylakse. 5HT3-antagonisterne er på baggrund af virkning og bivirkningsprofil at foretrække både til profylakse og behandling i de fleste tilfælde (1,3,19).
- Respekter det, hvis patienten ønsker alternativ kvalmebehandling.
- Patienten skal faste før operation. Der findes ingen sikre tidsangivelser, men fasteperioden skal være på mindst 4-6 timer.
- Ved elektiv kirurgi hos kvinder bør operationstidspunktet fastlægges under hensyntagen til menstruationscyklus. Dagene op til og ca. en uge efter menstruationen bør undgås (5,8).
Patient og pårørende skal informeres om operationen for at mindske angst og nervøsitet. Denne psykiske forberedelse til operationen kan foregå ved, at sygeplejersken i detaljer fortæller, hvad der skal ske. Det ukendte er altid skræmmende. Sygeplejerskens opgave er at gøre patienten tryg og på den måde mindske nervøsiteten. Informationen om det, der skal foregå, skal tage udgangspunkt i patienten og dennes behov. Hvis patienten ikke er klar til at modtage informationerne om operationen og den efterfølgende periode, vil oplysningerne være spildte (9). Der er ingen simple løsninger eller opskrifter på, hvordan man kan kommunikere alle informationer til patienten, så hans stress, angst og nervøsitet for operationen og resultatet bliver mindre. Alle situationer er forskellige, men ved at tage udgangspunkt i patientens forventninger til operationen, positive og negative, kan sygeplejersken få indblik i, om patienten er nervøs og angst for det forestående indgreb eller evt. resultatet af indgrebet og i hvilken grad. Hvis patienten f.eks. er bange for at have kræft, kan den tanke overskygge alt andet, og han kan ikke modtage og forstå informationer, før angsten er blevet taget alvorligt og er blevet diskuteret med sygeplejersken eller lægen. Spørg altid patienten, hvad der skal til for at afhjælpe hans nervøsitet. Patienten har ofte selv en forestilling om, hvad der kan hjælpe. Først derefter kan man begynde at informere om den præ-, per- og postoperative fase (10).
Patienten skal ikke ligge fladt efter operationen. Let eleveret hovedgærde allerede fra det tidspunkt, hvor patienten kører fra operationsstuen (5).
- Undgå bratte og hurtige bevægelser med sengen. Informer portørerne, der kører patienten fra operationsafsnittet til opvågningen, om at køre langsomt og undgå hurtige sving og bratte bevægelser. Lad det evt. indgå som en del af deres oplæring i afsnittet (1,2,6).
Primperan findes som:
tabletter a 10 mgstikpiller a 20 mg
Hvordan virker medicinen?
Primperan har en kvalmestillende virkning.
Tabletternes virkning er størst efter ca. 1 time.Stikpillernes virkning er størst efter ca. 2-3 timer.
Din dosis:
3 tabletter højst 4 gange i døgnet, højst hver 4. time eller
2 stikpiller højst 4 gange i døgnet, højst hver 4. time.
Medicinen tages, hvis du får eller har kvalme efter operationen.
Hvordan indtages medicinen?
Tabletterne indtages med rigelig væske.
Stikpiller: plastemballagen fjernes ved at rykke til hver sin side ved hakket.
Stikpillerne indføres i endetarmen.
Hvad er de mest almindelige bivirkninger ved medicinen?
Der kan forekomme indre uro, rastløshed, døsighed og diaré.
Indre uro og rastløshed:
Hvis der opstår indre uro eller rastløshed, skal du ikke tage flere tabletter, og bivirkningerne vil ophøre efter nogle timer.
I meget sjældne tilfælde kan der opstå kramper i kæbemuskulaturen samt anfald af dårligt humør.
Hvis bivirkningerne er meget ubehagelige, kan du kontakte afdelingen, hvor du kan få medicin, som vil modvirke bivirkningerne med det samme.
Døsighed: Pga. døsigheden, der kan forekomme, skal du være forsigtig med selv at køre bil, når du har taget medicinen.
Diaré:
Hvis du får diaré, skal du henvende dig til personalet.
Praktiske råd
Hvis du har megen kvalme, er det en god idé at tage medicinen som stikpille for at være sikker på, at den optages så godt som muligt.
OBS: Stikpillerne skal opbevares i køleskab.
Hvis du har spørgsmål, er du altid velkommen til at kontakte en læge eller sygeplejerske.
Med venlig hilsen Personalet på afd.: Telefonnummer:
Kilde: Onkologisk afdeling,
Århus Kommunehospital.
Zofran findes som:
tabletter a 4 og 8 mgstikpiller a 16 mg
Hvordan virker medicinen?
Zofran har en kvalmestillende virkning.
Tabletterne virker efter ca. 1-2 timer.Stikpillerne virker efter ca. 1-2 timer.
Din dosis:
1 tablet a 8 mg 2 gange i døgnet eller
1 stikpille a 16 mg 1 gang i døgnet.
Medicinen tages, hvis du får eller har kvalme efter operationen.
Hvordan indtages medicinen?
Tabletterne indtages med rigelig væske.
Stikpiller: plastemballagen fjernes ved at rykke til hver sin side ved hakket.
Stikpillerne indføres i endetarmen.
Hvad er de mest almindelige bivirkninger ved medicinen?
Der kan forekomme hovedpine og forstoppelse.
I sjældne tilfælde kan der forekomme rødme og varmefølelse.
Hovedpine:
Hvis du får hovedpine, kan du tage et par almindelige hovedpinetabletter.
Forstoppelse:
Hvis du ikke har afføring som vanligt, skal du højst vente 1-2 dage, før du tager medicin derfor.
Normalt kan det ved forstoppelse hjælpe at spise svesker, drikke rigeligt og få motion, men i dette tilfælde vil det ofte ikke være nok.
Vi anbefaler Laxoberal-dråber, som kan købes i håndkøb. Hvor mange dråber man skal tage, er meget individuelt, men start eventuelt med 5-10 dråber. Hvis det ikke har hjulpet efter ca. 10 timer, tager du igen 5-10 dråber. Hvis du derefter fortsat har problemer med forstoppelse, kontakt da en sygeplejerske.
Praktiske råd
Hvis du har megen kvalme, er det en god idé at tage medicinen som stikpille for at være sikker på, at den optages så godt som muligt.
Hvis du har spørgsmål, er du altid velkommen til at kontakte en læge eller sygeplejerske.
Med venlig hilsen Personalet på afd.: Telefonnummer:
Kilde: Onkologisk afdeling,
Århus Kommunehospital.
- Vær opmærksom på, at blodsukkeret kan være lavt pga. lang faste forud for operationen især hos kvinder, der har fastet i dagtimerne (5). Tal med lægen, om der må gives glykosedrop for at forebygge lavt blodsukker.
- Udvis forsigtighed ved mobilisation, når patienten skal sidde første gang. Få patienten til at bevæge sig langsomt og roligt og tage dybe vejrtrækninger (3,6,19).
- Udvis forsigtighed, når patienten skal have noget at drikke første gang. Start med klare væsker, små sip, ikke for meget og ikke for hurtigt. Lad evt. patienten sutte på knust is, da det giver en god smag i munden. Pres ikke patienten til at drikke, fordi det er tid til udskrivelse, og lad heller ikke familie og venner nøde patienten. Hvornår patienten må drikke, er der ikke en fast tid på. Lad patienten selv bestemme i størst udstrækning. Ved nedsat tarmmobilitet kan det være en fordel at vente med at drikke op til otte timer efter operation (1,2,5,6).
- Patienten skal hydreres godt under og efter en operation for at minimere postoperativ hypotension og svimmelhed, som ofte optræder ved første mobilisation. Litteraturen antyder, at man gerne må give en del væske under operationen. God hydrering ved mindre ambulante operationer kan være 20 ml pr. kg legemsvægt op til 2 l isotonisk saltvand (6).
SYGEPLEJE, NÅR PATIENTEN HAR KVALME
- Spørg patienten, hvad han har brug for. Patienten har ofte selv en ide om, hvad der kan afhjælpe kvalmen.
- Sørg for at patienten sidder/ligger godt i sengen og helst ikke for fladt.
- Juster antiemetika. Suppler evt. med et andet præparat end allerede anvendte præparater.
- Tilbyd walkman med afslappende musik, der kan aflede og reducere stress og nervøsitet.
- Sørg for, en rolig og afslappet atmosfære. For megen larm og uro kan stresse patienten.
- Sørg for, at patienten får intravenøs væske i den periode, han har kvalme og ikke selv kan drikke. Tal med lægen, om der kan gives glykose for at undgå lavt blodsukker.
- Observer patienten hele tiden, især hvis patienten ikke er helt vågen efter anæstesi, for at undgå aspiration af opkast, hvis patienten pludselig kaster op. Patienten kan evt. lejres på siden, hvor det er muligt, afhængig af det kirurgiske indgreb.
- Rens munden godt med mundswabs evt. med dansk vand, da det renser godt op. Dette for at lindre tørhed og dårlig smag i munden efter anæstesi. Vær opmærksom på, at ved nogle kirurgiske indgreb i mund og svælg kan rensning af mund være kontraindiceret.
- Sørg for frisk luft og fjern stærke lugte f.eks. madlugt, parfume og barbersprit.
- Sørg for kapsler og servietter inden for rækkevidde, så patienten kan nå det, men gerne uden for umiddelbar synsvidde, da alene synet kan stimulere opkastning (3,9,19).
SYGEPLEJE, NÅR PATIENTEN KASTER OP
- Sørg for, at patienten kan være privat. Træk gardinet for. De fleste mennesker finder det flovt og ubehageligt at kaste op, når andre ser på det.
- Sørg for, at patienten sidder op og bøjer sig forover. Hvis patienten ligger ned, hjælp patienten med at vende hovedet til siden.
- Vær hos patienten, mens han kaster op. Sørg for fysisk kontakt. Evt. kan en hånd på panden hjælpe og støtte. Hold om muligt en hånd mod operationssåret ved opkastning for at forebygge sårruptur (9,19).
SYGEPLEJE EFTER OPKASTNING
- Fjern kapslen fra stuen.
- Skift sengetøj og tøj, hvis der er kommet opkast på, så patienten ikke skal ligge i lugte, der kan provokere yderligere opkastning.
- Tilbyd patienten at få vasket hænder og ansigt med en kølig klud, da man ofte bliver svedig ved opkastning.
- Sørg for, at patienten sidder eller ligger godt.
- Luft ud på stuen for at fjerne lugten af opkast.
- Check, om patienten har brug for supplerende, smertestillende medicin, da det ofte gør ondt i såret ved opkastning, fordi sårflader og suturer udsættes for øget tryk. Tilse forbindingen for gennemblødning, og om der er tegn på sårruptur.
- Sørg for, at patienten får skyllet eller renset munden for at fjerne ubehagelig smag og mavesyre fra munden. Mavesyren kan ødelægge patientens tænder.
- Revurdér den antiemetiske behandling (3,9,19).
UDSKRIVELSE EFTER AMBULANT BEHANDLING
PONV kan fortsat genere patienten efter udskrivelse. Patienten skal vejledes om, hvad der kan nedsætte og evt. afhjælpe PONV.
- Afhængigt af patientens postoperative smerter kan der anvendes perifert virkende analgetika i stedet for opioider.
- Patienten skal have kostråd, så han ved, hvad han kan gøre for at undgå PONV, f.eks. vente med at spise og drikke, til han har lyst, og starte forsigtigt med klare væsker i små mængder eller knust is. Patienten informeres mundtligt, men skriftlig information kan være et godt supplement.
- Patienten skal evt. have antiemetika med hjem. Til patienter, der har kvalme, kan der medgives suppositorier. Forklar, hvordan og hvornår de tages. Sygeplejersken skal sikre sig, at patienten kender bivirkningerne og ved, hvad man gør, hvis der kommer bivirkninger, f.eks. ekstrapyramidale bivirkninger ved metroclopramid (Emperal, Primperan) eller obstipation ved granisetron (Kytril) og ondansetron (Zofran). Der skal udleveres en skriftlig medicininformation, (se eksemplet i figur 5).
- Inddrag altid familie eller venner og vær sikker på, at de er der og kan hjælpe patienten og forstår informationerne.
- Informér pårørende om at køre forsigtigt hjem. Ikke for hurtigt eller med for mange bratte bevægelser. Kvalmen kan starte under hjemtransporten.
- Giv patienten et telefonnummer, der kan ringes til, hvis der opstår problemer eller spørgsmål, eller hvis familien bliver utryg ved situationen.
UDVIKLING OG SAMARBEJDE
PONV er et vedvarende problem. Årsagerne kan være mange, og de udløsende faktorer er stadig kun delvis kendt. Der findes ingen antiemetisk behandling, der er 100 pct. effektiv i alle tilfælde. Derfor kan vi heller ikke som sygeplejersker forhindre, at patienterne oplever kvalme og opkastning efter en operation. Men vi kan være med til at forbedre vilkårene for patienterne. Den nye antiemetiske medicin løser bestemt ikke alle problemer, men kan ses som et trin i udviklingen inden for området med postoperativ kvalme og opkastning. Sygeplejersker må følge med i den hastige udvikling og skaffe sig den viden, der er nødvendig for, at de hele tiden er i stand til at vælge den løsning, der er til størst gavn for patienterne. Sygeplejersker har både mulighed for og ansvar for at identificere, implementere og dokumentere sygeplejeinterventioner, der kan forebygge og reducere PONV. Men det vil altid kræve et tværfagligt samarbejde med faggrupper som f.eks. læger og portører og et godt samarbejde på tværs af afsnit, for at det optimale resultat kan nås.
Birgitte T. Espersen er uddannet fra Århus Kommunehospital 1985. Arbejdede på ortopædkirurgisk afdeling 1985-86. Har siden 1987 arbejdet med onkologiske patienter. Kvalme og opkastning har været hendes særlige interesseområde siden 1989, hvor hun har været aktiv i den lokale ''kvalmegruppe'' på Onkologisk Afdeling,
Århus Kommunehospital, og som formand for Speciel Interesse Gruppe (SIG) for kvalme og opkastning under den faglige sammenslutning for sygeplejersker, der arbejder med kræftpatienter (FS 13). SIG-gruppen er en arbejdsgruppe med repræsentation fra hele Danmark. Onkologisk efteruddannelse i Vestdanmark 1995-96. Diplomuddannelse i ledelse på Danmarks Sygeplejerskehøjskole 1997-98.
Birgitte T. Espersen er ansat på D-ambulatorium, Onkologisk Afdeling, Århus Kommunehospital.
Litteratur
- Jensen LB, Jensen KL, Gellett S. Postoperativ kvalme og opkastning. Ugeskr Læger 1997; 159(3): 269-74.
- Kenny G, Rowbotham D. Postoperative nausea and vomiting. Synergy Medical Education 1992.
- Hinojosa RJ. Postoperative nausea and vomiting: How nurses can help. Plast Surg Nurs 1995; 15(2): 85-8.
- Larsson S, Lundberg D. A prospective survey of postoperative nausea and vomiting with special regard to incidence and relations to patient characteristics, anesthetic routiners and surgical procedures. Acta Anaesthesiol Scand 1995; 39: 539-45.
- Tate S, Cook H. Postoperative nausea and vomiting. 1: physiology and aetiology: Br J Nurs 1996; 5(5): 962-73.
- Marley R. Postoperative nausea and vomiting: The outpatient enigma. J Perianesth Nurs 1996; 11(3): 147-61.
- Andrews PLP. Physiology of nausea and vomiting. Br J Anaesth 1992; 69 Suppl 1: 25-195.
- Røder JC. Postoperativ kvalme og oppkast. Tidsskr Nor Lægeforen 1994; 13(114): 1526-30.
- International Society of Nurses in Cancer Care: Pleje og behandling af patienter med kvalme og opkastning. Undervisningsmateriale 1992.
- Dumas RG. Psychological preparation for surgery. Am J Nurs 1963; 63(8): 52-5.
- Cooper IM. Morphine for postoperative analgesia. A comparison of intramuscular and subcutaneous routes of administration. Anaesth Intensive Care 1996; 24(5): 574-8.
- Woodhouse A, Mather LE. Nausea and vomiting in the postoperative patient-controlled analgesia environment. Anaesthesia 1997; 52: 770-5.
- Malins AF, Field JM, Nesling PM, Cooper GM. Nausea and vomiting after gynaecological larea postremaaroscopy: comparison of premedication with oral ondansetron, metoclopramide and placebo. Br J Anaesth 1994; 72: 231-3.
- Alon E, Himmelseher S. Ondansetron in the treatment of postoperative vomiting. A randomized, double-blind comparison with Droperidol and Metoclopramide. Anesth Analg 1992; 75: 561-5.
- Wilson AJ, Diemunsch P, Lindeque BG, Scheinin H, Helbo-Hansen HS, Kroeks MVAM et al. Single-dose i.v. granisetron in the prevention of postoperative nausea and vomiting. Br J Anaesth 1996; 76: 515-8.
- Fujii Y, Tanaka H, Toyooka H. Reduction of postoperative nausea and vomiting with granisetron. Can J Anaesth 1993; 291-4.
- Fujii Y, Tanaka H, Toyooka H. Preoperative oral granisetron prevenucleus tractus solitarius postoperative nausea and vomiting. Acta Anaesthesiol Scand 1998; 42: 653-7.
- Tramer MR, Moore RA, Reynolds DJ, Mcquay HJ. A quantitative systematic review of Ondansetron in treatment of established postoperative nausea and vomiting. Br Med J 1997; 314: 1088-92.
- Tate S, Cook H. Postoperative nausea and vomiting. 2: Management and treatment. Br J Nurs 1996; 5(17): 1032-9.
- Fujii Y, Tanaka H. Granisetron Dexamethasone combination reduces postoperative nausea and vomiting. Can J Anaesth 1995; 42(5): 387-90.
- Llopez-Olaondo L, Carrascosa F, Pueyo FJ, Mondero P, Busto N, Slaez A. Combination of Ondansetron and Dexamethasone in the prophylaxis of postoperative nausea and vomiting. Br J anaesth 1996; 76: 835-40.
- Ferrara RL, Sekeres L, Bircher NG. Nonpharmacologic treatment of postoperative nausea. J Perianesth Nurs 1996; 11: 378-83.
- Tate S. Peppermint oil: a treatment for postoperative nausea. J Adv nurs 1997; 26: 543-9.
Læsertest
Her følger 10 multiple choice-opgaver til artiklen om postoperativ kvalme og opkastning. Spørgsmålene besvares ved at vælge et eller flere af de nummererede svar i boksen. De rigtige svar findes nedenfor.
- Hvornår optræder postoperativ kvalme og opkastning (PONV)?
- Hvilke postoperative komplikationer kan forekomme pga. PONV? Nævn tre.
- Hvad er navnet på de detektorer i mave-tarmkanalen, som kan opdage toksiske, kemiske stoffer eller vævsnedbrydningsprodukter efter vævsbeskadigelse?
- Hvor ligger brækcentret?
- Hvor modtager brækcentret impulser fra? Nævn tre steder.
- Hvor findes den største koncentration af serotonin?
- Hvilke faktorer relateret til patienten kan have indflydelse på PONV? Nævn tre.
- Hvilke faktorer relateret til behandlingen kan have indflydelse på PONV? Nævn to.
- Hvilke faktorer i den postoperative fase kan være med til at fremprovokere og forværre PONV? Nævn fire.
- Hvad er den profylaktiske dosisanbefaling for 5HT3-antagonisterne ondansetron og granisetron for voksne?
Svarmuligheder til spørgsmål 1-10.
- Opioider
- Nervøsitet
- Injectabile granisetron 2 mg intravenøst
- Vægt
- Kondition
- 24-48 timer efter operation
- Alkoholindtagelse dagen før operation
- Anæstesiform
- Sårruptur
- Køn
- Alder
- Overhydrering
- I nucleus tractus solitarius NTS
- Det vestibulære system
- Hypotension
- Ondansetron 8 mg intravenøst eller 16 mg per os
- Operationstype
- Smerter
- I de enterokromafine celler i fordøjelseskanalens slimhinde
- Kemoreceptor-triggerzonen KTZ
- Granisetron 1 mg intravenøst eller 2 mg per os
- Lejring under operationen
- Area postrema AP
- I lillehjernen
- Bevægelse (passiv og aktiv)
- Fra kemoreceptorer i mavetarmkanalen via vagusnerven
- Ondansetron 4-8 mg intravenøst
- Cortex cerebri
- 12-24 timer efter operation
- Hypoglykæmi
- Brækcentret BC
- Aspiration til lungerne
- Øget intrakranielt tryk
- Hjernestammen tæt ved den fjerde ventrikel
- Kemoreceptorer.
Svar på multiple choice-opgaver i læsertesten
- 24-48 timer efter operation (6).
- Sårruptur, hypoglykæmi, aspiration til lungerne (9, 30, 32).
- Kemoreceptorer (35).
- I hjernestammen tæt ved den fjerde ventrikel (34).
- Fra kemoreceptorer i mavetarmkanalen via vagusnerven, cortex cerebri og det vestibulære system (26, 28, 14).
- I de enterokromafine celler i fordøjelseskanalens slimhinde (19).
- Alder, køn, nervøsitet (10, 11, 2).
- Anæstesiform og operationstype (8, 17).
- Hypotension, bevægelse (aktiv og passiv), smerter, opioider (15, 25, 18, 1).
- Injectabile ondansetron 8 mg intravenøst eller tablet ondansentron 16 mg per os. Injectabile granisetron 1 mg intravenøst eller tablet granisetron 2 mg per os (16, 21).
Kommentarer til opgaverne
1
At planlægge en operationsdato ud fra en kvindes menstruationscyklus er et spørgsmål om organisering og fleksibilitet. Dermed kan man reducere kvindens risiko for PONV med en tredjedel.
2
Mange patienter får ikke profylaktisk antiemetika. Nogle har ikke brug for det, men flere har. Der kan være mange årsager til denne udeladelse. Mangel på viden, gamle rutiner, økonomiske overvejelser etc. Men er det etisk forsvarligt ikke at give patienterne den optimale behandling og lade tvivlen komme dem til gode? 5HT3-antagonisterne er effektive i mange tilfælde og har ganske få bivirkninger. Det er en overvejelse værd!
3
Valg af antiemetiske præparater afhænger af årsagerne til kvalmen. En kvalmeanamnese kan afdække, hvilke faktorer der er involverede, og dermed hvilke receptorer og neurotransmittere der er på spil. Kendte præparater anvendes, hvis de er relevante, men en drøftelse med lægerne af nye præparater kan også komme på tale. Steroider er f.eks. et ret nyt middel mod PONV, hvor undersøgelser viser god effekt.
4
En del af forebyggelsen af PONV er, at patienten får mulighed for at udtrykke sig og tale om sine bekymringer for den forestående operation og resultatet af den. En vejledende plejeplan, der specificerer plejen til den præoperative patient, kan sikre, at alle patienter får mulighed herfor. Vejledende plejeplaner kan være en hjælp til at fastlægge kvalitetsniveauet af f.eks. den præoperative sygepleje og til, at man husker at komme omkring alle relevante områder.
5
En kvalmeinstruks er et redskab til at sikre patienten en optimal antiemetisk behandling. De vigtigste faktorer af betydning herfor er sygeplejerskers og lægers viden om kvalme, opkastning og antiemetika, og at der er en ensartet holdning til, hvordan man forebygger og behandler PONV. Med en kvalmeinstruks kan man formidle en sådan viden og holdning. Kvalmeinstruksen kan f.eks. indeholde: Patofysiologi, faktorer af betydning for kvalme og opkastning relateret til patienten og behandlingen (kvalmeanamnese), virkning, bivirkning og administration af de forskellige antiemetika, forslag til antiemetiske regimer ved de forskellige typer operationer, patientinformationer og reference til afdelingens ikke-medikamentelle tiltag ved PONV.
Det er en god idé at udarbejde kvalmeinstruksen i et tværfagligt forum.
6
For at forebygge PONV optimalt må sygeplejersker samarbejde med andre faggrupper. Det kunne være en idé med et tværfagligt møde om PONV, hvor alle involverede parter kunne drøfte eksisterende rutiner og sammenholde dem med den nyeste viden på området.
