Sygeplejersken
Når de gamle tager for meget medicin
Det er velkendt, at mange hospitalsindlæggelser skyldes problemer i forbindelse med medicin. De ældre er blevet dårlige, fordi de er i behandling med flere lægemidler samtidig. Det er derfor vigtigt, at især hjemmesygeplejersker er opmærksomme på, om deres ældre klienter får problemer på grund af polyfarmaci.
Sygeplejersken 2000 nr. 4, s. 34-39
Af:
Lars Bjerrum, læge, ph.d.

Polyfarmaci (PF) betyder samtidig behandling med flere lægemidler. Det gives især til ældre med flere sygdomme. Det er også de ældre, som er i særlig risiko for at udvikle komplikationer pga. lægemiddelinteraktioner og bivirkninger. Både sygeplejersker i hjemmeplejen og på hospitalsafdelinger bør derfor være opmærksom på den øgede risiko for problemer hos patienter, der får meget medicin. Patienter udsat for PF har behov for en særlig tæt observation, og det er ofte sygeplejersken, som er den første til at observere begyndende tegn på bivirkninger eller interaktioner. Derfor er det afgørende, at sygeplejersker kender til disse problemer.
Det er vist, at omkring 10 pct. af alle indlæggelser på medicinske afdelinger skyldes problemer i forbindelse med medicin, og på geriatriske afdelinger er andelen 40 pct. Måske kunne nogle indlæggelser være forhindret, hvis man i primærsektoren havde været mere opmærksom på storbrugerne. Sygeplejersker hører til den faggruppe, som har tættest kontakt med deres patienter, og det er derfor vigtigt, at sygeplejersker
Side 35
medvirker til at mindske risikoen for polyfarmaci ved at begrænse forbruget af unødvendig, ineffektiv og skadelig medicin.
Definition af polyfarmaci
Polyfarmaci betyder egentlig fremstilling af sammensatte lægemidler, og udtrykket blev introduceret dengang, man på de fleste apoteker fremstillede lægemidler til individuelt brug. I dag bruges udtrykket som betegnelsen for samtidig behandling med forskellige lægemidler. Selvom PF kan være hensigtsmæssig og rationel, tænkes der oftest på de uheldige og utilsigtede konsekvenser af brugen af mange lægemidler, når man taler om polyfarmaci.
Der findes imidlertid ingen entydig definition på begrebet, og der er ikke enighed om, hvor mange lægemidler der skal til for at anvende betegnelsen polyfarmaci. Nogle definerer PF som samtidig behandling med to eller flere lægemidler (1), mens andre kræver samtidig behandling med et større antal lægemidler for at kalde det PF (2). Nogle forfattere anvender kun betegnelsen polyfarmaci, når der er tale om samtidig anvendelse af lægemidler med følgende egenskaber: Ingen velbegrundet indikation, dobbeltbehandling med ensvirkende medicin, tilstedeværelse af interaktioner eller kontraindikationer, behandling af bivirkninger opstået pga. andet lægemiddel og forbedring af tilstanden efter ophør med lægemidlet.
Nogle forfattere benytter udtrykket cofarmaci som betegnelse for en hensigtsmæssig og nødvendig kombination af lægemidler, mens udtrykket polyfarmaci bruges til lægemiddelkombinationer med uhensigtsmæssige konsekvenser. Antallet af anvendte lægemidler siger i sig selv intet om, hvorvidt den givne behandling er rationel eller ej. Det afhænger naturligvis af arten af lægemidler, sygdommen og patientens evne til at forstå vigtigheden af den givne behandling. Ved visse sygdomme, bl.a. hjerteinsufficiens, hypertension, kronisk bronkitis, psykiske sygdomme, infektioner og kræftsygdomme, kan PF være både rationel og nødvendig (3,4). Omvendt kan polyfarmaci bestående af blot to lægemidler være uhensigtsmæssig, hvis lægemidlerne har en uheldig interaktion. Risikoen for uheldige følgevirkninger af PF stiger markant, når antallet af lægemidler øges, og det er vist, at en behandling bestående af fem eller flere lægemidler er behæftet med en betydelig risiko for lægemiddelrelaterede komplikationer (5).
Komplikationer
De væsentligste problemer udløst af PF fremgår af figur 1. PF kan føre til en øget forekomst af bivirkninger og interaktioner. En lægemiddelinteraktion kan skyldes en øgning eller en afsvækkelse af lægemidlernes virkning, idet interaktionen både kan påvirke lægemidlets indvirkning på organismen og organismens egen evne til at udskille lægemidlet fra kroppen. En svensk praksisundersøgelse viste, at 12 pct. af patienter med PF fik lægemiddelkombinationer, der var behæftet med risiko for alvorlige lægemiddelinteraktioner (6). Risikoen var størst hos ældre, og 80 pct. af de fundne interaktioner fandtes hos personer over 65 år.
Hjertemedicin var involveret hos 85 pct. af patienterne. De hyppigste interaktioner var digoxin-verapamil, antidiabetica-betablokkere, antacida-tetracyclin, spironolacton-kalium, erythromycin-theofyllamin og forskellige kombinationer med blodfortyndende medicin. I en dansk receptundersøgelse fandtes, at 4,4 pct. af ældre (¡ 70 år), som var i behandling med to eller flere lægemidler, anvendte lægemidler med risiko for alvorlige interaktioner. Undersøgelsen omfattede kun receptpligtige ordinationer, og forekomsten af potentielle interaktioner var derfor undervurderet.
Det er velkendt, at patienter, der er i fast behandling med to eller flere receptpligtige lægemidler, hyppigt indtager et varierende antal håndkøbsmidler, hvis art og antal ofte er ukendt for lægen. Det er imidlertid vigtigt at have kendskab til patientens samlede medicinforbrug, inklusive håndkøbsmedicin. Her er sygeplejerskens indsats væsentlig. Det er afgørende, at sygeplejersken registrerer al den medicin, patienten indtager. Uheldige interaktioner og bivirkninger kan lige så vel forårsages af medicin købt i håndkøb som via recept (7).
- Lægemiddelinteraktioner
- Bivirkninger
- Complianceproblemer
- Lægemiddelrelaterede indlæggelser
- Øgede omkostninger
Hvad betyder compliance?
God medicincompliance betyder, at patienten tager sin medicin fuldstændig, som lægen har ordineret. Omvendt betyder dårlig medicincompliance, at patienten ikke gør, som lægen har sagt. Undersøgelser af medicincompliance i almen praksis har vist, at der er et stort misforhold mellem, hvad lægen har ordineret, og hvad patienten faktisk indtager. Forskellen øges jo flere lægemidler, der ordineres, og jo mere kompliceret dosis regime, der anvendes (8). Kun omkring en tredjedel tager sin medicin som ordineret, en trejdedel tager kun en del af den ordinerede medicin, og en tredjedel tager slet ikke de ordinerede lægemidler. Complianceproblemer er også udbredte hos patienter udskrevet fra sygehus. Blandt patienter udskrevet med seks eller flere lægemidler anvendte kun ca. 30 pct. lægemidlerne som foreskrevet (9). Side 36
Øgede udgifter
PF er direkte via medicinudgifterne og indirekte via indlæggelser pga. bivirkninger og interaktioner årsag til øgede udgifter for både individ og samfund. For patienten kan udgiften til de mange lægemidler være anseelig og medvirke til en forringet compliance, simpelthen fordi der ikke er råd til de dyreste lægemidler. For samfundet medfører PF øgede udgifter pga. flere lægebesøg og lægemiddelrelaterede indlæggelser.
I de fleste lande er udgifterne til medicin voldsomt stigende, og i Danmark udgjorde de i 1998 omkring 10 pct. af de samlede offentlige sundhedsudgifter (10). Medicinudgifterne er ikke jævnt fordelt i befolkningen. Omkring 10 pct. er ansvarlig for ca. halvdelen af omkostningerne, og størstedelen af lægemiddelbrugerne findes blandt ældre (11).
Fordelingen af brugen af lægemidler har vigtige økonomiske konsekvenser. Personer med PF står for en væsentlig andel af de høje lægemiddeludgifter (12). Medicinudgifterne er højest hos patienter, der lider af sygdomme, som traditionelt behandles med flere lægemidler samtidig (hjertesygdomme, diabetes mellitus, psykiske sygdomme) (13).
Interventionsprogrammer over for PF har vist sig at medføre en betydelig reduktion i udgifterne til medicin (14).
Interventionerne har været rettet dels mod patienter i form af øget egenbetaling (15) og begrænset antal udleveringer på apotek og stop for genbrug af samme recept; dels mod læger i form af indskrænkning i ordinationsrettigheder, sortimentbegrænsning i praksis og på sygehus, skærpede autorisationskrav osv.; og dels i form af administrative reguleringer:
Prisreguleringer, generisk ordination, fikserede fabrikspriser, regulerede apoteksavancer osv.
Ændringer i tilskudsordninger har vist sig at have en markant indflydelse på omfanget af PF. Soumerai (16) fandt, at antallet af samtidigt anvendte lægemidler halveredes, hvis der maksimalt ydedes tilskud til tre ordinationer pr. måned.
Forekomsten af PF stiger med alderen, og kvinder er mere udsat end mænd. Hos de meget gamle er hyppigheden af PF imidlertid nedsat. Personer over 85 år har nemlig et lavere medicinforbrug end personer i 75-85-års alderen. Forklaringen herpå er formentlig, at personer, der opnår en meget høj alder, har en lavere sygdomsforekomst og dermed et lavere medicinforbrug. En slags ''survival of the fittest.''
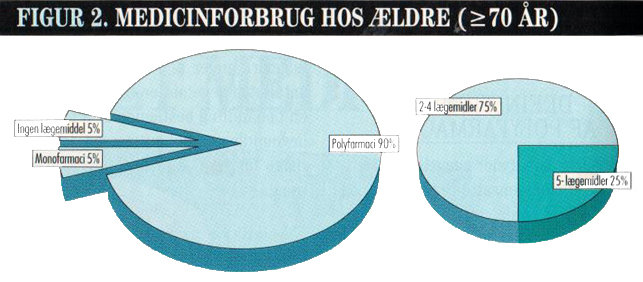
Blandt alle personer over 70 år modtog 95 pct. receptpligtig tilskudsberettiget medicin inden for et år, 5 pct. fik ét lægemiddel, mens 90 pct. fik to eller flere behandlinger samtidig. En fjerdedel heraf var i behandling med fem eller flere receptpligtige lægemidler (figur 2). En del af de ældre indtog herudover en ukendt mængde håndkøbsmedicin og naturmedicin.
Det massive medicinforbrug hos ældre har sin naturlige forklaring, idet ældre lider af flere sygdomme end yngre, ligesom vi i dag råder over et medicinsk behandlingstilbud til en stor del af de ældres sygdomme. Medicinsk behandling af ældre kræver imidlertid en særlig agtpågivenhed og mere intens overvågning, fordi de ældre er mere sårbare for medicinkomplikationer pga. det tiltagende funktionssvigt af flere organer.
 Behandlersamfundet
Behandlersamfundet
Årsagerne til polyfarmaci er mangfoldige. En af de væsentlige årsager er holdningen til det moderne behandlersamfund. Førhen fokuserede man mere på pleje og omsorg, men i dag er sundhedsvæsnets tilbud og patienternes krav mere rettet mod medicinsk behandling. Flere har opfattelsen af, at der findes en medicinsk behandling for stort set alle sygdomme, og forventningerne til, hvad sundhedsvæsnet kan præstere, stiger år for år.
For mindre end 50 år siden var lungebetændelse kendt som ''the old person's enemy,'' men i dag er det blot noget, man kan behandle sig ud af med antibiotika. Udviklingen på lægemiddelområdet har skabt tiltagende forventninger i befolkningen, og mange ser frem til at kunne blive behandlet for de kroniske sygdomme, som normalt følger med alderen. Selv typisk livsstilsskabte skavanker bør der kunne gøres noget ved, mener man. Det er derfor ikke så sært, at der sættes store forventninger, når man går til læge.
Hvem ordinerer mest?
Praktiserende læger udskriver henved 90 pct. af alle recepter i Danmark. Mellem en tredjedel og halvdelen af alle konsultationer ledsages af en recept, og recepten opfattes af mange som en forventelig og håndgribelig afslutning på en konsultation et udtryk for lægens forståelse og accept af patientens klager. For lægen kan en recept være med til at afkorte en ellers langvarig konsultation. Ny medicin kan herved blive lagt oven i den eksisterende medicin, og risikoen for polyfarmaci er til stede.
Det er sværere at stoppe en behandling end at starte en ny. Enhver lærebog i farmakologi indeholder nøje beskrivelser af de tilstande, hvor man skal begynde medicinsk behandling, men der findes som regel meget Side 37
få oplysninger om, hvornår man kan tillade sig at stoppe en behandling. Hos patienter udsat for PF har det vist sig svært at ophøre med at tage fast medicin, særlig hvis medicinen har været taget i flere år. I nogle tilfælde har en tidligere læge måske fortalt, at medicinen skulle tages resten af livet, og det kan siden være en næsten umulig opgave at seponere lægemidlet, selvom den oprindelige indikation fortaber sig i historiens tåger.
Patienternes forventninger
Patienters forventninger har stor indflydelse på, hvad lægen udskriver af medicin. Nyere undersøgelser tyder imidlertid på, at læger af og til overvurderer patienters ønske om medicin. Omkring en femtedel af de patienter, der går ud af praksis med en recept i hånden, havde ikke regnet med at få en recept, før de gik til lægen (17). I en dansk praksisundersøgelse er der fundet betydelig uoverensstemmelse mellem lægers og patienters opfattelse af problemet ved besøget i praksis.
Lægerne fandt, at deres patienter ofte ønskede en recept, selvom det, de i virkeligheden kom for, var at få en forklaring på, hvad der var galt. Det er velkendt, at et betydeligt antal recepter aldrig bliver indleveret på apoteket, og meget medicin bliver ikke indtaget som foreskrevet. Noget tyder således på, at lægers ordinationsaktivitet af og til overstiger patienternes forventninger, og tilbuddet af recepter overstiger faktiske behov for behandling. Ved at begrænse arbejdspresset i praksis og øge tiden til konsultation ville der måske være mere tid til samtale og mindre risiko for polyfarmaci. Det er vist, at en god kommunikation i mange tilfælde kan udgøre en fyldestgørende erstatning for en recept.
Hyppige medicinskift
Hyppige medicinskift kan være medvirkende til PF. For ældre konfuse patienter kan det være svært at forstå nye instrukser, og der er flere eksempler på, at ældre patienter har glemt at ophøre med at tage gammel medicin, når et nyt lægemiddel blev introduceret. Skiftende nomenklaturer på samme lægemiddel kan også give problemer. I den tro, at der er tale om forskellige lægemidler, kan patienten komme til at anvende flere ensvirkende stoffer samtidig eksempelvis brug af flere calciumblokkere eller flere ensvirkende gigtpræparater.
Præparatnavne er ofte svære, og ældre patienter kan have svært ved at huske navnet på et fast lægemiddel, men husker for eksempel kun, at de tager en blå pille to gange dagligt for hjertet, en grøn pille for vand i benene og en lyserød pille til at sove på. Hvis disse visuelle kendetegn ændres, som det kan ske i forbindelse med generisk ordination, kan det forvirre patienten, og compliance kan forringes.
Selvbehandling
Der er også øget risiko for PF, når patienten behandler sig selv uden forudgående samråd med læge eller sygeplejerske. Selvbehandling omfatter to komponenter. Dels køb og brug af håndkøbsmedicin, dels egen administration af receptpligtig medicin. Det er velkendt, at størstedelen af faste brugere af receptmedicin også anvender håndkøbsmedicin. I ugeblade og aviser reklameres for håndkøbsmidler mod gigt, søvnbesvær, smerter m.m., og det kan være tillokkende at forsøge en behandling, selvom den dokumenterede effekt er tvivlsom. Selvadministrering kan betyde, at et lægemiddel, som tidligere blev ordineret for et symptom, senere anvendes til behandling af et nyt, måske lignende symptom, men uden forudgående kontakt med læge eller sygeplejerske.
Ved langt de fleste behandlinger er det, man søger at opnå, en symptomlindring. Man påvirker således ikke selve årsagen til sygdommen. Som eksempel kan nævnes psykofarmaka, hjertemedicin, smertestillende m.m. Kun få lægemidler har en virkning mod selve sygdommens årsag. Som eksempel herpå kan nævnes antibiotika, som dræber de mikroorganismer, der var årsag til sygdommen.
Sygdoms- og symptomprofilen hos ældre er præget af funktionsdefekter i hjerte, hjerne, lunger og nyrer. Ofte er der tale om tilstande, hvor værdien af medikamentel behandling er tvivlsom eller måske skadelig, idet bivirkningerne let kan overstige den tilstræbte effekt.
Heldigvis har mange ældre en god forståelse herfor, og hvis patienten får en ordentlig forklaring på problemerne, kan farmakologisk behandling måske undværes. Hvis der startes behandling med et lægemiddel, er det imidlertid afgørende at følge patientens tilstand og seponere behandlingen, såfremt den tilstræbte effekt ikke opnås. Her har sygeplejersken en særlig rolle. Findes der et objektivt mål for behandlingseffekten (vægt, blodtryk, blodsukker etc.), kan dette være en hjælp ved vurdering af behovet for fortsat behandling.
I mange situationer er det imidlertid vanskeligt at vurdere, om behandlingen har haft den tilstræbte effekt, og kun ved nøje udspørgen og observation kan man vurdere, om behandlingen bør fortsætte. Forsyndelser mod dette er formentlig en af de væsentlige årsager til unødvendige, overflødige og eventuelt skadelige behandlinger. Fra primærsektoren er det således velkendt, at benzodiazepiner af og til fornyes uden at se patienten, selvom denne behandling kan give anledning til misbrug, og indikationen for fortsat brug er mangelfuld (18).
Ældres langvarige og store forbrug af afføringsmidler er et andet eksempel på medicin med tvivlsom indikation og effekt. I engelsktalende lande taler man om ''the prescription repeat syndrome'' hvilket står for det fænomen, at patienten fortsat får fornyet sin recept, selvom den tilgrundliggende årsag til behandling for længst er forsvundet.
Travlhed og polyfarmaci
Forekomsten af svær polyfarmaci (behandling med fem eller flere lægemidler samtidig) varierer betydeligt fra lægepraksis til lægepraksis. Der er således fundet en seks-fold variation mellem praktiserende læger, og det er særlig i travle praksis, at risikoen for PF er størst.
Howie fandt, at der blev udskrevet færre recepter på antibiotika af de praktiserende Side 38
læger, der havde god tid til at tale med deres patienter. I en travl praksis er det lettere at skrive en recept end at komme med en lang og måske svært forståelig forklaring. Det kan også ske, at der udskrives medicin til at behandle bivirkninger af tidligere udskrevet medicin. Et australsk studie viste, at henved 10 pct. af de praktiserende læger jævnligt udskrev medicin mod bivirkninger forårsaget af tidligere udskrevet medicin. Astmamedicin blev således anvendt til at behandle astmasymptomer forårsaget af betablokkere, hostemedicin blev anvendt til at kurere hoste udløst af blodtryksmedicin, og benzodiazepiner blev brugt mod søvnbesvær forårsaget af anden medicin.
Mange edb-systemer i almen praksis har indbygget et modul til interaktionsovervågning, og flere apoteker har i dag indført interaktionsovervågning, som registrerer interaktioner for lægemidler indløst på samme apotek. Der er herved skabt bedre mulighed for at begrænse behandling med lægemidler, som ikke kan sammen. Et af problemerne er imidlertid, at det enkelte apotek og den enkelte praksis kun kan overvåge interaktioner på lægemidler, som tidligere er udleveret på samme apotek eller ordineret i samme praksis. Hos patienter, som indløser medicin på forskellige apoteker eller får ordineret medicin hos forskellige læger eksempelvis gruppe 2-patienter, er det sværere at kontrollere behandlingen. Et andet problem er, at håndkøbsmedicin ikke indgår i interaktionsovervågningen.
- Hvilke lægemidler tager du hver dag?
- Hvad tager du dem for?
- Har du taget andre lægemidler i løbet af den sidste måned? Det sidste år?
- Hvad tager du, når du har smerter? Hvor ofte?
- Hvad tager du, når du ikke kan sove? Hvor ofte?
- Hvad tager du for forstoppelse? Hvor ofte?
- Tager du vitaminer eller kosttilskud?
- Hvilke lægemidler deler du med din mand/kone?
- På hvilke tidspunkter tager du de forskellige piller?
- Hvad gør du, hvis du glemmer din medicin?
- Er der nogle lægemidler, du tager anderledes, end de er ordineret?
- Har du svært ved at læse, hvad der står på medicinglasset/æsken?
- Har du svært ved at skrue låget af/åbne blisterpakningen?
- Har du svært ved at synke pillerne?
- Hvor opbevarer du din medicin?
- Hvad gør du med medicin, som du ikke har brug for mere?
- Får du ordineret medicin fra forskellige læger?
Sygeplejerskens rolle
Sygeplejerskens rolle i relation til polyfarmaci centrerer sig om to væsentlige funktioner: Erkendelse af, at der eksisterer et problem, og indgriben over for problemet. Det er velkendt, at sygeplejersken både i primærsektoren og på hospital er en af de sundhedspersoner, som har tættest kontakt med patienten. Derfor er det også sygeplejersken, som bedst er i stand til at identificere problemer, der opstår pga. polyfarmaci. Det er vigtigt at være opmærksom på problemet ved første kontakt med patienten, selv om det kan være lidt af et detektivarbejde at få kendskab til al den medicin, patienten indtager. Stil åbne spørgsmål, og husk at få alle lægemidler med, inklusive håndkøbsmedicin (figur 3). Husk, at nogle patienter ikke opfatter, hvad ordet medicin betyder. Spørg i stedet om, hvilke piller patienten tager, hvor ofte, for hvad osv. Nogle patienter glemmer at fortælle om medicin, som de har taget gennem mange år, fordi det er blevet en del af de daglige vaner. Fx kan man glemme hjertepillen digoxin, som indtages sammen med vitaminpillerne til måltiderne. Den sikreste måde at opnå ordentlig information om lægemiddelforbruget er at gennemgå al den medicin, patienten har stående i medicinskabet i hjemmet. Det er noget, der tager tid, men det lønner sig.
Den anden væsentlige opgave er at gribe ind ved mistanke om polyfarmaci. Det skal naturligvis foregå i et tæt samarbejde med lægen. Det er nødvendigt at have et godt kendskab til de almindeligste medicinbivirkninger, og sygeplejersken bør også have adgang til farmakologisk litteratur, fx lægemiddelhåndbogen. Eventuelt kan sygeplejersken også benytte sig af apotekspersonalet, som ofte både er meget hjælpsomme og samtidig har et indgående kendskab til medicinrelaterede problemer.
Sygeplejersken kender som regel godt til behandling af almindeligt forekommende symptomer som obstipation, søvnløshed, gigtsmerter og fordøjelsesbesvær. Disse problemer kan tit løses uden brug af medicin, og det er vigtigt her at inddrage sygeplejersken tidligt i behandlingen.
Medicinfridag
Af og til kan det være fordelagtigt at seponere al medicin, dog undtaget de helt livsnødvendige lægemidler som fx insulin. I løbet af en sådan ''medicinfridag'' kan man vurdere, hvordan patienten får det. Får patienten det bedre efter medicinophør, tyder det på, at nogle, måske alle, behandlinger bør seponeres eller dosisjusteres. Et lægemiddel, som ofte kan afbrydes med god effekt, er digoxin. Plejehjemspatienter fortsætter ofte med at tage digoxin i samme dosis, selvom deres fysiske aktivitet efter flytning til plejehjem er reduceret betydeligt, og kravet til hjertets præstationsevne er reduceret. Digoxin kan give bivirkninger, som til forveksling ligner de almindelige symptomer hos ældre (konfusion, hallucinationer, desorientering, svaghed), og hos nogle kan det være en fordel at seponere stoffet, fordi effekten af bivirkningerne er større end den tilstræbte effekt på hjertet. Det er sygeplejerskens opgave at foreslå en medicinpause, når en sådan mistanke foreligger.
Nogle steder har man udarbejdet guidelines, som kan være en hjælp til at reducere omfanget af PF (figur 4). Guidelines kan være en stor hjælp, men de er ofte svære at følge. Det er nemlig svært at lave om på sine vaner. Guidelines og viden er derfor ikke nok til at ændre på forholdene. I stedet er det nødvendigt med et nært samarbejde mellem sygeplejerske, læge, apotek og patient. Kun herved når man frem til en optimal famakoterapi for alle patienter.
- Fastslå (om muligt) diagnosen før behandlingsstart og vurdér, om der er evidens for effekt af den planlagte behandling
- Overvej om non-farmakologisk behandling er en alternativ mulighed
- Brug aldrig et lægemiddel til at behandle bivirkninger forårsaget af et andet lægemiddel
- Hav fuldt kendskab til patientens samlede medicinforbrug, inklusive håndkøbsmedicin, og check for evt. interaktioner før enhver ny ordination
- Prøv, om du hver gang, du tilføjer et nyt lægemiddel, kan seponere et gammelt lægemiddel
- Start i lav dosering, og øg dosis langsomt
- Sæt patienten til kontrol efter indledt behandling, og spørg nøje ud om effekt og bivirkninger
- Anvend, om muligt, et objektivt mål for behandlingseffekt, og ophør behandling, hvis effekten udebliver
- Begræns p.n. ordination
- Sæt en foreløbig tidsgrænse for, hvor længe behandling skal vare
- Gennemgå med jævne mellemrum al medicin, og prioriter hvert lægemiddel sammen med patienten
- Sørg for, at patienten har kendskab til indikationen for de enkelte lægemidler
- Lav klare aftaler med patienten om, hvor ofte og hvordan receptfornyelse finder sted. Giv klar besked om, hvilke lægemidler der kan fornys via sekretæren, og hvilke der kræver samtale med lægen
- Hav nøje kendskab til patientens diagnose(r) ved enhver receptfornyelse, og overvej, om der fortsat er indikation for behandling
- Check tidspunkterne for tidligere receptfornyelser, og vurder på denne baggrund, om patienten følger behandlingen som planlagt
- Gør behandlingen simpel (enkel dosering, få lægemidler), og stop behandlinger med tvivlsom effekt
- Sørg for, at der er god kommunikation med alle andre læger, der behandler patienten
Konklusion
Polyfarmaci er en væsentlig årsag til medicinudløste problemer. Særlig hos ældre er risikoen stor. Årsagerne til polyfarmaci er mangfoldige, men hos ældre, med samtidig forekomst af flere sygdomme, er risikoen for komplikationer størst. Det er væsentligt at have et nøje kendskab til al den medicin, patienten indtager, inklusive håndkøbsmedicin. Sygeplejersker har en særlig rolle for at dæmme op om problemet pga. deres tætte patientkontakt. Sygeplejersken er ofte den første til at observere mulige medicinbivirkninger eller interaktioner og samtidig den, der kan tage initiativ til at løse problemet.
Litteratur
- Rosholm JU, Hallas J, Gram LF. Concurrent use of more than one major psychotropic drug (polypsychopharmacy) in out-patients a prescription database study. Br J Clin Pharmacol. 1994; 37: 533-538.
- Bjerrum L, Rosholm JU, Hallas J, Kragstrup J. Methods for estimating the occurence of polypharmacy by means of a prescription database. Eur J Clin Pharmacol. 1997; 53: 7-11.
- Reus VI. Rational polypharmacy in the treatment of mood disorders. Ann Clin Psychiatry 1993; 5: 91-100.
- Evans JM, Jemmett JE. Otitis externa the place for polypharmacy. N Z Vet J 1978; 26: 280-83.
- Bergman U, Wiholm BE. Drug-related problems causing admission to a medical clinic. Eur J Clin Pharmacol. 1981; 20: 193-200.
- Linnarsson R. Drug interactions in primary health care. A retrospective database study and its implications for the design of a computerized decision support system. Scand J Prim Health Care 1993; 11: 181-86.
- Hallas J, Gram LF, Grodum E, et al. Drug related admissions to medical wards: a population based survey. Br J Clin Pharmacol. 1992; 33: 61-8.
- Lassen LC. Patient compliance in general practice. Scand J Prim Health Care 1989; 7: 179-80.
- Colley CA, Lucas LM. Polypharmacy: the cure becomes the disease. J Gen Intern Med. 1993; 8: 278-83.
- Anonym. Udviklingen i medicinudgifterne. Copenhagen: Finansministeriet, 1994.
- Hallas J, Nissen A. Individualized drug utilization statistics. Analysing a population's drug use from the perspective of individual users. Eur J Clin Pharmacol. 1994; 47: 367-72.
- Anderson G, Kerluke K. Distribution of prescription drug exposures in the elderly: description and implications. J Clin Epidemiol. 1996; 49: 929-35.
- Isherwood J, Malcolm LA, Hornblow AR. Factors associated with variations in general practitioner prescribing costs. N Z Med J. 1982; 95: 14-7.
- Isenalumhe AE, Oviawe O. Polypharmacy: its cost burden and barrier to medical care in a drug-oriented health care system. Int J Health Serv. 1988; 18: 335-42.
- Leibowitz A, Manning WG, Newhouse JP. The demand for prescription drugs as a function of costsharing. Soc Sci Med. 1985; 21: 1063-9.
- Soumerai SB, Ross Degnan D, Fortess EE, Abelson J. A critical analysis of studies of state drug reimbursement policies: research in need of discipline. Milbank Q. 1993; 71: 217-52.
- Webb S, Lloyd M. Prescribing and referral in general practice: a study of patients' expectations and doctors actions. Br J Gen Pract. 1994; 44: 165-9.
- Bjerrum L, Christensen PB, Larsen PH. (Prescription of benzodiazepines in general practice). Ugeskr Laeger 1993; 155: 315-9.
Lars Bjerrum, Forskningsenheden for Almen Medicin, Syddansk Universitet/Odense.
