Sygeplejersken
Administrering af intramuskulære injektioner
Det er oftest sygeplejersker, som administrerer intramuskulære injektioner. Men vi ved kun meget lidt om, hvordan injektionerne administreres, og vi kender ikke omfanget af komplikationer. Denne artikel beskriver, hvad vi i dag ved om intramuskulære injektioner, og hvilken fremgangsmåde man skal følge for at finde det rigtige injektionssted og det rigtige udstyr.
Sygeplejersken 2001 nr. 46, s. 28-37
Af:
Solrun G. Holm, sygeplejerske og lektor

Artiklen henvender sig til sygeplejestuderende og til sygeplejersker i klinikken, som administrerer intramuskulære injektioner. Målet med artiklen er, at læseren:
- kan begrunde valg af injektionssted,
- kan gøre rede for de 5-7 mest almindelige metoder, som kan benyttes til at lokalisere den anatomisk mest hensigtsmæssige placering af intramuskulær injektion - og begrunde sit valg i en konkret situation,
- kan begrunde sit valg af sprøjtestørrelse og kanyle (længde og diameter - gauge),
- kan redegøre for valg af injektionsteknik ved intramuskulære injektioner og risici relateret til den valgte teknik,
- kan forklare, hvordan smerter og udsivning af injektionsvæske kan forebygges,
- kan redegøre for komplikationer og faktorer, som kan forårsage komplikationer.
Intramuskulær administrering af medikamenter er en ofte anvendt procedure for sygeplejersker. Så sædvanlig, at mange næppe tænker over, hvorfor man vælger ét injektionssted frem for et andet, eller hvilken teknik man bruger. Artiklen er blevet til på baggrund af diskussioner med sygeplejersker i praksis om injektionsteknik og særligt om, hvad der er den korrekte fremgangsmåde for at finde det bedste injektionssted.
Kendskabet til valg af injektionssted, udstyr, teknik og komplikationer varierer meget. Som regel betjener de fleste sig kun af en eller to metoder, som de har lært og føler sig sikre på.
På hvilket grundlag er det, vi administrerer intramuskulære injektioner? Svarer den erfaring, vi har, til hvad forskningen har fremskaffet om emnet?
En gennemgang af artikler, som behandler forskellige aspekter ved administrering af intramuskulære injektioner, viser, at der ikke er ret meget ny forskning af dette emne. Og ved gennemgang af skandinaviske lærebøger viser det sig, at meget af den foreliggende forskning ikke beskrives i disse (1,2).
Artiklerne beskæftiger sig i hovedtræk med følgende temaer:
- Valg af injektionssted
- Udstyr
- Desinficering af injektionsstedet
- Teknik
- Komplikationer
- Forebyggelse af smerter i tilknytning til intramuskulære injektioner.
Valg af injektionssted
Fire steder på kroppen beskrives som aktuelle, når der skal gives intramuskulære injektioner: Det dorsogluteale område, det ventrogluteale område, musculus vastus lateralis og musculus rectus femoris samt musculus deltoideus (3-11). Skal man give et lille volumen på op til 2 ml, er alle disse fire steder aktuelle. Skal man give mere, op til 4 ml (5 ml), er kun de tre førstnævnte steder aktuelle.
Absorbtionshastigheden varierer, alt efter hvor injektionen gives. Absorbtion sker hurtigst fra musculus deltoideus, mens det tager længst tid fra glutealmusklerne.
Det dorsogluteale område
Det dorsogluteale område er det område, der hyppigst anvendes ved intramuskulære injektioner. Dette område har en tyk fedtpude øverst og et relativt tyndt muskellag nedenunder på 20 mm (13).
Der er foretaget nogle få studier, som viser tykkelsen på fedtlaget i dette område (13,14). De viser, at tykkelsen på fedtlaget i dette område varierer fra 10-90 mm. Cockshott og medarbejdere (14) undersøgte tykkelsen af fedtvævet på 213 patienter med computer tomografi (CT) af bækkenområdet. Hos denne gruppe viste det sig, at 95 pct. af kvinderne og 85 pct. af mændene ville få deres intramuskulære injektion i fedtvævet med en kanyle på ca. 35 mm (1.5 inch).
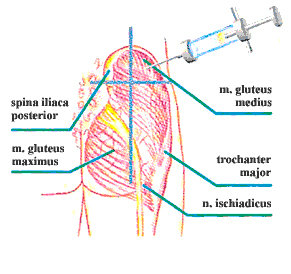
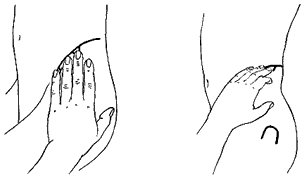
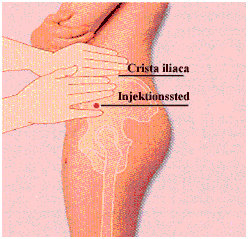
Når man skal give en intramuskulær injektion i det dorsogluteale område, er der to forskellige måder, hvorpå man kan lokalisere det rigtige injektionssted. Den, de fleste kender, er, at man forestiller sig sædepartiet delt i fire, som vist i figur 1. Injektionen gives så i øverste ydre kvadrat, højt oppe, ca. 5 cm fra hoftekammen (crista iliaca).
En anden og mindre kendt måde at lokalisere området på er at tegne en tænkt linie fra
Side 29
trochanter major til den øverste bageste hoftespids (spina iliaca posterior superior) (figur 2). I området mellem den tænkte linie og ca. 5 cm neden for hoftekammen er det sikkert at give intramuskulære injektioner (3,6).
Den ventrogluteale metode
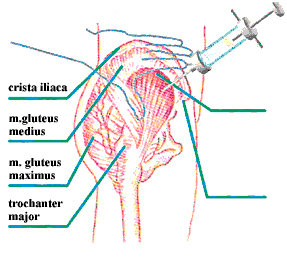
Det bedste sted at give en intramuskulær injektion er i musculus gluteus medius/minimus, dvs. den laterale del af hoften. At give en intramuskulær injektion i dette område kaldes den ventrogluteale metode. Denne metode blev første gang beskrevet af Hochstetter (15,16) som hensigtsmæssig, da der ikke er store kar eller nerver i dette område. Fordelen ved dette område er, at tykkelsen på fedtvævet er under 37,5 mm hos langt de fleste mennesker (17). Tykkelsen på muskelvævet i dette område er ca. 30 mm.
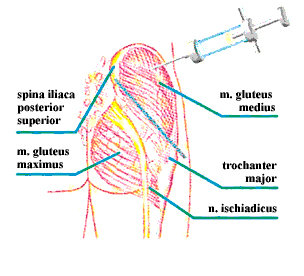
Der er ikke beskrevet komplikationer relateret til injektioner i dette område, hverken af teknisk eller volumenmæssig art (18,19,20). En af grundene er, at området er uden store årer eller nerver, og musklen er godt udviklet hos både børn og voksne.
De fleste artikler, som beskriver fremgangsmåden til at lokalisere, hvor man skal give injektionen i det ventrogluteale område (4,6-10), refererer til den metode, Hochstetter (1954, 1956) beskrev. I tysk litteratur beskrives også to andre metoder efter henholdsvis Dvolác (21) og Sacht-leben (22). Den sidste kaldes også crista-metoden. Herudover findes en fjerde metode, beskrevet af Holm (23).
Hochstetters metode
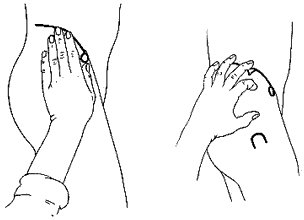
Hochstetter bruger den store lårbensknude (trochanter major) og forreste hoftespids (spina iliaca superior anterior) som anatomiske pejle-mærker. Det er lettest at finde det rigtige injektionssted, hvis patienten ligger på siden. Sygeplejersken står bag ved patienten og anbringer håndfladen over den store lårbensknude (trochanter major) med fingrene pegende mod overkroppen. Pegefingeren bliver grænsefingeren fremadtil. Fingerspidsen peger hen mod forreste hoftespids. Fingrene spredes nu, så der opnås maksimal vinkel mellem pege- og langfinger. Langfingeren bliver grænsefinger bagud og
Side 30
angiver omtrent den bageste afgrænsning af den lille sædemuskel (musculus gluteus minimus). Injektionsstedet bliver lige foran midten af langfingeren (figur 3). Injektionsvæsken gives da i musculus gluteus medius, respektivt i musculus gluteus minimus.
Kritikken af Hochstetters metode går på, at den er vanskelig at anvende på små personer og på meget høje personer. På små mennesker vil injektionsstedet komme for tæt på hoftekammen, mens injektionsstedet på høje mennesker vil komme nærmere den store lårbensknude (trochanter major). Størrelsen på den enkelte sygeplejerskes hånd indvirker også på, hvor injek-tionen gives. Har sygeplejersken en lille hånd, vil injektionen blive givet relativt nærmere den store lårbensknude, end hvis det er en sygeplejerske med store hænder. I dette sidste tilfælde vil injektionsstedet komme nærmere hoftekammen.
Jeg arrangerede en enkel undersøgelse af dette i forbindelse med, at studenterne skulle lære at give intramuskulære injektioner. Vi så på, hvorledes hun, som havde de mindste hænder, og han, som havde de største hænder, ville give injektionen efter denne metode. Afstanden mellem injektionsstederne var 5 cm. Brugen af Hochstetters metode passer bedst til patienter med normal kropsstørrelse.
Dvolács metode
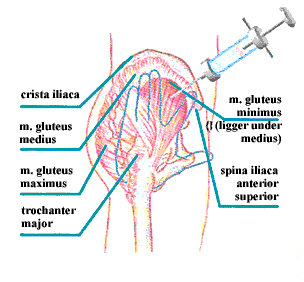
På baggrund af kritikken mod Hochstetters metode udviklede Dvolác (21) en fremgangsmåde, som skulle passe til alle kropsstørrelser. Dvolác bruger hoftekammen (crista iliaca) og den forreste hoftespids (spina iliaca superior anterior) som anatomiske pejlemærker.
Fordelen ved Dvolács metode er, at man kun bruger hoftekammen som pejlemærke og ikke inddrager trochanter major. Dvolác viser to måder til at finde det rigtige injektionssted, afhængigt af hvilken side patienten ligger på.
1. Patienten ligger på venstre side. Sygeplejersken står bag patienten. Sygeplejersken placerer højre tommelfinger på patientens forreste hoftespids (spina iliaca anterior superior) og langfingeren på hoftekammen (crista iliaca) (figur 4). Hold langfingeren fast bag hoftekammen. Bevæg tommelfingeren mod benets længdeakse (fron-tallinien) og tag en hudfold op med tommel- og pegefinger i benets længdeakse. Injektionen gives i området mellem tommel- og pegefinger (figur 5). Injektionsvæsken bliver da givet i musculus gluteus medius, respektivt i musculus gluteus minimus.
2. Patienten ligger på højre side. Sygeplejersken står bag patienten. Sygeplejersken placerer venstre lillefinger på patientens forreste hoftespids (spina iliaca anterior superior) og langfingeren på hoftekammen (crista iliaca) (figur 6). Hold så langfingeren fast bag hoftekammen. Bevæg tommelfingeren mod benets længdeakse, og tag en hudfold op med tommel- og pegefinger i benets længdeakse. Injektionen gives i området
Side 31
Sachtleben (22) beskriver en anden fremgangsmåde, kaldet cristametoden. Her ligger patienten på siden, og sygeplejersken står foran patienten. Sygeplejersken anbringer den hånd, der er nærmest patientens hovede, på patientens hoftekam (crista iliaca). Den anden hånd lægges med fingrene samlet og med pegefingeren langs undersiden af hoftekammen. Injektionsstedet ligger da hos voksne tre fingerbredder under hoftekammen, mellem ringfingeren og lillefingeren i frontallinien mod den store lårbensknude (trochanter major) (se figur 8).
Hos personer, der er op til en meter høje, ligger injektionsstedet en fingerbredde under hoftekammen, i vinklen mellem pege- og langfinger. Hos personer, der er mellem en og halvanden meter høje, ligger injektionsstedet ca. to finger-bredder neden for hoftekammen, dvs. i vinklen mellem langfinger og ringfinger. Injektionen gives lidt på skrå mod trochanter major.
Holms metode
En anden fremgangsmåde, som en mængde sygeplejersker i Norge har lært, er at lægge håndfladen langs hoftekammen (crista iliaca) med pegefingeren mod forreste hoftespids (spina iliaca superior anterior) (23).
Ved at dreje tommelfingeren 90 grader angives det område, hvor man kan give injektionen. Injektionen gives som regel i midten ().
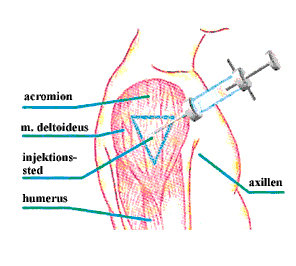
Musculus deltoideus
Det kan være aktuelt at give intramuskulære injektioner i musculus deltoideus, når der er tale om et lille volumen på 0,5-2 ml. Det område, der trygt kan bruges, er lille, så faren for, at man skader
Side 32
nervus radialis eller punkterer arteria circumflexa humeri, er til stede. For at finde det rigtige område må man palpere underkanten af ravnenæbbet (acromion) og forestille sig denne som grundlinien i en trekant. Den tænkte trekant, som da dannes med spidsen ned, viser det område, hvor man kan give injektionen (figur 10). Det er ca. tre fingerbredder neden for ravnenæbbet. Hos enkelte patienter kan man se konturerne af musklen, hvilket letter arbejdet (5,6,24).
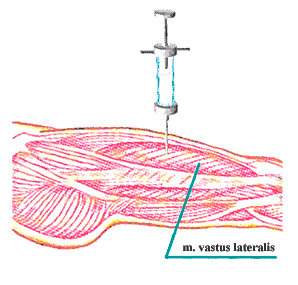
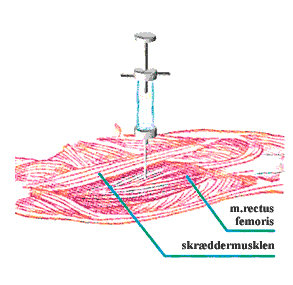
Den ydre brede og den lige lårmuskel
Ved intramuskulær injektion i låret bruges den ydre brede lårmuskel (musculus vastus lateralis). Tykkelsen af det subkutane væv ligger hos normalvægtige omkring 10 \61 4 mm, tykkest hos kvinder. Injektionen gives i den midterste del på ydersiden af låret (figur 11) (5,6,9-11).
Man kan også bruge den lige lårmuskel (musculus rectus femoris), men der er faren for at ramme en nerve eller arterie større (figur 12). Selv om lårmusklen er lettest tilgængelig, når der skal gives intramuskulære injektioner, anbefaler Frid og Linden (13), at man kun bruger denne, når man giver vandopløselige lægemidler.
Depotinjektioner, jern, gammaglobulin og andre tungtopløselige injektioner bør gives i glutealmuskulaturen pga. faren for komplikationer.
Børn
Hos børn er det traditionelle injektionssted for intramuskulære injektioner musculus vastus lateralis. Ifølge Beyea og Nicoll er der her uoverensstemmelse mellem praksis og forskning (3).
Side 33
Ifølge litteraturen er det ventrogluteale område det sikreste sted at give børn over syv måneder en intramuskulær injektion, mens m.vastus lateralis er det bedste sted på børn under syv måneder (1). Det anbefales ikke at give børn under tre år intramuskulære injektioner i det dorsogluteale område pga. øget risiko for komplikationer (18,19,25).
Muskelmassen er så lille, at risikoen for at ramme en blodåre eller nervus ischiadicus er større hos små børn end hos voksne.
Kanylelængde
Størrelsen på sprøjten afgøres af, hvilket volumen patienten skal have. Et volumen mindre end 0,5 ml bør trækkes op i en 1 ml-sprøjte for at sikre korrekt dosering (3,4,8,24,26).
Med kanylens længde menes afstanden fra ansatsen til og med spidsen. Længden varierer fra 16-75 mm. Kanylens ydre diameter måles i gauge (G). De kanyler, der normalt bruges til intramuskulære injektioner, har en diameter, som varierer fra 23 G-20 G, dvs. 0,6-0,9 mm. Når det gælder længde og tykkelse, skal kanylen vælges med henblik på, hvilken type injektion det drejer sig om, injektionsvæskens konsistens og evt. patientens størrelse (3,4,6,18).
Skal man give en intramuskulær injektion i det ventrogluteale område, bør kanylens længde variere fra 38 mm til 70 mm (11), afhængigt af målemetoden. Hvis patienten er så tyk, at man må bruge længste kanyle, bør det vurderes, om ikke patienten hellere skulle få medikamentet intravenøst eller per os. Wolfart und Ückert (11) anbefaler, at man normalt bør bruge en kanyle, som er mindst 55 mm lang, når man giver injektioner i det ventrogluteale område.
Hvor lang en kanyle skal være, når man giver injektionen i det dorsogluteale område, er vanskeligt at bedømme. Giver man intramuskulære injektioner i dorsoglutealregionen med en 60 mm lang kanyle, vil man som regel give injektionen i fedtvævet. Kun hos tynde eller muskuløse patienter vil man give injektionen i musklen med en 60 mm lang kanyle (13). Lenz (27) kom allerede i 1983 med et forslag om at basere kanylelængde ved injektioner i det ventro- og dorso-gluteale område på, hvor tung patienten er. Så er det op til sygeplejersken at træffe et skøn, når hun skal vælge injektionssted og længde på kanylen.
|
Sammenhæng mellem legemsvægt og valg af kanylelængde |
|
|---|---|
|
Vægt 31,5 - 40 kg 40,5 - 90 kg 90 + kg |
Kanylelængde |
Kanylelængden ved injektioner i den ydre brede og den lige lårmuskel bør i de allerfleste tilfælde være 38 mm.
Tykkelsen på kanylen bør være mellem 20-23 G (0,9-0,6 mm). Kanyler grovere end 20 G bør ikke bruges.
Newton et al refererer til en britisk undersøgelse, hvor man målte serumkoncentrationen hos patienter, efter at intramuskulær injektion var blevet givet af henholdsvis sygeplejersker og læger (8). De patienter, der havde fået injektionen af en læge, havde højere koncentration af medikamentet i blodet end de, der havde fået injektionen af sygeplejersker. Årsagen hertil lå i valget af kanyle. Sygeplejerskerne valgte i de fleste tilfælde en kortere kanyle end lægerne, som benyttede 38 mm lange kanyler. Ved at bruge en kortere kanyle antog sygeplejerskerne, at de påførte patienterne mindre smerte, men hvad de i realiteten gjorde, var at injicere medikamentet i fedtvævet i stedet for i muskelvævet.
Engstrom og medarbejdere (28) foretog en undersøgelse, hvor de så på, hvordan sygeplejersker administrerer intramuskulære injektioner. Et af fundene var, at sygeplejerskerne i undersøgelsen
Side 33
konsekvent valgte det dorsogluteale område som injektionssted, og at de valgte for korte kanyler.
Desinficering af injektionsstedet
Om injektionsstedet skal desinficeres eller ej er ikke entydigt. Ifølge Rodger (10) foretog Dann mfl. en stor undersøgelse over injektioner i 1960'erne med mere end 5.000 injektioner, hvor man bl.a. ikke desinficerede hudområdet før injektion. De fandt ingen komplikationer. Der er også foretaget nogle flere, mindre undersøgelser af dette, som viser, at det ikke er nødvendigt at desinficere huden. Er patienten ren og sygeplejersken omhyggelig med håndhygiejne, kan injektionen gives uden forudgående desinfektion af huden. Hvis huden desinficeres, skal desinfektionsmidlet virke i 30 sekunder og så lufttørre i 30 sekunder (9).
Huden skal være tør, inden injektionen gives, så man undgår, at der med kanylen bringes alkohol ind i stikstedet, og patienten derved påføres unødig smerte.
Teknik
Den traditionelle fremgangsmåde, når man giver en intramuskulær injektion, er at strække huden der, hvor injektionen skal gives (9). Løfter man huden op i en hudfold, vil man ofte trykke vævet sammen, så kanylen møder større modstand, når den føres ind. Når man stikker sprøjten ind, skal det gøres hurtigt. Sprøjten holdes mellem tommel- og pegefinger, på samme måde som man holder på en dartpil. I de fleste tilfælde stikkes kanylen ind i en tilnærmelsesvis 90 graders vinkel på huden (figur 13).
Injektioner i musculus deltoideus er en undtagelse. Her gives injektionen i en vinkel på mellem 45 og 60 grader skråt op mod ravnebenet (acromion). Flere anbefaler, at man i de tilfælde, hvor kanylen stikkes ind i en tilnærmet vinkel på 90 grader på huden, stikker den så dybt ind som muligt, hvorefter den trækkes ca. 1 cm tilbage (11,13). Lige efter, at kanylen er stukket ind, skal man aspirere i 5-10 sekunder for at sikre sig, at kanylen ikke er gået ind i en blodåre. Derefter injiceres medikamentet langsomt. Man bør bruge 10 sekunder pr. ml, der injiceres. Det giver muskelfibrene tid til at strække sig og fordele det injicerede volumen, så faren for lækage mindskes. Efter at injektionen er givet, anbefaler nogle, at man venter 10 sekunder, før man hurtigt trækker kanylen ud (8,30). Andre hævder derimod, at man skal trække kanylen ud i det øjeblik, injektionen er givet, og trykke let på injektionsstedet. Let massage efter en intramuskulær injektion anbefales ikke, da det kan give vævsirritation (9,10).
Luftlås og Z-spor teknik
Brug af luftlås for at forebygge, at medikamentet siver ud, er beskrevet i nogle artikler, men det anbefales ikke (3,4,26,30,31). Nutidens sprøjter er konstruerede sådan, at patienten får det volumen, man suger op. Har man i tilgift en luftboble på 0,1-0,2 ml, vil patienten få en noget større dosis, da det, som er i det døde rum, også bliver injiceret. I værste fald kan brug af luftlås medføre, at patienten får større dosis end ordineret.
En anden metode, som anbefales for at forebygge udsivning af injektionsvæske, kaldes Z-spor teknik (Z-track technique) (5,6,8,31,32,33). Man strækker her huden sådan, at over- og underhud forskydes, når kanylen stikkes ind. Det bevirker, at den væske, man injicerer, holdes på plads, idet stikkanalen parallelforskydes, når man trækker kanylen ud (figur 14).
Teorien bag Z-spor metoden er testet af
Side 35
Quartermaine & Taylor (33). De foretog en kontrolleret undersøgelse for at se, om det betød nogen forskel for patienten, om man benyttede luftlås eller Z-spor teknikken ved intramuskulære injektioner af depotmedikamenter. De fandt, at der var færre, der fik udsivning på injektionsstedet ved brug af luftlås end ved brug af Z-spor teknikken. De påpegede også, at ulempen ved brug af luftlås er, at patienten kan få for stor dosis. Gabhann (34) fandt i sin undersøgelse ikke nogen forskel i udsivning, hvad enten man brugte luftlås eller Z-spor metoden.
Forebyggelse af smerter
Flere artikler beskæftiger sig med temaet om, hvordan man kan forebygge smerter hos patienten i forbindelse med en intramuskulær injektion (8,35,36). En intramuskulær injektion foretages lettest og er mindst smertefuld for patienten, når musklen er afslappet. Derfor bør patienten ligge i en bekvem og afslappet stilling. Hvis musklen er spændt, kan injektionsvæsken presses tilbage i stikkanalen, når kanylen trækkes ud, og forårsage irritation i det subkutane væv. Man antager, at Z-spor metoden reducerer patientens smerter, fordi den hindrer væske i at sive tilbage i stikkanalen (31).
Man kan også reducere smerterne ved at distrahere patienten. Det er desuden vigtigt, at sygeplejersken ikke giver injektionen, før desinfektionsvæsken er tørret. Men det er især sygeplejerskens teknik, der er afgørende for, hvor smertefuld injektionen bliver for patienten.
Barnhild og hendes medarbejdere (36) gennemførte en undersøgelse, hvor de afprøvede, hvorvidt et let pres (tryk) på injektionsstedet (i det dorsogluteale område) ville reducere smerterne hos patienten. Resultaterne af deres forsøg tyder på, at udøvelse af et let tryk på injektionsstedet i 10 sekunder reducerede patienternes smerter.
Komplikationer
De komplikationer, der kan opstå i forbindelse med en intramuskulær injektion, er abscesser, lokale og systemiske reaktioner, nerveskade, gangræn, fibrose, forkalkninger, kontrakturer og besvimelse (synkope). Disse komplikationer er påvist både hos voksne og børn. Visse komplikationer som forkalkede nekroser kan give patienten så meget ubehag flere år efter, injektionen er givet, at de må fjernes ved et kirurgisk indgreb (12,37).
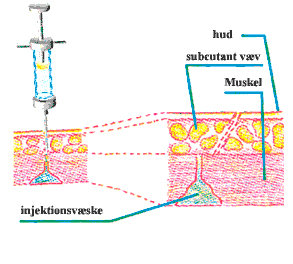
En hyppig komplikation er infektion og absces på injektionsstedet (20,37). Denne komplikation opstår ikke blot som følge af dårlig hygiejne, men også, hvis der er brugt for korte kanyler, så medikamentet er havnet subkutant i stedet for intramuskulært. Svækkede patienter er desuden mere udsat for infektioner end andre.
Nogle undersøgelser viser, at intramuskulær injektion givet i for lille en muskel kan forårsage iskæmi og nekrose (14,37).
Lokale og systemiske komplikationer inkluderer granulomer, erytem, smerte og reduceret bevægelighed i ekstremiteterne. Disse komplikationer er blevet sat i forbindelse med det medikament, der er injiceret. Medikamenter, man skal være opmærksom på i den forbindelse, er haloperidoldecanoat, penicillin opløst i destilleret vand, gentamicin, vitamin K, chrymotrypsin, tetanusvaccine, DI-TE-KI-POL-vaccine, chlorpromazin (39,44).
En interessant iagttagelse, der er gjort af flere, er, at lokale reaktioner ofte er relaterede til overvægtige mennesker (41,43). Man tror, grunden er, at sygeplejerskerne bruger for korte kanyler, så medikamentet derfor bliver injiceret i subkutant væv.
Nerveskader, som giver smerter og lammelser, er beskrevet hos alle aldersgrupper, fra nyfødte til voksne (4). Nervus ischiadicus kan skades, hvis medikamentet bliver injiceret i nerven. Det er også påvist, at enkelte medikamenter som penicillin, diazepam og chlorpromazin giver skader, når de injiceres for tæt på nervus ischiadicus (45). De skader, der er påvist, er paralyse med dropfoot, slap lammelse af sædemusklerne, scrotum og benene.
Skader på nerverne i overarmen er registreret efter vaccine givet i musculus deltoideus (46).
Side 36
Gangræn er set i forbindelse med intramuskulære injektioner (20). Patienter med cirkulationssvigt, som får adrenalin intramuskulært, og diabetespatienter, som får intramuskulære injektioner, er mest udsat.
Fibrose og kontrakturer er påvist i musculus deltoideus, den firehovede lårbensmuskel (quadriceps), glutealmusklerne og triceps, således at bevægeligheden i de nærmeste led begrænses. Disse komplikationer er beskrevet hos patienter, som får flere intramuskulære injektioner på samme sted (12,47,48,49).
En komplikation, som ikke altid forbindes med intramuskulære injektioner, er synkope. Årsagen hertil er vasovagal respons, der reducerer blodstrømmen til hjernen og derved giver et kortvarigt besvimelsesanfald (50). Alle patienter, der lider af skræk for sprøjter, har øget risiko for vasovagal reaktion.
Alle medikamenter kan give anafylaktiske reaktioner, selv om patienten ikke har nogen forhistorie, der kunne indicere dette (31).
Faktorer, der er medvirkende til, at der opstår komplikationer, er injektionssted, injektionsvæske, længden på kanylen og antallet af injektioner. Når det drejer sig om injektionsstedet, er der dokumenteret komplikationer fra alle områder, undtagen det ventrogluteale område (20). Som nævnt kan også medikamentet forårsage irritation eller skade på vævet. Desuden har længden på kanylen betydning.
Bør studeres nærmere
Administrering af intramuskulære injektioner er i hovedsagen baseret på erfaringskundskab. I dag ved vi kun lidt om, hvor mange der vil få problemer efter intramuskulære injektioner, og vi kender ikke andelen af komplikationer i forhold til antallet af givne injektioner. Vi ved også meget lidt om, hvordan sygeplejerskerne administrerer intramuskulære injektioner. Som denne artikel viser, er der mange problemstillinger knyttet til administrering af intramuskulære injektioner, som vi bør se nærmere på. -
Solrun G. Holm er ansat på Høgskolan i Bodø, avdeling for helsefag i Lofoten, Norge.
Figurer: Fra bogen ''Administrering av legemidler'' af Solrun G. Holm, Fagbokforlaget, Bergen.
Oversættelse: Ingrid Ballhausen.
Solrun G. Holm blev uddannet som sygeplejerske i 1975 og har arbejdet flere år i praksis. I 1992 tog hun embedseksamen i sygepleje ved Universitetet i Tromsø. Arbejder nu som lektor ved højskolen i Bodø med Gravdal i Lofoten som arbejdssted. Arbejdet består hovedsageligt i vejledning af sygeplejestuderende, som har deres praktiske studier her. Solrun G. Holm er meget optaget af de praktiske sider af sygeplejefaget. Hun begyndte at arbejde med edb på sygehuse i begyndelsen af 1980'erne og har siden lært sig nye måder at bruge værktøjet på bl.a. webdesign. Det har ført til, at hun nu også deltager i udviklingen af et nyt undervisningsmiddel - sygeplejeprocedurer, hvor man bruger de muligheder, webdesign giver. Et af modulerne i dette projekt er injektioner i tekst, billeder og animation.
Litteratur
- Kristoffersen NJ. Generell sykepleie 3. Pasient og sykepleier - kropp, omgivelser og metoder, Oslo: Universitetsforlaget; 1996.
- Björkman E, Karlsson K. Grundläggande medisinsk teknikk för sjuksköterskor. Lund: Studentlitteratur; 1995.
- Beyea SC, Nicoll LH. Administering of medications via the intramuscular route. An integrative review of the literature and research-based protocol for the procedure. Appl Nurs Res1995;8(1):23-33.
- Beyea SC, Nicoll LH. Back to basics. Administering intramuscular injections the right way. Am J Nurs 1996;1:34-5.
- Campbell J. Injections. Prof Nurse 1995;10(7):455-8.
- Hahn K. Brush up your injection technique. Nursing 1990;20(9):54-8.
- Monaghan JC. Procedures for your practice. Intramuscular and SC injections. Patient Care 1990;16:147-56.
- Newton M, Newton DW, Fudin J. Reviewing the \53big three\73 injections techniques. Nursing 1992;2:34-41.
- Workman B. Safe injection techniques. Nurs Stand 1999;13(39):47-53.
- Rodger M, King L. Drawing up and administering intramuscular injections: a review of the literature. J Adv Nurs 2000;31(3):574-82.
- Wolfart A, Ückert H. Subkutane und intramuskuläre Injektionen in Theorie und Praxis. Die Schwester/Der Pfleger 1995;2:1150-21.
- Andersen AH. Intramuskulære injektioner. Ugeskr Laeger 1983:182-3.
- Frid A, Lindén B. Var skal man ge intramuskulära injektioner? Läkartidningen 1989;49:4319-20.
- Cockshott WP, et al. Intramuscular or intralipomatous injections? N Engl Med 1982;307:77-83.
- Hochstetter A. Über die intragluteale Injektionen, ihre Komplikationen und deren Verhutung. Schweiz Med Wschr 1954:43;1226-7.
- Hochstetter A. Über Probleme und Technik der i.g.-Injektionen. Teil 2. Schweiz Med Wschr 1956:3;69-76.
- Michaels L, et al. Injections granuloma of the buttock. Cal Med Assoc J 1970;102 (March 28);626-8.
- Beecroft PC, Kongelbeck SR. How safe are intramuscular injections? AACN Clin Issues Crit Care 1994;5(2):207-15.
- Beecroft PC, Redick S. Possible complications of intramuscular injections on the pediatric unit. Pediatr Nurs 1989;15(4):333-6,376.
- Winslow EH. Research for practice. J Adv Nurs 1996;53.
- Dvolác J. Neue Technik der intramuskulären Injektionen. Münchener medizinische Wochenschrift 1975;19:823-6.
- Sachtleben P. Der gefährliche rgument in overloaded package XML::Xerces::DOM_Node
- Holm S. Administrering av intramuskulære injeksjoner. Sykepleien 1998;15:5.
- Nicoll LH, Beyea SC. IM-injection volum limit. Amr J Nurs 1996;7:13.
- NN. Pediatric IM injection: are you doing it right? Emerg Med 1992;Oct 15.
- Zenk KE. Be aware of overdose. Nursing 1993;3:28-9.
- Lenz CL. Make your needle selection right to the point. Nursing (US) 1983;13(2):50-1.
- Engstrom JL, Giglio NN, Takacs SM, Ellis MC, Cherwenka DI. Procedures Used to Prepare and Administer Intramuscular Injections. A Study of Infertility Nurses. JOGNN 2000;29:159-168.
- Keen MF. Get on the right track with Z-track injections. Nursing 1990;8: 59.
- Lilley LL, Guanci R. Beware of routine procedures. Amr J Nurs 1995;10:18.
- Murphy JI. Reducing the pain of intamuscular (IM) injection. Adv Clin Care 1991;6(4):35.
- McConnel E. How to administer a Z-track injection. Nursing 1993;4:18.
- Quatermaine S, Taylor R. A comparative study of depot injection techniques. Nursing Times 1995;91(30):36-9.
- MacGabhann L. A comparison of two depot injection techniques. Nurs Stand 1996:12 (32):39-41.
- Taylor HJ. Patients deserve painless injections. RN 1992;3:25-6.
- Barnhill BJ, Holbert MD, Jacson NM, Erickson RS. Using pressure to decrease the pain of intramuscular injections. J Pain Symptom Manage 1996:12:52-7.
- Rossi L, Conen D. Die Intramuskuläre Injektion - eien überholte Applikationsart? Sweizerische medizinische Wochenschrift 1995;31/32:1477-82.
- Hamann GL, Egan TM, Wells BG, Grimmig JE. Injection site reactions after intramuscular administration of Haloperidol Decanoate 100 mg/ml. J Clin Psych 1990;51:502-4.
- Baraff LJ, Manclark CR, Cherry JD, Christenson P, Marcy SM. DPT-assosiated reactions: An analysis by injection site, manufacturer, prior reactions, and dose. Pediatrics 1984;73(1):31-6.
- Ipp MM, Gold R, Goldbach M, Maresky DC, Saunders N, Greenberg S, Davy T. Adverse reactions to diphtheria, tetanus, pertussis-polio vaccination at age 18 month of age: effect of injection site and needle length. Pediatrics 1989;83:679-82.
- Ipp M, Goldbach M, Greenberg S, Gold R. Effect of needle change and air bubble in syringe on minor adverse reactions associated with diphtheria-tetanus toxoid-pertussis-polio vaccination in infants. Pediatr Infect Dis J 1990;9(4):291-3.
- Shen K. Erythematous reactions at intramuscular injection sites. Lancet 1990;336:689-90.
- Wiesenthal AM, Lauer BA. Syringe preparation teqnique and minor adverse reactions to diphtheria-tetanus-pertussis immunization. Pediatr infect Dis J 1987;6:1048-50.
- Gentili F, Hudson A, Kline DG, Hunter D. Peripheral nerve injection injury: An experimental study. Neurosurgery 1979;4(3):244-53.
- Napiontek M, Ruszkowsky K. Paralytic drop foot and gluteal fibrosis after intramuscular injections. J Bone Joint Surg Br 1993;75(1):83-5.
- Geiringer, SR og Leonard, JA. Injection-related ulnar neuropathy. Arch Med Rehabil 1989;70 (sept):705-6.
- Silber DL. Injection technique in infants. JAMA 1983;249(8):1007.
- Valdiserri L, Andrisano A, Manfrini M, Mazzetti M, Porcellini G., Post-injectiv quadriceps contracture. J Orthop Traum 1989;15(3):267-72.
- von Kemp K, Herregodts P, Duynslaeger L, Deleu D, Bruyland M, Cham B. Muscular fibrosis due to chronic intramuscular administration of narcotic analgesics. Acta Clin Bel 1989;44(6):383-7.
- Blodget JB. Managing injection reactions. Nursing 1995;9:46-7.
