Sygeplejersken
Familiær hyperkolesterolæmi
Overvægt, for fed kost og for lidt motion. Det tror mange mennesker er årsagerne til forhøjet kolesterol. De færreste ved, at tendensen til kolesterolforhøjelse kan være arvelig og primært skyldes genetiske forhold, man ikke selv har indflydelse på.
Sygeplejersken 2002 nr. 8, s. 42-49
Af:
Vibeke Reiche Sørensen, projektsygeplejerske,
Mogens Lytken Larsen, speciallæge i intern medicin

Artiklen henvender sig til sygeplejersker, der arbejder med patienter med dyslipidæmi og/eller patienter med iskæmisk hjertesygdom i primær eller sekundær sektor, og til sygeplejersker, der arbejder med familier med arvelige sygdomme.
Målet med artiklen er, at læseren
- kan identificere patienter, som bør undersøges for familiær hyperkolesterolæmi- får et eksempel på, hvordan DNA-diagnostik kan anvendes i klinisk praksis
- kender begrebet genetisk rådgivning
At man har et højt kolesteroltal, betyder ikke nødvendigvis, at man lever usundt. Flere typer kolesterol- og triglyceridforhøjelse er arvelige. Den klassiske form for arvelig kolesterolforhøjelse er familiær hyperkolesterolæmi, der forekommer hos ca. 10.000 mennesker i Danmark (1:500) (1).
Familiær hyperkolesterolæmi er dominant arvelig. Det betyder, at den ene af forældrene også har familiær hyperkolesterolæmi, og at søskende og børn - såvel kvinder som mænd - til en person med familiær hyperkolesterolæmi har 50 pct. risiko for også at have sygdommen.
Familiær hyperkolesterolæmi er knyttet til mindst to gener, der er ansvarlige for, at LDL-kolesterol kan afgives fra blodet og nedbrydes. LDL-kolesterolpartiklen er udstyret med en ''nøgle'' - ApoB, som skal passe i et ''nøglehul'' - LDL-receptoren - på bl.a. levercellernes overflade. Derved kan LDL-kolesterol fjernes fra blodet og det overskydende udskilles.
Familiær hyperkolesterolæmi skyldes næsten altid mutationer i det gen, der koder for LDL-receptoren, men kan også skyldes en mutation i det gen, der koder for ApoB. Der forskes p.t. i, om mutationer i andre - endnu ukendte - gener også kan forårsage familiær hyperkolesterolæmi. Uanset om defekten findes i det ene eller det andet gen, er resultatet en nedsat evne til at fjerne LDL-kolesterol fra blodet.
Hetero- og homozygot form
Ved familiær hyperkolesterolæmi i heterozygot form - dvs. når familiær hyperkolesterolæmi er arvet fra én af forældrene - er der en mutation i den kopi af genet, der kommer fra den ene forælder, mens den kopi af genet, der kommer fra den ''raske'' forælder, er normal. Det bevirker i praksis, at halvdelen af LDL-receptorerne (''nøglehullerne'') fungerer, som de skal, mens den anden halvdel er defekt eller helt mangler.
Familiær hyperkolesterolæmi i homozygot form - hvor der er mutation i begge kopier af genet, altså fra begge forældre - er meget sjælden (1:1.000.000), men også langt mere alvorlig. Personer med homozygot familiær hyperkolesterolæmi har defekt i eller fuldstændig mangel på alle LDL-receptorerne. Derfor har de en ekstremt nedsat evne til at fjerne kolesterol fra blodet.
Familiær hyperkolesterolæmi, både i heterozygot og i homozygot form, giver altså en nedsat evne til at fjerne LDL-kolesterol fra blodet. LDL-kolesterol vil derfor ophobes i blodet, hvilket giver en stor risiko for aflejring af LDL-kolesterol som plak i karvæggen, med andre ord en stor risiko for udvikling af åreforkalkning. Da man bliver født med det defekte gen, og dermed med tendensen til kolesterolforhøjelse, vil personer med familiær hyperkolesterolæmi være udsat for påvirkningen af forhøjet kolesterol i langt flere år end dem, der får kolesterolforhøjelsen som voksne pga. usund levevis.
Svært forhøjet kolesteroltal
Personer med heterozygot familiær hyperkolesterolæmi har næsten alle et svært forhøjet kolesterol, typisk er totalkolesterol mellem 8 og 12 mmol/l hos voksne. Det er primært LDL-kolesterol, der er forhøjet (> 6 mmol/l). Triglycerid er som regel normalt (< 2.5 mmol/l), og HDL-kolesterol er oftest også normalt (> 0,9 mmol/l). Børn har generelt lavere kolesterol, men forhøjet i forhold til deres jævnaldrende. Ved homozygot familiær hyperkolesterolæmi er totalkolesterol 15-20 mmol/l.
Det svært forhøjede kolesterolniveau giver en markant øget risiko for åreforkalkning. Klinisk viser det sig oftest som angina pectoris eller akut myokardieinfarkt i tidlig alder. Statistisk vil 45 pct. af mænd med ubehandlet familiær hyperkolesterolæmi have symptomer på hjerte-karsygdom i 50-årsalderen. Som 60-årige vil 85 pct.
Side 43
af mænd og 50 pct. af kvinder med ubehandlet familiær hyperkolesterolæmi have haft et myokardieinfarkt (2). Der er dog stor forskel på, både fra familie til familie og inden for samme familie, om og hvornår personer med familiær hyperkolesterolæmi udvikler kliniske tegn på åreforkalkning.
At have familiær hyperkolesterolæmi er altså ikke ensbetydende med, at man får angina pectoris i en alder af 40 år. Men risikoen er mangedoblet i forhold til personer med normalt kolesterol.
Behandling
Behandling af familiær hyperkolesterolæmi nedsætter risikoen for udvikling eller progression af åreforkalkningssygdom betydeligt. Behandlingen skal påbegyndes så tidligt som muligt. Det betyder, at også personer uden tegn på åreforkalkning som hovedregel skal have behandling. Behandlingen retter sig mod kolesterolforhøjelsen og altså ikke mod den egentlige årsag til kolesterolforhøjelsen - den genetiske defekt.
Hos voksne følger behandlingen samme principper som behandling af andre typer kolesterolforhøjelse. Også her er kosten basisbehandling. Men da kolesterolforhøjelsen ikke primært skyldes en forkert kost, har stort set alle personer med familiær hyperkolesterolæmi behov for kolesterolsænkende medicin.
Præparater af statin-gruppen er mest oplagte til personer med familiær hyperkolesterolæmi, da de hæmmer produktionen af LDL-kolesterol, samtidig med at de øger antallet af LDL-receptorer.
Ikke alle kan nøjes med en enkelt type medicin, men må supplere med yderligere en eller to typer medicin for at nå et acceptabelt niveau af LDL-kolesterol.
I meget sjældne tilfælde kan der blive tale om LDL-aferese - ''kolesteroldialyse'' - hvor patienten får fjernet LDL-kolesterol maskinelt som en form for dialyse. Behandlingen tilbydes kun patienter, der er meget svære at behandle, og som har svær åreforkalkning.
I Danmark foregår behandlingen kun på Århus Amtssygehus.
Undersøgelse af børn
De fleste, der beskæftiger sig med familiær hyperkolesterolæmi i Danmark, er tilbageholdende med at undersøge børn, medmindre begge forældre har familiær hyperkolesterolæmi, og barnet derfor kan være homozygot, eller barnet kommer fra en familie, som har meget tidlig debut af åreforkalkningssygdom. Undersøgelse og behandling af børn er absolut en specialistopgave. Behandling vil i de fleste tilfælde kun omfatte kostændringer, indtil barnet er udvokset.
Diagnose
Diagnosen familiær hyperkolesterolæmi stilles på baggrund af flere oplysninger: Personens lipidprofil og sygehistorie, personens familiehistorie, specielt med hensyn til forekomst af åreforkalkningssygdomme og kolesterolforhøjelse i familien, særlige kliniske tegn hos personen og endelig i nogle tilfælde DNA-analyse. Samtidig er det vigtigt at udelukke, at kolesterolforhøjelsen skyldes andre sygdomme.
Lipidprofilen skal give mistanke om familiær hyperkolesterolæmi, hvis totalkolesterol hos personer over 30 år ved mindst 2 målinger er større end 8 mmol/l, LDL-kolesterol er over 6 mmol/l, samtidig med at triglycerid er normalt (under 2,5 mmol/l) (3). Det er sjældent, at personer med familiær hyperkolesterolæmi har triglyceridforhøjelse.
Tidlig debut af åreforkalkningssygdom, f.eks. akut myokardieinfarkt, giver også mistanke om familiær hyperkolesterolæmi, især hvis der er flere tilfælde af tidlig åreforkalkningssygdom i familien. Familiær tendens til åreforkalkningssygdomme skyldes dog kun i 5-10 pct. af tilfældene familiær hyperkolesterolæmi (2). Der kan være mange andre (også genetiske) årsager til tidlig åreforkalkning. Men hvis en person med forhøjet kolesterol og normalt triglycerid har en familiehistorie med flere tilfælde af tidlig åreforkalkning, bestyrker det i høj grad mistanken om familiær hyperkolesterolæmi. Det samme gælder, hvis der er flere i familien med kolesterolforhøjelse. Tegning af stamtræ med data om forekomst af åreforkalkningssygdomme og kolesterolforhøjelse hos familiemedlemmer er derfor et vigtigt redskab til at stille diagnosen (se figur 1).
Side 43
Klik på figuren for større visning
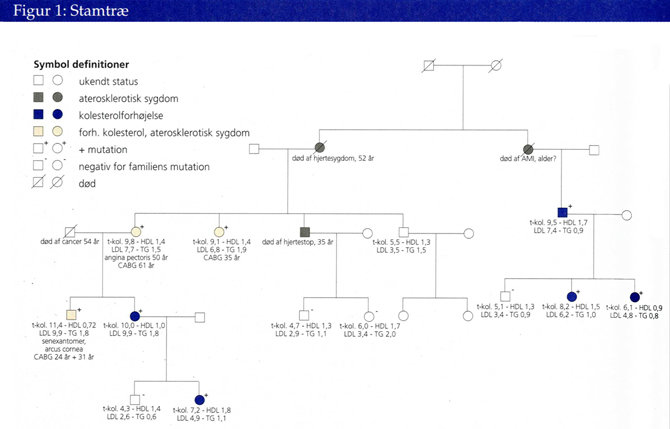
Xantomer og xantelasmata
Typisk for familiær hyperkolesterolæmi er udvikling af kolesterolaflejringer - xantomer (kolesterolknuder), som regel på akillessenerne eller på senerne på håndryggen (se figur 2 A og B).
Personer med familiær hyperkolesterolæmi kan ofte fortælle, at de i mange år har haft problemer med akillessenerne i form af smerter ved gang eller ved sportsudøvelse, og mange har haft betændelse i akillessenerne eller har ligefrem fået fjernet knuderne kirurgisk uden at kende til årsagen til dem. Tendensen til xantomer stiger med alderen. Selvom xantomer regnes for at være et sikkert tegn på familiær hyperkolesterolæmi, ses senexantomer kun hos hver tredje person med familiær hyperkolesterolæmi. Arcus corneae - aflejring af kolesterolkrystaller perifert i cornea (se figur 2 C) - hos yngre personer giver også stærk mistanke om familiær hyperkolesterolæmi. Endelig kan der være xantelasmata - små gule papler af kolesterolaflejringer i huden omkring øjnene (se figur 2 D).
DNA
Flere steder i landet tilbyder man nu DNA-undersøgelse med henblik på at påvise mutation i ét af de gener, der giver familiær hyperkolesterolæmi. Analyserne er avancerede og tidskrævende og kræver specialister til såvel den tekniske udførelse som til tolkning og formidling af resultatet. Analyserne laves på Århus Amtssygehus og Odense Universitetshospital, men også speciallæger på andre sygehuse har mulighed for at rekvirere dem. Genetisk rådgivning (se boks) til patienter med familiær hyperkolesterolæmi tilbydes på nuværende tidspunkt på Århus Amtssygehus, Odense Universitetshospital, Haderslev Sygehus samt enkelte kardiologiske afdelinger. Desuden tilbyder landets klinisk genetiske afdelinger genetisk rådgivning.
Der er flere formål med at tilbyde DNA-undersøgelse. Ét af formålene er at sikre diagnosen. Det har som regel ikke nogen behandlingsmæssig konsekvens, fordi serum kolesterol som oftest vil være så højt, at personen under alle
Side 45
omstændigheder skal have kolesterolsænkende behandling. I enkelte tilfælde kan DNA-undersøgelsen dog få betydning for behandlingen. Det kan være, hvis der er tvivl om, hvorvidt man skal give medikamentel behandling, fordi patientens serum kolesterol ligger i et grænseområde, samtidig med at der ikke er andre risikofaktorer i form af f.eks. rygning, og der i øvrigt ikke er tegn på åreforkalkningssygdom.
Påvisning af en mutation giver information om, at personen har haft en øget risiko for aflejring af kolesterol siden fødslen, hvilket kan være afgørende for beslutningen om at give medikamentel behandling.
Det vigtigste formål med DNA-undersøgelsen er imidlertid at få bedre muligheder for at undersøge og rådgive familiemedlemmer - i første omgang forældre, søskende og voksne børn til personer med familiær hyperkolesterolæmi.
Ved en DNA-undersøgelse for familiær hyperkolesterolæmi undersøger man for mutationer i LDL-receptorgenet og i genet for ApoB. Alene i LDL-receptorgenet kender man på nuværende tidspunkt mindst 400 mutationer (på verdensplan), mens man kun kender to mutationer i genet for ApoB. Hver enkelt familie har i princippet ''sin egen'' mutation. Der er dog flere mutationer, som er relativt hyppige og optræder i flere familier, som tilsyneladende ikke er i familie med hinanden - hvilket de dog må formodes at være mange generationer tilbage. Personer inden for samme familie, der har familiær hyperkolesterolæmi, har den samme mutation.
Figur 2. Xantomer og xantelasmata
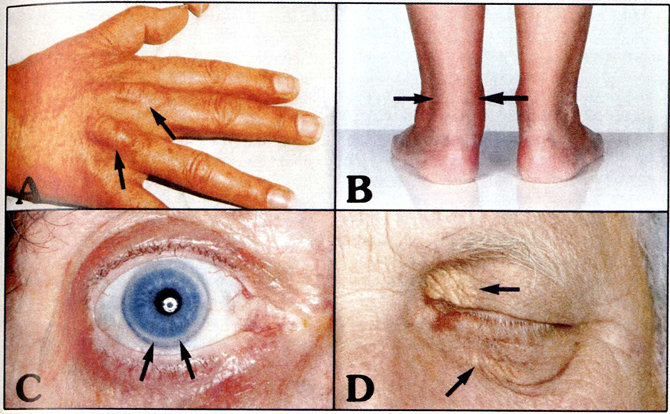
A + B: Xantomer på håndryg og akillessener
C: Arcus corneae
D: Xantelasma
Påvisning af mutation
Man skelner mellem at lave en DNA-undersøgelse af probanden - den første i en familie, der bliver undersøgt - og at lave en gentest (undersøgelse for en enkelt kendt mutation) af familiemedlemmer i en familie, hvor én eller flere tidligere har fået påvist en mutation. Probanden er den sværeste person at undersøge, idet man ikke på forhånd ved, i hvilket område af genet mutationen sidder. Det kan sammenlignes med at finde en nål i en høstak. Det er ikke altid muligt at påvise en mutation. Årsagen kan være, at mutationen sidder i et område af genet, som er teknisk umuligt at undersøge, at den undersøgte person har en anden type dyslipidæmi, eller at mutationen ikke er i et af de gener, man på
Side 46
nuværende tidspunkt har mulighed for at undersøge.
Svartiden på en DNA-undersøgelse kan være adskillige måneder.
Tolkningen af DNA-undersøgelsen er utroligt vigtig. For probandens vedkommende er et negativt svar - at der ikke har kunnet påvises en mutation - ikke en sikkerhed for, at personen ikke har familiær hyperkolesterolæmi. Og det er slet ikke en sikkerhed for, at kolesterolforhøjelsen ikke er arvelig. Mutationen kan sidde på et utilgængeligt sted på genet, eller det kan dreje sig om en helt anden type kolesterolforhøjelse, hvor de genetiske årsager ikke er klarlagt.
Et positivt svar - at der er påvist en sygdomsfremkaldende mutation - betyder, at personen har familiær hyperkolesterolæmi, og at det er denne mutation, der er den egentlige årsag til kolesterolforhøjelsen. DNA-undersøgelsen siger til gengæld ikke noget om, hvorvidt personen vil blive hjertesyg.
Man undersøger normalt kun familiemedlemmer for den ene mutation, som er påvist hos probanden. Familiemedlemmer, som er bærere af familiær hyperkolesterolæmi, vil have den samme mutation. Familiemedlemmer, der ikke bærer mutationen, har omvendt ikke arvet tendensen til kolesterolforhøjelse og kan - da familiær hyperkolesterolæmi er dominant arvelig - ikke give den videre til deres børn. Det er naturligvis ikke en frikendelse for åreforkalkningssygdomme generelt, men kun en frikendelse for lige netop den type kolesterolforhøjelse, som findes i familien.
Genetisk rådgivning - rådgivning til personer og familier om arvelige sygdomme - har i Danmark været praktiseret inden for særlige områder i de sidste 50 år (4). Genetisk rådgivning er især blevet tilbudt som prænatal rådgivning til gravide, hvor der er mistanke om alvorlige arvelige sygdomme i familien, eller hvor der er risiko for kromosomabnormiteter hos fosteret. I takt med de senere års udvikling inden for området bliver der nu også tilbudt undersøgelse af voksne personer med henblik på at påvise arvelige anlæg for sent debuterende sygdomme som f.eks. Huntingtons Chorea og forskellige cancersygdomme. Rådgivning har traditionelt fundet sted på genetiske centre flere steder i landet og har været varetaget af læger med særlig uddannelse og erfaring inden for klinisk genetik.
I Danmark har der hidtil ikke været tradition for, at andre faggrupper deltager i genetisk rådgivning. Men nu har man flere steder ansat sygeplejersker eller laboranter som genetiske assistenter.
En anden konsekvens af udviklingen er, at genetisk rådgivning inden for udvalgte sygdomme fremover også vil finde sted uden for de genetiske centre. Det kan være på sygehusafdelinger, hvor der er klinisk ekspertise inden for behandling og pleje af patienter med den pågældende sygdom. Et eksempel herpå er familiær hyperkolesterolæmi.
Genetisk rådgivning er meget bredt defineret som ''det der sker, når et individ, et par eller en familie stiller spørgsmål til en professionel (den genetiske rådgiver) om en medicinsk tilstand eller sygdom, som er, eller kan være, genetisk betinget'' (5). Altså en dialog, der kan handle om stort set alle aspekter af det at have - eller have mistanke om at have - en arvelig lidelse.
Mere konkret er de forskellige aspekter af genetisk rådgivning defineret som dels selve arbejdet med at stille (eller afkræfte) en genetisk diagnose i en familie, dels en grundig rådgivning om sygdommens årsag, forløb og behandling, om hvordan den arves, om psykiske og sociale byrder, sygdommen kan medføre, og om støtteforanstaltninger (6).
Forebyggende genetisk rådgivning
Argumentet for at undersøge familiemedlemmer er, at der er gode muligheder for kolesterolsænkende behandling og dermed for forebyggelse af åreforkalkningssygdomme. Inden for mange familier er man helt klar over, at der er en tendens til åreforkalkning og blodpropper - endda hos
Side 47
Der findes ingen officiel dansk vejledning for genetisk rådgivning til personer og familier med genetisk betinget øget risiko for sygdom.
Det Etiske Råd har i efteråret 2000 udgivet en redegørelse om genundersøgelse af raske (7). Her anbefaler man, at Sundhedsministeriet/Sundhedsstyrelsen og de lægevidenskabelige selskaber udarbejder vejledninger bl.a. om formidling af information om den genetiske sygdom til familierne.
Redegørelsen diskuterer fordele og ulemper ved præsymptomatisk gendiagnostik. Den omhandler etiske spørgsmål i relation til ''undersøgelser af personer med risiko for genetisk betinget sygdom eller sygdomsdisposition, som foretages, inden denne sygdom har manifesteret sig med symptomer.''
Selv om familiær hyperkolesterolæmi kun er nævnt sporadisk i redegørelsen, er de etiske spørgsmål ved at undersøge slægtninge for familiær hyperkolesterolæmi helt svarende til de spørgsmål, der stilles i redegørelsen.
Det Etiske Råd fremkommer med en række anbefalinger vedrørende præsymptomatisk genetisk testning på områder som sociale virkninger for samfundet, retten til viden/retten til ikke-viden, testning af mindreårige for sentdebuterende sygdomme, psykiske virkninger, sociale virkninger for individet og prioritering af præsymptomatisk genetisk testning. Rådet lægger op til undersøgelser, debat og beskrivelser af god praksis på flere områder. Gennemgående for redegørelsen er overvejelser om, hvorvidt der ved den genetiske undersøgelse er mulighed for at forebygge eller sinke udbrud af en alvorlig sygdom.
Rådgivning til hele familien
I genetisk rådgivning er det vigtigt at være særdeles bevidst om, at patienten ikke kun er det enkelte individ, men hele familien. Viden om et enkelt individs gener har betydning for resten af familien, der således kan få oplysninger om dispositioner til alvorlig sygdom.
Netop i disse år, hvor der bliver mulighed for gentest for flere og flere sygdomme og for flere og flere arvelige anlæg, der kan føre til sygdom, men ikke altid gør det, er der både i fagkredse, men også i medierne, diskussion om de etiske aspekter knyttet til DNA-undersøgelser (4,7,9,10,11,12). Der har åbnet sig en verden, som giver mange muligheder, men som bestemt også er forbundet med en risiko for, at de involverede familier eller enkeltpersoner i værste fald bliver konfronteret med en viden, som de dybest set ikke er interesserede i at have, som de ikke forstår, eller som de ikke får den nødvendige rådgivning om. Det ''at få lavet en gentest'' vil uvægerligt medføre spekulationer hos den enkelte både før og efter undersøgelsen, og uanset hvad udfaldet af undersøgelsen måtte være. Hertil kommer de psykiske og sociale følger, det kan have inden for en familie at blive konfronteret med en viden om, at måske halvdelen af en familie lider af en arvelig risiko for alvorlig sygdom, og de følger, der kan blive for bærerne af det arvelige anlæg i forhold til f.eks. ønsket om at få børn, valg af uddannelse, muligheder for at tegne forsikringer og utallige andre sider af tilværelsen.
De etiske overvejelser i forbindelse med genetiske undersøgelser kan være af vidt forskellig karakter, alt efter hvilken sygdom eller hvilket arveligt anlæg der er tale om. Undersøges der for en sygdom, der allerede er til stede, som med sikkerhed vil bryde ud, eller giver undersøgelsen information om en genetisk disposition? Er der mulighed for behandling eller måske for at forebygge, at sygdommen opstår? Er det uetisk at oplyse familiemedlemmer om, at de kan have et arveligt anlæg for sygdom - eller har de ligefrem krav på oplysningerne?
For fagpersoner, der deltager i genetisk rådgivning, er en bevidsthed om de etiske aspekter af genetiske undersøgelser essentiel. Der kan være - og er - forskellige holdninger til, hvad der er ''etisk korrekt'' og ''etisk forsvarligt''; det gælder også de personer og familier, der søger rådgivningen. Litteraturhenvisningerne refererer til nogle af de danske indlæg i debatten.
Side 48
unge mennesker - flere generationer tilbage. De ved, at det er det, man dør af i deres familie.
Genetisk rådgivning i disse familier kan være med til at give en afklaring af, hvorvidt den enkelte er bærer af den arvelige disposition for sygdom, og man dermed kan forebygge målrettet. Eller om familiemedlemmer ikke er bærere og dermed kan undgå nogle af de problemer, der følger med usikkerheden.
Omvendt er det velkendt fra andre genetiske sygdomme, at undersøgelse kan medføre, at personer, der har opfattet sig selv som raske før undersøgelsen, pludselig føler sig syge, bliver angste for fremtiden eller får andre problemer, f.eks. skyldfølelse over for deres børn.
En undersøgelse foretaget af læge, ph.d. Lone Andersen og medarbejdere (8) på Århus Amtssygehus har søgt dels at belyse, hvordan personer med familiær hyperkolesterolæmi føler, det er at leve med bevidstheden om at have familiær hyperkolesterolæmi, dels at belyse deres holdning til familieopsporing. Undersøgelsen viste, at omkring 40 pct. af personerne med familiær hyperkolesterolæmi var bekymrede over at have familiær hyperkolesterolæmi og frygtede for fremtiden pga. risikoen for hjertesygdom. Samtidig gav kun 6 pct. udtryk for, at de ville ønske, de ikke vidste, de havde familiær hyperkolesterolæmi. 85 pct. var tilfredse med at vide, de havde familiær hyperkolesterolæmi, så de kunne gøre noget.
Med hensyn til undersøgelse af familiemedlemmer gav 84 pct. udtryk for, at de ønskede, familien skulle undersøges for familiær hyperkolesterolæmi. Kun 3 pct. var imod undersøgelse af familiemedlemmer.
Det ser altså ud til, at de fleste foretrækker at vide, at de har familiær kolesterolæmi, selvom det er belastende at have denne viden.
Det hænger nok delvis sammen med, at mange i forvejen er klar over, at der er mange tilfælde af hjertesygdom i familien, og at de ved at kende deres diagnose får mulighed for at forebygge åreforkalkningssygdom.
Mere om de etiske aspekter af genetisk rådgivning i artiklen side 47.
Risiko formindskes
Selvom familiær hyperkolesterolæmi har været kendt i mange år - der findes undersøgelser af familiær hyperkolesterolæmi helt tilbage til 1930'erne - er det stadig kun en mindre del af de omkring 10.000 danskere med familiær hyperkolesterolæmi, der ved, at de har en arvelig tendens til kolesterolforhøjelse. Bliver familiær hyperkolesterolæmi konstateret i tide - helst inden der er symptomer på åreforkalkning - er der meget gode muligheder for at mindske risikoen for senere sygdom. Det kræver, at sundhedspersonale - praktiserende læger, konsultationssygeplejersker, personale på landets kardiologiske afdelinger mfl. er opmærksom på sygdommen og fanger de patienter, som har lipidværdier og kliniske tegn, der tyder på familiær hyperkolesterolæmi. Samtidig er det utrolig vigtigt at være opmærksom på, at familiær hyperkolesterolæmi for den enkelte handler om at tilpasse dagligdagen og livsstilen; men samtidig at familiær hyperkolesterolæmi har en betydning, der rækker ud over den enkelte - til en hel familie. Forhold, som kræver en særlig viden, interesse og erfaring hos de personalemedlemmer, der deltager i rådgivningen.
Litteratur
- Lorenzen I, editor. Medicinsk Kompendium. København: Nyt Nordisk Forlag Arnold Busck; 1999.
- World Health Organization. Familial Hypercholesterolaemia (FH). Report of a WHO Consultation. Geneve: WHO; 1997.
- Interne retningslinjer for diagnostik af familiær hyperkolesterolæmi. Medicinsk-kardiologisk afdeling A, Århus Amtssygehus.
- Brøndum-Nielsen K. Stigende behov for rådgivning om arvelige forhold og genetiske undersøgelser. Ugeskr Læger 1997; 159:1995-6.
- Clarke A, editor. Genetic counselling. Practice and principles. London: Routledge; 1994.
- Knudsen JL, de Neergård L. Prænatal genetisk information, rådgivning og undersøgelse: vejledning og redegørelse. København: Sundhedsstyrelsen; 1994.
- Det Etiske Råd. Genundersøgelse af raske - Redegørelse om præsymptomatisk gendiagnostik. Det Etiske Råd og Københavns Universitet; 2000.
- Andersen LK, Jensen HK, Juul S, Færgeman O. Patienters holdning til opsporing af arvelig sygdom. Heterozygot familiær hyperkolesterolæmi. Ugeskr Læger 1998; 160:6075-81.
- Koch L. Individuel selvbestemmelse og statslig styring i den molekylære medicin. In: Hansen HP, Ramhøj P, editors. Tværvidenskabelige perspektiver på sundhed og sygdom. København: Akademisk Forlag; 1997.
- Koch L. Etiske aspekter ved genetisk testning og rådgivning for arvelig cancer. Ugeskr Læger 1998; 160:1838-40.
- Madsen LP. På vej mod gen-screening for folkesygdomme. Dagbladet Information, 21. april 1997.
- Bjørnsson K. Patienten er en familie. Sygeplejersken 2000 (4):20-1.
Side 49
1. Hvilke to af nedenstående patienter har sandsynligvis familiær hyperkolesterolæmi?
a. Jespers far og flere af hans søskende er døde af hjertesygdom. Jesper selv fik akut myokardie infarkt, da han var 45 år gammel. Ved kontrol to måneder efter infarktet er Jespers lipidstatus (han er ikke i medicinsk lipidregulerende behandling):
Serum kolesterol 6,3 mmol/l
HDL-kolesterol 0,9 mmol/l
LDL-kolesterol 3,8 mmol/l
Triglycerid 3,5 mmol/l
b. Ole er 47 år og har aldrig fejlet noget. Ved et helbredstjek er hans lipidstatus:
Serum kolesterol 9,7 mmol/l
HDL-kolesterol 1,4 mmol/l
LDL-kolesterol 7,9 mmol/l
Triglycerid 0,9 mmol/l
c. Peter er 32 år og indlagt til observation for blodprop i hjertet. Hans mor fik apopleksi som 62-årig. Peters ipidstatus er:
Serum kolesterol 10,2 mmol/l
HDL-kolesterol 0,7 mmol/l
LDL-kolesterol ikke beregnet
(Triglycerid > 4,5 mmol/l, serum er mælket)
Triglycerid 14,7 mmol/l
d. Marie er 59 år og har symptomer på angina pectoris. Marie er meget opmærksom på at spise sund kost. Hendes to søskende på 67 og 65 år er raske. Maries far blev fundet død i sengen, da han var 43 år. Maries lipidstatus er:
Serum kolesterol 8,6 mmol/l
HDL-kolesterol 2,1 mmol/l
LDL-kolesterol 6,0 mmol/l
Triglycerid 1,1 mmol/l
2. Hvad er senexantomer?
a. kolesterolaflejringer i huden omkring øjnene
b. kolesterolaflejringer på akillessenerne
c. hjertesymptomer, der optræder sent i forløbet
d. betændelse i akillessenerne
3. Den genetiske årsag til familiær hyperkolesterolæmi er:
a. et ekstra X-kromosom
b. en mutation i et enkelt gén
c. en kromosomfejl
d. mutationer i flere géner på samme tid
1. b,d.
2. b
3. b
