Sygeplejersken
Klare krav til kompetencen
Det er påtrængende at sikre en rationel anvendelse af den sparsomme kapital, sygeplejersker udgør, hvis patienterne skal sikres kvalitet i plejen. Derfor har vi på Amtssygehuset i Gentofte identificeret den del af sygeplejen, som skal udføres af en sygeplejerske.
Sygeplejersken 2003 nr. 1, s. 18-21
Af:
Tove Lindhardt, sygeplejerske, cand.cur.

Side 18
 Sygeplejersker kan fastholdes, når de får status, kender deres ansvarsområder og får autonomi inen for det.
Sygeplejersker kan fastholdes, når de får status, kender deres ansvarsområder og får autonomi inen for det.
Side 19
På Amtssygehuset i Gentofte har vi udfærdiget et statusdokument for sygeplejen, som beskriver den del af sygeplejen, sygeplejersker skal udføre. Dokumentet, som tager udgangspunkt i patientforløbet og knytter VIPS-strukturen til det, definerer det område af sygeplejen, som det kræver en sygeplejerskes uddannelse at varetage.
Først når denne sygepleje er gennemført, kan sygeplejersker deltage i den øvrige del af sygeplejen. Dokumentet skal være retningsgivende for organiseringen af plejen i alle afdelinger og for fordelingen af opgaverne i forbindelse hermed.
Uklar fagidentitet
Mens VIPS-modellen blev implementeret, blev det tydeligt, at en meget stor del af sygeplejerskerne manglede en solidt forankret fagidentitet og ikke havde en klar fornemmelse for fagets selvstændige genstandsområde. Det viste sig bl.a. ved, at sygeplejerskerne påtog sig de opgaver, der løbende opstår, dvs. at de i høj grad havde en ad hoc-præget virksomhed. Ofte med den begrundelse, at nogen jo skal gøre det for patientens skyld. I dokumentationen kom den uklare fagidentitet og den ad hoc-prægede virksomhed til udtryk ved, at der næsten ikke fandtes nogen fremadrettet dokumentation - altså en egentlig planlægning af plejen. Man dokumenterede dét, man havde gjort, og til nød effekten af det. Det var desuden i stor udstrækning medicinske informationer, der blev dokumenteret.
Konsekvenserne af den manglende fagidentitet er, at opgaverne ikke varetages rationelt, men i den tur og orden, de byder sig til. Når sygeplejersker ikke er helt klar over, hvad deres genstandsfelt er, ved de ikke, hvilke opgaver de skal sige fra over for, og der sker ikke en fagligt begrundet prioritering. Det betyder, at sygeplejersker kommer til at lade de opgaver ligge, som ingen andre end de selv kan udføre, mens de påtager sig vikarierende funktioner for andre faggrupper. Konsekvensen må blive ringere kvalitet i plejen.
Et andet - og måske relateret - aspekt, som blev tydeligt under implementeringsarbejdet, var de uklare faggrænser mellem sygeplejersker og social- og sundhedsassistenterne.
Rationel anvendelse
At faggrænserne mellem sygeplejerskerne og social- og sundhedsassistenterne er uklare, er ikke så mærkeligt, idet sygepleje udføres af begge grupper, og for den sags skyld af mange andre i befolkningen. Den stadige fokusering på kompetenceudvikling og fleksible faggrænser slører endvidere forskellen på grunduddannelserne. Sygepleje udføres af andre end sygeplejersker og forstås her som summen af den sygepleje, patienten har behov for under indlæggelsen. De forskellige grupper, som yder sygepleje, har imidlertid forskellige uddannelsesmæssige kvalifikationer og dermed også forskellige kompetencer.
Betydningen af dette understreges med al ønskelig tydelighed i den svenske rapport ''The Dreamteam,'' udgivet af Socialstyrelsen i Sverige (1).
Den bygger på gennemgang af mere end 200 videnskabelige arbejder og belyser kvalitets- og omkostningsmæssige konsekvenser af personalesammensætningen og organiseringen af den patientrelaterede sygepleje. Rapporten afslører en direkte sammenhæng mellem andelen af sygeplejersker i en afdeling og kvaliteten af plejen; jo højere andel af sygeplejersker des bedre kvalitet, målt på så håndfaste indikatorer som patienternes dødelighed, indlæggelsestid, patienttilfredshed og patientcentreret pleje. Desuden fandt man organisatoriske fordele, bl.a. øget fleksibilitet ved bemandingsproblemer (f.eks. sygdom) og mindre spildtid.
Den specielle viden og kompetence, sygeplejersker har i kraft af deres uddannelse, gør altså en forskel og skal derfor anvendes, så den kommer patienterne til gavn.
Da manglen på sygeplejersker i øjeblikket er udtalt i Danmark, er det påtrængende at sikre en rationel anvendelse af den sparsomme kapital, sygeplejersker udgør, hvis patienterne skal sikres kvalitet i plejen.
Patientforløbet
Sygeplejens Udviklings- og Forskningsudvalg på Amtssygehuset i Gentofte, der har udfærdiget statusdokumentet, har peget på de faser i patientforløbet, som det kræver en sygeplejerskes viden og færdigheder at varetage.
Når udvalget har taget udgangspunkt i patientforløbet og ikke i opgaver, er det for det første, fordi der i forløbet kan identificeres faser, som er mere sårbare og derfor kræver højere kompetence end andre. For det andet er det, fordi alle faggrupper kan kompetenceudvikles til at tage sig af opgaver, mens forløbstankegangen tydeliggør behovet for overblik på basis af et højt og komplekst vidensniveau, som udelukkende kan tilegnes gennem uddannelse.
I figur 1 er disse faser i patientforløbet identificeret og sat i relation til sygeplejeprocessen, som den fremgår af VIPS-modellen.
Relevant servicemål
Den indledende vurdering af patienten og planlægning af forløbet er vigtig for kvaliteten af hele forløbet. Flere undersøgelser har vist, at den indledende datasamling er et svagt punkt i patientforløbet (3,4,5,6), og et nyligt gennemført Cochrane Review (2000) (4), hvori der indgik otte studier med i alt 4.837 patienter,
Side 20
fandt, at den væsentligste faktor for forsinket udskrivning fra sygehus var utilstrækkelig datasamling og for dårlig viden om patienten. Det er derfor en væsentlig indikator for kvalitet, at indlæggelsessamtalen foretages af en person med høj kompetence og danner basis for en dokumenteret og valid plan for behandlings- og plejeforløbet. Flere ser det som en indikator for kvalitet, at denne plan foreligger inden for de første 48 timer (7,8). Det må anses for at være et relevant servicemål, så forventningerne hos patient og pårørende kan afstemmes.
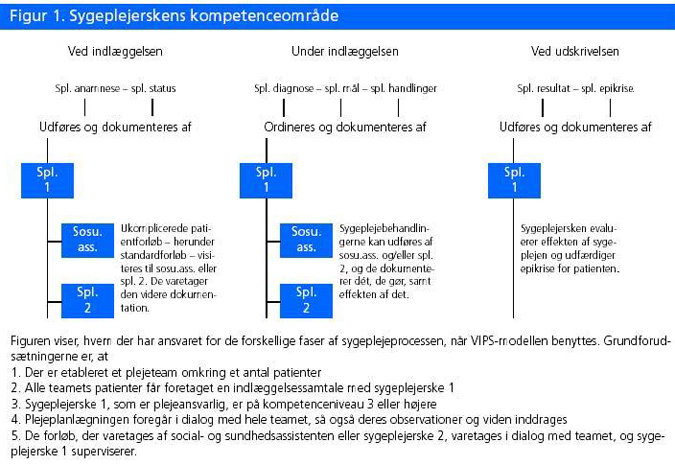
Bruger man VIPS-modellen, dokumenteres indlæggelsessamtalen og den indledende vurdering af patientens tilstand under sygeplejeanamnese og sygeplejestatus. Denne del af forløbet udføres og dokumenteres af en sygeplejerske. I ukomplicerede patientforløb, herunder standardforløb, visiteres patienten herefter til en social- og sundhedsassistent eller en sygeplejerske, som også får ansvar for den videre dokumentation.
Sygeplejerske 1 er plejeansvarlig (PAS), har et højt kompetenceniveau både inden for faget teoretisk og praktisk og inden for afdelingens speciale. Hun har megen patientkontakt. Samtale med og vurdering af patienten er hendes væsentligste arbejdsopgaver. Hun foretager den indledende sygeplejevurdering af patienten, udfærdiger plejeplanen og reviderer den under forløbet. Hun underviser og informerer patient og pårørende, koordinerer andet plejepersonale, forbereder og planlægger udskrivelsen og skriver sygeplejeepikrisen. Når hun har vagt, udfører sygeplejerske 1 direkte sygepleje og fungerer som mentor for sygeplejerske 2.
Er der mange sygeplejersker på samme høje kompetenceniveau, kan man indføre tildelt patientpleje. I enkelte afdelinger vil man finde, at man slet ingen sygeplejersker har på det nødvendige kompetenceniveau. Så bliver det påtrængende nødvendigt at få gang i en målrettet kompetenceudvikling af sygeplejerskerne i afdelingen. Sygeplejerske 2 gennemgår et toårigt kompetenceudviklingsprogram, som skal bringe hende til sygeplejerske 1-niveau. Hendes kompetenceniveau er som udgangspunkt lavt, hun er ny i afdelingen og relativt nyuddannet. Hun varetager direkte omsorgsopgaver og medicingivning foruden de opgaver, programmet indebærer. Gradvist overtager hun den plejeansvarlige funktion for et antal patienter.
Plejeplan
En plejeplan med sygeplejediagnoser, mål og ordination af sygeplejehandlingerne kræver, hvor der er tale om komplekse forløb, et højt videns- og kompetenceniveau. Det gælder for hovedparten af patienter, der bliver indlagt på sygehus, og er altså en opgave for en sygeplejerske. Ved stabile forløb og lettere elektive forløb, hvor sygeplejen udføres efter - og dokumenteres på - standardplejeplaner, kan ansvaret for forløbet efter den indledende vurdering af patienten overgives til en social- og sundhedsassistent. Ved stabile forløb forstår vi et i afdelingen velkendt forløb, hvor der ikke forventes at tilstøde komplikationer,
Side 21
og hvor patientens lidelse er ukompliceret, og der ikke er tale om komplekse plejebehov. En del af opgaverne og sygeplejen i de komplekse forløb kan også udføres af assistenter, men sygeplejersken har ansvaret for plejeforløbet. Det er også sygeplejersken, der skal evaluere effekten af den ordinerede pleje ved fornyet status, dokumentere den og skrive sygeplejeepikrisen.
Arbejdsfordeling
At det overhovedet har været nødvendigt at udfærdige et sådant dokument, skyldes, at der formelt kun eksisterer få regler for arbejdsdelingen mellem faggrupperne i sundhedsvæsenet. Det overlader i udstrakt grad beslutningerne til det lokale og ikke sjældent individuelle niveau. Amtsrådsforeningens publikation om Plejestabsstrukturen er et eksempel på de grænseløse muligheder i kompetenceudvikling (9). Det er imidlertid vigtigt at få defineret, hvor de respektive faggruppers kvalifikationer og kompetencer bedst anvendes, og hvor grænsen går mellem den kompetence, der kan opnås ved erfaring, kurser og oplæring, og den kompetence, det kræver et egentligt uddannelsesforløb at tilegne sig.
En grundantagelse bag statusdokumentet er, at det vil fastholde sygeplejersker, når de får status, kender deres ansvarsområde og får autonomi inden for det. Sygeplejerskerne tilbydes et program, der skal udvikle deres kompetencer og føre til et synligt mål. Målet er at kunne fungere som rollemodel og mesterlærer (sygeplejerske 1) for sygeplejersker med mindre kompetence (sygeplejerske 2) (se boks om Funktionsområder).
Løsning i organiseringen
Dokumentationen af sygeplejen efter VIPS-modellen er indført, støttet og hjulpet på vej gennem en tre år lang indkøringsperiode. Den årlige audit på sygeplejedokumentation viste dog i juni 2002, at sygeplejersker endnu ikke laver fremadrettet dokumentation med plejeplaner, sygeplejediagnoser etc. alle steder, men det går bedre end sidste år. Vi er overbeviste om, at organiseringen af sygeplejen er en forudsætning for, at sygeplejersker kan praktisere sygepleje og dokumentere den på den måde, vi gerne vil have dem til. Den beskrevne model, der tager udgangspunkt i en plejeansvarlig sygeplejerske, er et bud på en sådan organisering. Organisationsmodellen skal ses som en hjælp til at fordele arbejdet på et rationelt grundlag og placere ansvaret, hvor kompetencen er.
| Ordforklaringer | |
|
Ordinationsret Sygeplejersker ordinerer sygepleje. Når sygeplejersker på basis af en vurdering af patientens tilstand formulerer sygeplejediagnoser og skriver en plejeplan, er der tale om en ordination. Plejeplanen skal respekteres af den sygeplejerske, som overtager plejen af patienten. Sygepleje er ikke en privatsag, hvor enhver sygeplejerske gør, som hun selv synes. Plejeplanen udfærdiges i samarbejde med de øvrige i plejeteamet; den samlede viden om patienten inddrages, men den plejeansvarlige sygeplejerske har ansvaret. Der kan ændres i plejeplanen, men først når evalueringen viser, at sygeplejehandlingerne ikke fører til de opstillede mål, eller hvis de af anden grund viser sig ikke at være formålstjenlige. Beslutningen om ændringer ligger hos den plejeansvarlige sygeplejerske. VIPS-modellen VIPS-modellen tegner strukturen for sygeplejedokumentationen. Modellen består af sygeplejeprocessen og et antal søgeord, sygeplejeinformationerne sorteres efter. Faserne i processen er: 1) Sygeplejeanamnese og sygeplejestatus, som udgør vurderingen. 2) Sygeplejediagnose og sygeplejemål, som udarbejdes på grundlag af analyse og syntese af de data, der er indsamlet under vurderingen. 3) Sygeplejehandlinger,som er ordinationen. 4) Sygeplejeresultat. 5) Sygeplejeepikrise. |
Sygeplejediagnoser På Amtssygehuset i Gentofte anvendes PES-modellen (Problem, Etiologi, Symptom) for sygeplejediagnoserne. Sygeplejerskerne kan enten formulere sygeplejediagnoserne selv, eller de kan anvende de standardiserede sygeplejediagnoser, VIPS-konsulenterne har udfærdiget og lagt ud på intranettet. Sygeplejeresultat Sygeplejeresultat er den ændring af patientens status, som ordinationen gerne skulle medføre. Sygeplejeepikrise Sygeplejeepikrise er det udskrivningsnotat, sygeplejersken udfærdiger ved patientens udskrivelse. Epikrisen skrives til den nye afdelings sygeplejersker eller til hjemmesygeplejen samt til patienten, og den skal under alle omstændigheder indgå i patientjournalen. Epikrisen indeholder en beskrivelse af patientens status ved udskrivelsen, af den ydede pleje, af aktive sygeplejediagnoser, hvilke der evt. stadig er aktuelle, og fortsatte plejebehov. Desuden indeholder epikrisen en oversigt over indgåede aftaler. |
Tove Lindhardt er ph.d.-studerende, men var indtil juni 2002 ansat som forsknings- og udviklingssygeplejerske på Københavns Amts Sygehus i Gentofte.
Litteratur
- Socialstyrelsen. The dreamteam. SoS-rapport 1997:1. Stockholm: Socialstyrelsen; 1997.
- Sundhedsstyrelsen. Kompetenceprofil af en sygeplejerske som grundlag for autorisation. København: Sundhedsstyrelsen; 1999.
- Sundhedsministeriet. Den ældre medicinske patient. Rapport. København: Sundhedsministeriet 2001.
- Cochrane Collaboration. Review af undersøgelsesresultater omkring udskrivningsplanlægning. København: Nordic Cochrane Center; 2000.
- Himmelstrup B. Svækket og gammel? Beslutnings- og prioriteringsprocesser i patientforløb set bottom up. Ph.d.-afhandling. Institut for Samfundsvidenskab og Erhvervsøkonomi. Roskilde: Roskilde Universitetscenter 2000.
- Lindhardt T. Det Gode Udskrivningsforløb. Projektrapport. Frederiksborg Amt; 2000.
- Københavns Amts Sygehusvæsen. Rapport. Ældreplan for Københavns Amt. København: Sygehusdirektoratet; 2000.
- Joint Commission on Accreditation Manual for Hospitals. Accreditation of Health Care Organizations. USA. 1996.
- Amtsrådsforeningen. Plejestabsstruktur. København: Amtsrådsforeningen 2000.
