Sygeplejersken
At leve med ondt i huden
Empowerment. Kvinder og mænd har vidt forskellig tilgang til livet som patient med længerevarende psoriasis, viser en mindre undersøgelse. Bl.a. derfor skal undervisning og vejledning til patienterne tilpasses individuelt.
Sygeplejersken 2006 nr. 13, s. 38-41
Af:
Ingelise Randbøll, klinisk sygeplejespecialist,
Charlotte Borg, klinisk sygeplejespecialist

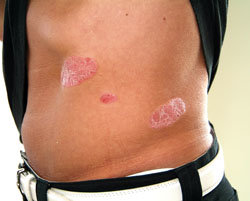 Foto: Kim Darling
Foto: Kim Darling
I dermatologien har vi i de senere år sat mere og mere fokus på patientundervisning og vejledning til patienter med kroniske hudsygdomme.
Såvel de medicinske faggrupper som patienterne fremhæver ofte betydningen af empowerment - at sætte patienten i stand til at udøve kontrol over sin situation - i behandlingen af psoriasis (1,2,3) (se boks 1 og 2).
Det har vist sig at være vigtigt at give patienten med psoriasis mulighed for at kunne tage psykosociale problemer op som et led i at øge patientens mestringsevne (4,5). Patienten bør i den forbindelse have mulighed for en konsultation hos en sygeplejerske med specialviden (6,7,8). Yderligere har en nyere undersøgelse vist, at patienterne mener, at sygeplejespecialister bør deltage i uddannelse af medicinstuderende, når de får undervisning i psoriasis (3).
Psoriasis er en kronisk, inflammatorisk og non-infektiøs hudsygdom. Sygdommen er arveligt betinget og findes hos ca. 2 pct. af befolkningen.
Psoriasisforløbet er uforudsigeligt, sygdommen dukker op i kortere eller længere perioder og kan variere meget i sværhedsgrad og udbredelse.
Sygdommen ses lige hyppigt hos mænd og kvinder. Den starter oftest i 15-30-års-alderen, men ses i alle aldre.
Der findes forskellige former for psoriasis, men mest typisk er psoriasis vulgaris, karakteriseret ved skarpt afgrænsede, højrøde, infiltrerede elementer (plaques), som er dækket af tykke stearinagtige skæl. Elementer kan opstå hvor som helst på kroppen og kan variere fra få pletter på albuer og knæ til, at psoriasis dækker hele kroppen. De hyppigste gener er kløe, smerter, at huden drysser med skæl, og at sygdommen er synlig.
Livskvaliteten afhænger ikke nødvendigvis af psoriasisudbruddets størrelse. For nogle patienter kan få pletter være lige så invaliderende som psoriasis over hele kroppen.
Psoriasis underkendes ofte som socialt invaliderende og psykisk belastende sygdom.
Behandlingstilbuddene er forskelligartede og kan kombineres på mange måder. Nogle af de mest almindelige behandlinger, sygeplejerskerne giver i ambulatoriet, er:
- lysbehandling, hvor patienten får lys i et behandlingssolarium. Behandlingen gives typisk 3 x ugentlig i op til 4-8 uger
- behandlingsbade f.eks. tjærebade, som typisk gives 3 x ugentlig i op til 3-5 uger
- lokal behandling med steroidcremer og okklusionsbehandling
- systemisk behandling som tablet eller injektion
- biologisk behandling, hvor patienten oplæres i injektionsteknik.
Ud over lokal behandling vil patienten modtage undervisning og vejledning i behandling og pleje af huden, forebyggelse og livsstil. Den understøttes med diverse skriftlige patientinformationer. Det er dog i dag svært at sige præcist, hvilken undervisning og vejledning psoriasispatienten modtager, da den foregår usystematisk og afhænger af den enkelte sygeplejerskes kompetence.
Sygeplejerskerne på Dermatologisk afdeling på Bispebjerg Hospital besluttede i 2002 at sammenfatte vores viden om og erfaring med at behandle patienter med psoriasis i en "Guideline til sygeplejersker om behandling, undervisning og vejledning af patienter med psoriasis."
I forbindelse med dette arbejde og på baggrund af erfaringer fra undervisning og vejledning af patienter med atopisk dermatitis begyndte vi at forholde os kritisk til måden at undervise og vejlede på.
Vores guideline var blevet til ud fra et sygeplejeperspektiv, så vi blev nysgerrige efter at finde ud af, hvordan psoriasispatienten mestrer sin sygdom, og hvad han/hun selv oplever som vigtigt i forhold til undervisning og vejledning.
Det er ikke nødvendigvis sikkert, at erfarne dermatologiske sygeplejersker er opmærksomme på, hvad der i situationen er vigtigst for patienten. Enkelte undersøgelser inden for andre områder har vist ringe overensstemmelse imellem sundhedspersonalets og patienternes opfattelse af god sygepleje (9).
Fem tilfældigt udvalgte patienter blev interviewet og spurgt om, hvilke erfaringer de havde i forhold til at leve med en kronisk hudsygdom, og om hvilke behov og ønsker de havde for undervisning og vejledning. Patienterne blev udvalgt i dermatologisk ambulatorium i den tilfældige rækkefølge, som de blev set af en læge, under hensyntagen til at begge køn skulle være repræsenterede blandt interviewpersonerne.
Fem patienters svar skal selvfølgelig tages med det forbehold, at det er et meget lille materiale, og at man derfor skal være forsigtig med at generalisere konklusionerne. Imidlertid er der kommet flere udsagn frem under interviewene, som har overrasket os. Udsagn, som peger på, at vi skal udvikle den fremtidige undervisning og vejledning i retning af en mere individuel og patientstyret indsats.
Psoriasis påvirker mænd og kvinder forskelligt
Vi oplevede stor forskel på de interviewede mænd og kvinder. Kvinderne var meget følelsesmæssigt påvirkede i forhold til "hvordan ser jeg ud," - "er jeg en belastning," "hvad tænker andre."
De gik meget op i behandlingerne/smøringerne, at følge anvisningerne og oplevede det som en stor belastning i dagligdagen. Der blev brugt megen energi på at skjule psoriasispletterne for omgivelserne. Derudover syntes kvinderne, at det var vigtigt med et netværk (familie, hospitalspersonale m.m.) og at kunne tale om problemerne dér.
På spørgsmålet om de følte sig syge, er det interessant, at det for nogle af kvinderne var hyppig kontakt til hospitalet/indlæggelse eller det at skulle tage medicin, der fik dem til at føle sig syge (de kan naturligvis også føle sig syge, når deres psoriasis er slem). Nogle beskrev, at de oplevede at få megen opmærksomhed på grund af deres hudsygdom. De ønskede ikke denne opmærksomhed. De ville bare være almindelige mennesker og ønskede at blive mødt som sådan. De kunne opleve sig selv som ulækre og usoignerede, som noget det ikke var pænt eller rart for andre at kigge på.
De mødte ofte folk, som trak sig, fordi de troede, at tilstanden smittede, fordi den ligner svamp eller ser væmmelig ud. Nogle mødte forståelse og anerkendelse fra deres omgivelser, men ikke alle turde tro på det.
Mændene ønskede ikke at gøre en sag ud af at have psoriasis, de bagatelliserede det og talte ikke meget med andre om det. De brugte langt mindre tid og energi på behandlingen, det handlede mest om at få det overstået. De oplevede ikke på samme måde livet som besværligt.
Mændene adskilte i langt højere grad deres psoriasis fra dem selv som person. De havde ikke et negativt selvbillede og følte sig ikke syge.
De interviewede, både mænd og kvinder, angav alle at være fysisk påvirkede af deres psoriasis, hovedsagelig i form af smerter, skæl og træthed. Det blev overraskende tydeligt gennem interviewene, at smerte i huden fylder meget hos psoriasispatienterne.
Patienten som ekspert
To af de kvindelige interviewpersoner kom ind på dette emne. De vidste en del om sygdommen og behandlingen, og især hvordan det passede ind i deres liv. De havde haft psoriasis i mange år og oplevede sig selv som eksperter. Alligevel oplevede én af kvinderne ikke at blive respekteret.
Hun måtte bruge ekstra energi på at holde fast i eget ønske og mande sig op til at sige fra, når lægen ordinerede en ny behandling.
Kvinderne fortalte, at psoriasis påvirkede deres seksualliv, og én havde opgivet at finde en partner. Det var for svært og for grænseoverskridende.
Mændene kom ikke ind på dette emne. Direkte adspurgt om de ville tage imod et tilbud om at tale om deres seksualliv, svarede tre patienter, at det ønskede de ikke.
Hverdagsliv
Interviewpersonerne reagerede meget forskelligt og havde et meget forskelligt hverdagsliv med psoriasis. Afhængigt af sværhedsgraden af psoriasis havde lidelsen for kvinderne gennemgående stor indflydelse på dagligdagen.
Ud over den følelsesmæssige påvirkning brug-te de meget tid på behandling og ville gerne gøre det korrekt. Det daglige tidsforbrug på behandling var fra en halv til fire timer alt efter sygdommens sværhedsgrad.
Denne tid blev brugt på bad, smøring, makeup og at sætte hår. De sværest ramte følte sig hæmmede i forhold til seksualliv, tøjvalg og tildækning, ikke at kunne have hænderne i vand, ikke at kunne nyde alkohol pga. medicinsk behandling m.m. Svær grad af psoriasis kunne invalidere personens liv.
Fælles for både mænd og kvinder var, at de alle havde dage eller perioder, hvor de ikke behandlede sig.
At behandle/smøre sig bliver langtfra altid gjort efter vores anvisninger, der bliver holdt smørefridag, der bliver sprunget over, man orker ikke og lader psoriasis være psoriasis i kortere eller længere perioder.
Ønsker til information, undervisning og vejledning
Erfaringer og oplevelser med information, undervisning og vejledning var præget af, at de interviewede har haft psoriasis imellem 10 og 35 år. Dvs. at de havde en del erfaring at henvise til, og flere syntes ikke, at de havde brug for undervisning nu.
Når vi ser på patienternes ønsker og behov, var de meget forskellige både i form og indhold.
Fire ud af de fem interviewede mente nok, at gruppeundervisning kunne være en mulighed, men direkte adspurgt ville de ikke deltage, hvis tilbuddet var der. En patient var positiv over for gruppeundervisning, hvis den handlede om sygdommen, hvad der sker i huden og de mest almindelige behandlinger, og hvad der er belæg for.
Som svar på, hvad gruppeundervisning kunne indeholde, havde de interviewede følgende forslag:
-
Der skulle være fokus på emnerne og ikke på patienten
-
Emnerne skulle være konkrete, f.eks. sygdommen psoriasis, hvad sker der i huden, behandlingstilbud, hvordan bruge cremer, nedtrapning af hormoncremer, nye behandlingsformer, ny forskning.
Alle interviewpersonerne mente, at individuel undervisning og vejledning var en rigtig god idé. Her var det vigtigt, at der blev givet tid til, at informationerne blev givet ordentligt, og til at lytte og forstå, hvad der lige nu fyldte i forhold til sygdommen. Det var vigtigt, at informationerne blev fulgt op af praktisk demonstration
Flere udtalte, at de foretrak vejledning af en sygeplejerske, bl.a. fordi der var mere tid, og fordi det kunne foregå under behandlingen.
De interviewede havde forskellige erfaringer og meninger om at blive informeret og vejledt af en læge. En patient oplevede, at han ingen information modtog fra lægen, medmindre han havde noget specielt at spørge lægen om. Flere patienter oplevede ikke at have modtaget skriftlig information af lægen.
Mundtlig information blev af de fleste patienter opfattet som en god ting, idet der kommer flere nuancer med, men mundtlig information kan ikke stå alene. Det bør følges op med skriftligt materiale. En patient udtalte, at det var vigtigt, at mundtlig information gives af den samme person. En enkelt patient fortalte overraskende, at han ikke kunne læse, og derfor ikke kunne bruge den skriftlige information, som han havde fået udleveret.
Flere af de interviewede benyttede sig af internettet, hvor de bl.a. hentede oplysninger om nye behandlinger på forskellige web-adresser som Psoriasisforeningen og Netdoktor. Men oplysningerne kunne ikke stå alene.
Lægemiddelkatalog og lærebøger blev nævnt som ringe kilder til information, men video blev nævnt som en mulighed.
Patienternes behov for konkret viden og information var ikke så stort, som vi havde forventet. De ønskede viden om nyeste behandlingsformer samt leveregler, dvs. noget de selv kunne gøre.
I behovet for information skelnede interviewpersonerne imellem, om psoriasis-sygdommen er nydiagnosticeret, eller om man har haft hudsygdommen i mange år.
For de nydiagnosticerede er det vigtigt at få en forståelse for, at psoriasis er en kronisk hudsygdom, at sygdommen ikke kan helbredes, men at det er muligt at leve et normalt liv, og at der er mange andre, der har den samme hudsygdom. Det er også vigtigt at få hjælp til at tackle vanskelige situationer, f.eks. hvis folk tror, at sygdommen smitter og derfor trækker sig.
Derudover ønsker patienterne fakta, som f.eks. hvad psoriasis er, hvad årsagen til sygdommen er, hvilke behandlingsmuligheder der findes, cremer og bivirkninger, oplæring i behandlingerne.
En af patienterne gør opmærksom på, at når man får et nyt udbrud, er det vigtigt, at der bliver taget hånd om det, som var det første gang (årsag til udbrud, hjælp til behandling osv.).
Større forståelse
Interviewene har givet os en større indsigt i den enkelte psoriasispatients liv og dermed en større forståelse af, hvad det er for et menneske, vi har foran os. En forståelse, som vi ser som en nødvendighed for at give en god sygepleje. F.eks. er vores nuværende sygepleje overvejende centreret omkring at vurdere huden og graden af psoriasis.
I interviewene kom adskillige oplysninger frem, som var overraskende selv for os som specialister på området.
Interviewpersonerne understregede for os, at smerter i huden kan være et stort problem. Det er et problemområde, der skal fokuseres mere på for at kunne hjælpe patienten bedst muligt.
Interviewene viste, hvor stor en forskel der er imellem mænd og kvinder i deres tilgang til det at leve med psoriasis. I det hele taget illustrerede interviewene forskelligheden i patienternes liv, hvordan de agerer med sygdommen, og hvilke problemer de har. En forskellighed, som vi skal have for øje i undervisning og vejledning (se boks 3).
10 gode råd fra patienten til sygeplejersken og lægen om psoriasis og undervisning:
- Valgfrihed mellem forskellige undervisnings- og vejledningsformer (individuel/gruppe, mundtlig/skriftlig/video)
- Tilbud fra sygeplejerskerne om individuel undervisning og vejledning og mulighed for at få demonstreret behandlingen i praksis
- Oplysning om, hvilke emner sygeplejersken kan vejlede i
- Lægen skal give sig god tid til at informere om diagnose og behandling
- I mødet med flere sygeplejersker er det vigtigt, at de siger det samme
- Mundtlig information og vejledning bør følges op af skriftlig information
- Hjælp og støtte til selv at have kontrol over sin sygdom
- Mulighed for at kunne opsøge sygeplejersken ved behov, f.eks. via telefonrådgivning
- Hjemmebesøg for at undgå sygeliggørelse
- Information om nyeste behandlingsformer.
De fleste af interviewpersonerne foretrækker individuel vejledning frem for gruppeseancer. I litteraturen har undervisning og vejledning af psoriasispatienter i selvhjælpsgrupper været anbefalet (2,10). Imidlertid har det ikke været beskrevet, hvorvidt disse strategier er baseret på en kortlægning af patienternes egne formulerede interesser. Resultaterne fra vores lille undersøgelse understøtter ikke, at vejledningen til patienter med længerevarende psoriasis bedst foregår gruppevis. Ønsker om og behov for undervisning og vejledning er meget individuelle.
Interviewene bekræftede vores fornemmelse af, at patienterne langtfra altid behandler sig efter vore anvisninger. Det kan yderligere være et argument for, at undervisning og vejledning bedst foregår individuelt, så sygeplejersken sammen med patienten kan udforske årsagerne og dermed kan være med til at støtte og guide patienten til empowerment.
Overordnet bekræfter vore resultater vigtigheden af at møde mennesket med psoriasis som ekspert i sit eget liv. Dette er i tråd med begrebet "Guidet Egenbeslutning," som betegner en samarbejdsmodel imellem sygeplejerske og patient til brug for undervisning og vejledning af patienter med kroniske lidelser (11). Det er en stor udfordring for sygeplejersken at finde ud af, hvilken person hun står over for, og hvilke behov personen har for undervisning og vejledning. Kort sagt: At tage udgangspunkt i patienten og ikke først og fremmest i sin egen viden.
Ingelise Randbøll er klinisk sygeplejespecialist på Dermatologisk ambulatorium, D40, Bispebjerg Hospital.
Charlotte Borg var ansat som klinisk sygeplejespecialist på Dermatologisk afdeling på Bispebjerg Hospital, da undersøgelsen blev udført. Hun arbejder nu på børnepsykiatrisk afdeling på Bispebjerg Hospital.
Litteratur
- Hanifin JM, Tofte SJ. Patient education in the long-term management of atopic dermatitis. Dermatol Nurs 1999; 11(4), 284-89.
- Faber EM, Alto P. Total care of psoriasis. Cutis 2000; 5, 318.
- Alahlafi A, Burge S.What should medical students know about psoriasis. BMJ 2005; 330, 633-36.
- Kirkevold M. Toward a practice theory of caring for patients with chronic skin disease. Sch Inq Nurs Pract 1993; 7(1), 37-57.
- Ginsburg IH. Coping with psoriasis: A guide for counseling patients. Cutis 1996; 57, 323-25.
- Watts J. Update: Psoriasis. Prof Nurse 1999; 14(9), 623-26.
- Gradwell C, Thomas KS, English JSC, William HC: A randomised con-trolled trial of nurse follow-up clinics. Br J Dermatol 2002;147(3), 513-17.
- Riddoch C. The benefits of switching to nurse-led management of patients with psoriasis. Prof Nurse 2005; 20(5), 38-40.
- Ahlström G, Hansson B. A model for supporting the patient's coping with illness. Vard Nord Utveckl Forsk 2000; 57(20), 34-38.
- Faber EM, Nall L. The office visit and the self-help concept in treating the patient with psoriasis. Cutis 1993; 51, 236-40.
- Zoffmann Knudsen V. Guidet egenbeslutning. Foredrag på Landskursus for Dermatologiske Sygeplejersker 2005.
