Sygeplejersken
Inddrag etniske minoriteters sundhedsopfattelse i vejledningen
Artiklen henvender sig til alle sygeplejersker. Hovedbudskabet er, at der er behov for langt større viden om etniske minoriteters kulturelle baggrund og sundheds- og sygdomsopfattelser. I artiklen, der udspringer af et bachelorprojekt fra 2006, identificeres vigtige elementer i forhold til sygeplejen til patienter med muslimsk baggrund.
Sygeplejersken 2007 nr. 20, s. 46-49
Af:
Katrine Rutkær, sygeplejerske


Patienter med anden etnisk baggrund end dansk bliver ofte betragtet som demotiverede og ressourcekrævende. De bliver hyppigt genindlagt, fordi de ikke efterlever vejledning og behandlingstiltag (1,2,3).
Et vigtigt element i denne problematik er, at sygeplejersker mangler redskaber til at forstå patientens udgangspunkt (4). Det er et grundlæggende problem, der kalder på en løsning.
Der er et boom i indlæggelser af patienter med anden etnisk baggrund end dansk i Danmark ifølge de seneste undersøgelser fra Sundhedsstyrelsen.
Denne patientgruppe er procentuelt højere repræsenteret ved flere livsstilssygdomme end danskere, såsom luftvejssygdomme, hjerte-kar-sygdomme, type 2-diabetes og muskel- og skeletlidelser (figur 1 nedenfor).
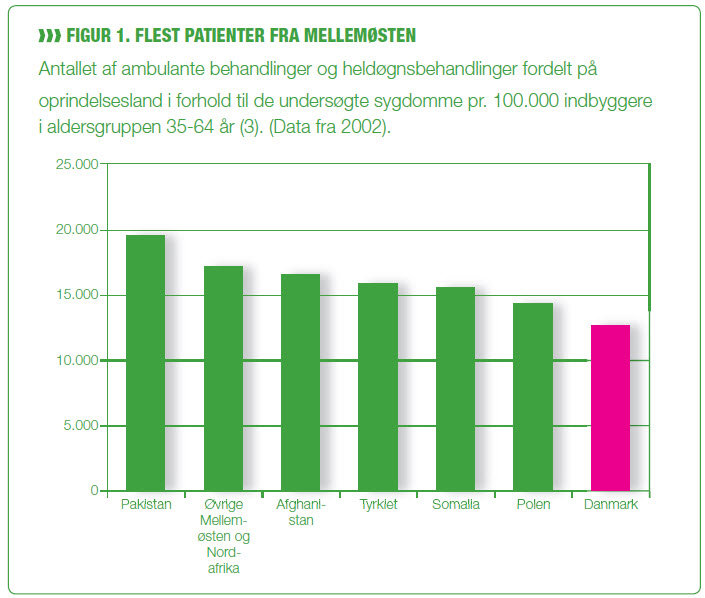
Patienterne er også karakteriseret ved en betydelig grad af non compliance, som viser sig gennem gentagne hospitalsindlæggelser, hvilket dels er en belastning for patienterne, dels har store økonomiske omkostninger for samfundet (2,3). Ofte har patienterne utilstrækkelig viden om, hvordan kroppen fungerer, og de har et uhensigtsmæssigt forhold til kost og motion. Derfor kan man frygte de sundhedsmæssige konsekvenser, ligesom usunde livsstilsvaner kan videreføres til næste generation.
Nogle af de udfordringer, vi står over for i denne sammenhæng, bunder i forskellig kulturel baggrund samt forskellige sundheds- og sygdomsopfattelser. Hvis sygeplejersker ikke har den nødvendige viden til at takle denne problematik, bringes de i en situation, hvor de er nødsaget til at yde en sygepleje uden at kunne medtænke patientens kulturelle udgangspunkt. Ifølge sygeplejeteoretikeren Madeleine Leininger har patienten krav på at blive mødt ud fra sit eget kulturelle ståsted. Hvis ikke vi målrettet møder patienten på denne måde, vil risikoen være, at patientens tilstand ikke forbedres, men måske tværtimod forværres, hvilket netop er det billede, der tegner sig i dag gennem non compliance og hyppige indlæggelser. Men når vi skal tage udgangspunkt i relevante aspekter hos patienten, kræver det ifølge Madeleine Leininger, at vi må have en grundlæggende viden om andre kulturer (5). Vi må med andre ord prioritere at få viden om forskellige kulturer for herved at reducere den kulturelle forståelseskløft. Når talen er på kultur, skal vi gøre os klart, at dette begreb i sig selv er meget komplekst. Det omfatter bl.a. menneskers trosretning, viden, moral og færdigheder tilegnet som medlem af et samfund. Kulturen overføres desuden i en vis grad fra generation til generation, ligesom den er foranderlig. Vi må derfor være varsomme med, hvordan vi forstår og anvender begrebet kultur, da alle mennesker agerer som enkeltpersoner med specifikke værdier og regler, som bevirker, at kun det enkelte menneske kender sin egen kultur til bunds. Derfor er det afgørende, at vi er bevidste om altid at imødekomme selve mennesket og ikke dets kulturkreds. Derigennem kan vi have en fordomsfri og åben tilgang til hver enkelt patient (6).
Flere livsstilssygdomme
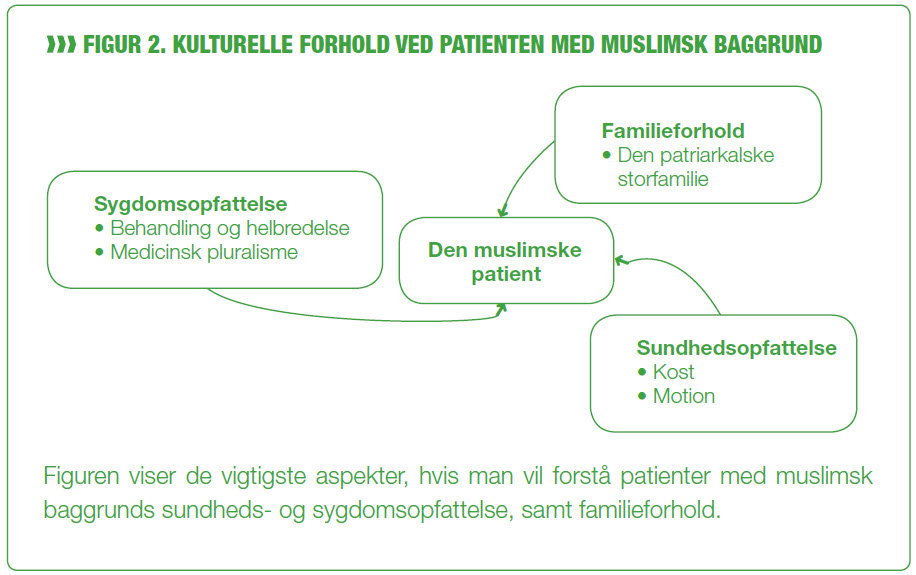
Patienter med muslimsk baggrund er overrepræsenteret ved flere livsstilssygdomme (figur 1). Islam er den næststørste religion i Danmark med 140.000 muslimer. Ca. 50.000 kommer fra Tyrkiet og ca. 18.000 fra Pakistan (7). Tre vigtige aspekter spiller ind, når man skal forklare, hvorfor nogle patientgrupper er overrepræsenteret ved livsstilssygdomme, nemlig sundhedsopfattelse, sygdomsopfattelse og familieforhold (figur 2).
Ifølge antropolog Thomas Hylland Eriksen findes der fire medicinske systemer i verden, der opdeles i: biomedicin, ayurvedisk medicin, kinesisk medicin og unanimedicin. Groft opdelt hører Vesten under biomedicinen, hinduerne under ayurvedisk medicin, kineserne under kinesisk medicin og muslimerne under unanimedicinen (se boks 1). Ligesom kultur er et komplekst begreb, må man også her være opmærksom på, at man ikke kan kategorisere så store befolkningsgrupper inden for disse generelle rammer, og at der er flydende overgange mellem befolkningsgrupper og medicinske systemer (6).
Unanimedicinen
Grækenland, Tyrkiet, Iran, Afghanistan, Pakistan, Indien, Malaysia, dele af
Indonesien, Latinamerika, langs den afrikanske Middelhavskyst og til Spanien.
Ayurvedisk medicin
Indien, Nepal, Sri Lanka og dele af Pakistan.
Kinesisk medicin
Kina, Korea, Japan, Thailand, Vietnam og de omkringliggende områder
Biomedicinen
Er nået til de fleste lande, men bliver flere steder brugt på niveau med de andre systemer og derved ikke som den eneste måde at behandle sygdom på.
Kilde: Fødevarestyrelsen. Maden hos indvandrere og flygtninge i Danmark. 1. udgave. 1. oplag. Fødevaredirektoratet; 2002.
Skitseringen af en bestemt patientgruppe er således i risiko for stereotypisering og mulige faldgruber. I relation til muslimer, som denne artikel handler om, er det vigtigt at være opmærksom på, at mange muslimer i Danmark har overtaget elementer af en vestlig kultur og livsstil, samtidig med at de holder fast i elementer af deres egen kulturelle baggrund.
Tegn på velstand
Ser vi i første omgang på muslimers sundhedsopfattelse, anerkender mange ikke vigtigheden af at motionere og spise ernæringsmæssigt sundt, men tillægger disse faktorer en anden betydning. Muslimers kost indeholder generelt mange sunde produkter, men samtidig har de et uhensigtsmæssigt stort forbrug af madolie. Det skyldes, at mange ikke er klar over, hvad der er sundt og usundt, ligesom at fedt- og sukkerholdig mad anses som værende et tegn på velstand. Derfor har det også betydning rent socialt, hvor man viser, at man ikke er nærig, hvis man bruger meget olie i madlavningen. Hvad angår motion, er det at bevæge sig ofte forbundet med fattigdom i hjemlandet, hvor det står i forbindelse med hårdt fysisk arbejde og lange gåafstande. Det er i stedet prestigefyldt at køre i bil (7).
Derfor må vi være opmærksomme på muslimers kost- og motionsvaner, når disse er symptomer på en uhensigtsmæssig livsstil. Vi må i vores vejledning forklare, hvordan kost og motion bliver opfattet i Vesten, og at overvægt ikke er et udtryk for sundhed og velstand, snarere tværtimod.
Livsstilssygdomme ses som ufarlige
Muslimers sygdomsopfattelse har afgørende betydning for problemstillingen med den høje prævalens på livsstilssygdomme og den tilhørende non compliance. Mange muslimer opfatter ikke disse livsstilssygdomme som farlige, idet de er usynlige. Herved menes der, at sygdommene ikke nødvendigvis kan ses, lugtes eller føles, hvilket er afgørende for at kunne påtage sig patientrollen. Da flere af disse livsstilssygdomme desuden er kroniske, skal man yderligere være opmærksom på, at mange muslimer ikke anvender klassificeringen kronisk og ikke kronisk sygdom. Mange tror, at alle sygdomme kan behandles og helbredes (6,8).
Derudover er tilgangen til sygdom ofte en medicinsk pluralistisk tilgang, hvor man henvender sig til mange forskellige behandlingssteder. Det være sig f.eks. familie, traditionelle behandlere, hakimen og den biomedicinske læge. De traditionelle behandlere er kloge mænd og koner, og hakimen er en professionel, som behandler sygdomme med plantemedicin og ernæringsråd i forhold til kroppens balance. I unanimedicinen, som muslimerne hører under, er det centrale, at kroppen er i balance. Her spiller det enkelte individs temperament, alder og køn samt kroppens fire væsker blod, slim, gul og sort galde en vigtig rolle.
Disse fire kropsvæsker er i forskelligt omfang forbundet med varme, kulde, fugtighed og tørhed. Hvis man bliver syg, er det tegn på ubalance mellem disse forhold, hvor sygdomme og andre tilstande desuden klassificeres som varme eller kolde. Denne ubalance kan så genoprettes gennem urtemedicin samt afbalancering af kosten, da også madvarer kan besidde varme eller kolde egenskaber (9,10).
Rådgivning i direkte termer
Ovenstående eksempler på sygdomsopfattelse må vi derfor være opmærksomme på, når vi møder muslimske patienter, som udviser non compliance i forhold til deres sygdom. I disse tilfælde er det ikke nok at vejlede patienten om korrekt livsstil endnu en gang. Man må i stedet aktivt søge viden om deres oplevelse af sundhed og sygdom og om deres sundhedsadfærd generelt.
Hvis patienten med en livsstilssygdom ikke ser sig selv som syg, må vi som sundhedspersonale med den biomedicinske tilgang fortælle patienten, hvordan vi opfatter sygdommen og de mulige konsekvenser ved en uændret livsstil. Det kan med fordel formuleres i direkte termer, så budskabets alvor bliver tydelig for patienten (8).
Hvis patienten derimod har en forståelse af at være syg, men stadig udviser non compliance i forhold til sin sygdom, er det relevant at spørge til, hvordan pågældende lever med sin sygdom. Det kan være, at patienten selv mener at mestre sin sygdom, men med midler, som vi i vores sundhedsvæsen ikke tilbyder, her med tanke på den medicinske pluralisme. På den måde kan vi få en dybere indsigt i årsagsforholdene vedrørende patientens adfærd, som kan medvirke til at give os den viden, vi behøver, for at kunne undervise patienten og give den nødvendige behandling. Herved kan der måske endda opnås en behandling, som tilgodeser flere forskellige behandlingsmetoder.
Familien må inddrages
Det er væsentligt at medtænke den muslimske patients familieforhold, der ofte har grundlag i den patriarkalske storfamilie, der er hierarkisk opbygget med alder og køn i fokus, og hvor hver person har sin rolle i familien. Manden er højt placeret i hierarkiet og står primært for de opgaver, der er uden for hjemmet. Kvinden er lavere placeret i hierarkiet og står for opgaverne i hjemmet. Ydermere er den patriarkalske storfamilie meget forbundet, og alle betydelige beslutninger vedrørende et familiemedlem går igennem dette familiehierarki. Det er derfor vigtigt, at sygeplejersken inddrager vigtige familiemedlemmer i sygeplejen. Det vil sige, at undervisning og vejledning også rettes mod familien og ikke kun patienten, idet dette optimerer muligheden for livsstilsændring. Kvinden vil ikke ændre adfærd, hvis ikke ægtemanden mener, at det er relevant, ligesom manden ikke vil ændre kostvaner, hvis ikke vi underviser kvinden i sund ernæring. Ved at inddrage andre familiemedlemmer øges chancerne desuden for, at patienten fastholder livsstilsændringerne, ligesom det kan have en forebyggende effekt i forhold til de øvrige familiemedlemmer (6,11).
Begrænset viden
Det er vigtigt at have den fornødne viden for at kunne møde patienter med anden etnisk baggrund end dansk med respekt og forståelse. Hvilket dog er lettere sagt end gjort. I dag har vi nemlig en meget begrænset mængde tilgængelig viden samlet. Det skyldes, at patienter med anden etnisk baggrund tilhører en stor gruppe patienter med forskellig kulturel baggrund, og der opstår faldgruber ved blot at se dem som en samlet gruppe. I udvikling af viden inden for dette område må man derfor rette fokus mod én specifik etnisk minoritetsgruppe. Dette er Center for Folkesundhed også opmærksom på. Centeret har i april 2007 indledt en landsdækkende undersøgelse om etniske minoriteters sundhed, sygdom og livsstil, som netop skal være med til at klargøre forskelle mellem de etniske grupper. (Rapporten forventes færdig ultimo 2007).
Brug for kvalitetsudvikling
Den eksisterende mangel på viden medfører, at den enkelte sygeplejerske står over for en stor opgave, som ikke kan løses alene. Den svære situation behøver anerkendelse, og ansvaret for forbedringer må gøres til et fælles fagligt og ledelsesmæssigt anliggende frem for at betragte det som et personligt problem for den enkelte professionelle. Der er brug for kvalitetsudvikling inden for området, således at både patient og sygeplejerske oplever nogle bedre rammer at mødes og samarbejde inden for.
I den sammenhæng er det vigtigt at gøre opmærksom på det trods alt tilgængelige materiale, så den eksisterende viden udbredes og alle kan få glæde af den, herunder sygeplejersker (se f.eks. boks 2).
På Bispebjerg Hospital er der lavet et projekt rettet specifikt mod pakistanere med sygdommen diabetes type 2. Ud fra projektet er der udviklet undervisningsmateriale til brug for sundhedspersonalet, en vejledning til den pakistanske patient og dennes pårørende, samt en planchebog til at understøtte undervisningen.
Projektet blev muligt gennem et samarbejde med en dansk læge med pakistansk baggrund, som kunne fremhæve, hvad der var essentielt ved den pakistanske kultur. Materialet er nu implementeret som et undervisningstilbud i diabetesambulatoriet til denne befolkningsgruppe.
Undervisningsprogrammet "Et kulturelt afstemt undervisningsprogram for pakistanske patienter med type 2-diabetes" (12) kan rekvireres gratis ved henvendelse til Bispebjerg Hospitals uddannelsesafdeling, telefon 3531 2925.
Et andet tiltag kunne være, at man på sin afdeling etablerede en nøglepersonfunktion med fokus på patienter med anden etnisk baggrund. Nøglepersonens ansvar kunne være at akkumulere og opdatere viden inden for patientgruppen, strukturere og videregive relevant viden til kollegaer, udarbejde vejledninger etc.
Alt i alt er der meget, der tyder på, at man kan få reduceret både antal og varighed af indlæggelser af patienter med anden etnisk baggrund, når man møder patienterne ud fra deres kulturelle virkelighed.
Katrine Rutkær er ansat som sygeplejerske på Pædiatrisk afdeling på Rigshospitalet.
Litteratur
- Troelsen M. Indvandrere er en belastning. Sygeplejersken 2006;2:18-20.
- Folmann N, Jørgensen T. Etniske minoriteter - sygdom og brug af sundhedsvæsenet: et registerstudie. København: Sundhedsstyrelsen; 2006.
- Sundhedsstyrelsen. Etniske minoriteters sundhed og sygelighed - opgørelse af behandlingsrater (2002) blandt indvandrere. København: Sundhedsstyrelsen; 2005.
- Kristensen N. Sundhedspersonale ved for lidt om indvandrere. Sygeplejersken 2001;44:5.
- Leininger M. Culture care diversity and universality: a theory of nursing. New York: National League for Nursing Press; 1991.
- Eriksen T, Sørheim T. Kulturforskelle - kulturmøder i praksis. 2. udgave. København: Munksgaard; 2005.
- Fagligt Selskab for Diabetessygeplejersker. Muslimer i Danmark. Dansk Sygeplejeråd. Juli 2005. Tilgængelig via www.dsr.dk > Faglige selskaber > diabetessygeplejersker
- Borrild L, Musaus L. Sygepleje til mennesker med diabetes. 1. udgave. 1. oplag. København: Munksgaard; 2001.
- Andersen J, Jensen A. Etniske minoriteter - kulturmøder i sundhedsvæsenet. 1. udgave. 1. oplag. København: Munksgaard; 2001.
- Fødevarestyrelsen. Maden hos indvandrere og flygtninge i Danmark. 1. udgave. 1. oplag. Fødevaredirektoratet; 2002.
- Jensen T, Rothstein M. Etikken og religionerne. 1. udgave. 1. oplag. Aschehoug Dansk Forlag; 1998.
- Petersen J et al. Et kulturelt afstemt undervisningsprogram for pakistanske patienter med type 2-diabetes. H:S Bispebjerg hospital og Diabetesforeningen; 1999.
Rutkær K. Involve ethnic minorities' perception of health in guidelines. Sygeplejersken 2007;(20):46-9.
Patients of non-Danish origin are more heavily represented in the statistics than ethnic Danes when it comes to several lifestyle diseases. This applies to respiratory diseases, cardiovascular disease, type 2 diabetes and muscular-skeletal complaints. Patients are also characterised by a considerable degree of non-compliance and frequent hospitalisation, which is a strain on the patients as well as being socio-economically costly.
The article, derived from a 2006 bachelor project, presents selected elements of Muslim patients' cultural backgrounds and their perception of health and sickness, and the consequences for the nursing of Muslims. This must be based around a Muslim patient's specific experience of health and sickness and existing health behaviour.
Key words: Understanding culture, health and sickness perceptions, Muslims, quality development.
