Sygeplejersken
Væskeinfusion til døende kræftpatienter
Artiklens målgruppe er sygeplejersker med interesse for evidensbaseret sygepleje og sygeplejersker, der plejer døende kræftpatienter. Artiklen præsenterer dels metoden bag det at udarbejde en evidensbaseret klinisk retningslinje og dels den eksisterende evidens inden for væskeinfusion til døende kræftpatienter. Første del af artiklen gennemgår metoden, mens den sidste del har fokus på evidensen og anbefalinger for klinisk praksis. De to dele af artiklen kan eventuelt læses uafhængigt af hinanden.
Sygeplejersken 2008 nr. 25, s. 56-63
Af:
Jannie Christina Frølund, sygeplejerske, cand.cur.

Læs artiklen som PDF - gå til side 56
- får indblik i metoden bag udvikling af evidensbaserede kliniske retningslinjer
- kan gøre rede for indikationerne for opstart af væskeinfusion til døende kræftpatienter indlagt på sygehus
- kan gøre rede for de risici, der kan være forbundet med væskeinfusion
- kan gøre rede for den fornødne information til patient og pårørende og de spørgsmål, der som minimum skal afklares i forhold til patientens værdier, inden beslutningen om opstart af væskeinfusion træffes.
Der er i dag en tendens til, at væskeinfusion til døende indlagte kræftpatienter bliver givet som rutine. Set ud fra en sygeplejefaglig og etisk synsvinkel er det problematisk, idet væskeinfusion kan have uhensigtsmæssige fysiske, psykiske, sociale og åndelige konsekvenser for patienten (1).
Praksis på området er tillige meget forskelligartet. I hospitalsverdenen får næsten 100 pct. væskeinfusion i den sidste tid, mens patienter indlagt på hospice næsten aldrig får det (2). Det sker på trods af, at Sundhedsstyrelsen har anvist anbefalinger vedrørende væskeinfusion til døende (3).
Der ses således en forskel mellem de anbefalinger og den evidens, der findes, og den pleje og behandling, patienterne tilbydes, hvilket muligvis kan tilskrives de overraskende få systematiske evalueringer af den foreliggende evidens, der findes på området (4,5,6). En evidensbaseret klinisk retningslinje, hvor der er indsamlet, sorteret, kritisk evalueret og sammenfattet udviklings- og forskningsresultater inden for et veldefineret område, kan derfor være en væsentlig hjælp til fremskaffelse af evidens, der kan anvendes som retningsgivende for klinisk praksis (7).
Den ofte varierende pleje og behandling i forhold til væskeinfusion til døende kræftpatienter danner således afsæt for og begrunder artiklens aktualitet. Kort kan artiklens formål sammenfattes som et ønske om at udarbejde en evidensbaseret klinisk retningslinje, der kan være med til at styrke beslutningsgrundlaget i klinisk praksis i forhold til væskeinfusion til døende kræftpatienter.
Litteratursøgningen
Metoden, der anvendes til udarbejdelse af evidensbaserede kliniske retningslinjer, bygger på en systematisk litteraturgennemgang, hvor formålet er at sammenfatte og kritisk vurdere de tilgængelige studier på området. Derfor vælges at inddrage "Vejledning i udarbejdelse af referenceprogrammer" (7), da der her beskrives en metode, som kan anvendes til at søge og vurdere relevant litteratur inden for sundhedsvidenskab. Vejledningen er udarbejdet af Sekretariatet for Referenceprogrammer, SfR, og er samtidig inspireret af det skotske sekretariat for referenceprogrammer, "The Scottish Intercollegiate Guidelines Network - SIGN" (8), hvorfor den også inddrages. Desuden inddrages supplerende litteratur omhandlende systematiske litteraturgennemgange for derved at få en større forståelse for metodens anvendelse i praksis.
Den omtalte metode kan i hovedtræk inddeles i fire faser:
- Identificering af litteraturen ud fra en eksplicit søgestrategi
- Udvælgelse af litteratur ud fra definerede inklusions- og eksklusionskriterier
- Evaluering ud fra pålidelige metodiske standarder
- Udarbejdelse af anbefalinger (7).
I de følgende afsnit præsenteres artiklens metode og materiale gennem de fire ovenstående faser.
Identificering ud fra søgestrategi
I fase 1, der omhandler identifikation af litteratur, udarbejdedes en søgestrategi. Det er her vigtigt, at litteratursøgningen er grundig og dækkende for derved at minimere bias. Ved bias menes systematiske fejl i forskningsdesign, metode og gennemførelse af studiet, hvilket kan føre til en over- eller undervurdering af interventionens effekt (9).
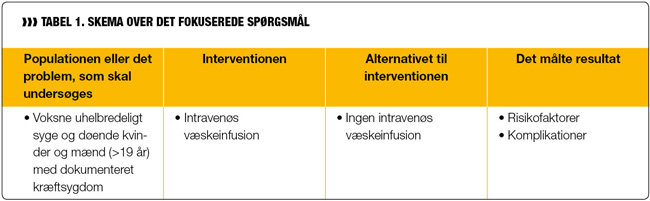
Ydermere er det vigtigt at afgrænse, hvilke specifikke områder der skal belyses. Derfor formuleres en problemstilling i et såkaldt "fokuseret spørgsmål", der anvendes som basis for litteratursøgningen. Jo mere præcist og veldefineret det fokuserede spørgsmål er, jo mere præcis bliver søgningen. Med udgangspunkt i denne artikels formål struktureres søgestrategien på baggrund af følgende fokuserede spørgsmål:
"Hvilken effekt har intravenøs væskeinfusion sammenlignet med ingen intravenøs væskeinfusion i forhold til risikofaktorer og komplikationer hos voksne (>19 år) døende kræftpatienter?"
Se endvidere tabel 1 herover for skematisk oversigt over det fokuserede spørgsmål. Ved at sætte de enkelte elementer af det fokuserede spørgsmål ind i et skema gives et større overblik, hvilket ligeledes er med til at anskueliggøre kriterierne for søgningen (10).
Udvælgelse af litteratur ud fra kriterier
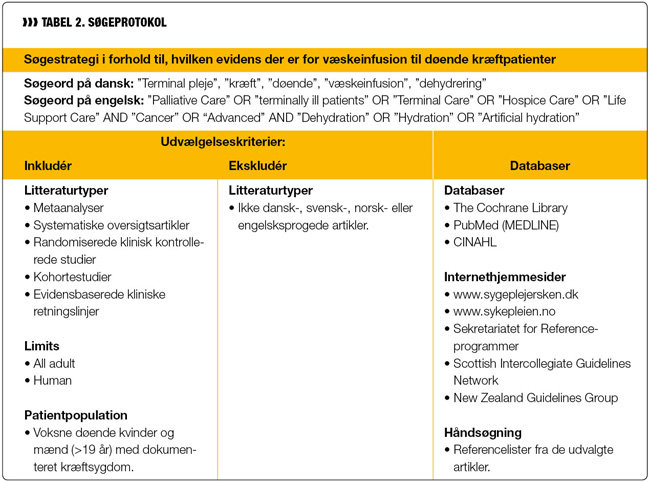
Fase 2 omhandler udvælgelse af litteratur ud fra definerede inklusions- og eksklusionskriterier for derved at kunne besvare det fokuserede spørgsmål (7). Herved kan der opnås et mere præcist og antalsmæssigt overskueligt søgeresultat, da mange af kriterierne kan indgå i søgestrategien. Den mest effektive litteratursøgning foregår gennem elektroniske databaser, hvor det som minimum kræves, at søgningen dækker The Cochrane Library, PubMed (MEDLINE), Embase og samtidig også mere specifikke databaser alt afhængigt af emne. Søgninger i databaser skal baseres på en detaljeret søgestrategi, hvor der redegøres for, hvorledes søgningen er foregået, hvilke søgeord der er benyttet, og hvordan de skal kombineres (7,8).
I forbindelse med søgningen defineres således søgeord, der er fremkommet via søgning i MeSH/Tesaurus. At bruge MeSH-termen via tesaurussøgning er den mest præcise måde at gennemføre en søgning på, da denne indeksering af søgeord garanterer, at søgningen vil identificere flest mulige relevante studier uden samtidig at identificere irrelevante studier. En anden metode til definering af søgeord er at bruge de emneord, de enkelte studier er tildelt ved registrering i databaserne (11).
Forskellige kliniske spørgsmål kræver evidens fra forskellige forskningsdesign. Med andre ord afhænger designet af det spørgsmål, som stilles. Det fokuserede spørgsmål, som er beskrevet tidligere, kan bedst besvares ved studier, der er designet til at evaluere effekten af intravenøs væskeinfusion til døende kræftpatienter, hvortil kvantitative studier er bedst egnede (7). Søgestrategien skal endvidere være tilstrækkeligt dækkende og samtidig fokusere på de studier, der har den højeste grad af videnskabelig evidens. Derfor vælges primært at inkludere metaanalyser, systematiske oversigtsartikler, randomiserede klinisk kontrollerede studier, kohortestudier og evidensbaserede kliniske retningslinjer. Desuden vælges at udelukke den kliniske erfaring, vel vidende at den også kan indeholde værdier. Ved inddragelse af kliniske erfaringer kunne der utvivlsomt være kommet en bredere viden frem, men dog stadig langtfra evidensbaseret, da der inden for det palliative område så godt som ingen effektmåling finder sted (12).
Da der trods den megen debat på området fortsat er begrænsede mængder af systematiske oversigtsartikler (4,5,6), vælges det ikke at begrænse søgeperioden, vel vidende at en del af studierne derved kan være forældet. Ydermere vælges kun at inkludere dansk-, svensk-, norsk- og engelsksproget litteratur.
På baggrund af ovenstående er der i januar 2008 foretaget søgning på en kombination af søgeordene beskrevet i søgeprotokollen vist i tabel 2 i The Cochrane Library, PubMed, Cinahl og forskellige internetsider, ligesom der er søgt ved håndsøgning i referencerne i de fundne studier.
Følgende limits har været anvendt ved søgning i databaserne: Human og all adult.
Gennem den systematiske litteraturgennemgang fremkom 232 abstracts, der opfyldte inklusionskriterierne, og som umiddelbart kunne give svar på det fokuserede spørgsmål.
Den supplerende søgning i de forskellige studiers referencer bidrog med yderligere 11 studier. De studier, der ikke havde tilgængeligt abstract, og i hvilke det heller ikke var muligt at gennemskue studiets indhold ud fra titel og emneord, blev bestilt. Som resultat heraf fremkom en liste på 243 abstracts. Ved gennemlæsning af abstracts blev det vurderet, hvorvidt det enkelte studie kunne give svar på det fokuserede spørgsmål. Svaret på spørgsmålet er oftest at finde i studiets formål, der findes i begyndelsen af et abstract (10). Den første gennemgang medførte således, at 199 abstracts umiddelbart blev kasseret ud fra de fastsatte udvælgelseskriterier. På den måde blev listen reduceret til 44 abstracts. Alle studierne blev herefter rekvireret i fuld længde og gennemlæst, hvilket medførte, at ekstra 34 studier blev kasseret. Det drejer sig bl.a. om studier, der ikke eksplicit beskrev metode og søgestrategi, samt studier, der ikke anvendte kontrolgrupper. Endeligt blev der altså udvalgt 10 studier, der alle levede op til de fastsatte inklusionskriterier.
Evaluering ud fra metodiske standarder
I fase 3 foretages en evaluering ud fra metodiske standarder, hvor de enkelte studiers metodiske kvalitet vurderes.
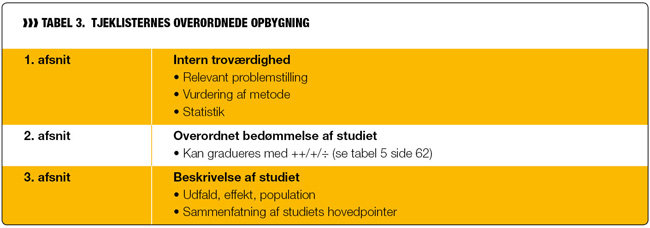
Der fremkom som sagt 10 studier med relevans for det fokuserede spørgsmål i denne artikel. Disse studier skal nu gennemgås kritisk med henblik på at vurdere resultaternes og konklusionernes validitet. Endvidere vurderes det enkelte studies stringens og gennemskuelighed i formidling af forskningsresultater ud fra de gældende kvalitetskrav til studiets interne og eksterne validitet, som den anvendte metode foreskriver. For at øge kvaliteten af denne vurdering anvendtes tjeklister, der er udarbejdet af SfR. Tjeklisterne er skematisk bygget op, hvilket er med til at sikre, at gennemgangen bliver systematisk og ensartet.
Der findes fem forskellige tjeklister til at vurdere henholdsvis metaanalyser og systematiske oversigtsartikler, randomiserede klinisk kontrollerede studier, kohortestudier, casekontrolstudier og diagnostiske test. De enkelte tjeklister er kendetegnet ved, at de er opdelt i tre overordnede afsnit, der er vist i tabel 3. Afsnittet om intern troværdighed har til formål at evaluere og bedømme, om det enkelte studie er omhyggeligt gennemført. Afsnittet om overordnet bedømmelse af studiet omhandler en klassificering af den metodiske kvalitet ud fra et kodesystem. Den kode, det enkelte studie tildeles sammenholdt med typen af undersøgelse, er bestemmende for, hvilket evidensniveau studiet gives. Kodesystemet er vist i tabel 4 og er inspireret af noterne fra tjeklisterne. Det sidste afsnit i tjeklisterne omhandler en beskrivelse af de enkelte studier, hvor der foretages et sammendrag af studiets hovedpointer.
Inden for de tre afsnit i tjeklisterne er der en række spørgsmål, som skal besvares med henblik på at vurdere de enkelte studier. Til hver tjekliste findes således nogle uddybende noter, der giver et kort indblik i de spørgsmål, der skal besvares. Endvidere gives der anvisninger for, hvornår et studie skal nedgradueres eller betegnes som værende uegnet for kilde til evidens (7).
Efter den kritiske læsning og bedømmelse ud fra tjeklisterne blev yderligere fire studier ekskluderet.
I de næste to afsnit beskrives kort, hvilke karakteristika der er ved henholdsvis de inkluderede og ekskluderede studier.

Karakteristika af de inkluderede studier
I alt blev seks studier inkluderet. Det drejer sig om to oversigtsartikler, to randomiserede klinisk kontrollerede studier og to kohortestudier. De to oversigtsartikler handler om, hvilken litteratur der er i forhold til dehydrering og væskeinfusion til døende kræftpatienter (4,5), mens de to randomiserede klinisk kontrollerede studier evaluerede, hvordan væskeinfusion påvirker døende kræftpatienter (13,14). De inkluderede kohortestudier viste dels effekten af væskeinfusion på døende kræftpatienter i forhold til blod- og urinprøver (15), og dels hvilke dehydreringssymptomer der ses hos henholdsvis patienter, som får væskeinfusion, og dem, der ikke gør (16).
Karakteristika af de ekskluderede studier
Ved den kritiske læsning af artiklerne blev yderligere fire artikler ekskluderet. Det drejede sig om en systematisk oversigtsartikel (6), hvor søgestrategien ikke var fyldestgørende beskrevet. Uklart formål og metodebeskrivelse var endvidere begrundelsen for at ekskludere to kohortestudier (17,18). Derudover blev der ekskluderet et randomiseret klinisk kontrolleret studie (19) grundet mangelfuld metodebeskrivelse og høj risiko for bias.
Udarbejdelse af anbefalinger
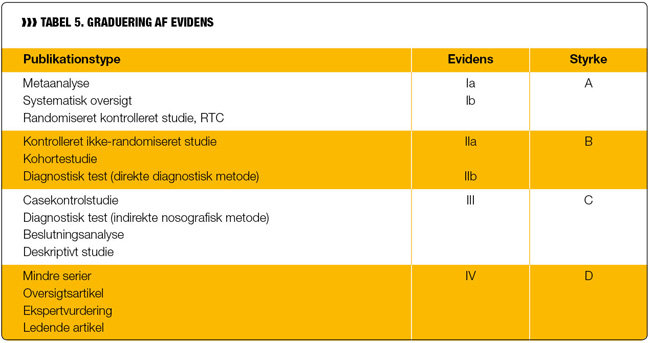
Fase 4 omhandler udarbejdelse af evidensbaserede anbefalinger. Evidens gradueres ud fra en femtrins hierarkisk model, hvor evidensniveauet afgøres på baggrund af det enkelte studies metode. Evidensniveauet angives som regel med romertal fra I til IV, hvor I angiver højeste og IV laveste evidensniveau. Styrken derimod gradueres fra A til D på baggrund af evidensniveau og afspejler studiets validitet, forudsigelighed og påvirkelighed af bias og confounding (7). Ved confounding forstås det forhold, at en sammenligning mellem eksponering og en effekt helt eller delvist kan forklares ved en anden eksponering (9).
Evidensniveauet af de inkluderede studier gradueres efter kriterierne, der er vist i tabel 5. På baggrund af den hierarkiske model skal de inkluderede studier evidensgradueres og dermed danne basis for fremtidige anbefalinger.
I den forbindelse skelnes mellem henholdsvis A-, B-, C- og D-anbefalinger. En A-anbefaling betyder, at grundlaget for anbefalingen er stærk, da resultaterne er fremkommet på baggrund af mindst ét randomiseret klinisk kontrolleret studie. En B-anbefaling omfatter forskningsresultater fra en række forskningsmetoder, som generelt er mindre stringente end dem, der ligger til grund for et A, mens en C- og D-anbefaling ikke er en evidens-, men en erfaringsbaseret anbefaling.
I tilfælde af at de enkelte studier er behæftet med flere forskellige bias, kan det være nødvendigt at nedgraduere et studies kvalitetsvurdering, hvilket vil være markeret med * (7).
Diskussion
Diskussionsafsnittet er delt op i to overordnede afsnit, hvor det første vil omhandle en diskussion af den valgte metode og det andet en diskussion af de fremkomne resultater fra den systematiske litteraturgennemgang.
Metodediskussion
En systematisk litteraturgennemgang er en videnskabelig metode, hvorfor den i lighed med andre metoder har en række begrænsninger og forbehold. For at kunne fortolke, diskutere og generalisere resultaterne fra de inkluderede studier er det således nødvendigt, at disse begrænsninger og forbehold bliver tydeliggjort.
Formålet med denne artikel har været at foretage en systematisk litteraturgennemgang med henblik på at finde frem til, hvilken betydning væskeinfusion har for døende kræftpatienter, og hvilken evidens der er på området. Det er i den forbindelse nærliggende at stille spørgsmål ved, om alle relevante studier er blevet identificeret" Det fokuserede spørgsmål, som er grundstenen i den systematiske litteraturgennemgang, skal bl.a. bruges til at kontrollere det (7). Svaret er delvist ja, da der er foretaget en systematisk litteratursøgning i relevante databaser ud fra veldefinerede søgeord, og der samtidig er foretaget håndsøgning i referencelisterne. Det kan dog ikke udelukkes, at enkelte relevante studier ikke er blevet identificeret, idet bøger og kapitler i bøger grundet manglende indeksering ikke let lader sig identificere. Desuden er det valgt ikke at søge i databasen Embase, da det er en betalingsdatabase. Sandsynligheden for, at de ekstra studier, der muligvis findes i Embase, vil rokke ved de fremkomne resultater, er dog tvivlsom (20).
Endvidere er tendenserne i de identificerede studier så entydige, at hvis det skulle være tilfældet, at eventuelt relevant litteratur er blevet udeladt, synes det ikke at kunne ændre ved de samlede konklusioner. I den forbindelse antages det dog, at der kun vil være tale om enkelte studier inden for hvert område, der ikke er blevet identificeret.
Eventuel relevant litteratur, som ikke er blevet identificeret, må derfor primært formodes at være ikke-indekseret litteratur, også kaldet grå litteratur. Den grå litteratur er generelt karakteriseret ved at være svær at identificere, og det kan dermed ikke udelukkes, at relevant grå litteratur ikke er blevet identificeret. Inden for interventionsforskning tillægges den grå litteratur generel stor betydning, da det formodes, at denne type litteratur i højere grad end peer-reviewed litteratur afrapporterer fra interventionsstudier, som ingen effekt har fundet.
Et kritikpunkt mod den aktuelle systematiske litteraturgennemgang kunne således være, at der udelukkende er inkluderet publicerede studier, hvilket kan være en kilde til publikationsbias. Det er ofte lettere at få publiceret studier, der viser effekt af en given intervention, frem for studier, hvor der ikke er effekt af en given intervention. Den nærværende systematiske litteraturgennemgang kan derfor kritiseres for at overvurdere effekten. For at undgå de nævnte muligheder for publikationsbias, kunne der med fordel have været taget kontakt til de enkelte forfattere i de inkluderede studier samt være søgt efter upublicerede studier og grå litteratur (10).
En yderligere indvending er, at der udelukkende er inkluderet danske, norske, svenske og engelske studier. Det kan ligeledes have medført ekskludering af relevante studier. Dog er det oftest engelsk, der bruges i forskningssammenhænge (11), hvorfor det ikke anses for at have nogen større betydning for de fremkomne resultater.
I denne artikel er der ikke opsat kriterier for, hvor stor patientpopulationen skal være. En kritik mod de inkluderede studier er netop, at studierne er baseret på en relativt lille patientpopulation. Resultaternes præcision øges med større population, hvorfor antallet i et studie er en vigtig faktor. Der kunne derfor, som SfR anbefaler, vælges kun at inkludere studier med mindst 100 deltagere. Det blev fravalgt, da der dels var for få studier, der opfyldte dette kriterium, dels for få studier, der i det hele taget omhandlede og var relevante for det fokuserede spørgsmål. Det havde endvidere været optimalt, hvis de enkelte studier var blevet vurderet uafhængigt af minimum to personer (7). Grundet ressourcemæssige årsager var det dog ikke muligt.
Resultatdiskussion
I det følgende præsenteres de seks identificerede studier i en samlet beskrivelse, der kan anvendes som retningsgivende for, hvorvidt døende kræftpatienter skal have væskeinfusion. Samtidig er beskrivelsen med til at give et overblik over evidensen på området.
De seks studier er som nævnt forskellige og vil derfor også have forskellig evidensstyrke, hvilket vil fremgå. Desuden er de fundne studier i nogle tilfælde af dårlig metodisk kvalitet, hvorfor det i disse tilfælde har været nødvendigt at nedgraduere dem. Niveauet og styrken af de enkelte studier er gradueret ud fra de opsatte kriterier, der er vist i tabel 5.
Der er udført meget få gode kliniske studier om betydningen af væskeinfusion. Det kan derfor være svært at finde nogen entydig evidens på området, og nogle af resultaterne beror ligefrem på tilfældigheder, men ikke at forglemme er disse studier alligevel de bedste på området.
Hos de fleste døende kræftpatienter indtræder et nedsat behov for væske, hvilket medfører en vis form for dehydrering. Denne tilstand er imidlertid en normal del af dødsprocessens fysiologi (3). Dehydrering er således hyppigt forekommende hos døende kræftpatienter, hvorfor flere studier har undersøgt, hvorledes dehydrering påvirker døende kræftpatienter, og om det medfører gener, som gør væskeinfusion aktuel. I et kohortestudie ses signifikant færre objektive symptomer på dehydrering hos de patienter, der modtog mere end 1.000 ml væske, end dem, der modtog mindre end 100 ml om dagen (16). Der findes imidlertid meget få studier, der underbygger denne påstand, hvorfor det står i skarp kontrast til andre studier, der viste, at væskeinfusion ingen indflydelse havde på dehydreringssymptomer (5,13). Det understøttes i et kohortestudie, der viste, at væskeinfusion til døende kræftpatienter ikke bidrager til bedring af dehydreringssymptomer, herunder bevidsthedsniveau, træthed, hovedpine, konfusion m.m. Samtidig påvirker det ikke de biokemiske forhold i blodet (15). Der er således stor variation mellem de få studier, der har fokus på dehydreringssymptomer hos døende kræftpatienter. Det skyldes muligvis, at studierne er små, varierende i kvalitet og samtidig evalueret på forskellig måde. I forhold til dehydrering hos døende kræftpatienter kan man således rejse tvivl om, hvorvidt væskeinfusion kan afhjælpe dehydreringssymptomer. Trods de divergerende studier på området tyder de fleste studier dog på, at der ikke er belæg og dermed evidens for væskeinfusion. Evidensstyrke Ib B*.
De mest almindelige symptomer ved dehydrering er tørst og mundtørhed. Ved minimalt væskeindtag opstår spørgsmålet om, i hvilken udstrækning patienterne føler tørst og mundtørhed. Spørgsmålet er da, om disse symptomer kan lindres ved at give væskeinfusion" To systematiske oversigtsartikler (4,5), der omhandlede væskeinfusions betydning for døende kræftpatienter, viste, at der ikke blev sporet gavn af væskeinfusion. Det tyder således på, at der ikke foreligger overbevisende studier og evidens, der understøtter, at væskeinfusion kan være med til at lindre døende kræftpatienters oplevelse af tørst og mundtørhed. Fugtning af mundslimhinden kan derimod være med til at mindske fornemmelsen af mundtørhed hos patienten. Evidensstyrke Ib B*.
Det kan endvidere være en fysiologisk fordel at undlade at give væskeinfusion. Det forklares ud fra den mulige analgetiske virkning, som dehydrering kan have hos døende. I den forbindelse frigives kroppens eget smertestillende hormon endorfin, hvilket kan være med til at lindre smerte, og samtidig virker det bevidsthedssløvende (4). Evidensstyrke Ib B*. Set ud fra dette synspunkt er dehydrering hos døende altså en naturlig fysiologisk reaktion på at lette smerter og lidelse.
Flere studier antager, at væskeinfusion til døende kræftpatienter er formålsløs, og at det måske oven i købet kan påføre patienten unødige lidelser (5,16). Væskeinfusion kan således have uheldige konsekvenser for patienterne. Et kohortestudie, hvor patienterne modtog 1.000 ml væske eller mere om dagen i de sidste tre uger af deres liv, viste, at de havde signifikant større risiko for at udvikle lungeødem, ascites og sekret i lungerne i forhold til de patienter, der fik mindre væske (16). Sundhedsstyrelsen påpeger ligeledes, at der hos døende kræftpatienter efterhånden opstår et svigt af organerne, hvilket kan medføre en øget sensibilitet over for væske, da det ikke kan udskilles på normal vis. Døende er således mere følsomme over for væskeinfusion, hvorfor risikoen for udvikling af lungeødem, ascites og sekret i lungerne øges ved væskeinfusion (3). Evidensstyrke IIa C*.
Der er dog alligevel nogle klare indikationer for opstart af væskeinfusion. Det drejer sig bl.a. om symptomer såsom hallucinationer, kvalme, opkast og kramper. Et randomiseret klinisk kontrolleret studie blandt døende kræftpatienter viste, at væskeinfusion på 1.000 ml kan være med til at mindske disse symptomer (14). Det fremhæves ligeledes af Sundhedsstyrelsen, der fastslår, at væskeinfusion netop kan være med til at lindre de føromtalte symptomer (3). Evidensstyrke Ib B*.
Opsummerende kan derfor siges, at undladelse af væske til døende kræftpatienter kan være en fordel, men som ellers i medicinens verden findes der altid undtagelser, herunder i forhold til mindskning af hallucinationer, kvalme, opkast og kramper. Desuden tyder meget på, at døende kræftpatienter kan få en bedre død uden væskeinfusion, da væske i de fleste tilfælde ikke vil være med til at lindre deres lidelse. Dog må beslutninger om væskeinfusion altid baseres på en individuel vurdering, som fremhævet hos Sundhedsstyrelsen (3), hvor der tages hensyn til patienternes symptomer, behov og ønsker. Fordele og ulemper må derfor drøftes i hvert enkelt tilfælde, og væskeinfusion må derfor aldrig blive givet som rutine. Dels kan det påføre patienterne unødig lidelse, dels kan det, som nævnt indledningsvis, have unødige fysiske, psykiske, sociale og åndelige konsekvenser for patienten. Se boks 1 for en opsummering af de evidensbaserede resultater.
- Væskeinfusion påvirker ikke graden af dehydreringssymptomer hos døende kræftpatienter.
- Væskeinfusion har ingen effekt på døende kræftpatienters oplevelse af tørst og mundtørhed.
- Væskeinfusion kan øge risikoen for udvikling af lungeødem, sekretproblemer samt ascites og pleuravæske hos døende kræftpatienter.
- Dehydrering hos døende kræftpatienter medfører udskillelse af hormonet endorfin, der kan være med til at lindre smerter.
- Væskeinfusion kan være med til at lindre symptomer som hallucinationer, kvalme, opkast og kramper hos døende kræftpatienter.
Anbefaling
Væskeinfusion til døende kræftpatienter kan generelt ikke anbefales, da det kan medføre forskellige ubehagelige symptomer. Dog er der enkelte undtagelser på området i forhold til oplevelsen af hallucinationer, kvalme, opkast og kramper, hvorfor det må bero på en individuel vurdering i samråd med patient og pårørende.
Konklusion
Hensigten med denne artikel har været at gennemføre en systematisk litteraturgennemgang for derved at finde frem til, hvilken betydning væskeinfusion har for døende kræftpatienter, og hvilken evidens der er på området. Den systematiske litteraturgennemgang viser, at der er udført meget få gode studier om væskeinfusion til døende kræftpatienter, hvorfor det kan være svært at finde nogen entydig evidens på området. Det skyldes dels de inkluderede studiers dårligt definerede metoder, dels at de samtidig er behæftet med flere forskellige bias og counfoundere. Alle de inkluderede studier er desuden baseret på en meget lille patientpopulation, og metoderne til måling af de forskellige interventioner er derudover forskellige fra studie til studie, hvilket ligeledes vanskeliggør generaliseringen. Det betyder, at der er brug for yderligere udvikling og forskning på området. Desværre kan der ikke ændres på, at de studier, der skal danne evidens, ikke er af bedre kvalitet, og derfor må den eksisterende evidens danne præcedens og accepteres som værende anvendelig, indtil anden forskning foreligger.
Generelt set er det dog ikke hensigtsmæssigt, at døende kræftpatienter får væskeinfusion, da der ikke er evidens herfor i forhold til at mindske dehydreringssymptomer, følelsen af tørst og mundtørhed. Tværtimod kan væskeinfusion påføre patienterne gener såsom øget sekret i lungerne, respirationsbesvær og udvikling af ascites og pleuravæske. Derudover tyder meget på, at dehydrering medfører udskillelse af kroppens eget smertestillende hormon endorfin, der kan være med til at lindre smerte og samtidig virke bevidsthedssløvende. Der er dog enkelte tilfælde såsom ved kvalme, opkast, kramper og hallucinationer, hvor væskeinfusion vil kunne afhjælpe den døende kræftpatients lidelse.
Som det fremgår, er der altså ingen entydig evidens i forhold til væskeinfusion til døende kræftpatienter indlagt på sygehus. Beslutningen om, hvorvidt patienterne skal have væskeinfusion, er således kompleks. Derfor må beslutningstagen om væskeinfusion baseres på en velovervejet og individuel beslutning i tæt dialog med patient og pårørende, så patienterne får den bedst mulige pleje og behandling.
- Har I anbefalinger i afdelingen vedrørende væskeinfusion til døende kræftpatienter?
- Hvordan informerer du patient og pårørende vedrørende væskeinfusion til døende kræftpatienter?
- Hvilke overvejelser gør du dig i forhold til væskeinfusion til døende kræftpatienter?
- Hvilke oplevelser har du selv haft i forhold til væskeinfusion til døende kræftpatienter?
Spørgsmålet om væskeinfusion til døende kræftpatienter er ofte til debat. I det følgende præsenteres to cases, der kan være med til at danne baggrund for en diskussion af emnet. Casene er klassiske eksempler på den kompleksitet, sygeplejersker ofte står over for, når beslutningen om væskeinfusion skal træffes. Begge cases er fremstillet for at give et bredt indblik i et område, hvor der ikke er noget entydigt svar.
Case 1
Patienten, en 43-årig kvinde, er døende som følge af en fremskreden lymfekræft med spredning til vitale organer. Hun får væskeinfusion og lider muligvis som følge heraf af store sekretproblemer. Endvidere har hun udviklet ascites og pleuravæske. Både kvinden og de pårørende ønsker, at patienten skal have væskeinfusion, da de ikke ønsker, at hun skal dø af tørst.
Case 2
En 72-årig mand med nydiagnosticeret akut leukæmi indlægges til palliativ pleje og behandling. Han er hallucineret og lider af svær kvalme og får udelukkende et par mundfulde væske dagligt. Både manden og de pårørende ønsker ikke livsforlængende behandling, hvorfor der ikke er opstartet væskeinfusion.
Spørgsmål til refleksion
- Hvilke faglige overvejelser vil du lægge til grund for beslutningen om væskeinfusion?
- Hvordan og hvad vil du informere patienterne og deres familier om i de to tilfælde?
Se forfatterens overvejelser i boks 2.
I casen med den kvindelige patient kan væskeinfusion medføre en stor lidelse for patienten grundet overhydrering. Det er i den forbindelse vigtigt at informere både patient og de pårørende om, hvorledes kroppens fysiologi ændres, når døden er nær. Informere om, at kroppen ikke som tidligere er afhængig af væske, og om den lindrende effekt ved en eventuel dehydrering. Endvidere bør der informeres om, at væskeinfusion ikke har effekt på oplevelsen af tørst, og hvorledes tørsten i stedet kan afhjælpes.
I casen med den mandlige patient kan væskeinfusion muligvis være med til at mindske hallucinationer og kvalme og som følge deraf være med til at lindre lidelse. Det er her vigtigt at informere patient og de pårørende om, hvorledes væskeinfusion muligvis kan være med til at lindre symptomerne, så de får en forståelse heraf. Samtidig skal de selvfølgelig informeres om mulige risici ved væskeinfusion.
Målet med plejen af døende kræftpatienter er at lindre lidelse (3). Beslutningen i klinisk praksis om, hvorvidt der skal gives væskeinfusion eller ej, skal derfor bygge på en grundig overvejelse af, hvilke fordele og ulemper der er hos den enkelte patient. Ved at diskutere fordele og ulemper ved væskeinfusion kan sygeplejersken hjælpe patienten og de pårørende med at træffe det for dem rigtige valg.
Følgende spørgsmål kan i samråd med patient og pårørende være med til at danne baggrund for beslutningen om opstart af væskeinfusion eller ej:
- Hvad er vigtigt for patient og pårørende?
- Hvordan influerer væskeinfusion på patientens tro og værdier?
- Hvilke fordele og ulemper er der ved opstart af væskeinfusion?
- Kan væskeinfusion medføre en lindring af lidelse, er det unødvendigt, eller kan det ligefrem medføre unødig lidelse?
Jannie Christina Frølund er ansat som udviklingssygeplejerske ved hæmatologisk afsnit i Vejle.
Jannie er uddannet sygeplejerske i 2004 fra Vejle Amts Sygeplejeskole. Er endvidere uddannet cand.cur. i 2008.
Udgivelser:
- Frølund JC. Åndelig omsorg - et forsømt område! Klinisk sygepleje; 2006;3.
- Frølund JC. Dyspnø hos uhelbredeligt syge og døende kræftpatienter - En systematisk litteraturgennemgang af hvilken evidens der er for lindring af dyspnø hos uhelbredeligt syge og døende kræftpatienter. Aarhus Universitet: Institut for Folkesundhed; 2008.
Jannie Christina Frølund er ansat som udviklingssygeplejerske ved hæmatologisk afsnit, Vejle Sygehus.
Tak til sygeplejerske og master i rehabilitering og pædagogisk ledelse Grete Ingemann Sørensen for faglige kommentarer og sparring i forbindelse med udarbejdelse af artiklen. Grete Ingemann Sørensen er ansat som udviklingssygeplejerske ved onkologisk afdeling, Vejle Sygehus.
Litteratur
- Døssing A et al. Væskeinfusion til døende" Klinisk Sygepleje. 2004;3.
- Lanuke K, Fainsinder R, DeMoissac D. Hydration management at the end of life. J Palliat Med. 2004;7(2):257-263.
- Sundhedsstyrelsen. Faglige retningslinjer for den palliative indsats. København: Komiteen for Sundhedsoplysning. 1999.
- Candace J M. Terminal dehydration: A review. The American Journal of Hospice & Palliative Care. 1994.
- Morita T et al. Artificial Hydration Therapy for Terminally Ill Patients with Cancer. Journal of Palliative Medicine. 2007;10(3).
- Bachmann et al. Summary version of the Standards, Options and Recommendations for palliative or terminal nutrition in adults with progressive cancer. British Journal of Cancer. 2001.
- Sekretariatet for Referenceprogrammer, SfR. Vejledning i udarbejdelse af referenceprogrammer, SfR. 2004. www.sst.dk > Vejledning i udarbejdelse af referenceprogrammer.
- SIGN. SIGN 50: A guideline developers' handbook. Scottish Intercollegiate Guidelines Network. SIGN Publication NO 50. Edinburgh, SIGN Secreatariat: Update Software. 2001.
- Laustsen S et al. Grundlag og metode for måling, dokumentation og forbedring af sygeplejefaglig kvalitet. Brug af kvalitetsmål og indikatorer. Sygeplejefaglig klaringsrapport. København: Dansk Sygeplejeråd. 2002.
- Sundhedsstyrelsen. Metodehåndbog for Medicinsk Teknologivurdering. Sundhedsstyrelsen, Enhed for Medicinsk Teknologivurdering. 2007. www.sst.dk. > Metodehåndbog for Medicinsk Teknologivurdering.
- Korsbek L, Bendix AF, Kidholm K. Profil af en systematisk søgning. Ugeskr Læger. 2006;168(14).
- Venborg A, Forman B. Dialog med døende om væskeinfusion. Sygeplejersken. 2000;23.
- Morita T et al. Artificial Hydration Therapy, Laboratory Findings, and Fluid Balance in Terminally Ill Patients with Abdominal Malignancies. Journal of pain and Symptom Management. 2006.
- Bruera et al. Effects of Parenteral Hydration in Terminally Ill Cancer Patients: A Preliminary Study. Journal of Clinical Oncology. 2005; 23(10).
- Waller A, Herschkovitz M, Adunsky A. The effect of intravenous fluid infusion on blood and urine parameters of hydration and on state of consciousness in terminal cancer patients. American Journal of Hospice and Palliative Care. 1994: 22-27.
- Morita T et al. Association between hydration volume and symptoms in terminally ill cancer patients with abdominal malignancies. Annals of Oncology. 2005;16.
- Morita T et al. Fluid status of terminally ill cancer patients with intestinal obstruction: an exploratory observational study. Support care cancer. 2002;10.
- Ellershaw JE, Sutcliffe JM, Saunders CM. Dehydration and the Dying Patient. Journal of Pain and Symptom Management. 1995;10(3).
- Bruera et al. A randomized, placebo-controlled trial of parenteral hydration in terminally ill cancer patients. Journal of Clinical Oncology. 2004; 22(14).
- Thirup P, Nielsen KH. MEDLINE, PubMed - og Embase. Ugeskr Læger. 2002; 164(39):4553.
En fuldstændig litteraturliste kan fås ved henvendelse til forfatteren.
Frølund JC. Fluid drip infusions for terminal cancer patients. Sygeplejersken 2008; (25-26):56-63.
This article focuses on the significance of fluid drip infusions for terminal cancer patients and the evidence available in the field.
In this connection, a systematic review was made of the available literature with a view to collecting, sorting, critically assessing and summarising research in the field. Literature searches were carried out in The Cochrane Library, PubMed (MEDLINE), Cinahl and various websites, and manual searches were also made of reference lists.
Critical assessment was made of the quality of the studies by means of checklists containing questions relating to design and quality.
The existing results include a total of six studies including two systematic overview articles, two randomised clinically controlled studies and two cohort studies. The studies included are generally poor in terms of method. All the same, the results show that fluid drip infusions have no beneficial effect on dehydration symptoms, the experience of thirst and dryness of the mouth or on blood and your in samples, al-though it does have a certain effect on hallucinations, nausea, vomiting and cramp in terminal patients. The results also show that there is a need for further research and development in the field.
Key words: Fluid drip infusions, dehydration, palliative care and treatment, terminal cancer patients, systematic literature reviews, evidence-based nursing.
