Sygeplejersken
En sidste chance
Når lungerne står af, og alt håb synes ude, er der for nogle en sidste mulighed. En ECMO-behandling. Her overtager en maskine lungernes funktion og køber tid til, at de kan komme sig. Sygeplejerskerne Anne Langvad og Rikke Clemmensen passer både patienter og maskiner, og de fik travlt, da Covid-19 ramte landet.
Sygeplejersken 2020 nr. 11, s. 50-55
Af:
Kristine Jul Andersen, journalist



- ECMO står for Extra Corporeal Membrane Oxygenation.
- ECMO-behandling til respiratorisk udfordrede patienter findes kun på Aarhus Universitetshospital og Rigshospitalet.
- Maskinen pumper 3-5 liter blod rundt i minuttet.
- Cirka 20 pct. af de patienter, der får ECMO-behandling ved lungesvigt, overlever.
- Behandlingen kan vare fra dage til uger.
- Af de 20 Covid-patienter, der har fået ECMO-behandling på Rigshospitalet, lever syv stadig.
- ECMO-Covid-patienterne har været mellem 25 og 65 år.
- Sygeplejersker, der arbejder med ECMO, har et certificeret todages-kursus med teori og simulation. Dertil sideoplæring samt årlig recertificering.
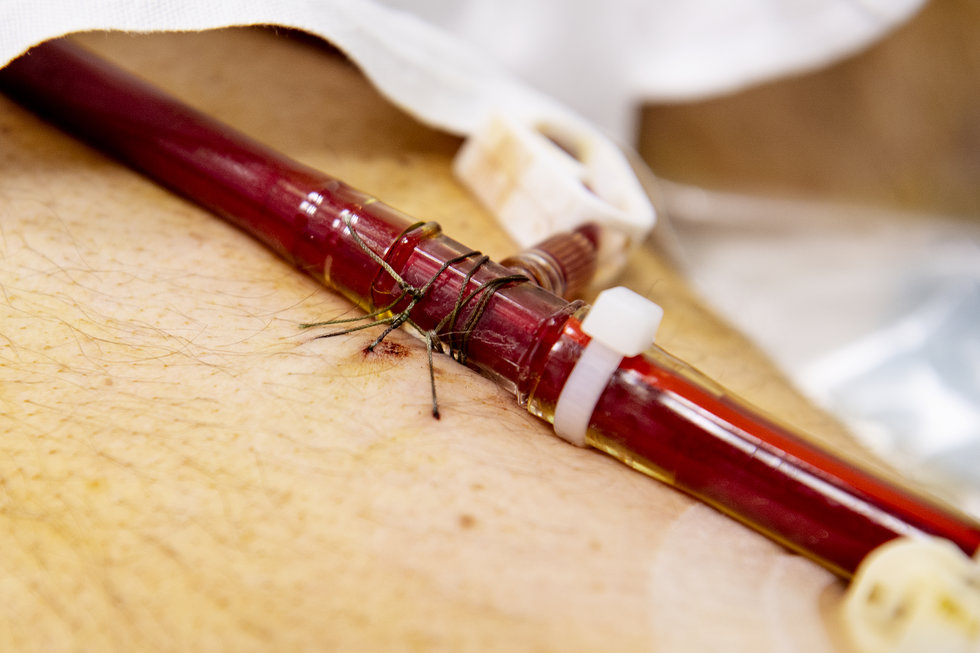
En tyk slange er ført direkte ind i patientens store kar i lysken. Bandager beskytter indgangen til kroppen, mens slangen er syet fast til mandens hud flere steder ned langs låret. Ved slangens samlinger er små strips sat på for at sikre, at de ikke går fra hinanden ved trykket fra blodet, der pumpes ud i slangen.
Det mørkerøde blod bliver via slangen ført over i oxygenatoren, som fjerner CO2 fra blodet og tilfører ilt. En ny slange leder det nu postkasserøde blod tilbage til patientens anden lyske, hvor den er fæstet på samme måde som på det andet.
Patienten er i gang med en såkaldt ECMO-behandling (Extra Corporeal Membrane Oxygenation). ECMO-maskinen kan
fungere som både hjerte og lunge for patienten, når hans eget hjerte og/eller egne lunger er så syge, at de ikke virker mere.
”En ECMO-behandling hjælper ikke lungerne eller hjertet med at komme sig. Men den køber patienten tid,” fortæller Rikke Clemmensen, der er sygeplejerske på Thoraxanæstesiologisk Klinik, intensivafsnit 4141 på Rigshospitalet.
Hun og kollegaen Anne Langvad, der er klinisk sygeplejespecialist på afdelingen, har inviteret Sygeplejersken indenfor for at se og høre om den særlige hjertelungemaskine, der giver ECMO-behandlingen til patienter med hjertesvigt og respiratorisk udfordrede patienter.
Det er f.eks. meget syge influenzapatienter. Patienter, der har været i drukneulykke, eller lungepatienter, der gennem mange år har været i behandling, men hvor behandlingen ikke virker mere. Så kan de være i ECMO-behandling, mens de venter på en lungetransplantation.
Der er risiko for mange komplikationer ved at blive koblet til en ECMO-maskine:
- Skader på organerne.
- Blodpropper.
- Blødninger – f.eks. i hjernen og ud af indstikssteder.
- Immobiliseringskomplikationer.
- Sepsis, hvor patienten mister fingre og tæer pga. manglende blodtil-førsel.
- Kognitive udfordringer på sigt. F.eks. koncentrations- og huske-besvær.
- Permanente hjerneskader.
- Særligt Covid-patienter har fået mange små blodpropper i hovedet, fingrene, fødderne og benene.
Et virvar af slanger og maskiner
Patienten, vi møder, ligger bevidstløs i sengen med den mønstrede dyne over sig omgivet af maskiner, pumper, væskefyldte poser og skærme med farverige informationer, der blinker i forskellige tempi. Og slanger, der kobler det hele sammen med patienten.
Det ser så vildt ud. Et virvar, der bliver suppleret af sygeplejersker, som hele tiden går til og fra det sparsomme område, hvor alt er samlet. Og alligevel er der ingen tvivl om, at der er fuldstændig styr på enhver detalje.
”Er du ved at vågne?” spørger Rikke Clemmensen patienten, mens hun tager hans hånd og bøjer og strækker hans fingre. De prøver at foretage et såkaldt ”wake up call” for bare kort at tjekke, om hans hjerne fungerer. Men lige nu er der ingen reaktion.
Når respirator ikke duer
Normalt er der et sted mellem nul og tre patienter i ECMO-behandling. Men da Covid-19 i foråret ramte Danmark, kom en ny type patienter, der havde brug for hjertelungemaskinen. De var anderledes, fordi man hverken kendte sygdommen eller kunne behandle den.
Covid-patienterne blev overflyttet til afsnit 4141, når man kunne se, at almindelig respiratorhjælp ikke længere nyttede, men at det stadig gav mening at give patienten en sidste chance for at overleve.
Og så havde afdelingen pludselig 10 patienter i ECMO-behandling på en gang. Heraf otte Covid-patienter.
”Den store udfordring med Covid-patienter er, at de ikke kan få luft. De bliver så dårlige. Vi trækker normalt vejret med 500-600 ml. luft per åndedrag. Covid-patienter har ligget på omkring 60 ml. Lungerne er helt klappet sammen og fuldstændig fyldt med snot. Og så nytter det ikke noget med en respirator,” fortæller Rikke Clemmensen og forklarer:
”Når vi sætter ECMO til, tager vi blodet ud, ilter det, fjerner CO2 og fører det tilbage. Blodet kan cirkulere i patientens lungekredsløb, uden at lungerne skal arbejde hårdt, og samtidig købe tid til gradvist at få mere og mere luft i.”
 Caption
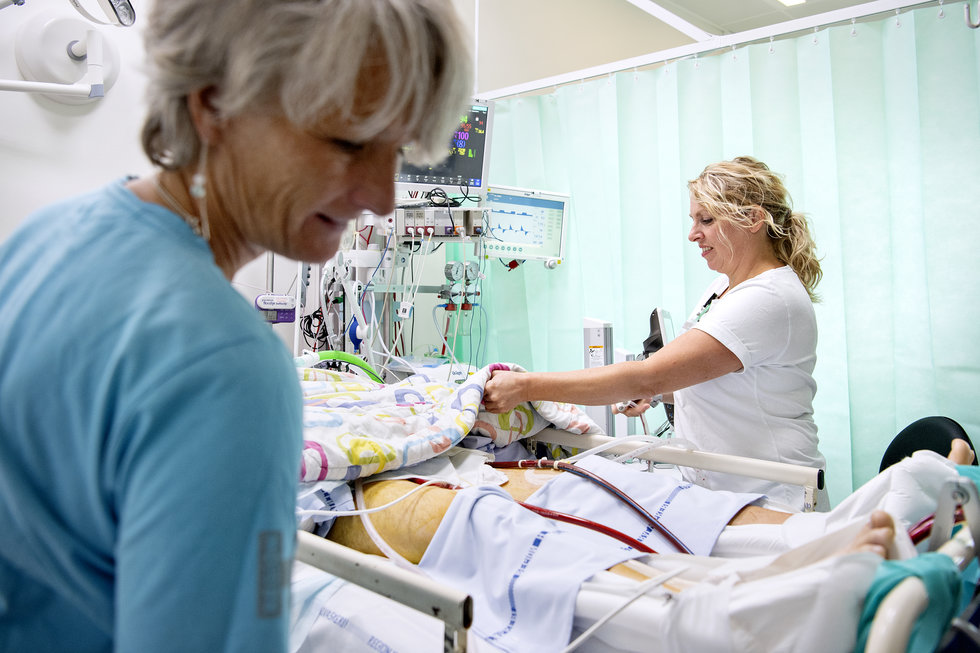
Sygeplejerskerne Anne Langvad (tv.) og Rikke Clemmensen tjekker løbende patientens værdier, slanger, medicin og maskiner. Alt bliver dokumenteret på computeren bag Rikke Clemmensen ca. en gang i timen. Det er nødvendigt for at kunne vurdere behandlingen
Attribution
Foto: bax Lindhardt
Bugleje – uden øvelse
Caption
Sygeplejerskerne Anne Langvad (tv.) og Rikke Clemmensen tjekker løbende patientens værdier, slanger, medicin og maskiner. Alt bliver dokumenteret på computeren bag Rikke Clemmensen ca. en gang i timen. Det er nødvendigt for at kunne vurdere behandlingen
Attribution
Foto: bax Lindhardt
Bugleje – uden øvelse

Der opstod dog hurtigt nye udfordringer. For Covid-patienterne reagerede ikke helt som andre patienter på behandlingen.
Først blev det typisk lidt bedre, men så gik det ned ad bakke, og de blev dårlige igen,” siger Rikke Clemmensen.
Men sygeplejerskerne gav ikke bare op. De vender nogle gange andre patienter i afdelingen om på maven, men aldrig før ECMO-patienterne. Det blev dog nødvendigt for at kunne mobilisere mulige steder i lungerne, der virkede, og samtidig gøre trykket mindre.
”Vi havde tidligere talt om at gå i gang med simulationstræning, så vi ikke skulle prøve det første gang med rigtige slanger og et rigtigt menneske. Men så kom Covid,” siger Anne Langvad, og Rikke Clemmensen fortsætter:
”Så stod vi med ryggen mod muren. Enten måtte vi stoppe behandlingen eller gøre det. Det var en smule angstprovokerende. Man stod der, og patienterne var så dårlige. Men der var ikke så meget at tabe. Det lyder lidt voldsomt. Men sådan var det.”
 Caption
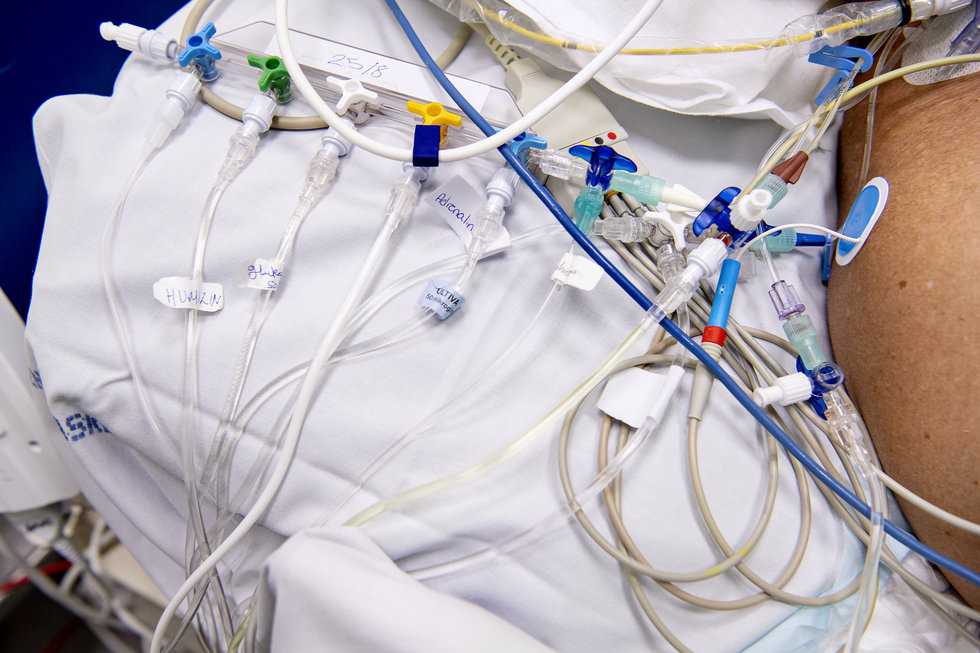
ECMO-patienter får rigtig meget forskellig medicin. Det føres via slanger kontinuerligt ind i det centrale venekateter.
Attribution
Foto: Bax Lindhardt
Afgørende samarbejde
Caption
ECMO-patienter får rigtig meget forskellig medicin. Det føres via slanger kontinuerligt ind i det centrale venekateter.
Attribution
Foto: Bax Lindhardt
Afgørende samarbejde

Det blev til mange vendinger i løbet af coronatiden. Mere end 100. Det er gået godt, men ikke uden udfordringer. Især på grund af de mange og store slanger, som er sat ind i kroppen. Og hver gang kræver det et helt hold af læger, sygeplejersker og portører. Dertil kommer perfusionister, som er det personale, der er eksperter i maskinerne, der er tilsluttet patienten.
”Der har været et fantastisk samarbejde om at udvikle nogle sikre og gode teknikker. Alle er kommet med input. F.eks. sagde portøren, at de på en anden afdeling har lagt noget skumagtigt under hovedet, så patienterne ikke får tryk. Og så sagde perfusionisterne, at hvis vi lægger lagnet rundt sådan, så kan det være, slangen bliver liggende,” fortæller Anne Langvad.
Patienter blev typisk lagt i bugleje om eftermiddagen og tilbage på ryggen om morgenen efter at have fået et morgensengebad.
”Det var vigtigt jævnligt at få vendt hovedet, så de ikke fik tryksår, og lejret dem, så de ikke blev stive eller ømme i skulderen,” siger Anne Langvad.
 Caption
Den fingertykke slange leder blodet fra patientens store kar i lysken over i ECMO-maskinen. Trykket kan være højt, så der er sat ekstra strips på for at undgå, at samlingerne på slangen går op, og slangen er syet fast til benet.
Attribution
Foto: Bax Lindhardt
20 medicinpumper
Caption
Den fingertykke slange leder blodet fra patientens store kar i lysken over i ECMO-maskinen. Trykket kan være højt, så der er sat ekstra strips på for at undgå, at samlingerne på slangen går op, og slangen er syet fast til benet.
Attribution
Foto: Bax Lindhardt
20 medicinpumper

Patienten under den mønstrede dyne har ikke Covid-19 og behøver ikke at ligge på maven. Men han har, som alle ECMO-patienter, brug for konstant overvågning af en til flere sygeplejersker. Normeringen er cirka tre sygeplejersker til to patienter.
”Vi holder øje med ECMO-maskinen, respirator, dialyse og en masse forskelligt medicin. Der kan være op til 20 pumper med medicin. Og overvåger de mange forskellige værdier, der fremgår af skærmene,” fortæller Anne Langvad.
F.eks. blodtryk, hjertekardiogram, temperatur, iltmætning, sedation og iltning. De har styr på, hvad der sker, når der lyder en alarm, og er klar over, at hvis de skruer op for noget, kan det betyde nye alarmer på et andet område. Og det hele skal dokumenteres cirka en gang i timen.
På et stativ skråt bag patientens skulder hænger medicinen i klare poser med små håndskrevne mærkater på. Det er bl.a. sovemedicin, glukose, hjertemedicin og blodfortyndende. Sygeplejerskerne tjekker og blander løbende medicinen, der løber kontinuerligt ind i det centrale venekateter.
”Der er meget, man skal holde øje med. Så indimellem kan man godt glemme, at det er et menneske, der ligger der. Man skal virkelig hanke op i sig selv. Især hvis patienten også sover,” siger Rikke Clemmensen.
Det gjorde de fleste af Covid-patienterne det meste af tiden, mens de var på ECMO. Men f.eks. patienter, der venter på en ny lunge, kan godt være vågne, selvom de er tilsluttet ECMO, og sågar træne i en sengecykel eller gå ved siden af for at holde sig i gang.
Vi gør alt for patienten
Udover den tekniske del af sygeplejen ligger der en kæmpe opgave i at passe patienten med helt basal sygepleje.
”Patienten kan ikke noget. Vi gør alt for dem. Vi laver mundpleje og øjenpleje samt sørger for, at de ikke får tryksår eller udvikler kontrakturer. Der er rigtig meget lejring, hvor man hele tiden er begrænset af slangerne. Og hvis patienten f.eks. har afføring i sengen, kan vi ikke bare lige løfte eller vende dem. Vi skal have læge og perfusionister til stede. Og portører. Og det sker jo også om natten. Så det kræver meget koordinering,” siger Anne Langvad
Samme hold skal på, hvis en patient skal sengecykeltræne. Det kan let tage op mod en time.
”Det er lidt omstændeligt, men det er også det, der gør det fedt, når man kan se, at det rykker noget,” siger Rikke Clemmensen, og Anne Langvad tilføjer med et smil:
”Ja, når man første gang ser dem sidde selv på sengekanten.”
