Sygeplejersken
Bandagering og hudpleje ved nefrostomikatetre
Artiklen beskriver væsentlige elementer af sygeplejen ved nefrostomikatetre. Hensigten var oprindelig at udarbejde en klinisk retningslinje på området, men litteraturen afslørede, at der mangler forskning på området.
Sygeplejersken 2013 nr. 4, s. 80-85
Af:
Susanne Vahr Lauridsen, klinisk sygeplejespecialist, SD i sygepleje og master i HRD (MEd)

Artiklen beskriver væsentlige elementer af sygeplejen ved nefrostomikatetre. Hensigten var oprindelig at udarbejde en klinisk retningslinje på området, men litteraturen afslørede, at der mangler forskning på området.
I klinikken har vi ofte diskuteret, hvordan og hvor hyppigt forbindingen omkring et nefrostomikateter bør skiftes. Derfor valgte jeg at undersøge dette i forbindelse med deltagelse i et af Center for Kliniske Retningslinjers kurser i udvikling af kliniske retningslinjer. Denne artikel beskriver den metode, der blev anvendt på kurset, og resultaterne af arbejdet.
Formålet med at udarbejde en klinisk retningslinje er at udarbejde evidensbaserede anbefalinger. En klinisk retningslinje defineres som systematisk udarbejdede udsagn, der kan bruges af fagpersoner og patienter, når de skal træffe beslutning om passende og korrekt sundhedsfaglig ydelse i specifikke kliniske situationer.
Det systematiske henfører til, at retningslinjens indhold, anbefalinger og indikatorer baserer sig på den bedst tilgængelige viden (evidens). Kvaliteten af den kliniske retningslinje har derfor direkte betydning for den kvalitet, patienten tilbydes (1). I dette tilfælde for kvaliteten af plejen ved bandagering af nefrostomikatetre.
Beskrivelse af problemstilling
Anlæggelse af nefrostomikateter forbedrer nyrefunktionen og mindsker risikoen for eller udviklingen af sepsis udgået fra de øvre urinveje (2,3), men øger samtidig risikoen for mindre komplikationer såsom urinvejsinfektion (UVI), blødning og tilstopning af kateteret (4,5). Indikationen for anlæggelse af nefrostomikateter er hydronefrose, hvor afløbshindringen medfører dilatation af pelvis og calyces og derved truer nyrefunktionen. Årsager til hydronefrose kan være ureterobstruktion pga. nyresten, indvækst af tumorvæv, striktur eller afklemning af ureter (6,2).
Der kan anvendes to katetertyper: grisehalekateter eller ballonkateter. Grisehalekateteret anvendes oftest ved korttidsdrænage og ballonkateteret ved langtidsaflastning af nyren (7). Behandling af hydronefrose med nefrostomikateter blev første gang beskrevet i 1974 (3).
Der er ingen opgørelser over, hvor mange der får anlagt nefrostomikateter i Danmark hvert år. Komplikationer i form af UVI, blødning og tilstopning af kateteret ses hos ca. 40 pct. af de nefrostomerede patienter (4). Landsprævalensundersøgelsen fra 2010 viser, at 24,3 pct. af de nosokomielle infektioner udgøres af urinvejsinfektioner (8). Kriteriet for at stille diagnosen urinvejsinfektion hos kateterbærere er bakteriuri med flere end 10² eller 10³ bakteriekolonier pr. ml urin ved asymptomatisk infektion. Ved diagnosen symptomatisk infektion er der kliniske symptomer på bakteriernes tilstedeværelse i urinen såsom dysuri, urgency, hyppig vandladning, grumset urin og hæmaturi. Ved infektion i de øvre urinveje er symptomerne feber, flankesmerter, kulderystelser og generel utilpashed.
Escherichia coli er fortsat den hyppigst forekommende patogene bakterie ved nosokomielle UVI (9), og andre udbredte typer er Enterococci, Pseudomonas aeruginosa, Candida species og Klebsiella pneumoniae.
Generelt koloniseres kateteret ad to veje: intraluminalt via indersiden af kateteret og ekstraluminalt via kateterets yderside (10). Den intraluminale kolonisering begrænses bedst ved at opretholde et lukket drænagesystem. Den ekstraluminale kolonisering kan opstå ved kateteranlæggelse samt ved manipulering af kateteret (11).
Patienter, som får anlagt et kateter a demeure, har en 10 gange større risiko for at pådrage sig en UVI (9). Der findes ikke tilsvarende tal specifikt for nefrostomikatetre, men det er veldokumenteret, at patienter med urinvejskateter uanset type har en øget risiko for infektion, og at risikoen øges, jo længere tid patienten har kateteret (11). Mekanismen bag er dannelsen af biofilm på kateteret, hvilket er en kendt patogen faktor i kateterrelaterede infektioner (12). De hyppigste komplikationer ved anlæggelse af nefrostomikateter er UVI, obstruktion af kateteret og tab/displacering af nefrostomikateteret. Der er beskrevet komplikationsrater på 42 pct. (13).
Det ses, at litteraturen omtaler manipulering med kateteret og selve tilstedeværelsen af kateteret som kendte årsager, der disponerer til UVI hos patienter med nefrostomikateter.
Patientens perspektiv
På grund af placeringen af kateteret er patienten afhængig af hjælp til skift af bandagen. Egne samtaler med patienter med nefrostomikateter viser, at såfremt skiftningen varetages af en hjemmesygeplejerske, opleves det som en begrænsning i bevægelsesfriheden at skulle indrette hverdagen efter sygeplejebesøgene. Der er en enkelt case-report, der beskriver, at patienten har oplevet forøget livskvalitet efter anlæggelse af nefrostomikateter pga. af færre UVI’er og dermed sygedage. Det eneste oplevede problem er fravær fra arbejdet pga. ugentligt bandageskift (14). Flere problematiserer pallierende anvendelse hos svært syge patienter pga. komplikationsraten og dennes betydning for livskvaliteten (4,6,13).
Et studie har undersøgt, hvilken betydning størrelsen af nefrostomikateteret målt i charrier har for patienters smerteoplevelse postoperativt. Patienternes smertescore er markant lavere for den gruppe, der fik anlagt et ch 12 frem for gruppen, der fik anlagt ch 24 (15).
Samlet ses, at patienter, som har et nefrostomikateter, beskriver problemer relateret til bevægelsesfrihed, livskvalitet og smerter.
Nuværende praksis
For at få indblik i nuværende praksis for bandageskift af nefrostomikatetre rundt omkring i landet søgte jeg på ”pleje af nefrostomikateter” på Google. Ved søgningen fandt jeg seks forskellige vejledninger, der dels er udarbejdet til patienter, dels til personalet. Det ses, at praksis i forhold til pleje og håndtering af nefrostomikatetre varierer. Anbefalingerne i skift af bandage varierer mellem ”ved behov, mindst en gang om ugen, og op til 2-3 gange om ugen” (a-f). Enkelte vejledninger (b,e) beskriver ikke, hvordan huden skal renses, de resterende anbefaler isotonisk NaCl (a,d,f) eller klorhexidinsprit 0,5 pct. (c,f). (Vedr. henvisningerne (a-f) se forklaring under Litteratur.
Dansk Standard anbefaler skift af bandagen, når den er løs, fugtig eller forurenet, samt at bandagen skal være steril. Derudover er der ingen beskrivelse af fremgangsmåden (7).
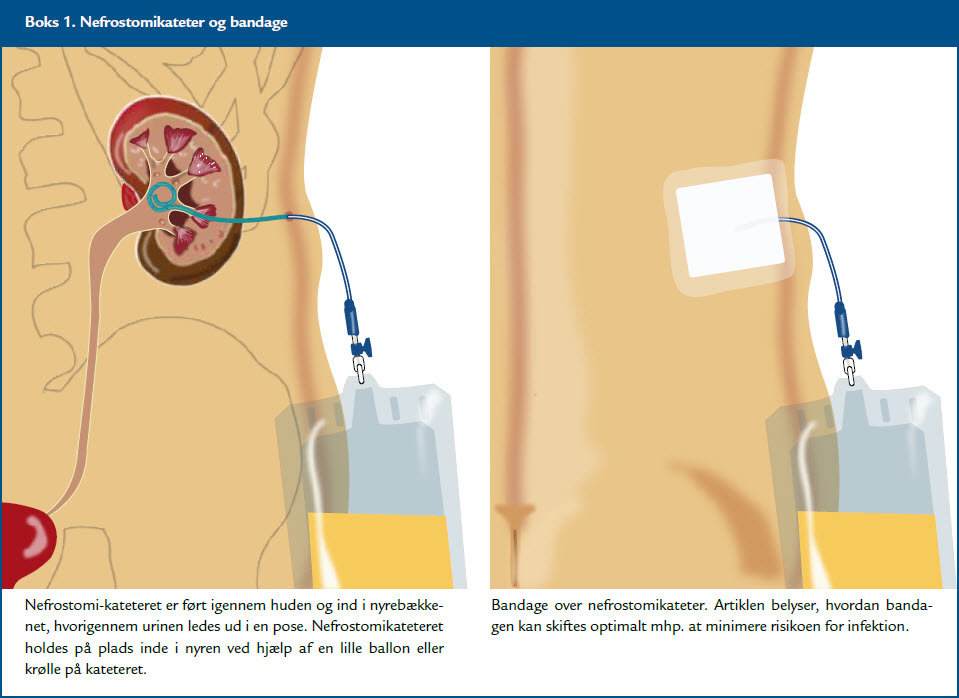
Ud fra ovenstående ses, at der er uoverensstemmelse mellem anbefalingerne fra Dansk Standard og diverse lokale vejledninger, og der er derfor behov for en afdækning af den foreliggende evidens på området med henblik på udarbejdelse af entydige og specifikke anbefalinger for pleje af nefrostomikatetre mhp. at forebygge urinvejsinfektion, se boks 1 side xx.
Da UVI hos patienter med nefrostomikateter i litteraturen relateres til tilstedeværelse af kateteret og manipulering af kateteret, bliver de fokuserede spørgsmål følgende:
- Hvilken evidens er der for, at skift af forbinding ved nefrostomikateter med steril teknik sammenlignet med non-touch teknik nedsætter frekvensen af urinvejsinfektion (UVI)?
- Hvilken evidens er der for, at skift af forbinding ved nefrostomikateter en gang ugentlig sammenlignet med to gange ugentlig nedsætter frekvensen af UVI?
- Hvilken evidens er der for, at rensning af huden omkring indstikssted ved nefrostomikateteret med 0,9 pct. NaCl sammenlignet med 0,5 pct. klorhexidinsprit nedsætter frekvensen af UVI?
Metode
Litteratursøgningen er foretaget ud fra PICO (Patientpopulation-Intervention-Comparison-Outcome)-systematikken, således at der er udført søgning både på patientpopulation, intervention og outcome.
Der er søgt i databaserne PubMed, Cochrane, Embase og CINAHL ud fra følgende søgestrategi:
For patientpopulation: [Mesh] nephrostomy percutaneous OR nephrostomy tube OR nephrostomy catheter OR pigtail catheter. For intervention: percutaneous nephrostomy care OR nephrostomy tube care OR nephrostomy catheter care OR pigtail catheter care OR catheter care OR catheter fixation OR catheter stabilisation OR saline OR chlorhexidin.
For outcome: [Mesh] urinary tract infections OR catheter related urinary tract infections OR catheter related urinary tract infection. Der er søgt efter følgende studietyper: Alle Meta-Analyser, Practice Guidelines, Randomiserede kontrollerede forsøg og Reviews.
Søgningen er foretaget med følgende limits: English, Age +19.
Inklusionskriterier: Alle Meta-Analyser, Practice Guidelines, Randomiserede kontrollerede forsøg og Review.
Resultat af litteratursøgning
- Cochrane og PubMed med ovenstående søgestreng gav nul hit.
- Søgning i PubMed på “nursing care of nephrostomy tube” uden limits gav ni hits. Af disse omhandlede fire plejen af nefrostomikateter og var publiceret i perioden 1982-93. Det har været muligt at fremskaffe tre af disse artikler.
- En søgning på Cinahl med samme søgeord gav 36 hits, heraf yderligere to muligvis relevante artikler; en fra 1982 og en fra 1997. Disse er ikke rekvireret, idet begge i lighed med de tre rekvirerede er beskrivelser af, hvordan plejen af et nefrostomikateter varetages. Embase-søgningen gav ikke yderligere relevante hits. Gennem håndsøgning blev en Case-Report fundet, som er medtaget, da den er publiceret i december 2009, se figur 1.
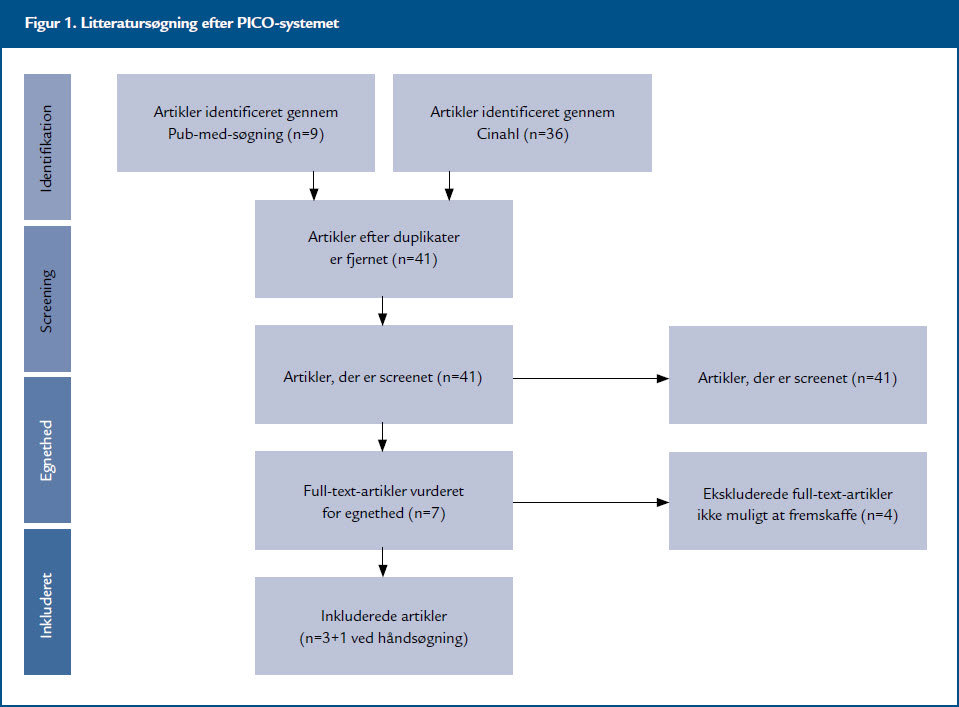
Litteraturgennemgang
Da der ikke er fundet RCT eller andre kontrollerede undersøgelser, gennemgås de fundne artikler mhp. at finde svar på de fokuserede spørgsmål. Artiklerne er evidensvurderet ud fra Sundhedsstyrelsens ”Vejledning i udarbejdelse af referenceprogrammer”. Ingen af artiklerne er studier, som har søgt svar på de nævnte spørgsmål, men er beskrivelser af egen eksisterende praksis. Derfor evidensvurderes de til niveau IV, som er ”Mindre serier, oversigtsartikel, ekspertvurdering, ledende artikel” (16).
Fremgangsmåde for bandageskift
I de fundne artikler beskrives fremgangsmåden for skift af bandage på baggrund af praksisviden.
- Den ældste artikel beskriver, at bandageskift udføres som en ren procedure, og en billedserie illustrerer, hvordan bandagen skiftes, og nefrostomikateteret fikseres. Billederne viser hænder med ur og ring, og der anvendes ikke handsker. Argumentationen for valg af denne metode er, at den er praktiseret i 2½ år, og at der ikke er påvist infektioner (17). Der er ingen referencer i artiklen, der er klassificeret som ”case notes”.
- Artiklen ”Standards of care for the patient with a percutaneous nephrostomy tube” indeholder heller ingen referencer, er klassificeret som en original artikel og opbygget som en plejeplan indeholdende standarder og proceskriterier for plejen. Artiklen beskriver ikke, hvorvidt bandageskift er en ren, steril eller non-touch procedure. Grundig håndvask før og efter kateterpleje beskrives, samt at aseptisk teknik skal benyttes ved skyl af nefrostomikateter, samt hvis drænagesystemet brydes (18).
- Artiklen ”Stabilizing a percutaneous Nephrostomy Catheter or Suprapubic Tube: A cost-Effective Alternative” angiver ligeledes grundig håndvask inden skift af bandage som eneste hygiejniske foranstaltning (19). Denne artikel har syv referencer.
- En artikel beskriver forløbet for en 38-årig mandlig patient, som udviklede svær sepsis efter bilateral hydronephrose (14). Aflastning med nefrostomikateter viste sig at være bedste løsning, og valg af aflastning af nyrerne er artiklens primære fokus. Det beskrives ikke, om bandageskift er en ren, steril eller non-touch procedure. Det beskrives, at skift af bandage varetages af det samme team mhp. at opnå kontinuitet i plejen. Artiklen indeholder seks referencer.
Frekvens af bandageskift
Frekvensen for bandageskift angives i de valgte artikler til henholdsvis hver 4.-5. dag (17) eller en gang om ugen (18,19,14), medmindre der er tegn på infektion.
Nefrostomikateter
Et lille tyndt kateter, der er lagt ind igennem huden på flanken og ind i nyrebækkenet. Kateteret skal sikre afløb af urin hos patienter med hydronefrose eller pyonefrose.
Bandagering
Skift af bandage, fiksering af kateter og rensning af huden omkring indstikssted.
Aseptisk teknik
Procedure hvor materialer, udstyr og personaleadfærd er reguleret for at holde den mikrobiologiske kontaminering på et acceptabelt niveau (7).
Non-touch teknik
Non-touch teknik bruges om procedurer, hvor hænderne ikke må berøre det sterile område pga. risiko for kontaminering med mikroorganismer.
Rensning af hud omkring indstikssted
- Artiklerne fra 1986 og 1988 anbefaler begge brug af desinfektion. I den første artikel renses indstiksstedet med en jodswap, og der vaskes med en hypoallergen rensevæske. Afslutningsvis påføres en dråbe antibiotisk væske. I den anden anvendes povidone jod, der skylles med saltvand, og huden duppes tør.
- I artiklen fra 1992 anvendes vandhanevand, og en vaskeklud bruges til rensning omkring indstikssted, der efterfølgende tørres. Artiklen fra 2009 har ingen beskrivelse af rensning af huden.
Da der ikke blev fundet studier, der opfyldte inklusionskriterierne, og som kunne besvare de fokuserede spørgsmål, er det ikke muligt at beskrive evidensbaserede anbefalinger for bandageskift af nefrostomikateter, og dermed er det heller ikke muligt at udarbejde en klinisk retningslinje. Ringe eller manglende evidens er ikke nødvendigvis ensbetydende med ringe klinisk betydning. I dette tilfælde kan den manglende undersøgelse af bandagering af nefrostomikateter tolkes som udtryk for, at tilstrækkelig drænage af nyren for nuværende anses for at være det vigtigste parameter for forebyggelse af UVI, og at frekvens og fremgangsmåde for bandageskift anses for at have mindre betydning.
Da den ekstraluminale kolonisering kan opstå ved manipulering af kateteret (11), har fiksering af nefrostomikateteret stor betydning. Dette kan være et argument for kun at skifte bandagen, når den er løs, fugtig og forurenet. Anvendelsen af desinfektion af huden i forbindelse med bandageskift er undersøgt ved centrale venekatetre. Sammenligneligt med bandageskift af nefrostomikateter er anvendelse af en tætsluttende steril bandage. Forskellen er, at tilstedeværelsen af nefrostomikateteret i sig selv medfører bakteriuri (11).
Betydningen af desinfektion eller anvendelse af antibiotisk salve i forbindelse med meatuspleje hos patienter med blærekateter er ligeledes undersøgt, og her ses ingen effekt på bakteriurien (20). Spørgsmålet er, om kolonisering af huden under bandagen har mindre betydning end tilstedeværelsen af kateteret for udvikling af UVI.
På baggrund af de læste artikler er det muligt at fremhæve elementer, der har betydning for bandagering af og hudpleje ved nefrostomikatetre. Disse er:
- Bandagen skiftes med anvendelse af aseptisk teknik. Dvs. at der anvendes sterile remedier og non-touch teknik.
- Bandagen skiftes, når den er løs, våd eller forurenet.
- Huden omkring indstiksstedet renses med NaCl 0,9 pct., og indstiksstedet dækkes med en steril, vandtæt, transparent bandage, så indstiksstedet kan observeres.
- Nefrostomikateteret fikseres med tape, så træk og knæk på kateteret undgås.
Det kan desuden konkluderes, at der er behov for yderligere studier på området, før der kan udarbejdes entydige og specifikke evidensbaserede anbefalinger på området.
Susanne Vahr Lauridsen er klinisk sygeplejespecialist på Rigshospitalet i København.
Litteratur
- Sundhedsvæsenets kvalitetsbegreber og -definitioner. København: Dansk Selskab for Kvalitet i Sundhedssektoren (www.dsks.dk); 2003.
- Adamo R et al.: Management of Nephrostomy Drains and Ureteral Stents. Techniques in Vascular and Interventional Radiology, Elsevier 2009.
- Kræmer PC, Borre M. Aflastning af tumorbetinget obstruerede øvre urinveje ved prostatacancer. Ugeskrift for Læger, 177/11. 2009.
- Lienert A et al.: Prognostic factors in malignant ureteric obstruction. BJU international, 2009:104,938-41.
- Tanriover MD et al. Epidemiology and outcome of sepsis in a tertiary-care hospital in a developing country. Epidemiol. Infect (2006),134, 315-22.
- Walter S. “Nefrostomi” I Ugeskrift For Læger, 171/11, 2009.
- Dansk standard: Styring af infektionshygiejne i Sundhedssektoren. del 6: Krav til urinvejskatetre og urininkontinenshjælpemidler DS2451-6, 2. udgave. Høringsudgave 2010.
- Statens Seruminstitut: Landsprævalensundersøgelsen 2010: www.SSI.dk > Smitteberedskab > Infektionshygiejne > Overvågning > prævalensundersøgelser. Besøgt den 12.02.2013.
- Jensen CS og Walter S. Urinvejsinfektioner – forekomst, årsager og forebyggelse” Ugeskrift for Læger 2007; 169/49.
- Schumm K, Lam TBL. Types of urethral catheters for management of short-term voiding problems in hospitalised adults (Review). The Cochrane Library 2010, Issue 11.
- Tenke P et al.: European and Asian guidelines on management and prevention of catheter-associated urinary tract infections. International Journal of Antimicrobial Agents 31S (2008) S68–S78
- Gomes DLR et al. Corynebacterium diphteriae as an emerging pathogen in nephrostomy catheter-related infection: evaluation of traits associated with bacterial virulence”. Journal of Medical Microbiology (2009 (58, 1419-1427).
- Romero FR et al. Indications for percutaneous nephrostomy in patients with obstructive uropathy due to malignant urogenital neoplasias. International Brazilian J Urology. Vol.31(2)117-24, March-April 2005.
- Vaidyanathan S et al. Long-term nephrostomy in an adult spinal cord injury patient who had normal upper urinary tracts but developed bilateral hydronephrosis following penile sheat drainage:pyeloplasty and b dilatation of ureteropelvic junction proved futile: a case report. Cases Journal 2009, 2:9335 doi:10.1186/1757-1626-2-9335.
- Ather MH et al. The impact of nephrostomy tube size and perinephric collection after percutaneous nephrolithotomy. A randomized controlled trial. Eur Urol Suppl 2009;8(4):264.
- Sundhedsstyrelsen. Vejledning i udarbejdelse af referenceprogrammer. Sekretariatet for Referenceprogrammer, CEMTV, Sundhedsstyrelsen Februar 2004.
- Van Driel J. Care of the percutaneous nephrostomy tube. Journal of enterostomal therapy, Vol.13(6) p.246-8. 1986.
- Barr J. Standards of care for the patient with a percutaneous nephrostomy tube. Journal of enterostomal therapy 1988;15:147-53.
- Faller NA and Lawrence K. Stabilizing a percutaneous Nephrostomy Catheter or Suprapubic Tube: A cost-Effective Alternative. Urologic Nursing. September 1992.
- Geng V et al. Catheterisation. Indwelling catheters in adults, urethral and suprapubic. EAUN Evidence-based guidelines for best practice in urological health care. 2012.
Vedr. vejledningerne side xx nummereret a)-f): Vejledningerne er fundet marts 2011 og stammer fra a) Skejby Hospital, b) Regionshospitalet Viborg, c) Aalborg Sygehus, d) Fredericia Sygehus, e) Amtshygiejnesygeplejerskerne Odense, og f) Rigshospitalet.
Lauridsen SV. Bandaging and skin care involving nephrostomy catheters. Sygeplejersken 2013;(4):80-5.
Nephrostomy catheters are placed in patients with hydronephrosis when drainage blockage threatens renal function. Complications such as urinary tract infection, bleeding and catheter blockage is seen in almost 40 per cent of nephrostomy patients. Existing guidelines for changing the bandage around a nephrostomy catheter are written locally and vary in describing the frequency of dressing changes and skin cleaning surrounding the nephrostomy catheter. In order to assure the quality of dressing changes in urological clinic, our goal was to develop a clinical guideline. Based on focused questions, the literature was systematically searched. Seven articles were identified, each of which was a description of how nurses should provide care concerning nephrostomy catheters. Since none of the articles met the inclusion criteria, it was not possible to compose evidence-based recommendations for dressing changes. It can therefore be concluded that there is a need for further studies in this area before uniform and specifically evidence-based recommendations can be prepared.
Keywords: Nephrostomy catheters, urinary tract infection, clinical guidelines.
