Sygeplejersken
Smertebehandling med klar målsætning
Formålet med den akutte smerteenhed på Hvidovre Hospital er at gennemføre specialiseret smertebehandling med henblik på at mindske postoperative komplikationer og at reducere indlæggelsestiden. Patienten skal sikres den bedst mulige smertelindring med et minimum af bivirkninger.
Sygeplejersken 2003 nr. 7, s. 16-19
Af:
Lissi Gaarn-Larsen, afdelingssygeplejerske,
Mads Werner, overlæge

Effektiv smertelindring er vigtig, ikke bare af rent humanitære og sygeplejefaglige grunde, den kan også forbedre det postoperative resultat. Ved større kirurgiske indgreb kan smertebehandling med epiduralkateter mindske postoperative komplikationer som pneumoni, ileus og venøse tromboser (1), hvilket har gjort den til en integreret del af det accelererede postoperative plejeforløb som tidligere beskrevet i Sygeplejersken (2,3). De seneste års forskning har desuden vist, at en høj intensitet af postoperativ smerte kan være en bidragende faktor for udvikling af kroniske smerter (4).
Desværre viser en række aktuelle undersøgelser, at forekomsten af kraftige postoperative smerter stadig er uacceptabelt høj (5). Moderat til svær smerte forekommer hos 25-50 pct. af patienterne efter større kirurgi. En væsentlig årsag er mangel på strukturering af smertebehandlingsfunktionen (6). Patienten gennemgår i forbindelse med operation et kompliceret plejeforløb, hvor der ikke altid er plads til en overordnet planlægning.
Desuden kræver en optimal udnyttelse af de specialiserede smertebehandlingsmetoder som epidural analgesi og patientstyret smertebehandling (PCA, Patient Controlled Analgesia) etablering af en organisation til kvalitetssikring og supervision. Vi vil med denne artikel beskrive funktionen af den akutte smerteenhed ved H:S Hvidovre.
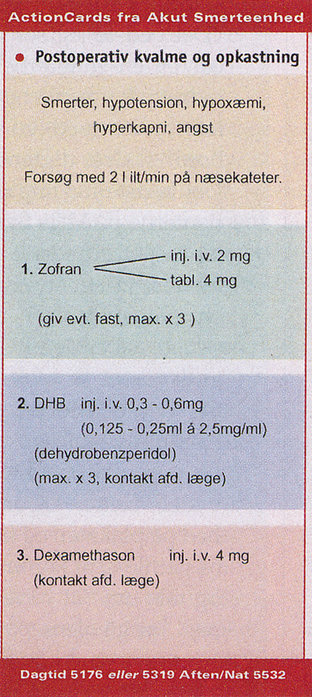 Actioncards til brug for afdelingerne beskriver behandling af smertegennembrud, kvalme og opkastning, respirationsdepression, motorisk blokade og hypotension ved epidural smertebehandling. Her actioncard for ''Postoperativ kvalme og opkastning.''
Actioncards til brug for afdelingerne beskriver behandling af smertegennembrud, kvalme og opkastning, respirationsdepression, motorisk blokade og hypotension ved epidural smertebehandling. Her actioncard for ''Postoperativ kvalme og opkastning.''
Overordnede mål
Formålet med den akutte smerteenhed er at gennemføre den specialiserede smertebehandling, (epidural og PCA) i den store kirurgi med henblik på at mindske postoperative komplikationer og at reducere indlæggelsestiden. Den patofysiologiske baggrund ved kolonkirurgi er tidligere beskrevet i Sygeplejersken (10).
Postoperativ smertebehandling involverer - med patienten i centrum - flere specialer og foregår i et tæt tværfagligt samarbejde mellem de kirurgiske afdelinger og anæstesiafdelingen. Smertebehandlingen er en vigtig integreret del af det perioperative behandlingsforløb. Plejeforløbet skal koordineres, og det er vigtigt, at et sådant samarbejde har en klar målsætning for den postoperative periode. Målet er, at patienten i hele døgnet sikres den bedst mulige smertelindring med et minimum af bivirkninger.
Undervisning og vejledning
Den akutte smerteenhed udgør et udviklings- og videnscenter inden for den akutte smertebehandling. Enheden udgør en undervisningsplatform, hvor plejepersonalet i afdelingerne løbende får undervisning med ajourføring af viden. Et væsentligt aspekt er at udarbejde instrukser og plejeprogrammer i samarbejde med sengeafdelingerne. Hvad gør man på sengeafdelingen, hvis den epidurale smertebehandling ikke virker optimalt? Hvad skal man observere, og hvordan behandles bivirkninger?
Gennem vores daglige tilsyn med patienterne har afdelingernes plejepersonale altid mulighed for at hente hjælp og få bedside undervisning. Herved udvikles et tæt samarbejde mellem afdelingerne og smerteenheden til gavn for patienterne. For at stimulere interessen har vi udarbejdet actioncards (se figur 1).
Det kliniske arbejde
Ved de daglige tilsyn af alle patienter med epidural analgesi eller PCA bliver der foruden justering af smertebehandlingen registreret data om demografi, smertebehandling samt om postoperative funktioner af relevans for mobiliseringen (se boks 1).
Ved de daglige tilsyn af alle patienter med epidural analgesi eller PCA bliver der foruden justering af smertebehandlingen registreret følgende data:
Demografi
- navn og cpr.-nr.
- operationsdato
- operationstype
- hospitalsadresse
Smertebehandling
- præoperativ analgetika
- epiduralanalgesi/pumpeindstilling
- øvrig postoperativ analgetika
- smertescore
Mobiliseringsgrad
Komplikationer
- hypotension
- motorisk blokade af underekstremiteterne
- kvalme/opkastning
- svimmelhed
- urinretention
For at sikre kontinuitet i smertebehandlingen bliver patienterne i weekender og på helligdage tilset af vagthavende anæstesisygeplejerske. Ved smerteproblemer aften eller nat kan den vagthavende anæstesiolog kontaktes, hvilket gør, at den akutte smerteenhed således er døgndækkende. Døgnkontinuiteten er formentlig en af de vigtigste organisatoriske forudsætninger for en optimal smertebehandling.
I perioden januar 1998 til august 2002 blev der totalt registreret 11.431 postoperative tilsyn fordelt på 3.936 patienter tilhørende de gastroenterologiske, ortopædkirurgiske, gynækologiske og børnekirurgiske specialer. I gennemsnit har mere end hvert tredje tilsyn givet anledning til ændring af smertebehandlingen eller den øvrige symptombehandling.
Den mediane smerteintensitet for samtlige patienter, bedømt med en verbal kategori skala (0 = ingen, 1 = lette, 2 = moderate og 3 = svære smerter), har i hvile og ved hoste/fleksion været 0 respektive 1.
Side 18
Smertebedømmelse
Ved dokumentation af patienternes smerteintensitet er det vigtigt, at man vælger et redskab, der er velegnet til at måle patientens egen opfattelse af smerterne. Målingerne skal være valide og kunne bruges i den interne kommunikation, både i plejegruppen og i lægegruppen. Smertescoringerne bør suppleres med registrering af andre relevante ændringer i patientens funktioner som f.eks. mobilisering, vandladning, ernæringsindtag og søvnkvalitet.
Der findes mange skalaer til brug for smertescoring (11). Det er væsentligt, at man på hospitalet bruger samme målemetode, så patienterne ikke introduceres for flere forskellige skalaer. Smerteenheden har tidligere brugt den verbale kategoriskala, men har siden 2001 brugt en visuel analog skala (VAS). Alle patienter angiver smertescore ved vores daglige tilsyn. Smertescoringen sammenholdt med patientens mobilisering og eventuelle behandlingsudløste bivirkninger ligger til grund for justering og optimering af smertebehandlingen.
Smertebehandling
Den postoperative smertebehandling bør være så effektiv, at såvel hvilesmerter som bevægelsesudløste smerter lindres. Herved gives patienten mulighed for tidlig mobilisering og ernæringsindtag. Med klare mål for effektiv smertebehandling og aktiveret pleje reduceres de postoperative ubehag og komplikationer.
Epidural blokade med tilførsel af lokalanæstetika og lavdosis morfin giver en optimal smertelindring og reducerer ved større kirurgi en række postoperative komplikationer (1). Hvis epidural smertelindring ikke kan gennemføres, f.eks. pga. blødningsrisiko epiduralt hos patienter i antikoagulationsbehandling, kan PCA med intravenøs opioid tilførsel anvendes. PCA-metoden giver desværre en dårligere smertelindring end den epidurale metode (12) og bør derfor kombineres med paracetamol og antiinflammatorika (NSAID, Nonsteroidal anti-inflammatory drugs). Ved konventionel smertebehandling bør et opioidbesparende regime anvendes (13).
Øvrige postoperative symptomer
Den akutte smerteenhed medvirker til en effektiv behandling af de øvrige postoperative symptomer. Kvalme, opkastning, sedation, hudkløe og urinretention kan hos nogle patienter give anledning til betydeligt større ubehag end smerter og dermed påvirke mobiliseringen. Disse bivirkninger kan være behandlingsudløste, men behøver ikke at være det.
Postoperativ kvalme og opkastning
Anæstesiafdelingen har valgt anæstesiformer, som minimerer PONV (postoperative nausea and vomiting) i den postoperative periode, og der gives antiemetika profylaktisk til højrisikopatienter (kombinationer af farmaka nævnt i figur 1). Hvis patienterne i anamnesen refererer til morfininduceret kvalme, tager vi højde for dette ved at udskifte det epidurale morfin med det syntetiske opioid sufentanil eller ved at undlade at tilsætte opioid til den epidurale blanding. Ved konventionel behandling bruges opioidbesparende strategi med tilførsel af paracetamol og antiinflammatorika.
To organisationsmodeller for den akutte smertesygeplejerskes funktion:
- Den specialiserede postoperative smertebehandling varetages af en smertesygeplejerske i samarbejde med en smertelæge. Sengeafdelingernes sygeplejersker observerer behandlingen og modtager løbende undervisning, vejledning og supervision.
- Smertesygeplejersken fungerer som konsulent og rådgiver for afdelingernes personale, når patienterne har komplekse smerter.
Urinretention
Urinretention er en relativt hyppig komplikation til epidural
Side 19
smertebehandling, og derfor får alle patienter lagt et blærekateter intraoperativt. Dette fjernes rutinemæssigt 24 timer efter operationen ved torakal epidural smertebehandling, hvorimod kateteret bevares, indtil epiduralkateteret fjernes ved lumbal smertebehandling. Vandladning kontrolleres med fast interval, og ved tegn på retention foretages engangskateterisering. Opgørelse af 100 konsekutive kolonopererede patienter viste, at kun ni af patienterne måtte engangskateteriseres under den torakale epidurale smertebehandling (14).
Motorisk blokade
Ved det daglige tilsyn lægger den akutte smerteenhed stor vægt på at diagnosticere nytilkomne sensoriske eller motoriske påvirkninger. Det er vigtigt, at afdelingerne har klare diagnostiske instrukser om og retningslinjer for, hvem de kan kontakte ved mistanke om komplikation. Epidural smertebehandling kan i sjældne tilfælde give anledning til alvorlige komplikationer som epiduralt hæmatom og infektion (1 ud af 2.000). Hvis disse komplikationer ikke diagnosticeres og behandles i tide, kan de medføre alvorlige permanente neurologiske bortfald.
Da en del af vores patienter følger et accelereret plejeforløb, er det væsentligt, at de kan mobiliseres hurtigt dvs. allerede samme dag, de er opereret eller senest dagen efter. Ved abdominalkirurgiske indgreb anlægges epiduralkatetrene torakalt, dels for at få en optimal smerteblokade, dels for at undgå påvirkning af de lumbale nerverødder med risiko for motorisk blokade af benene.
Forskning og fremtid
Et af de væsentligste resultater, den akutte smerteenhed har bidraget med, er indførelsen af de accelererede plejeforløb (15). Den akutte smerteenhed har deltaget i en række kliniske studier omkring accelererede forløb ved kolonkirurgi, hysterektomi og hoftekirurgi. Det accelererede pleje- og behandlingsregime tager udgangspunkt i det multimodale koncept, hvor nøgleordene er præoperativ information, ernæring, reducering af stressrespons, effektiv smertebehandling og tidlig mobilisering.
I dette forløb har den akutte smerteenhed medvirket ved information til patienten og undervisning af afdelingernes personale i epidural smertebehandling (justering af smertebehandlingen, behandling af bivirkninger, brug af mekaniske pumper m.m.).
Den akutte smerteenhed har desuden gennemført en række kliniske og eksperimentelle smertefarmakologiske og smertefysiologiske studier og har et eget smertelaboratorium, hvor nye behandlingsmetoder afprøves.
Smerteenhedens rolle
En række danske sygehuse har enten afsluttet eller er i gang med akkrediteringsprocesser, hvor indførelse af standarder for smertebehandling spiller en central rolle. Joint Commission on Accreditation of Healthcare Organizations (JCAHO) (8) mener, at regelmæssige smertescoringer bør være obligatoriske hos alle patienter, og at smerte skal dokumenteres som en vital parameter. Den akutte smerteenhed er en god platform for akkrediteringsbestræbelserne og kan tilbyde hjælp med procesorganisation, undervisning, igangsætning og resultatdokumentation (5).
Der er dog to væsentlige punkter, der bør diskuteres:
- For det første er det vigtigt at kunne dokumentere effekten af den akutte smerteenheds virksomhed i en tid, hvor ressourcetildelingen inden for sygehusvæsenet nøje vurderes og prioriteres. Der foreligger dokumentation for, at oprettelsen af en akut smerteenhed medfører en øgning af patienternes tilfredshed med smertebehandlingen, og at den postoperative smerteintensitet mindskes (7). Der foreligger dog ingen evidens for en reduktion i den samlede postoperative morbiditet ved indførelse af disse enheder, hvilket der i fremtiden bør anvendes flere ressourcer på at undersøge.
- For det andet har de akutte smerteenheder næsten udelukkende fokuseret på postoperativ smerte. Enhedernes ekspertise burde kunne udnyttes i langt højere grad inden for de medicinske specialer, på skadestuerne og inden for fødselsområdet.
- Vi mener, at den akutte smerteenhed ved optimal tværfaglig udnyttelse kan give et væsentligt bidrag til en forbedret smertekultur i det danske sygehusvæsen til gavn for patienten og de pårørende.
Lissi Gaarn-Larsen er afdelingssygeplejerske, og Mads Werner er overlæge ved Akut Smerteenhed, H:S Hvidovre.
Læs også artiklen "Organisering af postoperativ smertebehandling"
Litteratur
- Kehlet H, Holte K. Effect of postoperative analgesia on surgical outcome. Br J Anaesth 2001; 87(1):62-72.
- Hjort Jakobsen D, Hallin M, Kehlet H. Nye plejeprincipper efter kolonkirurgi. Sygeplejersken 1999; 46:36-39.
- Hjort Jakobsen D, Sonne E, Kehlet H. Koncentreret sygeplejepraksis. Sygeplejersken 2000; 14:46-49.
- Perkins FM, Kehlet H. Chronic pain as an outcome of surgery: A review of predictive factors. Anesthesiology 2000; 93(4):1123-1133.
- Huang N, Cunningham F, Laurito CE, Chen C. Can we do better with postoperative pain management? Am J Surg 2001; 182(5):440-448.
- Rawal N. Acute pain services revisited - good from far, far from good? Reg Anesth Pain Med 2002; 27(2):117-121.
- Werner MU, Søholm L, Rotbøll-Nielsen P, Kehlet H. Does an acute pain service improve postoperative outcome? Anesth Analg 2002; (in press).
- Joint Commission on Accreditation of Healthcare Organizations. 2001 Hospital Accreditation Standards. 2001.
- Nielsen PR, Christensen PA, Handberg G, Skadborg M, Werner MU. Postoperative pain treatment in Denmark - a nationwide survey year 2000. Anesthesiology 2001; 95:A839.
- Hjort Jakobsen D, Kehlet H. Patofysiologi ved kolonkirurgi. Sygeplejersken 1999; 46:40-43.
- Skiveren J, Frandsen J. Vurdering af smertens intensitet hos den smertepåvirkede patient. Sygeplejersken 2001; 19:28-34.
- Walder B, Schafer M, Henzi I, Tramer MR. Efficacy and safety of patient-controlled opioid analgesia for acute postoperative pain. A quantitative systematic review. Acta Anaesthesiol Scand 2001; 45(7):795-804.
- Kehlet H, Werner MU, Perkins F. Balanced analgesia - what is it and what are its advantages in postoperative pain? Drugs 1999; 58(5):793-797.
- Basse L, Werner MU, Kehlet H. Is urinary drainage necessary during continuous epidural analgesia after colonic resection? Reg Anesth Pain Med 2000; 25(5):498-501.
- Kehlet H. Accelererede operationsforløb. En faglig og administrativ udfordring. Ugeskr Laeger 2001; 163(4):420-424.
