Fag & Forskning
Svært at forstå diagnosen
Brystkræft. Kvinder, som bliver behandlet for forstadier til brystkræft (DCIS), er usikre på, om de er ramt af kræft.
Fag & Forskning 2018 nr. 2, s. 40-49
Af:
Birgitte Goldschmidt Mertz, klinisk forskningssygeplejerske, SD,
Helle Molter Duriaud, projektsygeplejerske,
Niels Kroman, cand.med., klinikchef,
Kenneth Geving Andersen, cand.med., ph.d.



Kvinder behandlet for forstadier til brystkræft har uopfyldte rehabiliteringsbehov
Baggrund. Senfølger i form af smerter, føleforstyrrelser og psykologisk belastning er velkendte efter behandling for invasiv brystkræft (IBK). Patienter med duktalt carcinoma in situ (DCIS) modtager en behandling svarende til den ved lavrisiko-IBK.
Formål. Formålet med dette tværsnitsstudie var at beskrive prævalensen af postoperative smerter, føleforstyrrelser, psykologisk belastning og rehabiliteringsbehov hos danske kvinder med DCIS.
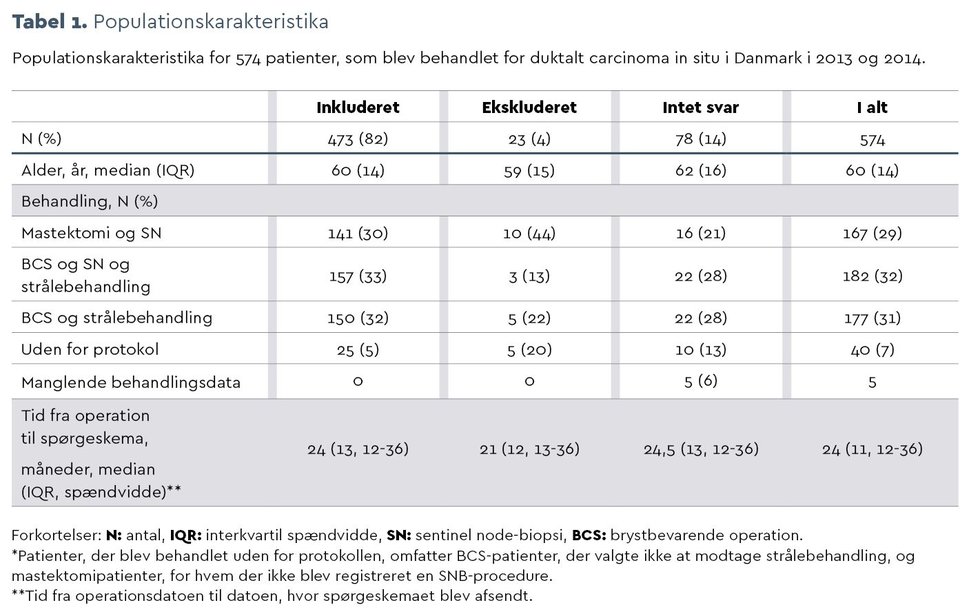
Metode. 574 kvinder, der var blevet behandlet for DCIS i Danmark i 2013 og 2014, blev inkluderet, og 473 (82 pct.) besvarede et detaljeret spørgeskema om demografiske faktorer, smerter, føleforstyrrelser, psykologiske forhold og rehabiliteringsbehov 1-3 år efter operation.
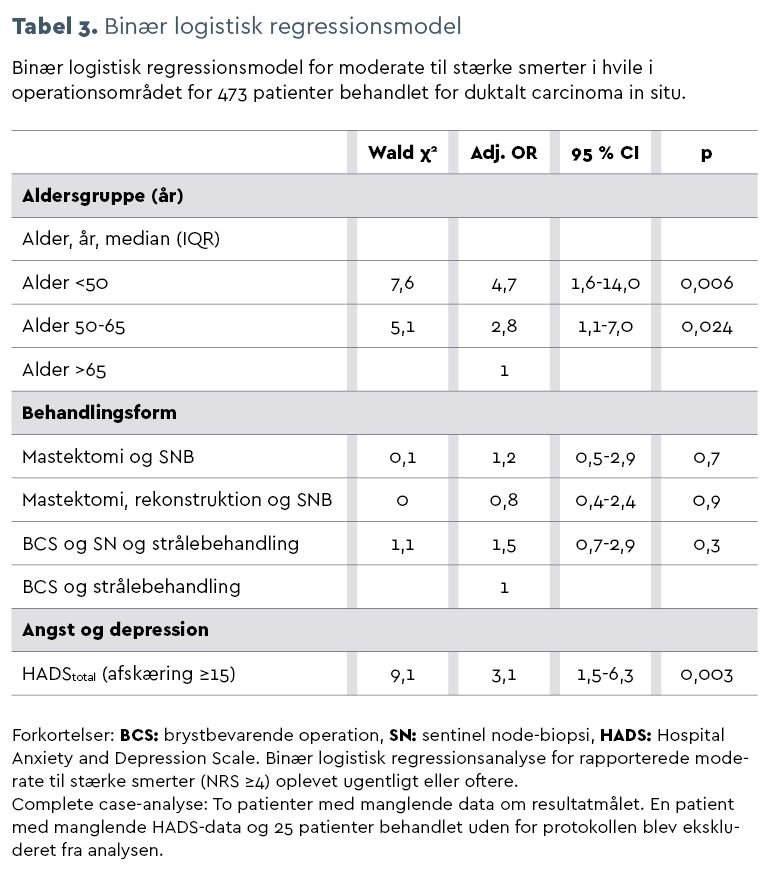
Resultater. Medianalderen var 60 år. I alt 33 pct. af patienterne rapporterede smerter, hvoraf de 12 pct. angav moderate til stærke smerter i operationsområdet. Moderate til stærke smerter var signifikant forbundet med yngre alder (<50 år var OR 4,7 (95 pct. CI: 1,6-14,0, P=0,006), for 50 til 65 år var OR 2,8 (95 pct. CI: 1,1-7,0, P=0,02)) og angst og depression (målt som HADStotal ≥15, hvor OR var 3,1 (95 pct. CI: 1,5-6,3, P=0,003)). Omkring en tredjedel af patienterne rapporterede føleforstyrrelser i form af prikken og stikken (32 pct.), følelsesløshed (37 pct.) og smertefuld kløe (30 pct.), og 94 kvinder (20 pct.) rapporterede om angst, ≥8, 26 (6 pct.) om depression og 51 (11 pct.) om psykologisk belastning.
Konklusion. Tværsnitsstudiet viste, at kvinder, der var blevet behandlet for DCIS, oplevede smerter, føleforstyrrelser og psykologisk belastning og havde uopfyldte rehabiliteringsbehov. Der er behov for yderligere forskning, som specifikt adresserer rehabilitering.
Peer Reviewed præsenterer ny forskning i sygepleje. Artiklen har været igennem dobbelt anonym bedømmelse – altså et peer review. Denne artikel har været offentliggjort på engelsk i Acta Oncologica, http://dx.doi.org/10.1080/0284186X.2017.1295167, og gengives på dansk med tilladelse fra Taylor & Francis Group, Stockholm, Sverige.
Brystbevarende operation (BCS): Ved en brystbevarende operation fjernes hele det mistænkte område og cirka ½ cm af brystvævet omkring knuden.
DBCG: Danish Breast Cancer Cooperative Group vedligeholder bl.a. en klinisk database, hvortil danske afdelinger systematisk indberetter oplysninger om diagnostik, behandling og opfølgning af brystkræftpatienter.
Ductalt Carcinoma In Situ (DCIS): Celleforandringer opstået i brystets udførselsgange. Celleforandringerne er forstadier til brystkræft. Sammenhængen mellem DCIS og brystkræft er ikke helt afklaret, men det skønnes, at hvis man ikke bliver opereret, vil 30-50 pct. af kvinder med DCIS udvikle brystkræft inden for en 10-års periode. Prognosen efter behandling for DCIS er god. Fjernelse af brystet medfører tæt på 100 pct. lokal sygdomskontrol.
Invasiv brystkræft (IBK): Brystkræft opstår oftest i en mælkegang og kan efterhånden nedbryde mælkegangens væg og vokse ind i omkringliggende væv, hvilket betegnes invasiv vækst.
Loco-regional behandling: Lokal behandling af bryst og lymfeknuder i armhulen.
Sentinel node biopsi: Sentinel node er betegnelse for den lymfeknude, der først modtager lymfe fra brystet. Den kaldes også skildvagtslymfeknuden og findes ved at injicere et radioaktivt sporstof i brystet omkring tumor.
Strålebehandling af brystet (RT): Efter brystbevarende operation for DCIS er strålebehandling standard. Strålebehandlingen er forebyggende og har det formål at slå eventuelle celleforandringer ihjel.
 Siden indførelsen af det nationale screeningsprogram for brystkræft i Danmark er antallet af tilfælde af duktalt carcinoma in situ (DCIS) steget betydeligt. Der er flere end 450 nye tilfælde hvert år, og antallet af DCIS-overlevere er hastigt voksende. Denne stigning ses også i USA, det øvrige Europa, Australien og andre højindkomstlande, hvor DCIS udgør 11-25 pct. af de screeningspåviste brystkræfttilfælde (1).
Siden indførelsen af det nationale screeningsprogram for brystkræft i Danmark er antallet af tilfælde af duktalt carcinoma in situ (DCIS) steget betydeligt. Der er flere end 450 nye tilfælde hvert år, og antallet af DCIS-overlevere er hastigt voksende. Denne stigning ses også i USA, det øvrige Europa, Australien og andre højindkomstlande, hvor DCIS udgør 11-25 pct. af de screeningspåviste brystkræfttilfælde (1).
DCIS er en ikke-invasiv tilstand i brystet. Behandlingen af DCIS minder om loco-regional behandling af invasiv brystkræft (IBK) og kan omfatte brystbevarende operation (BCS), mastektomi (fjernelse af hele brystet), fjernelse af sentinel node (SN) og strålebehandling af brystet (RT). Disse behandlingsmodaliteter kan forårsage kroniske smerter, føleforstyrrelser og funktionsbegrænsninger hos kvinder med IBK (2,3). Desuden kan mastektomi føre til psykologisk belastning i forbindelse med ændret kropsbillede og udseende hos brystkræftpatienter (4). Endelig viste et dansk studie, at 43 pct. af IBK-patienterne rapporterede om moderat til stærk psykologisk belastning på diagnosetidspunktet (5).
Patienterne har svært ved at forstå DCIS-diagnosen og årsagerne til den omfattende behandling (6,7). Dette kan føre til forvirring om, hvad DCIS er, og til en fejlagtig opfattelse af den fremtidige brystkræftrisiko, angst og væsentlig psykologisk belastning (8,9).
Nyere studier har sat spørgsmålstegn ved brugen af udtrykket "carcinoma in situ", da dette kan føre til misforståelser og forvirring hos både patienter og sundhedspersoner, der har svært ved at skelne kræft fra tilstande, der ikke er kræft (10).
I et tidligere lille eksplorativt studie af kvinder med DCIS, som havde fået foretaget SN, fandt vi ligeledes, at kvinder med DCIS beskrev vanskeligheder med at forstå diagnosen, hvilket førte til psykiske problemer og behov for rådgivning. Der var endvidere tegn på senfølger svarende til dem hos IBK-patienter (ikke offentliggjort materiale; se note under referencer).
I Danmark henvises brystkræftpatienter til kommunal fysisk og psykosocial rehabilitering efter diagnosticering og behandling, mens der ikke tilbydes systematisk rehabilitering eller psykosocial støtte til kvinder med DCIS. Derfor forekommer det vigtigt at opnå mere omfattende viden om både hyppigheden og karakteren af senfølger efter DCIS-behandling med henblik på at planlægge målrettet rehabilitering.
Formålet med dette tværsnitsstudie var derfor at beskrive prævalensen af kroniske smerter, føleforstyrrelser, psykologisk belastning, angst, depression og rehabiliteringsbehov i en større gruppe danske kvinder, der var blevet behandlet for DCIS.
 Studiedesign
Studiedesign
I alt 574 kvinder er blevet registreret i Danish Breast Cancer Cooperative Group (DBCG)-databasen (11) som behandlet for DCIS i Danmark i 2013 og 2014. Det aktuelle studie var et tværsektorielt spørgeskemastudie. Spørgeskemaet blev sendt til alle egnede patienter i januar 2016. De, der ikke svarede, modtog spørgeskemaet én gang til. Dataindsamlingen blev afsluttet ultimo marts 2016. Studiet blev udført på Brystkirurgisk Afdeling, Rigshospitalet, København, i overensstemmelse med loven om videnskabsetisk behandling af sundhedsvidenskabelige forskningsprojekter. Studiet var godkendt af Datatilsynet (j.nr. 2012-58-0004).
Deltagere
Alle patienter, som var registreret med DCIS, var egnede. Eksklusionskriterier var patienter, som efterfølgende havde fået en malign diagnose, ikke kunne forstå dansk eller havde demens. Data om diagnose, malignitet, behandling og død blev udtrukket fra DBCG-databasen. Da disse data var ufuldstændige, blev der indsamlet supplerende data fra elektroniske patientjournaler.
Behandling
Patienterne var behandlet i henhold til DBCG-protokol (11) – enten med mastektomi eller BCS. SN blev udført hos mastektomerede patienter samt hos BCS-patienter, hvis DCIS havde tumorkarakteristika, DCIS-området var større end 50 mm ved mammografi, ved mistanke om invasiv sygdom ud fra billeddiagnostik og ved Van Nuys gruppe 3-DCIS. BCS-patienter blev behandlet med RT i det resterende bryst. Patienter behandlet med mastektomi fik tilbudt brystrekonstruktion.
Resultatmål
Det primære resultatmål var prævalensen af kroniske smerter efter operation fordelt på veldefinerede behandlingsgrupper 1-3 år efter operation. Moderate til stærke smerter efter behandling for DCIS blev defineret som smerter i brystområdet, armhulen, siden af kroppen og armen i den opererede side og med en smerteintensitet på ≥4 på en numerisk bedømmelsesskala fra 0 til 10. Det anvendte skæringspunkt understøttes af et studie af cut-off-værdier i forbindelse med postoperative smerter (12). Kun smerter på ugentlig basis eller oftere blev betragtet som persisterende smerter.
Sekundære resultatmål var føleforstyrrelser bedømt ved hjælp af syv spørgsmål udarbejdet til brystkræftkohorten (13) og psykologisk belastning, angst og depression samt rehabiliteringsbehov. Psykologisk belastning blev målt med belastningstermometeret (DT – Distress Thermometer), som er en numerisk skala fra 0 (ingen belastning) til 10 (ekstrem belastning). Der blev anvendt en score på ≥7, da den har vist sig at identificere patienter med moderat til stærk belastning (14).
Hospital Anxiety and Depression Scale (HADS) er et almindeligt anvendt mål for angst og depression hos kræftpatienter (15). HADS er en 14-punktsskala, som måler angst og depression separat på to underskalaer. Scorerne fra de to skalaer summeres ofte til en samlet score, som er et mål for emotionel belastning (16). De her anvendte cut-off-værdier er HADStotal ≥15, HADSangst ≥8 og HADSdepression ≥8 (15).
Desuden blev helbredsrelateret livskvalitet bedømt ved hjælp af skalaerne for overordnet helbredstilstand, fysisk funktion, rollefunktion og emotionel funktion og en sumscore på European Organisation for Research and Treatment of Cancer’s QLQ-C30 (17).
Behovet for rehabiliteringsydelser blev bedømt ved hjælp af elementer udformet til et tidligere studie blandt brystkræftpatienter (18) og drejede sig om behovet for samtale med sundhedspersoner på og uden for hospitalet, patientundervisning og kontakt med andre patienter. Deltagerne blev bedt om at angive alle oplevede behov.
Demografiske data, behandlingsoplysninger og sygdomsspecifikationer blev hentet fra DBCG-databasen. Data om psykosociale faktorer, smerter, føleforstyrrelser og rehabiliteringsbehov blev indsamlet fra spørgeskemaet.
Statistik
Statistisk analyse blev udført ved hjælp af SAS 9.4 til Windows (SAS Institute, Cary, NC, USA). Normalitet blev bedømt ved hjælp af Kolmogorov-Smirnov-testen og af Shapiro-Wilk-testen, af histogrammer og Q-Q-plot. Alle værdier blev udtrykt som antal patienter, procenter, gennemsnit for normalfordelte data med 95 pct. konfidensintervaller (95 pct. CI) og medianer for ikke-normalfordelte data med interkvartile spændvidder (IQR). Andele blev testet ved hjælp af x2 eller Fishers eksakte test. Bivariat sammenligning af NRS (numerisk bedømmelsesskala) -værdier mellem grupperne blev analyseret med Mann-Whitney-Wilcoxon-testen og for tre eller flere grupper med Kruskal-Wallis-testen. En P-værdi på 0,05 blev betragtet som statistisk signifikant.
Behandlingsgrupper blev defineret ud fra behandling ifølge behandlingsprotokollen. Patienter, der afveg fra protokollen, blev placeret i en separat gruppe for at holde de andre sammenlignelige og homogene.
Behandlingsfaktorer og patientrelaterede faktorer, der var forbundet med smerter i univariate analyser, blev indsat i en binær logistisk regressionsmodel. Data for patienter med afvigelse fra behandlingsprotokollen blev ikke analyseret.
Faktorer, der blev medtaget i modellen, var behandlingsform og alder grupperet i <50, 50-65 og >65 år. HADStotal (≥15 vs. <15) blev medtaget i modellen som følge af et lavere antal manglende data i forhold til DT. Justerede odds ratioer og konfidensintervaller blev beregnet, og Wald x2 -testen blev anvendt til at signifikansteste hver parameter.
 Deltagere
Deltagere
I alt 574 blev fundet i DBCG-databasen, hvoraf 23 blev ekskluderet som følge af IBK- eller en anden kræftdiagnose, eller fordi de ikke kunne forstå eller besvare spørgeskemaet. 78 patienter svarede ikke, og 473 kvinder (82 pct.) besvarede således spørgeskemaet 12-36 måneder (median 24) efter operation. Deres medianalder var 60 år. Omkring en tredjedel af deltagerne havde fået foretaget mastektomi og SN, BCS og SN hos en anden tredjedel og kun BCS hos den sidste tredjedel. BCS-patienterne havde modtaget adjuverende RT, se tabel 1 i bunden af denne artikel.
Smerter
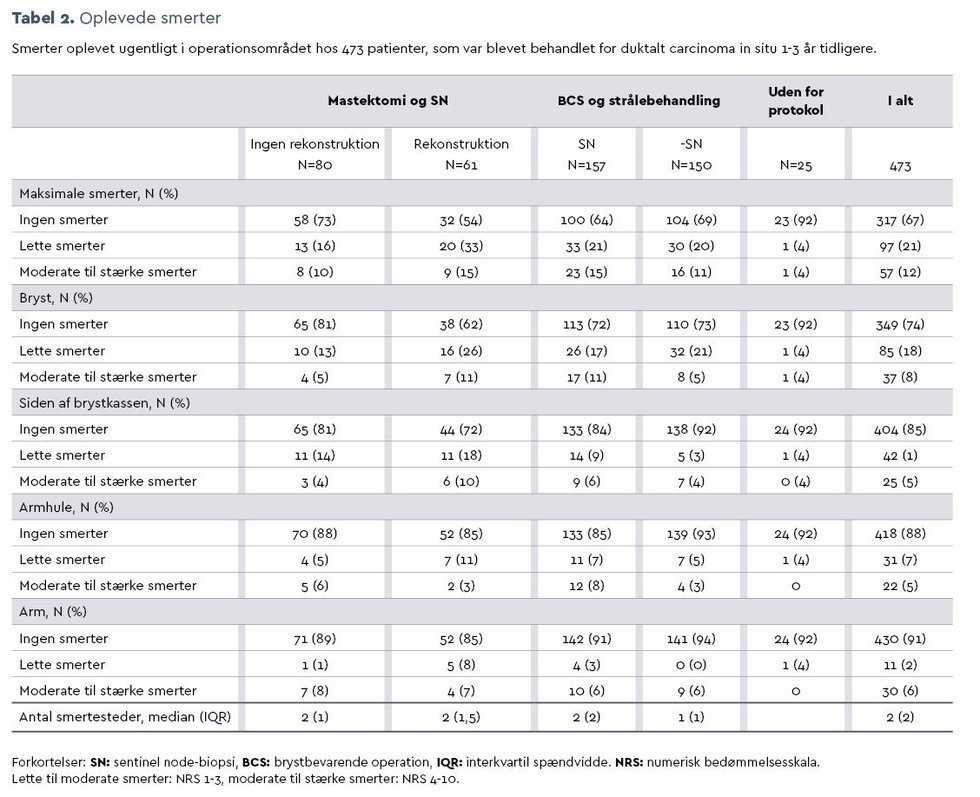
I alt 154 (33 pct.) af patienterne rapporterede smerter i hvile ugentligt eller oftere i et eller flere af de fire foruddefinerede områder, og 57 (12 pct.) angav moderate til stærke smerter. Tabel 2 i bunden af denne artikel viser smerter i forskellige kropsområder fordelt på behandlingsmodaliteter. Patienter, der havde fået foretaget mastektomi med SN og brystrekonstruktion, rapporterede flest smerter i brystet (lette smerter: 26 pct., moderate til stærke smerter: 11 pct.) og siden af brystkassen (lette smerter: 18 pct., moderate til stærke smerter: 10 pct.). Ved univariat analyse havde signifikant flere patienter med rekonstruktion smerter (P=0,048). Der var imidlertid ingen signifikant forskel i smerteintensitet (P=0,06). Der blev ikke fundet signikant effekt af behandlingsformen med en logistisk regressionsmodel for moderate til stærke smerter i operationsområdet, se tabel 3 i bunden af denne artikel. Yngre alder var signifikant forbundet med moderate til stærke smerter. Patienter i alderen 50 til 65 år havde en odds ratio (OR) på 2,8 (95 pct. CI: 1,1-7,0, P=0,02), og patienter på <50 år havde en OR på 4,7 (95 pct. CI: 1,6-14,0, P=0,006) ved sammenligning med dem over 65 år. Desuden var angst og depression målt som HADStotal ≥15 signifikant forbundet med moderate til stærke smerter med en OR på 3,1 (95 pct. CI: 1,5-6,3, P=0,003).
Føleforstyrrelser
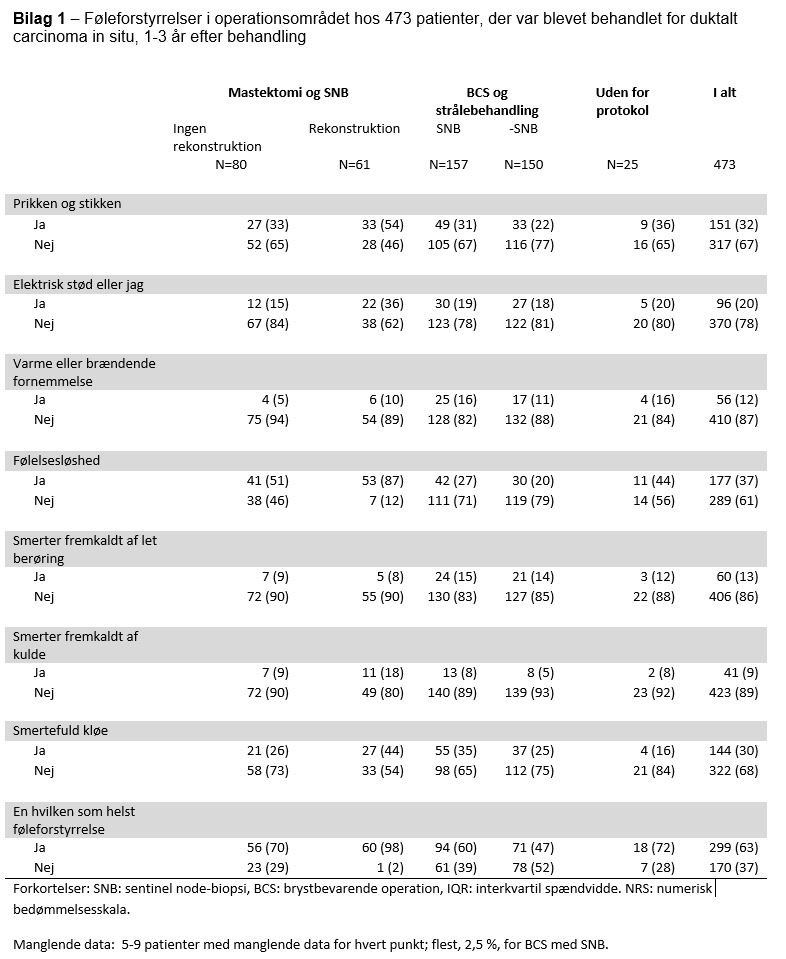
I alt 299 (63 pct.) af patienterne rapporterede om føleforstyrrelser: Prikken og stikken (33 pct.), følelse af elektrisk stød eller jag, (20 pct.), varme eller en brændende fornemmelse (12 pct.), følelsesløshed (37 pct.), smerter fremkaldt enten af let berøring (13 pct.) eller kulde (9 pct.).
Patienter behandlet med mastektomi og rekonstruktion havde signifikant højere hyppighed af prikken og stikken (P<0,0001), elektriske stød (P=0,02) og følelsesløshed (P<0,0001). De, der havde fået foretaget BCS uden SN, havde færrest føleforstyrrelser, se bilag 1 i bunden af denne artikel.
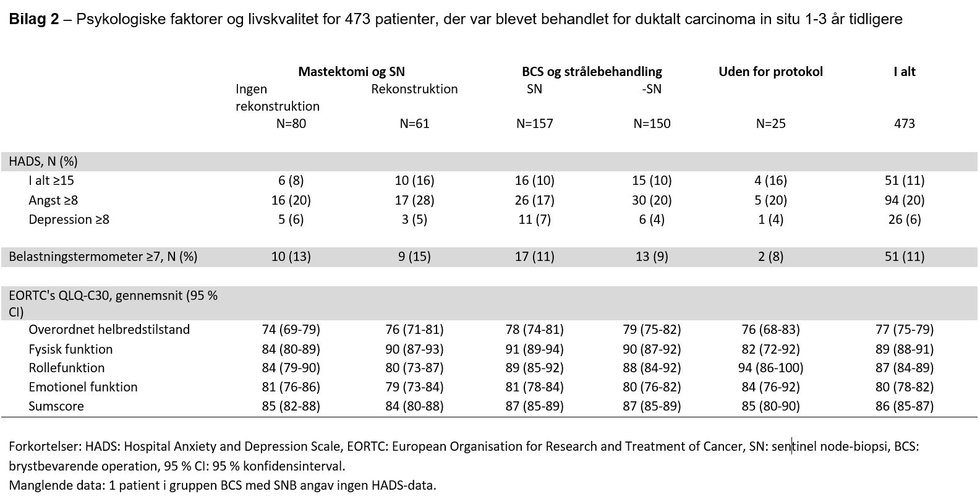
Psykologiske faktorer og livskvalitet
Middelværdierne for livskvalitet er vist i bilag 2 i bunden af denne artikel sammen med resultaterne for psykologiske faktorer. I alt 94 kvinder (20 pct.) rapporterede om angst (HADSangst≥8), 26 (6 pct.) om depression (HADSdepression≥8) og 51 (11 pct.) om psykologisk belastning (DT≥7).
Rehabiliteringsbehov
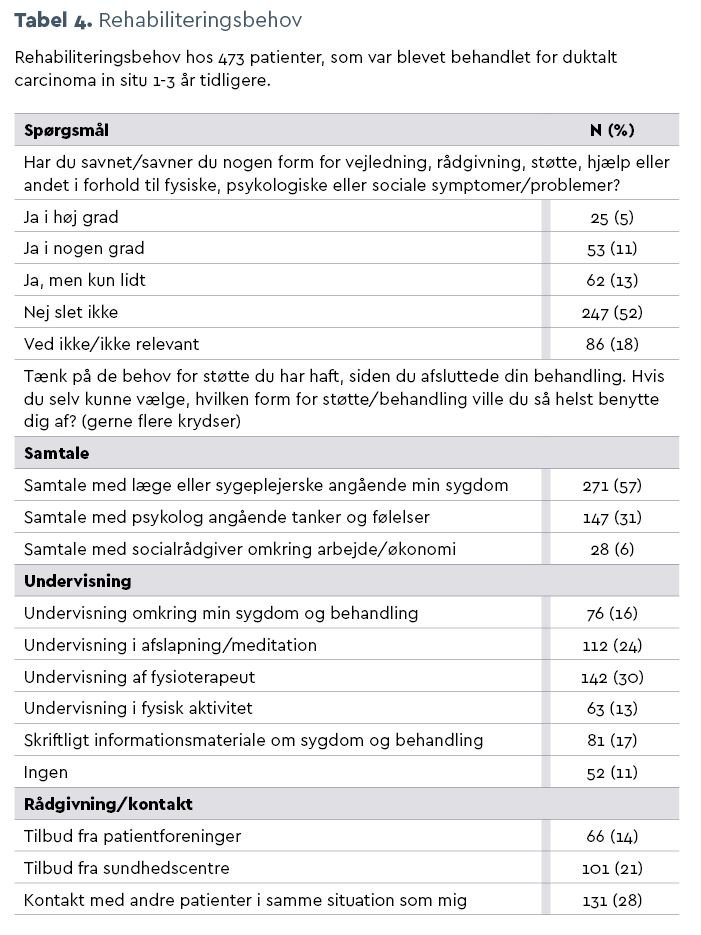
29 pct. af patienterne angav uopfyldte behov, se tabel 4 i bunden af denne artikel. Når de blev bedt om at angive, hvilken form for støtte/behandling de havde mest behov for, satte flere end 50 pct. kryds ved samtale med en læge eller sygeplejerske, og 33 pct. satte kryds ved samtale angående (patientens) tanker og følelser.
En stor andel rapporterede om behov for undervisning i afslapning/meditation (24 pct.), undervisning af fysioterapeut (30 pct.) og skriftligt informationsmateriale (17 pct.). Endelig angav 14 pct., at de havde behov for rådgivning i sundhedscentre, og 28 pct. ønskede kontakt med andre patienter i samme situation.
 I dette tværsnitsstudie blandt 473 danske kvinder, som var blevet behandlet for DCIS, fandt vi, at 33 pct. rapporterede smerter, og 12 pct. angav moderate til stærke smerter 1-3 år efter primær operation. Så vidt vi ved, har ingen andre studier specifikt undersøgt smerter hos DCIS-patienter, hvorimod det er påvist, at kroniske smerter efter brystkræftoperation er et stort problem hos en stor del af brystkræftpatienterne (2,3) op til syv år efter operation (19).
I dette tværsnitsstudie blandt 473 danske kvinder, som var blevet behandlet for DCIS, fandt vi, at 33 pct. rapporterede smerter, og 12 pct. angav moderate til stærke smerter 1-3 år efter primær operation. Så vidt vi ved, har ingen andre studier specifikt undersøgt smerter hos DCIS-patienter, hvorimod det er påvist, at kroniske smerter efter brystkræftoperation er et stort problem hos en stor del af brystkræftpatienterne (2,3) op til syv år efter operation (19).
Prævalensen af kroniske smerter i operationsområdet svarer til det, der er set hos brystkræftpatienter med tilsvarende behandling (2,3,20). Resultaterne er direkte sammenlignelige med studier med IBK-patienter og samme spørgeskema – hhv. et prospektivt studie, hvor 42 pct. havde smerter, og 14 pct. moderate til stærke smerter (3), og et tværsnitsstudie med SN-behandlede patienter, hvor 14 pct. havde moderate til stærke smerter. Vi fandt desuden, at smerter var stærkt forbundet med yngre alder og høje HADStotal-scorer. Yngre alder er også blevet anerkendt som prædiktor for kroniske smerter efter brystkræftoperation (3). Univariat analyse pegede på, at der var flere smerter hos patienter med rekonstrueret bryst – med tendens til højere smertescorer (P=0,06). Dette blev imidlertid afkræftet af den justerede model, idet der ikke var forskel på behandlingsgrupperne, hvilket støttes af IBK-patientrelateret forskning (21).
Fundet af en sammenhæng mellem psykologiske faktorer og persisterende smerter støttes af tilsvarende fund for IBK-patienter (3). Det er blevet foreslået, at psykologisk belastning kan være prædiktor for persisterende smerter (22), og et randomiseret kontrolleret studie om brug af mindfulness indikerede, at dette har en gavnlig virkning på kroniske smerter (23) og dermed kan være en behandlingsmulighed.
Med hensyn til føleforstyrrelser viser vores fund, at 37 pct. af patienterne rapporterede om følelsesløshed 1-3 år efter operation. Igen fandt vi ingen andre studier om emnet for DCIS-patienter, men dette fund er i tråd med en oversigtsartikel af Verbelen et al., der viser en incidens af følelsesløshed på 8-5 pct. for sentinel node-negative IBK-patienter (24).
Mejdahl et al. har også fundet, at 39 pct. af 2.411 danske brystkræftpatienter, der havde fået foretaget mastektomi og SN, rapporterede om føleforstyrrelser 5-7 år efter operation (19).
Resultaterne er direkte sammenlignelige med et studie med IBK-patienter og samme spørgeskema, der viste, at 32 pct. af de SN-behandlede patienter rapporterede om prikken og stikken (13).
Selv om vi ikke fandt studier med fokus på smerter og føleforstyrrelser hos DCIS-patienter, findes der imidlertid nogle få studier, hvor generel fysisk funktion blev anvendt som resultatmål for DCIS-patienter. Ganz fandt, at kvinder med DCIS rapporterede om dårligere fysisk funktion end raske kvinder, og at ømhed og smerter i bevægeapparatet var hovedårsagen (8).
Lauzier et al. fandt derimod ingen signifikante forskelle efter 12 måneder ved sammenligning af DCIS-patienter med IBK-patienter uden adjuverende kemoterapi (9).
Vi fandt ingen nedsatte værdier hverken for overordnet helbredstilstand, fysisk funktion, rollefunktion eller emotionel funktion i forhold til danske standardværdier indsamlet fra 608 raske danske kvinder (gennemsnitlige standardscorer: henholdsvis 74,8, 86,3, 88,1 og 77,2) (25).
Vores resultater viste, at i alt 20 pct. rapporterede om angst. Dette er i tråd med andre fund (9,26) og kan være relateret til overdreven risikoopfattelse. Partridge et al. fandt, at en væsentlig andel af DCIS-patienterne havde markante fejlopfattelser af risikoen både for recidiverende DCIS og invasiv kræft, og at overdreven risikoopfattelse var stærkt forbundet med psykologisk belastning (26).
I vores tidligere studie afslørede interview ligeledes vanskeligheder med at forstå diagnosen, som førte til psykiske problemer og behov for rådgivning (ikke offentliggjort materiale - se note under Referencer).
Patienterne i den aktuelle kohorte angav f.eks. behov for samtale med en læge eller sygeplejerske, undervisning af en fysioterapeut samt kontakt med andre patienter i samme situation under sygdomsforløbet. Disse fund understreger behovet for passende støtte, og det ser især ud til at være vigtigt at hjælpe patienterne med at forstå tilstanden DCIS. Sundhedspersoner skal identificere patienternes psykologiske belastning og mulige fejlopfattelser under sygdomsforløbet, og der bør tilbydes rehabiliteringsydelser.
I de senere år er der gjort forsøg på at stoppe brugen af udtrykket "carcinoma in situ" for dermed potentielt at reducere omfanget af fejlopfattelser af diagnosen og psykologiske senfølger (10). Pravettoni et al. argumenterer for at stoppe brugen af "carcinoma" eller "karcinom" for sygdomme, der ikke kan metastasere (10). Dette virker som en god idé, men yderligere forskning kan være påkrævet.
Vores studies styrker omfatter det tværsektorielle design, som muliggjorde brug af en stor, velbeskrevet population, der blev behandlet i forskellige egne af landet, og en høj responsrate. Patienterne blev desuden behandlet efter de samme landsdækkende retningslinjer. Så vidt vi ved, er dette studie endvidere det første til at undersøge kroniske smerter og føleforstyrrelser og bidrager dermed til den meget sparsomme viden om fysiske problemer efter DCIS. Studiet er begrænset af, at spørgeskemaet kun blev besvaret én gang, af manglende præoperativ information og af, at den tværsektorielle karakter udelukker viden om kausalitet og udvikling over tid.
Det skal afslutningsvis bemærkes, at vores resultater viser, at 33 pct. af patienter behandlet for DCIS rapporterede smerter, og 12 pct. om moderate til stærke smerter i brystet, siden af brystkassen, i armhulen eller armen ugentligt eller oftere 1-3 år efter operation, og at smerterne var signifikant forbundet med yngre alder og psykologiske faktorer. Derudover rapporterede 32 pct. om prikken og stikken, 37 pct. om følelsesløshed og 30 pct. om smertefuld kløe.
I alt 94 kvinder (20 pct.) rapporterede om angst, og næsten en tredjedel af patienterne havde uopfyldte rehabiliteringsbehov. Fundene understreger behovet for passende støtte og rehabiliteringstilbud til den voksende gruppe af DCIS-overlevere. Der er behov for yderligere forskning, som specifikt adresserer rehabilitering efter diagnose og behandling af DCIS.
Læs også baggrundsartiklen "Er det kræft, eller hvad?"
Tak. Dette studie blev støttet af Danielsens Fond (bevillingsnummer 10-001430) og Tværspuljen, Tværsektoriel Forskningsenhed. Ingen af finansieringskilderne havde indflydelse på hverken studiets design eller indsamling, analyse og tolkning af data.
Erklæring om interessekonflikt. Ingen af forfatterne har nogen interessekonflikt.
Etisk godkendelse. Studiet var godkendt af Datatilsynet (j.nr. 2012-58-0004).
Referencer
1. Virnig BA, Tuttle TM, Shamliyan T, Kane RL. Ductal carcinoma in situ of the breast: a systematic review of incidence, treatment, and outcomes. J Natl Cancer Inst 2010;102:170-78. 2. Gartner R, Jensen MB, Nielsen J et al. Prevalence of and factors associated with persistent pain following breast cancer surgery. JAMA 2009;302:1985-92. 3. Andersen KG, Kehlet H Persistent Pain After Breast Cancer Treatment: A Critical Review of Risk Factors and Strategies for Prevention. J Pain 2011;12:725-46. 4. Lam WW, Li WW, Bonanno GA et al. Trajectories of body image and sexuality during the first year following diagnosis of breast cancer and their relationship to 6 years psychosocial outcomes. Breast Cancer Res Treat 2012;131:957-67. 5. Mertz BG, Bistrup PE, Johansen C, et al. Psychological distress among women with newly diagnosed breast cancer. Eur J Oncol Nurs 2011;16:439-43. 6. Kennedy F, Harcourt D, Rumsey N. The shifting nature of women’s experiences and perceptions of ductal carcinoma in situ. J Adv Nurs 2012;68:856-67. 7. Prinjha S, Evans J, Ziebland S, McPherson A. "A mastectomy for something that wasn't even truly invasive cancer". Women’s understandings of having a mastectomy for screen-detected DCIS: a qualitative study. J Med Screen 2011;18:34-40. 8. Ganz PA. Quality-of-life issues in patients with ductal carcinoma in situ. J Natl Cancer Inst Monogr 2010;2010:218-22. 9. Lauzier S, Maunsell E, Levesque P et al. Psychological distress and physical health in the year after diagnosis of DCIS or invasive breast cancer. Breast Cancer Res Treat 2010;120:685-91. 10. Pravettoni G, Yoder WR, Riva S, et al. Eliminating "ductal carcinoma in situ" and "lobular carcinoma in situ" (DCIS and LCIS) terminology in clinical breast practice: The cognitive psychology point of view. Breast 2016;25:82-85. 11. Moller S, Jensen MB, Ejlertsen B et al. The clinical database and the treatment guidelines of the Danish Breast Cancer Cooperative Group (DBCG); its 30-years experience and future promise. Acta Oncol 2008;47:506-24. 12. Gerbershagen HJ, Rothaug J, Kalkman CJ et al. Determination of moderate-to-severe postoperative pain on the numeric rating scale: a cut-off point analysis applying four different methods. Br J Anaesth 2011;107:619-26. 13. Andersen KG, Christensen KB, Kehlet H, Bidstup PE. The Effect of Pain on Physical Functioning after Breast Cancer Treatment: Development and Validation of an Assessment Tool. Clin J Pain 2015; 31: 794-802. 14. Bidstrup PE, Mertz BG, Dalton SO, et al. Accuracy of the Danish version of the "distress thermometer". Psychooncology 2011;21:436-43. 15. Zigmond AS, Snaith RP. The hospital anxiety and depression scale. Acta Psychiatr Scand 1983;67:361-70. 16. Vodermaier A, Millman RD. Accuracy of the Hospital Anxiety and Depression Scale as a screening tool in cancer patients: a systematic review and meta-analysis. Support Care Cancer 2011;19:1899-1908. 17. Aaronson NK, Ahmedzai S, Bergman B et al. The European Organization for Research and Treatment of Cancer QLQ-C30: a quality-of-life instrument for use in international clinical trials in oncology. J Natl Cancer Inst 1993; 85:365-76. 18. von Heymann-Horan AB, Dalton SO, Dziekanska A et al. Unmet needs of women with breast cancer during and after primary treatment: a prospective study in Denmark. Acta Oncol 2013;52:382-90. 19. Mejdahl MK, Andersen KG, Gartner R et al. Persistent pain and sensory disturbances after treatment for breast cancer: six year nationwide follow-up study. BMJ 2013; 346:f1865. 20. Bruce J, Thornton AJ, Powell R, et al. Psychological, surgical, and sociodemographic predictors of pain outcomes after breast cancer surgery: a population-based cohort study. Pain 2014;155:232-43. 21. Klit A, Mejdahl MK, Gartner R et al. Breast reconstruction with an expander prosthesis following mastectomy does not cause additional persistent pain: a nationwide cross-sectional study. J Plast Reconstr Aesthet Surg 2013;66:1652-58. 22. Mejdahl MK, Mertz BG, Bidstrup PE, Andersen KG. Preoperative Distress Predicts Persistent Pain After Breast Cancer Treatment: A Prospective Cohort Study. J Natl Compr Canc Netw 2015;13:995-1003. 23. Johannsen M, O’Connor M, O'Toole MS, et al. Efficacy of Mindfulness-Based Cognitive Therapy on Late Post-Treatment Pain in Women Treated for Primary Breast Cancer: A Randomized Controlled Trial. J Clin Oncol 2016;34:3390-99. 24. Verbelen H, Gebruers N, Eeckhout FM et al. Shoulder and arm morbidity in sentinel node-negative breast cancer patients: a systematic review. Breast Cancer Res Treat 2014;144:21-31. 25. Klee M, Groenvold M, Machin D. Quality of life of Danish women: population-based norms of the EORTC QLQ-C30. Qual Life Res 1997;6:27-34. 26. Partridge A, Adloff K, Blood E et al. Risk perceptions and psychosocial outcomes of women with ductal carcinoma in situ: longitudinal results from a cohort study. J Natl Cancer Inst 2008;100:243-51.
Note
"Ikke offentliggjort materiale" er siden blevet publiceret: Mertz BG, Duriaud HM, Kroman N, Andersen KG. Pain, Sensory Disturbances, and Psychological Distress among Danish Women Treated for Ductal Carcinoma in Situ: An Exploratory Study. Pain Manag Nurs 2017; Oct;18(5):309-17).
Content...