Fag & Forskning
Sygepleje til pårørende sker ud fra patienternes ønsker
Telefonisk kontakt kan med fordel erstatte pårørendes fremmøde på opvågningsafdelingen, hvilket harmonerer med patienternes ønsker.
Fag & Forskning 2020 nr. 3, s. 70-74
Af:
Dorthe Choi Lisby, Sygeplejerske, SD,
Hanne Irene Jensen, Intensivsygeplejerske, SD, cand.scient.san., ph.d.

Fagligt Ajour præsenterer ny viden fra sygeplejersker eller andre sundhedsprofessionelle, der arbejder systematisk og metodisk med udvikling af sygeplejen eller genererer viden, der er anvendelig i sygeplejen. I artiklerne formidler de resultater og konklusioner fra deres udviklingsarbejde og giver kollegial inspiration til fornyelse af den kliniske sygepleje. Har du selv lyst til at skrive en Fagligt Ajour, så læs mere på dsr.dk/manuskriptvejledning.
I 2016 viste en undersøgelse, at tre ud af fire rygopererede patienter ikke havde et ønske om at have pårørende hos sig i opvågningsforløbet.
For at tilgodese patienternes ønske blev der på Opvågningen, Middelfart Sygehus, etableret en praksis, hvor en sygeplejerske eller patienten kontaktede pårørende telefonisk efter operationen.
I en efterfølgende undersøgelse svarede 91 pct. af de 108 adspurgte pårørende ja til, at et telefonopkald dækkede deres behov for kontakt til patienten i opvågningsafsnittet.
De pårørende besvarede et spørgeskema, som indeholdt spørgsmål om deres kendskab til besøgsregler i opvågningsafsnittet, deres niveau af bekymring, og hvilken betydning et telefonopkald havde for dem.
Undersøgelsen bekræftede, at det er muligt at yde god sygepleje til pårørende uden at gå på kompromis med patienternes ønsker.
Artiklen beskriver et projekt, hvor formålet var at undersøge pårørendes behov for kontakt til patienten i opvågningsafsnittet, og hvilken betydning et telefonopkald havde for dem.
I en tidligere undersøgelse svarede tre ud af fire rygopererede patienter, at de ikke havde et ønske om at have pårørende hos sig i opvågningsforløbet. På baggrund af disse resultater fremkom spørgsmålet, hvordan vi sikrer, at patienternes ønsker om ikke-tilstedeværelse af pårørende kan blive tilgodeset, men at vi samtidig kan yde god sygepleje til de pårørende, som måske har et andet behov.
Øget fokus på brugerinddragelse
Sundhedsvæsenet har de seneste årtier haft øget fokus på brugerinddragelse (1). Det gælder først og fremmest inddragelse af patienter, men også inddragelse af pårørende.
”Family centered care” er et fokusområde i bl.a. intensivt afsnit, hvor fri besøgsadgang er en af anbefalingerne (2). Også opvågningsafsnit arbejder med adgang for pårørende for at mindske bekymring og angst (3,4). Men er det øgede fokus på pårørendes inddragelse altid i overensstemmelse med ønsket om at sætte patienten først?
Kirsten Wisborg, vicedirektør, læge, Bispebjerg og Frederiksberg Hospital, pointerer i en kronik i Kristeligt Dagblad, at vi skal huske at spørge patienterne: ”Hvad er vigtigt for dig?” Hun siger også, at det sundhedsfaglige perspektiv aldrig må stå alene. Patientens ønsker, behov og håb skal altid indgå i de beslutninger, der træffes (5).
Regler for besøg i opvågningsafsnittet
I opvågningsafsnittet på Middelfart Sygehus er besøg af pårørende normalt ikke tilladt, men hvis patienterne har et behov for at have en pårørende hos sig, kan det arrangeres efter aftale med opvågningssygeplejersken.
Alle patienter får tilbud om at låne en telefon, så de kan ringe til pårørende, eller sygeplejersken kan ringe efter aftale med patienten.
I februar 2016 blev der i opvågningsafsnittet udarbejdet en pilotundersøgelse, hvor 100 patienter fik udleveret et ”Sig frem”-postkort fra Trygfonden med et enkelt spørgsmål om, hvorvidt de havde behov for deres pårørende i opvågningsafsnittet. Undersøgelsen, som ikke er publiceret, viste, at 75 pct. ikke ønskede at have pårørende hos sig i opvågningsafsnittet. 19 pct. ønskede det derimod.
I efteråret 2016 blev der lavet endnu en undersøgelse, hvor 100 patienter svarede på et lille spørgeskema, der indeholdt spørgsmål om patientkarakteristika og ønsker i forhold til pårørende i opvågningsafsnittet. Den undersøgelse viste bl.a., at 77 pct. af patienterne ikke ønskede pårørende i opvågningsafsnittet. Desuden mente 66 pct. af patienterne, at familien ikke havde behov for at være i opvågningsafsnittet (6).
De to undersøgelser vidner om, at en stor gruppe patienter ikke ønsker besøg af deres pårørende. Samme tendens ses i en ældre undersøgelse fra Odense Universitetshospital fra 2006, hvor over halvdelen af patienterne angav, at de ikke ønskede besøg (7).
Der var ikke viden om, hvordan praksis uden besøgsadgang blev oplevet af de pårørende. Formålet med projektet var derfor at undersøge pårørendes behov for kontakt til patienten i opvågningsafsnittet, og hvilken betydning telefonopkaldet havde for dem.
Metode
Projektet blev gennemført i opvågningsafsnittet på Middelfart Sygehus i januar - februar 2019. Opvågningsafsnittet modtager elektive patienter, som er blevet rygopereret.
Vi udarbejdede et spørgeskema, der indeholdt spørgsmål om patient- og pårørendekarakteristika, de pårørendes kendskab til besøgsreglerne i opvågningen, deres niveau af bekymring og hvilken betydning et telefonopkald havde for dem. Skemaet blev pilottestet blandt seks pårørende, som udfyldte spørgeskemaet og efterfølgende blev interviewet for at undersøge forståelse og relevans. Spørgeskemaet blev derefter justeret på baggrund af de kommentarer, som fremkom under de seks interview.
Inklusions- og eksklusionskriterierne var pårørende på 18 år eller derover, og de pårørende skulle kunne tale og forstå dansk. I forbindelse med, at de pårørende blev ringet op fra opvågningen af patienten selv eller af opvågningssygeplejersken, blev de pårørende spurgt, om de havde lyst til at deltage i en spørgeskemaundersøgelse. De patienter, hvis pårørende havde sagt ja til at deltage, fik udleveret en kuvert, inden de forlod opvågningsafsnittet. Kuverten indeholdt spørgeskemaet samt en frankeret svarkuvert. Vi bad patienterne om at udlevere kuverten til deres nærmeste pårørende. De pårørende kunne enten aflevere det udfyldte spørgeskema på sengeafdelingen eller sende det med posten.
Resultater
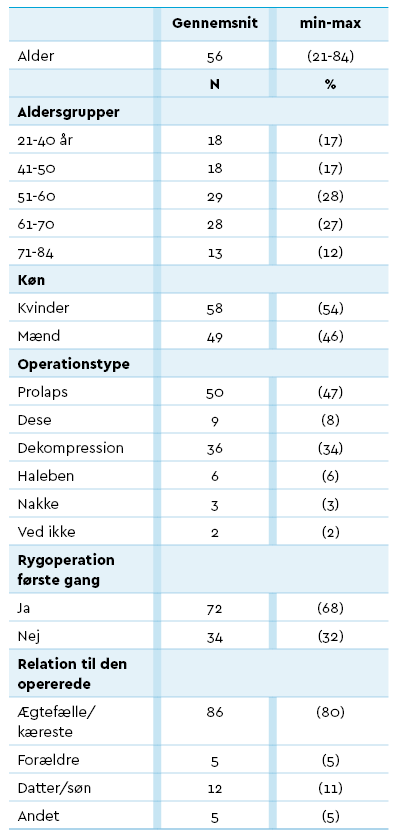
Der var en næsten ligelig fordeling mellem kvinder og mænd, og gennemsnitsalderen var 56 år. Respondenterne var primært kærester eller ægtefæller til patienter, som havde fået foretaget en mindre rygoperation for første gang, se Tabel 1.
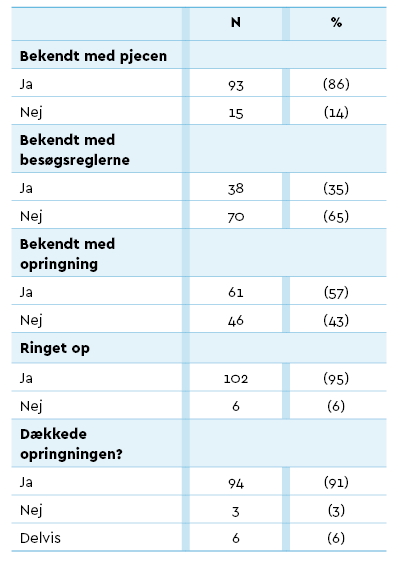
Selvom 86 pct. af de pårørende var bekendt med den pjece, som blev udleveret til alle patienter, der skulle opereres, hvori besøgsreglerne er beskrevet, så kendte de fleste ikke til de specielle besøgsregler i opvågningsafsnittet, se tabel 2.
I Tabel 2 ses, at næsten halvdelen af respondenterne ikke var klar over, at de ville blive ringet op af en opvågningssygeplejerske eller af deres pårørende. Derudover ses, at næsten alle blev ringet op i undersøgelsesperioden. Heraf gav 91 procent af respondenterne udtryk for, at telefonopkaldet dækkede deres behov for information om patientens tilstand.
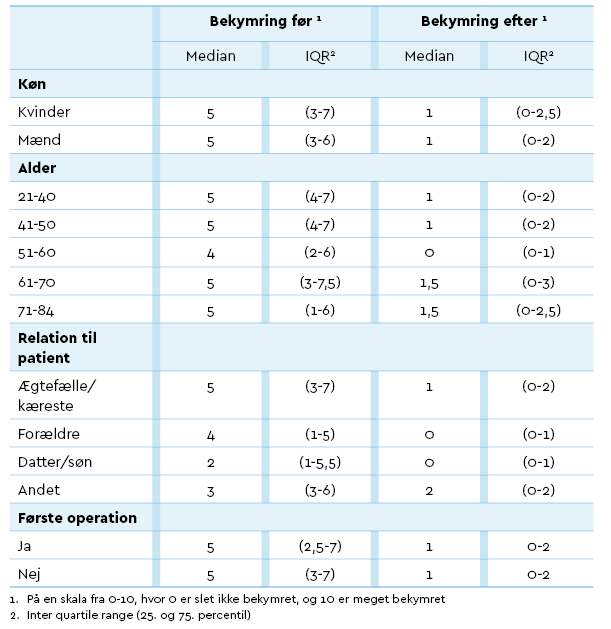
De pårørende blev bedt om at score deres grad af bekymring før og efter telefonopkaldet fra opvågningen på en skala fra 0-10. Køn, alder eller hvorvidt det var første operation, havde ikke sammenhæng med niveau af bekymring. Ægtefæller/kærester havde et højere bekymringsniveau før operationen end voksne børn, se Tabel 3 side 74.
Telefonopkald dækker behovet for kontakt
Undersøgelsen viser, at næsten alle pårørende oplevede, at et telefonopkald dækkede deres behov for kontakt med patienten i opvågningsperioden, og telefonopkaldet mindskede de pårørendes bekymring væsentligt. Et telefonopkald kan således være en brugbar erstatning i forhold til at komme på besøg i opvågningsafsnittet. Undersøgelsen tyder også på, at de skriftlige og mundtlige informationer har et forbedringspotentiale.
I en rapport fra Videnscenter for Brugerinddragelse i Sundhedsvæsenet (ViBIS) fra 2012 blev syv aktører spurgt om deres erfaringer med brugerinddragelse. Sofie Løhde, daværende sundhedsordfører for Venstre, udtalte, at brugerinddragelse handler om, at man sætter patienterne og pårørende i centrum, altså at man tager udgangspunkt i deres behov og erfaringer og bruger disse som drivkraft i behandlingen (1). Men hvad gør sundhedspersonalet, hvis patienter og pårørende har forskellige behov?
På baggrund af vores undersøgelser har vi fået større fokus på både pårørendes behov og patienternes integritet. Som konsekvens af, at størstedelen af patienterne i vores opvågningsafsnit ikke ønsker pårørende hos sig, og at stort set alle pårørende oplever, at en opringning dækker deres behov for kontakt, har vi valgt at holde fast i vores retningslinje: at pårørende som udgangspunkt ikke har adgang til opvågningsafsnittet til trods for, at det anbefales i nogle studier (3,4) og at besøg af pårørende er praksis på andre danske opvågningsafsnit.
Vigtigt med plads til individuelle hensyn
Baseret på undersøgelsens resultater er vi blevet opmærksomme på, at alle patienter får tilbud om at ringe hjem, eller at vi med patientens tilladelse ringer på vegne af patienten. Vi er dog opmærksomme på, at en opringning ikke er dækkende for alle, og derfor kan et besøg altid imødekommes i tilfælde af et specielt behov eller ønske. Her som i mange andre sammenhænge er det vigtigt med plads til individuelle vurderinger af, hvad der er bedst for den enkelte patient og dennes pårørende.
Styrkerne ved undersøgelsen er den høje svarprocent og at besvarelserne dækker et bredt udsnit af pårørende køns- og aldersmæssigt. En svaghed ved undersøgelsen er, at alle respondenter var pårørende til elektive patienter, hvilket mindsker generaliserbarheden. Resultaterne kan derfor ikke uden videre overføres til andre opvågningsafdelinger, og det anbefales at foretage en lignende undersøgelse i den specifikke kontekst, som patienter og pårørende befinder sig i.
Inddragelse giver bedre behandlingsresultater
Lars Engberg, bestyrelsesformand i ViBIS og formand for Danske Patienter, fremhæver, at inddragelse af patienter og deres pårørende i behandlingsforløb og i organiseringen af sundhedsvæsenet giver langt bedre behandlingsresultater, end hvis man lader være (1). Inddragelse af patient og pårørende kan ske på de fleste områder af behandling og pleje, og i mange tilfælde vil der sandsynligvis være sammenfald mellem patient- og pårørendes ønsker. Hvor dette ikke er tilfældet, er udgangspunktet patienten først, og så må der findes andre måder at imødekomme pårørendes behov på. Resultaterne af undersøgelsen her viser, at et telefonopkald dækkede de allerfleste pårørendes behov for kontakt med patienten i opvågningsperioden, og at det er muligt at yde god sygepleje til pårørende uden at gå på kompromis med patienternes ønsker.
Lisby DC, Jensen HI. xxx. Fag&Forskning 2020;3:70-4.
Background:
In 2016, a survey indicated that three in four spinal surgery patients did not wish to have a relative present during their post-surgical recovery.
Methodology: In order to cater to patients’ preferences, we established a practice whereby a nurse or the patient contacted the relative by telephone post-surgery.
Findings: A total of 91 percent of the 108 surveyed relatives responded that a telephone call met their need for contact with the patient in the post-surgical recovery unit.
The relatives completed a questionnaire covering questions about their knowledge of visiting rules in the recovery unit, their level of concern and the value to them of a telephone call.
Implications for nursing: The study confirmed that a good standard of nursing may be provided to relatives without compromising patient preferences.
Keywords: Recovery, relatives, questionnaire-based survey, telephone contact.
I hvilken grad inddrages patienter og pårørende på din arbejdsplads?
Hvordan kan I yde sygepleje til de pårørende uden at gå på kompromis med patienternes ønsker?
Hvordan sikrer I, at de pårørende ved, hvad de har mulighed for i relation til postoperativ information om
patienten?
- ViBIS. Hvad er brugerinddragelse i sundhedsvæsenet? [Online] 2012. [Citeret: 2. april 2020.] https://danskepatienter.dk/files/media/Publikationer%20-%20Egne/B_ViBIS/...
- Davidson JE, et al. Guidelines for Family-Centered Care in the Neonatal, Pediatric, and Adult ICU. Critical Care Medicine 2017;45:1:103-28.
- Carter A, et al. Postanesthesia Care Unit Visitation Decreases Family Member Anxiety. Journal of PeriAnesthesia Nursing 2012;27;1:3-9.
- Wendler MC, et al. ‘‘To See With My Own Eyes’’: Experiences of Family Visits During Phase 1 Recovery. Journal of PeriAnesthesia Nursing 2017;(32)1:45-57.
- Wisborg K. Vi skal huske at spørge patienten: Hvad er vigtigt for dig? Kronik. Kristeligt Dagblad. 6. juni 2018.
- Lisby DC, Jensen HI. Sygeplejersken. dsr.dk. [Online] 20. dec 2017. [Citeret: 2. april 2020.] https://dsr.dk/sygeplejersken/arkiv/ff-nr-2017/spoerg-patienten-inden-pa....
- Olsen SW, Nielsen B, Lærkner E. Når patienten vågner. Sygeplejersken 2006;(25):50-4.


