Sygeplejersken
Falsk tryghed i tryksårsforebyggelse
Artiklen tager udgangspunkt i forfatterens speciale, et etnologisk feltarbejde, hvor hensigten var at se, lytte og fornemme, hvad der skete og ikke skete i forhold til tryksår. Arbejdet blev udført på en ortopædkirurgisk afdeling på et universitetshospital og omfattede seks patienter og det tilknyttede plejepersonale. Feltarbejdet viser, at den grundlæggende sygepleje ikke må forsømmes, og at alle patienter bør betragtes som tryksårstruede, idet såkaldt friske patienter også kan få tryksår.
Sygeplejersken 2010 nr. 5, s. 42-48
Af:
Birthe Ottosen, sygeplejerske, cand.scient.san.


Arkivfoto: iStock
Det er overraskende, at patienter indlagt på danske hospitaler stadig udvikler tryksår, for fokus på forebyggelse har vel nærmest aldrig været større. Der undervises i forebyggelse og behandling, der udarbejdes retningslinjer, der risikovurderes med forskellige screeningsinstrumenter, der lejres på specialmadrasser osv. Alligevel viser undersøgelser, at patienterne, også dem, der ikke er i særlig høj risiko, har tryksår (1,2,3).
Tryksår er degenerative forandringer i biologisk væv, som er opstået pga. kompressions- og forskydningskræfter (4). I forbindelse med f.eks. forflytninger påvirkes patienterne negativt af tryksår (5,6) og får brændende og endeløse smerter (7,8). Indlæggelsestiden på hospital kan forlænges, hvilket ikke kun har konsekvenser for den enkelte patient, men også for samfundet. Hollandske undersøgelser anslår, at 1-6 pct. af det nationale sundhedsbudget går til behandling af tryksår. Overføres disse tal til danske forhold, betyder det årlige udgifter på 0,7-4,2 mia. dkr. (4).
Forebyggelse af tryksår kræver en multifaktoriel indsats, og formålet med artiklen er derfor at sætte fokus på oversete områder, som ikke tidligere er beskrevet. Jeg tager i artiklen udgangspunkt i mit speciale fra cand.scient.san.-uddannelsen, hvor jeg undersøgte, om der i daglig praksis på et ortopædkirurgisk hospitalsafsnit kunne være kulturelle betydninger i forhold til tryksår og tryksårsforebyggelse.
Kultur med dobbelt betydning
Kultur er dobbelt betydende, det er både samlende og adskillende, men komplementerende (9). Hastrup siger, kultur i ental og med stort "K" er den fælles kvalitet ved det menneskelige, der bl.a. får mennesker til at organisere sig i forskellige kulturer med lille "k". Det forstår jeg således, at Kultur er det individuelle, som et menneske bærer med sig, og kultur er det, der sker mellem menneskene. Mennesker er sociale og orienterer sig altid i forhold til et givent samfund som f.eks. et ortopædkirurgisk sengeafsnit. Der er forbindelser og sammenhænge overalt. Kultur er komplekst og forbinder f.eks. nutid og fortid, viden og vilje, færdigheder og muligheder. Forbindelserne ændrer sig i takt med erfaringer, og fællesskabet ændrer sig med (9).
Jeg valgte at undersøge kulturelle betydninger i forhold til tryksår gennem feltarbejde i praksis. Mht. metode se boks 1.
Jeg valgte at gennemføre et etnografisk feltarbejde på et ortopædkirurgisk sengeafsnit på et dansk hospital. Ved en etnografisk tilgang kunne jeg studere praksis. Det gav mulighed for at se, lytte og fornemme, hvad der skete og ikke skete i forhold til tryksår. Spradley omtaler ni dimensioner, som enhver social situation indeholder (10), og mine observationer tog udgangspunkt heri. Jeg oversatte de ni dimensioner til:
- Rummet, de fysiske rammer
- Personer, som er involverede
- Handlinger relateret til personerne
- Fysisk miljø
- Handlinger, som personerne udfører
- Events, relaterede aktiviteter
- Tidspunkt
- Målet med det, personen gør
- Personernes udtrykte følelser.
Jeg valgte at positionere mig som passiv deltagerobservatør i civil beklædning, fordi jeg herved bedst kunne lægge distance til praksis og mindske min involvering. Det er udfordrende at forske i eget felt og især om et fænomen som tryksår, som jeg kender en del til. Det kan medføre "blinde vinkler", hvor jeg, på trods af passiv positionering, ser på alt det oplagte og måske undlader at se noget andet, som kan have betydning. Teoretikere har forskellige opfattelser af at forske i eget felt. Spradley mener, det er umuligt, hvorimod Malterud mener, det kan være en fordel (10,11). I relation til mit speciale deler jeg Malteruds opfattelse, fordi jeg med min viden om forebyggelse ikke kunne undlade at observere, f.eks. hvordan patienterne var lejrede, at søge litteratur i databaser, som er oplagte i tryksårsregi, samt at inddrage viden fra diverse konferencer, som det må være en fordel at have.
Jeg placerede mig i et hjørne på patientstuen, og mit fokus for observationerne var primært patienterne, men også relationerne mellem personale og patient. Jeg blev på stuen og gik kun ud, når patienten skulle ud. At være konstant sammen med patienterne medførte mange samtaler, som gav mig oplysninger om, hvordan plejepersonale håndterede forebyggelse af tryksår. I mit design var uformel samtale med personalet tilladt. Dvs. at jeg gerne måtte spørge ind til situationer, problemstillinger osv., men uden spørgeguide, fordi spørgsmålene dannede sig i mit hoved i takt med det, jeg så og hørte. Observationerne blev nedskrevet som feltnoter. Observationsperioden var fem dage i tidsrummet kl. 8-15, og i alt seks patienter blev observeret, en enkelt tre gange.
Inklusionskriterier
Eneste inklusionskriterium var, at patienterne skulle være 15 år eller derover og være potentielt tryktruet. Afdelingssygeplejersken afgjorde i samråd med afdelingens plejepersonale hver morgen, hvilke(n) patient(er) jeg den aktuelle dag skulle observere. Forud for observationsperioden indhentede jeg mundtligt informeret samtykke fra patienten. Jeg udleverede skriftlig information, som jeg gennemgik sammen med patienten inden dennes stillingtagen. Ingen patienter sagde nej tak til at blive observeret. Plejepersonalet var forud for studiet blevet både mundtligt og skriftligt informeret, og der var indgået en skriftlig samarbejdsaftale mellem afsnittet og mig. Alle var positive over for projektet. Jeg fik tilladelse til at gennemføre undersøgelsen fra Datatilsynet.
Feltnoter
Feltnoterne blev nedskrevet i en bog, hvor siderne var inddelt i fire kolonner:
- Tidspunkt
- Hvem jeg observerede
- Hvad jeg så
- Mine refleksioner.
I bogens omslag havde jeg som hjælp til selvhjælp indsat de ni punkter, som Spradley anbefaler, og jeg gav patienterne fiktive navne, dels for bedre at kunne skelne dem fra hinanden, dels for at sikre anonymitet. Feltnoterne blev med tilføjelser skrevet ind på computer hver aften. Efter observationsperioden blev alle noterne printet ud og brugt som arbejdspapir.
Analyse af feltnoter
Analysen indledtes med gennemlæsning af feltnoterne samt overvejelser i forhold til overordnede termer. Analysen var inspireret af Spradleys teori, som bl.a. anbefaler brug af domæne-analysekort for at få overblik over tre basiselementer i analysen: Overordnede termer, inkluderende termer og semantiske sammenhænge. Jeg brugte ikke domænekort, men markerede med forskellige farver i teksten, når jeg mødte beskrivelser, som kunne være inkluderende termer.
En inkluderende term er en ting, hændelse, handling eller andet, som findes relevant i forhold til mine overvejelser over, hvad der kunne være overordnede termer. For at afklare, hvad de forskellige inkluderende termer var dele af, stillede jeg spørgsmål (semantiske sammenhænge) om, hvad det drejede sig om, når en patient f.eks. blev spurgt: "Ligger du godt?" Det fandt jeg var en inkluderende term vedrørende ansvar under den overordnede term "medinddragelse".
Ved at stille spørgsmål til alle inkluderende termer, fandt jeg forskellige sammenhænge, som resulterede i tre overordnede termer.
Nedenfor omtales de fund, jeg finder mest bemærkelsesværdige, og som kan forklare, hvorfor patienter udvikler tryksår på trods af stor bevågenhed fra plejepersonalet. Der indledes med temaet forebyggelse og behandling (se tabel 1).
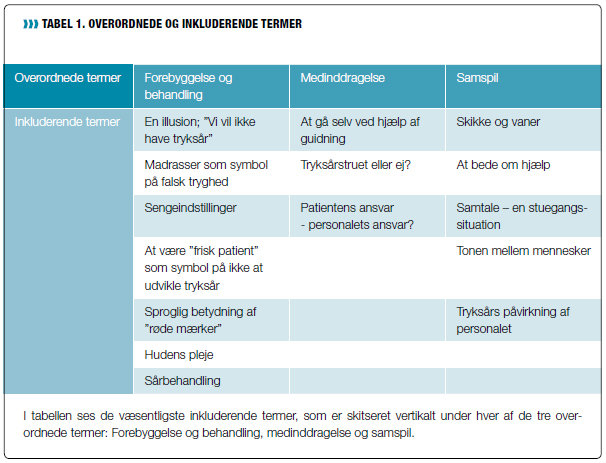
Tema 1: Forebyggelse og behandling
Personalet i det ortopædkirurgiske afsnit siger: "Vi vil ikke have tryksår her," men samtidig anerkendes det, at der findes tryksår hos patienterne. Personalet siger: "Tryksårene er begyndt at komme ? måske får patienterne en gang imellem tryk fra operationen."
På den ene side siger de, at de ikke vil have tryksår i afdelingen, og på den anden side, at tryksårene er der. Fem af patienterne i undersøgelsen havde et eller flere trykspor og tryksår fra grad 1 til 3. Dvs. at illusionen om ikke at have tryksår brister. Illusioner er produktive og holder hjulene i gang, når der reflekteres over dem, og det kan medføre undren og spørgsmål, som igen kan være initierende for nye arbejdsgange og rutiner. Modsat kan illusioner være uproduktive, hvis man siger ét og gør noget andet, og de kan afspejle, at vi gør, som vi plejer.
I det ortopædkirurgiske sengeafsnit anvendes ikke kun specielle madrasser ud fra personalets skøn og forhåndsviden om alder og diagnose, men også ud fra patienternes ernæringstilstand og mobilitet. Det er bemærkelsesværdigt at iagttage, at en kørestolspatients siddepude er en stramajpude, når der bestilles en dynamisk madras til sengen. Især fordi patienten benytter sin kørestol fra om formiddagen til ud på aftenen.
Den dynamiske madras blev placeret i sengen, mens patienten sad i kørestolen, men den blev ikke tændt, og patienten lå en nat på en uvirksom madras.
"Friske patienter"
Af studiet fremgår, at tre af de fem patienter med trykspor og tryksår virker som "friske patienter". Fænomenet "friske patienter" er konstrueret ud fra mine observationer og henviser til patienter, som virker friske og kan klare det meste selv. De skal "blot have en hånd" i forbindelse med personlig pleje. VanGilder et al. finder, at halvdelen af de patienter, der med Braden-skalaen screenes til at være i ingen eller moderat risiko, har tryksår, og de kan måske kategoriseres som "friske patienter""
Sammenholdes dette med nærværende studie, kan en tendens være, at "friske patienter" er en overset patientgruppe, som kan udvikle tryksår. I mit studie screenede jeg patienterne med Braden-instrumentet, og tre af fire patienter med ingen til moderat risiko havde trykspor og/eller tryksår. Den fjerde patient blev screenet til "ingen risiko" og havde ingen trykskader
Et eksempel på en frisk patient er en kvinde på 82 år med diabetes, som med Braden-skalaen blev screenet til "lav risiko". Hun havde en rød og meget øm hæl. Hun spurgte personalet til råds og fik en viskoelastisk madras. Patienten var ikke vidende om friktionsskader, og hun trak sin hæl hen over madrassen frem for at løfte den, hvilket forværrede hendes smerter. Hun var bekymret og havde kendskab til, at diabetespatienter helst skal undgå sår.
Et andet eksempel på en "frisk patient" er en patient, som tidligere havde udviklet tryksår under foden, fordi sengen var for kort, og en tredje "frisk patient" havde brud på armen og et tryksår grad 3 over os sacrum.
Røde mærker
n anden iagttagelse er sproget i forbindelse med tryksår. Når plejepersonalet blev spurgt, hvad der karakteriserer tryksår, svarer alle "røde mærker" og siger f.eks.: "En erfaren social- og sundhedsassistent kan se, om en patient er i risiko for at få tryksår, fordi hun holder øje med huden, og hun ser, om der kommer røde mærker," og "når der er hul, er det tryksår". Måske "? med rødme er der tale om tryksår".
Personalet graduerer ikke de røde mærker, og der er ikke konsensus om, hvad et tryksår er.
Det ser derfor ud til, at røde mærker opfattes og forstås forskelligt. Røde mærker identificeres, og behov for forebyggelse og behandling er eksplicit og implicit indlejret i praksis. Den eksplicitte behandling er en anden madras, den implicitte strategi virker mere tilfældig, og det kan have konsekvenser for patienterne, fordi de røde mærkers alvorlighed opfattes forskelligt og udløser forskellige sygeplejefaglige handlinger.
Spørgsmålet er, om "friske patienter" og "madrasser" til patienter med f.eks. røde mærker kan give personalet en falsk tryghed, fordi personalet ser en god madras og en frisk patient. Jeg tillader mig forsigtigt at konkludere, at det godt kan være tilfældet.
Se-teknikker som analyseredskab
I et forsøg på at begrunde, hvorfor "friske patienter" og "røde mærker" kan have betydning for udvikling af tryksår, inspireres jeg af "Se-teknikker" som analyseredskab. Helle Ploug Hansen fremhæver, at det er tydeligt, at personalet ikke ser hvad som helst og når som helst, hvilket henviser til måden, hvorpå personalet ser den enkelte patient (12).
De fire Se-teknikker er:
Det skjulte syn. Personalet ser noget i dobbelt forstand, f.eks. et konkret behov og noget, som "lyser" ud af patienten. F.eks. en "tung" patient, som kan være gammel, underernæret og immobil, og hvor risikofaktorerne "lyser" ud af patienten.
Det undvigende blik. Her ligger det usagte og usete. F.eks. ser personalet ikke, at en "frisk patient" også kan være i risiko for at udvikle tryksår. Der er fokus på "friskheden" og ikke på potentielle risikofaktorer som f.eks. en friktionsskade på hælen eller på, at patienten med en brækket arm også kan udvikle tryksår over os sacrum.
Det pålidelige syn. Her tillægger personalet patienterne en væren, der bygger på positive værdier. F.eks. hos patienten, der selv udtrykker ønske om konkrete aflastende tiltag. Det er patienten, der har bolden og stiller krav.
Det kliniske blik. Det benyttes, når personalet koncentrerer sig om at udføre en bestemt konkret handling. F.eks. ved identificering og strategi for behandling i forbindelse med "røde mærker".
Med Hansens Se-teknikker konkluderer jeg, at måden, hvorpå risiko for tryksår og tryksår opdages, afhænger af, hvordan de involverede fortolker situationen. Når der ses på "friske patienter", ses risikoen ikke, fordi der anvendes et "undvigende blik", hvor personalet kan have en forudindtaget mening om, at en sådan patient ikke er i risiko. Når personalet ser "røde mærker", ses på patienten med "et klinisk blik", og der kan interveneres. Men alvorligheden af "røde mærker" ses forskelligt, og det gør fortsat intervention derved også.
Tema 2: Medinddragelse af patienten
Det andet overordnede tema er "medinddragelse", dvs. partnerskabet mellem patient og personale. Patienter og personale søger efter handlinger, som dels har betydning for patienternes mobilisering, dels har betydning for tryksår og forebyggelse. Plejepersonalet varetager rollen som professionelle rådgivere, mens patienterne agerer ud fra deres viden om egne styrker og begrænsninger. Begge parter er derved medvirkende til udvikling af færdigheder.
I plejesituationerne inddrages patienternes ressourcer. F.eks. anvendes guidning i forbindelse med mobilisering og forflytning. I andre situationer undersøger personalet patientens funktionsniveau og behov vha. spørgsmål. Disse spørgsmål stilles forskelligt. I nogle tilfælde medfører spørgsmålene refleksioner, i andre tilfælde medfører de ingen refleksion.
I forbindelse med identificering af risiko for tryk spørger personalet patienten "ligger du godt"" og "er du øm bagpå"" Patienten er 86 år, skrøbelig, ytrer sig ikke spontant og har Parkinsons sygdom. Hun svarer "ja", men det virker uklart, hvad hun svarer på, og konsekvensen kan være, at patienten aldrig fik givet udtryk for, at hun var øm og dermed ikke blev aflastet
I en anden situation siger sygeplejersken til patienten: "Du må gerne få nogen ind til at vende dig om natten ? du skal selv huske at sige det til aftenvagten." I bedste fald er patienten med på idéen, men der kan være risiko for, at patienten ikke har forstået budskabet og vægter en god nats ubrudt søvn højere. Han har ikke faglig viden om risikoen for at udvikle tryksår.
"Terapeutisk klarhed" nødvendigt
Medinddragelse af patienterne er gavnlig, men patienterne kan kun svare ud fra den viden, de har. Jeg er inspireret af Lomborg, som betoner, at de opgaver, der skal udføres i patient-sygeplejerske-relationen, skal tjene til at udvikle patientens situation, og opgaverne skal være gensidigt afklarede (13). Det indebærer, at personalet skal være klare i mælet og fagligt bevidste, når de kommunikerer med patienterne. Personalet bør tale med "terapeutisk klarhed" frem for "indskrænket uklarhed" (13). Hvis budskaber og spørgsmål udtrykkes uklart, har patienterne ikke et reelt vidensgrundlag at træffe beslutning ud fra.
Det er personalet, der har viden om, hvorvidt den enkelte patient er i risiko eller ej. Det er ud fra den viden, der må træffes aftaler med patienterne afhængigt af patientens egne ressourcer. Først herefter kan der træffes beslutning om ansvarsfordelingen. Patienter med ens diagnoser skal måske behandles forskelligt. Én patient vil således selv kontakte personalet og træffe aftaler, medens en anden patient suverænt må overlade ansvaret til personalet.
En nyere svensk undersøgelse blandt plejepersonale viser, at vækning om natten og efterfølgende ændring af lejring begrundes i etik og ikke i risiko for tryksår (14). Intet plejepersonale kan være uenig i, at handlinger skal være etisk forsvarlige, og at patienter helst skal sove om natten. Men det er ikke uetisk at vække en patient om natten for at vende ham, hvis han er i risiko for at udvikle tryksår. Det er uetisk at undlade det.
Sygeplejepraksis er en flervidenskabelig profession, hvor interventioner afhænger af hver eneste situation, patientens præferencer, bedste praksis samt evidens. Det må forventes, at plejepersonale har viden om forebyggelse af tryksår, og det er derfor personalets ansvar i samarbejde med patienten at få afklaret, hvad patienten selv kan gøre, og hvad der skal hjælp til.
Tema 3: Samspil
Det tredje overordnede tema kaldes samspil og indeholder både samspillet i patient-personalerelationer og relationer mellem personale. Undersøgelsen viser bl.a., at tonen personalet imellem har betydning for, om man efterspørger hjælp og råd, og at der kun skal lidt venlighed og imødekommenhed til for at fremme lysten til at henvende sig for at få hjælp. Det kan have konsekvenser for patienterne, hvis f.eks. en ny sygeplejerske ikke drager læring af en erfaren kollegas viden, eller hvis en person vil klare sig selv og ikke bede om hjælp til forflytning. Det kan udsætte patienten for shear og friktionsskader på huden og medføre dårlige arbejdsstillinger for personalet.
Plejepersonalet får dårlig samvittighed, når patienterne udvikler tryksår. "Vi bliver ikke glade, fordi vi kan synes, vi ikke slår til" og det er " ? svigt i plejen". Nogle hævder, at tryksår er tabu, og at personalet ikke vedkender sig dem (15). Gunningberg mener, at personalet i stedet for dårlig samvittighed skal tale om tryksår og drage læring, så det negative kan blive vendt positivt gennem refleksion og ændrede arbejdsgange. Hun siger: "Än i dag är det så, att man inte gärna vill medge, att der finns trycksår på den avdeling där man arbeter. Men om man inte pratar om problemen, har man inte heller något incitament till at lösa dem" (16).
I min undersøgelse vedkender personalet sig, at der opstår tryksår, men siger samtidig, at det påvirker dem negativt.
Diskussion
Resultaterne i undersøgelsen er baseret på en kort observationsperiode med seks deltagere og med forskning i eget felt. På trods af forskellige opfattelser af forskning i eget felt (10,11) opfatter jeg resultaterne som gyldige. Jeg har viderebragt mine fund på hhv. europæisk sårkongres i Helsinki, i Dansk Selskab for Sygeplejeforskning samt haft en poster med på international tryksårskongres i Amsterdam og fortalt om undersøgelsen til mine kolleger på Odense Universitetshospital. Alle har givet udtryk for at kunne genkende resultaterne fra egen praksis.
Faktum er, at patienter stadig udvikler tryksår, og når patienter, som ikke er i oplagt risiko for tryksår, pådrager sig sådanne, må plejen anfægtes. Nødvendigheden af at belyse forebyggelse af tryksår flervidenskabeligt synes oplagt. Naturvidenskabelig forskning kan ikke stå alene, men bør suppleres med resultater fra humanistisk forskning. Resultaterne i dette speciale bidrager sparsomt, og der kræves mere forskning, men der synes at være faldgruber som f.eks. "friske patienter" og "aflastende madrasser".
De nye internationale guidelines indeholder mange anbefalinger (17), men anbefalinger alene forebygger ikke tryksår. En af anbefalingerne er udarbejdelse af tryksårspolitikker og ansvarsområder i afdelingerne. Undersøgelser viser gode resultater med dette, f.eks. viser Laat og kollegers undersøgelse en reduktion i tryksårsfrekvens fra 18 til 13 pct. (18).
Positive holdninger uden strategi gør det ikke alene, der skal være eksplicitte strategier (19). Der hvor jeg foretog mit etnografiske feltarbejde, fortalte personalet, man tidligere havde haft en nøgleperson for tryksår, og som en følge heraf havde mere fokus på forebyggelse og oplevede færre tryksår dengang.
Næste skridt kan blive videreudvikling af tryksårspolitikken i det ortopædkirurgiske afsnit.
Empiri og litteratur ser ud til at harmonere, men der er ingen tvivl om, at der er behov for flere undersøgelser af, hvad der sker i praksis. Screeningsinstrumenter som f.eks. Braden-skalaen bør anskues som et hjælpeværktøj i forhold til at vurdere patienternes risiko og må aldrig stå alene uden plejepersonalets faglige vurdering. Det begrundes f.eks. med konklusionen i et tysk review om forskellige screeningsinstrumenter, som finder det usandsynligt, at Braden-skalaen er effektiv over for alle patientgrupper (20). Sættes resultaterne fra reviewet ind i en dansk kontekst på en plastikkirurgisk sengeafdeling med en tryksårsincidens på 8 pct., betyder det, at skalaen overser én ud af tre patienter, som vil udvikle tryksår (21). Plejepersonalet må derfor altid supplere resultatet fra en screeningsundersøgelse med faglig viden og refleksioner over f.eks. "friske patienter" og "aflastende madrasser" samt kulturen omkring et fænomen som tryksår.
Specialet "Tryksår og tryksårsforebyggelse i et kulturanalytisk perspektiv - på et ortopædkirurgisk sengeafsnit", som artiklen er baseret på, fås ved henvendelse til forfatteren.
Birthe Ottosen er udviklingssygeplejerske på Plastikkirurgisk afdeling Z, Universitetscenter for Sårheling, Odense Universitetshospital.
Sygeplejersken har i begyndelsen af 2010 haft fokus på tryksår og tryksårsforebyggelse.
Læs mere her:
Sygeplejersken nr. 1, 5 faglige minutter, "På hælene", side 66.
Sygeplejersken nr. 2, Faglig information, "Tryksårspolitik der virker", side 44.
Sygeplejersken nr. 4, Kort nyt, "Brug for bedre forebyggelse af tryksår på OUH", side 11.
Sygeplejersken nr. 4, Videnskab og Sygepleje, "Prævalensundersøgelse for tryksår på Odense Universitetshospital 2008. Registrering af aflastningstiltag og dokumentation i journalerne", side 73.
Artiklen"Falsk tryghed i tryksårsforebyggelse" i Sygeplejersken nr. 5 afslutter temaet om tryksår.
Litteratur
- Dorche KM, Fremmelevholm A. Forekomst af decubitus på hospital. Registrering af aflastningstiltag samt dokumentation i journalerne. Ugeskr Læger 2010;172(8):601-6.
- Van Gilder C, MacFarlane GD, Meyer S. Results of Nine International Pressure Ulcer Prevalence Surveys: 1989 to 2005. Ostomy Wound Management 2008;(54)2:40-54.
- Schoonhoven L, Bousema M, Buskens E. On behalf of the prePURSE-study group. The prevalence and incidence of pressure ulcers in hospitalised patients in The Netherlands: A prospective inspection cohort study. Int J Nurs Stud. 2007;(44):927-35.
- Lykke Sørensen J, Jørgensen B. Sår relateret til tryk og forskydning. I: Finn Gottrup, Tonny Karlsmark. Sår. Baggrund, diagnose og behandling. København: Munksgaard Danmark; 2008:318-33. 5. Spilsbury K, Nelson A, Cullum N, Iglesias C, Nixon J Mason S. Pressure ulcers and their treatment and effects on quality of life: hospital inpatient perspectives. JAN; 2007;(57)5:494-504.
- Langemo DK, Melland H, Hanson D, Olson B, Hunter S. The lived Experience of Having a Pressure Ulcer: A Qualitative Analysis. Advances in Skin & Wound Care 2000;13(5):225-35.
- Hopkins A, Dealey C, Bale S, Defloor T, Worboys F. Patient stories of living with a pressure ulcer. JAN 2006;(56)4:1-9
- Rastinehad D. Pressure Ulcer Pain. J Wound Ostomy Continence Nurs.; 2006;(33):252-7.
- Hastrup K. Kultur. Det fleksible fællesskab. Århus: Aarhus Universitetsforlag; 2004.
- Spradley JP. Participant observation. London: Wadsworth Thomson Learning; 1980.
- Malterud K. Kvalitative metoder i medisinsk forskning. København: Universitetsforlaget Oslo, 2. udgave 3. oplag; 2006.
- Ploug Hansen H. I grænsefladen mellem liv og død. København: Nyt Nordisk Forlag A/S; 1995.
- Lomborg K. Nurse-patient interactions in assisted personal body care. A qualitative study in people hospitalised with severe chronic obstructive pulmonary disease (COPD). Falculty of Health Science, University of Aarhus. Århus: Fællestrykkeriet for Sundhedsvidenskab; 2004.
- Funkesson K, Anbäcken H, Ek A-C. Nurses' reasoning process during care planning taking pressure ulcer prevention as an example. A think-aloud study. Int J Nurs Stud 2007;44:1109-1119.
- Müller K, Wahlers B. Tryksår opstår på plejehjem. Sygeplejersken 2005;(105)11:34-8.
- Gunningberg L. Bort med skulden-prata om trycksår och förrebygg med enkla medel. Uppdukat 2005;(17)1:23-6.
- International Guideline Prevention and Treatment of Pressure Ulcers: Clinical practice Guideline. National Pressure Ulcer Advisory Panel; European Pressure Ulcer Advisory Panel 2009 www.npuap.org (02.02.2010)
- de Latt EH, Schoonhoven L, Pickkers P, Verbeek AL. Implementation of a new policy results in a decrease of pressure ulcer frequency. Int J Qual Health Care 2006 (18)2:107-12.
- Moore Z, Price P. Nurses' attitudes, behaviours and perceived barriers towards pressure ulcer prevention. J Clin Nurs. 2004;13:942-51.
- Schlömer G. Dekubitusrisikoskalen als Screeningsinstrumente - Ein systematischer Überblick externer Evidenz. Zeitschrift für ärztliche Fortbilding und Qualitätssicherung in Zusammenarbeit mit der Kaiserin Friedrich Stiftung für das ärztliche Fortbildungswesen 2003;97:33-46.
- Odense Universitetshospital. Pedersen B, Fremmelevholm A, Kidholm K. Indføring af Bradenskalaen i Plastikkirurgisk Afdeling Z. HMTV Rapport; 2004. http://www.ouh.dk/dwn21794 Besøgt d. 02.02.2010.
Ottosen BM. False security in the prevention of pressure ulcers. Sygeplejersken 2010;(5):42-8.
Patients, including those not at special risk, are suffering pressure ulcers - despite a significant focus on prevention. To investigate whether areas of care have been overlooked an ethnographic fieldwork study was performed involving passive participant observation on an orthopaedic surgical ward in a Danish university hospital. The study involves a phenomenological approach. The study results state that:
1."healthy patients" and "pressure-relieving mattresses" are symbols of false security for care personnel;
2.pressure ulcers are reported as "red marks";
3.the rhetoric in cooperation between patients and health care staff is characterised by both "therapeutic clarity" and "narrow-minded ambiguity",
4.and that friendliness and a welcoming approach give patients the courage to seek advice.
The results show, that it is important to remember the fundamentals of nursing in day-to-day practice, and that all patients should be considered at potential risk of pressure ulcer. Hereafter patients should be viewed professionally and health care personnel should use reflective practice based on knowledge and experience. In working with patients, speech should be clear and friendly so that the patients is in no doubt about their own risk of pressure ulcer, and may then be involved in preventing pressure ulcer, based on professional instruction from health care personnel.
Key words: Pressure ulcers, ethnography, phenomenological approach, culture.
