Sygeplejersken
Samtalen om seksualitet
Seksualitet er et emne, som mange sygeplejersker har svært ved at tale med patienterne om. Artiklen beskriver teoretiske og praktiske aspekter af samtalen om seksualitet og giver anvisninger på, hvordan man kan tage hul på emnet.
Sygeplejersken 2014 nr. 9, s. 77-85
Af:
Jesper Bay-Hansen, speciallæge i almen medicin og specialist i klinisk sexologi

Bay-Hansen J. Samtalen om seksualitet. Sygeplejersken 2014;(9):77-85.
I dag hører samtalen om seksualitet til i sundhedsarbejdet, der ikke alene fokuserer på behandling af fysisk eller psykisk sygdom, men også på patientens sundhed og trivsel. Her spiller sygeplejersken en helt central rolle pga. den hyppige og tætte kontakt til patienten. Denne artikel tænker samtalen om seksualitet, herunder seksuel sundhed og trivsel, ind i sygeplejearbejdet, ikke alene når patienten på eget initiativ bringer et seksuelt problem eller en bekymring op, men potentielt i alle patientsamtaler. Artiklen konkretiserer, hvordan sygeplejersken kan gøre en indsats for at tillade og muliggøre samtalen om seksualitet. Den beskriver tillige vigtige aspekter af seksuel sundhed, seksuel rehabilitering og empowerment i samtalen om seksualitet.
Nøgleord: Empowerment, samtalen om seksualitet, PLISSIT, seksuel sundhed, seksuel rehabilitering og empowerment.
Artiklen henvender sig primært til sygeplejersker med patientkontakter, især sygeplejersker med selvstændige konsultationer i lægepraksis, men kan læses af alle sygeplejersker, sygeplejestuderende samt andre sundhedspersoner med tilknytning til social- og sundhedssektoren.
 Jesper Bay-Hansen er født i 1970 og uddannet cand.med. ved Københavns Universitet i 1998 med videreuddannelse til speciallæge i almen medicin i 2004. Efter fem år i egen lægepraksis skiftede han spor til sexologi. Han uddannede sig til specialist i klinisk sexologi fra Sexologisk Klinik, Rigshospitalet, i januar 2014 og blev efterfølgende ESSM-certificeret ved Multidisciplinary Joint Committee on Sexual Medicine. Jesper Bay-Hansen har en privat samtaleklinik, Klinik for Sexologisk Rådgivning og Samtaleterapi. Derudover underviser han på forskellige sundhedsuddannelser, han holder foredrag og er tilknyttet DR’s ekspertpanel ”Lev Nu”, hvor han besvarer spørgsmål om sex og parforhold. Jesper Bay-Hansen er forfatter til ”Recepten på lykke” og ”Få mere lyst” fra FADL’s Forlag. Han er bogaktuel med ”Livskunst i praksis” fra Forlaget Ella.
Jesper Bay-Hansen er født i 1970 og uddannet cand.med. ved Københavns Universitet i 1998 med videreuddannelse til speciallæge i almen medicin i 2004. Efter fem år i egen lægepraksis skiftede han spor til sexologi. Han uddannede sig til specialist i klinisk sexologi fra Sexologisk Klinik, Rigshospitalet, i januar 2014 og blev efterfølgende ESSM-certificeret ved Multidisciplinary Joint Committee on Sexual Medicine. Jesper Bay-Hansen har en privat samtaleklinik, Klinik for Sexologisk Rådgivning og Samtaleterapi. Derudover underviser han på forskellige sundhedsuddannelser, han holder foredrag og er tilknyttet DR’s ekspertpanel ”Lev Nu”, hvor han besvarer spørgsmål om sex og parforhold. Jesper Bay-Hansen er forfatter til ”Recepten på lykke” og ”Få mere lyst” fra FADL’s Forlag. Han er bogaktuel med ”Livskunst i praksis” fra Forlaget Ella.
E-mail: jesper-bay-hansen@dadlnet.dk
I dag hører samtalen om seksualitet til i sundhedsarbejdet, der ikke alene fokuserer på behandling af fysisk eller psykisk sygdom, men også på patientens sundhed og trivsel. Her spiller sygeplejersken en helt central rolle pga. den hyppige og tætte kontakt til patienten. Men samtalen om seksuelle emner er ikke altid lige nem. Denne artikel fremhæver vigtige teoretiske og praktiske aspekter af denne samtale.
Mødet mellem forskellige seksualiteter
Samtalen med en patient er et møde mellem patientens seksualitet og sygeplejerskens seksualitet, uanset om der tales om seksuelle emner eller ej. Det er en vigtig pointe. Sygeplejersken møder en patient, som har en seksualitet, uanset om patienten oplever et seksuelt problem eller ej. Omvendt møder patienten en sygeplejerske, der også har en seksualitet.
Den udtrykkes i alt fra frisure og påklædning til kropssproget, det talte sprog m.m. Samtalen med patienten er derfor et møde mellem to forskellige mennesker med hver deres seksualitet. Det er i denne kontekst, sygeplejersken skal navigere, og sygeplejersken skal gøre det på en måde, der sætter patienten i centrum, herunder afdækker patientens ønsker og behov for at tale om seksuelle emner, se boks 1.
Det dobbelte tabu
Når det gælder samtalen om seksuelle emner, så eksisterer der et tovejstabu (1). Patienten spørger ikke sygeplejersken til et seksuelt emne, og sygeplejersken tør ikke spørge patienten. Det dobbelte tabu baserer sig bl.a. på frygten for at overskride grænserne for tilladelig opførsel, herunder frygten for at krænke patientens blufærdighed og egen blufærdighed, men også frygten for at overskride egen faglig kompetence (1).
Det opløftende budskab er, at det er et tabu, vi kan arbejde med, så vi som sundhedspersoner gør vores for at fremme tilladeligheden, når det gælder samtalen om sex og seksualitet. Dertil kan det være et tabu at tale om symptomer og sygdomme, f.eks. inkontinens, depression og kræft, og det kan være tabuiseret at tale om aldring og død. Rigtig mange symptomer og sygdomme, men også aldring/død, er tabuer, der hyppigt påvirker seksualiteten og kan gøre svært endnu sværere (1).
Tag en beslutning: Gør dit for at aflive det dobbelte tabu. Det kan du gøre ved at arbejde med din egen frygt for at overskride grænser og øve dig i at tale om seksuelle emner på måder, der fungerer godt for både dig og dine omgivelser. Du vil i det følgende finde inspiration til, hvordan det kan gøres.
Undgå fejlslutningen: Min værktøjskasse med samtaleværktøjer, viden om seksualitet, viden om sygdom og seksualitet m.m. skal være fyldt, inden jeg kaster mig ud i en samtale om seksuelle emner. Samtaleværktøjer er rigtig udmærkede, men forestillingen om, at du skal møde patienten med en fyldt værktøjskasse, kan holde dig tilbage fra at tale om seksualitet. Hvornår vil du i øvrigt vide, om din værktøjskasse er fyldt?
Hvornår bliver det en sygeplejerskeopgave?
Vi lever i en tid med stadigt flere guidelines, behandlingsinstrukser og andre kontrolsystemer, der bl.a. tilsigter, at vi får det hele med i mødet med patienten. Der kan siges for og imod sådanne tiltag, men det må aldrig fjerne fokus fra patienten. Derfor skal spørgsmål til seksualiteten ikke blot stilles til sidst i en samtale, alene fordi det står i en guideline eller instruks, eller fordi det er en afdelingsprocedure.
Uanset om sygeplejersken arbejder i en lægeklinik, på en hospitalsafdeling eller andetsteds, så er det en rigtig fornuftig ting at sætte seksualiteten på dagsordenen på arbejdspladsen og specielt forholde sig til de sygeplejeopgaver og sygeplejekonsultationer, hvor der helt oplagt må tales mere grundigt om seksuelle emner og spørges ind til seksualiteten.
I en lægepraksis kan der være forskellige holdninger til, hvilke konsultationstyper sygeplejersken skal have. Mange praktiserende læger vil gerne overlade opfølgende konsultationer, især med ældre patienter, til sygeplejersken (2).
Kroniske sygdomme som diabetes, hypertension og kronisk obstruktiv lungesygdom er nogle af de områder, hvor sygeplejersker i stigende grad involveres i almen praksis. Men hvad er forventningerne til sygeplejersken, når det gælder samtalen om seksualitet i forbindelse med opfølgende konsultationer og konsultationer med ældre med eksempelvis en kronisk sygdom? For sygeplejersken giver det tryghed i arbejdet at kende de præcise forventninger. For sygeplejersken kan kendskab til de præcise forventninger tænkes at bidrage til at aftabuisere samtalen om seksualitet. Som en forberedelse til samtalen om seksualitet kan sygeplejersken med fordel få klarlagt, hvad de præcise forventninger er til hende/ham.
Jeg vil i det følgende sætte fokus på nogle af de områder af sexologien, som får stadigt større opmærksomhed i disse år, og som er særlig relevante for sygeplejersker i almen praksis, nemlig: Seksuel sundhed, seksuel rehabilitering og empowerment.
Seksuel sundhed
Herhjemme har kliniske sexologer, forskere og Sundhedsstyrelsen de senere år sat fokus på seksuel sundhed og trivsel (3,4). En arbejdsgruppe nedsat af verdenssundhedsorganisationen WHO har defineret seksuel sundhed som en tilstand af fysisk, følelsesmæssigt, mentalt og socialt velbefindende i forbindelse med seksualitet. Seksuel sundhed er ikke alene fravær af sygdom, dysfunktion eller handicap (3,5).
Seksuel sundhed handler om livskvalitet og om forebyggelse af mistrivsel, stress og sygdom, der kan påvirke den seksuelle trivsel. Derfor er samtalen om seksuel sundhed og trivsel også en del af moderne sundhedsbehandling. Her spiller sygeplejersken en helt central rolle pga. den hyppige og tætte kontakt til patienten.
Men hvad er seksuel sundhed i praksis? Professor Jean-Yves Desjardins, der arbejdede som psykolog og klinisk sexolog ved University of Quebec i Montreal, har udviklet en model af menneskets seksuelle helbred og sundhed inspireret af WHO-standarder og kliniske observationer igennem mere end 40 år (6). Til den sexokorporelle model af menneskets seksuelle sundhed knytter sig et terapeutisk koncept, sexokorporel terapi, der har størst udbredelse i lande som Canada, Schweiz, Østrig, Italien, Frankrig og Tyskland.
Ifølge den sexokorporelle tilgang baserer seksuel sundhed sig på dannelsen og udviklingen af seksualitetens forskellige komponenter:
- Basiskomponenten omfatter primært det biologiske køn (XX eller XY).
- Den fysiologiske komponent omfatter sansning i form af berøring, der involverer overfladereceptorer i huden og dybdereceptorer i musklerne, samt syn, hørelse, lugte- og smagssans. Den fysiologiske komponent inkluderer også medicinske forhold.
- Den kognitive komponent omfatter tanker, viden og uvidenhed, overbevisninger, idealiseringer, forestillinger om kvinder og mænds seksualitet, værdier m.m.
- Den personlige komponent: Kønsidentitet dvs. følelsen af at være mandlig eller kvindelig, seksuel lyst, seksuelle ønsker og fantasier, alt, hvad et menneske har erfaret, fører til seksuel ophidselse samt seksuel selvsikkerhed.
- Den relationelle komponent omfatter kærlighedsfølelser, kommunikation, forførelse, erotiske færdigheder i samspillet med andre, f.eks. måder at berøre et andet menneske på.
Ifølge den sexokorporelle model, se figur 1 (klik på figuren for at se den i større format), består seksuel sundhed af forskellige komponenter, der indbyrdes hænger sammen og påvirker hinanden i et sexodynamisk samspil: En basiskomponent samt en fysiologisk, kognitiv, relationel og personlig komponent (6).
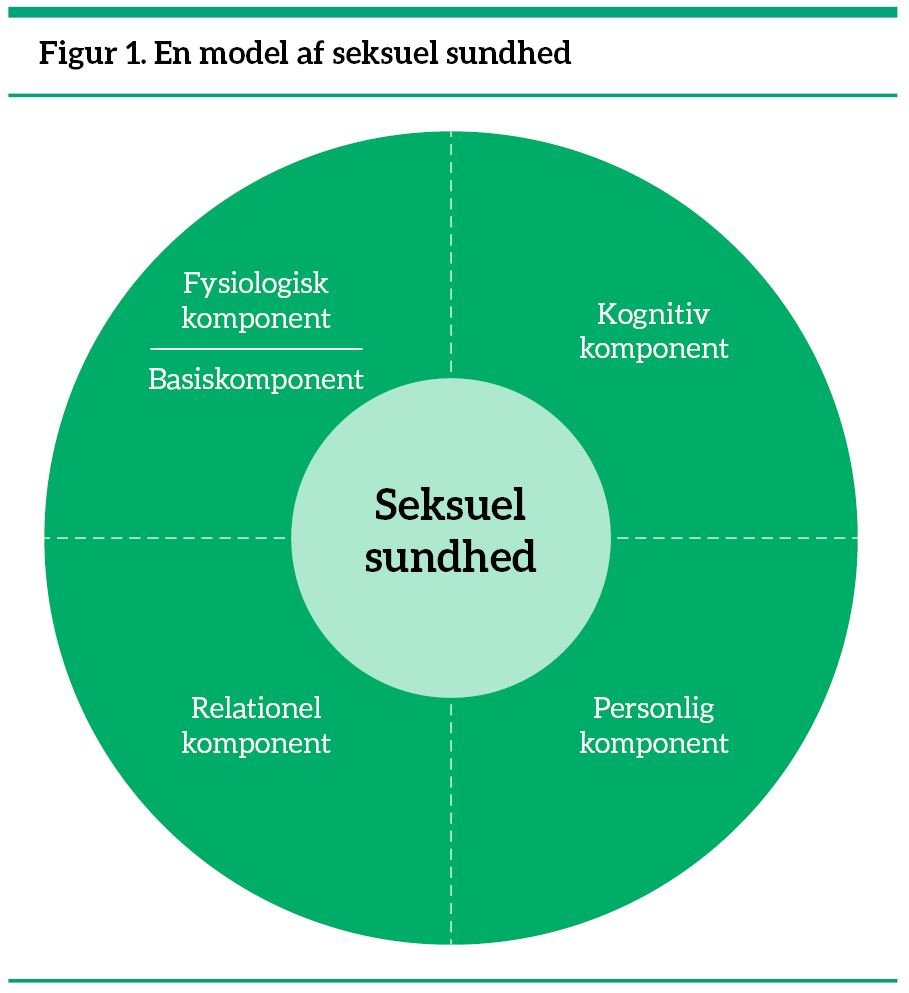 Med undtagelse af basiskomponenten i denne model af seksuel sundhed betragtes seksualitetens komponenter som sexodynamiske, fordi de udvikler sig og påvirker hinanden gensidigt livet igennem. Seksualiteten er ikke en standardiseret eller stationær størrelse (6). I samtalen om seksualitet kan sygeplejersken have denne model af seksuel sundhed i baghovedet. Seksuel sundhed handler om mere og andet end en intakt seksualfunktion, det handler også om tanker, følelser, personlighed m.m.
Med undtagelse af basiskomponenten i denne model af seksuel sundhed betragtes seksualitetens komponenter som sexodynamiske, fordi de udvikler sig og påvirker hinanden gensidigt livet igennem. Seksualiteten er ikke en standardiseret eller stationær størrelse (6). I samtalen om seksualitet kan sygeplejersken have denne model af seksuel sundhed i baghovedet. Seksuel sundhed handler om mere og andet end en intakt seksualfunktion, det handler også om tanker, følelser, personlighed m.m.
I samtalen om seksualitet skal sygeplejersken have forståelse for de mange forskellige facetter af seksuel sundhed og trivsel. Sygeplejersken kan f.eks. tale med en patient med en kronisk sygdom og få patienten til at sætte ord på sine følelser og frygten for, at sygdommen eller en behandling påvirker seksualiteten (7). Forskellige forskere har påpeget betydningen af, at sygeplejersken har en holistisk, mangefacetteret tilgang til samtalen om seksualitet (8).
Seksuel rehabilitering
Middellevetiden udvikler sig fortsat positivt og er nu 78,0 år for mænd og 81,9 år for kvinder (9). Vi lever længere, også længere med en sygdom eller med følgerne af en sygdom. Dertil er det mit indtryk, at mange mennesker stiller højere krav til livet, herunder sex- og samlivet. Tilsammen bevirker det, at seksuel rehabilitering, forstået som rehabilitering på det seksuelle område, er blevet et stadigt større fokusområde i moderne sundhedsbehandling. Det kan eksempelvis dreje sig om seksuel rehabilitering efter en kræftsygdom, blodprop i hjertet eller hjernen eller en hjerneblødning (10,11). Igen har sygeplejersken en nøgleplacering.
Seksuel rehabilitering omhandler tre dimensioner af seksualiteten: Seksualfunktionen, kønsidentiteten samt de seksuelle og sociale relationer, vigtigst samlivet, hvis patienten er i parforhold.
- Seksualfunktionen er den fysiske dimension, dvs. evnen til at engagere sig fysisk i seksuel aktivitet. Den kræver funktionsduelige kønsorganer, en funktionsduelig krop, kønshormoner i passende niveauer og et intakt nervesystem.
- Kønsidentiteten er den opfattelse, et menneske har af sit eget køn, dvs. det seksuelle selvbillede lig med det billede, et menneske har af sig selv som kvinde eller mand.
- Dertil omhandler seksuel rehabilitering de seksuelle og sociale relationer. Hvis patienten er i parforhold, vil den mest betydningsfulde relation almindeligvis være partneren.
De tre dimensioner af seksualiteten og af seksuel rehabilitering påvirker hinanden indbyrdes. Hvis f.eks. den seksuelle funktionsevne ændrer sig, påvirkes det seksuelle selvbillede og de interpersonelle relationer.
Hvad kan sygeplejersken bruge denne viden til? Når en læge eller sygeplejerske taler med en patient om seksualitet, så er det mit indtryk, at seksualfunktionen generelt får god opmærksomhed. Vi kan eksempelvis fokusere på en mands rejsningsevne eller en kvindes lubrikationsevne.
Derimod får patientens seksuelle selvbillede og samliv ofte langt mindre opmærksomhed. Jeg tænker, at det delvist afspejler, at vi ikke har en medicinsk løsning på de problemer, der relaterer sig til disse facetter af seksualiteten. Det bekræfter, at samtalen om seksualitet er en meget vigtig del af den seksuelle rehabiliteringsindsats, og at medicinske ordinationer af f.eks. en potenspille eller lokal hormonbehandling mod tørhed af skeden ideelt set ikke bør stå alene, men suppleres med samtale.
Set med mine øjne har vi taget hul på en proces, der handler om at synliggøre seksualiteten som en naturlig del af rehabiliteringsindsatsen.
Det kræver en indsats fra både patienters og sundhedspersonalets side. Her er det vigtigt at holde fast i, at et godt og givende sex- og samliv er forbundet med livskvalitet, og at problemer i sex- og samlivet som følge af sygdom er noget, som patienten helt legalt kan tage op med sygeplejersken, og som sygeplejersken helt legalt kan spørge ind til. Der er også meget, patienten selv kan gøre for sin seksuelle sundhed og trivsel. Sygeplejersken kan lytte og støtte op om patientens tiltag og gøre sit til, at patienten mobiliserer sine ressourcer bedst muligt. I denne sammenhæng bliver empowerment i sygeplejen meget relevant.
Empowerment og seksualitet
Empowerment handler om at hjælpe patienten til at mobilisere sine ressourcer og bruge sine styrker bedst muligt (12,13). Seksuel empowerment tager afsæt i samtalen om seksualitet, hvor sygeplejersken og patienten sammen ser på patientens seksuelle problemer. Patienten gives tid og rum til at beskrive sit problem (8). Sygeplejersken lytter aktivt og er parat til at holde pauser i samtalen, når patienten har brug for det. Patienten og sygeplejersken finder i fællesskab mulige, seksuelt sunde veje at gå for patienten. Er der hindringer, der kan tænkes at gøre det svært for patienten at nå sine mål, så tales der også om disse.
Empowerment er ikke et nyt ord i sygeplejen, men empowerment brugt i forbindelse med seksuel sundhed og håndteringen af seksuelle problemer er nyt. Seksuel empowerment aktiverer patienten på seksuelt sunde måder både mentalt og fysisk. For at eksemplificere, hvordan sygeplejersken kan bruge empowerment, så lad os se på en patient med rejsningsbesvær. Rejsningsbesvær kan behandles medicinsk med en PDE 5-hæmmer dvs. en potenspille, men livsstilsændringer har også betydning for rejsningsevnen, effekten af en eventuel tabletbehandling og prognosen. Empowerment handler i dette eksempel om at motivere patienten til livsstilsændringer (3,14):
- Rygestop
- Motion
- Vægttab til en livvidde under 102 cm
- Sund kost.
Mange sygeplejersker i praksis sidder med forebyggelseskonsultationer og med konsultationer, hvor agendaen er livsstilsændringer f.eks. hos patienter med kronisk sygdom. Som illustreret med patienten med rejsningsbesvær så vil livsstilsændringer hyppigt være relevante, både når vi tænker i seksuel sundhed og trivsel, og når vi tænker i optimal sygdomsbehandling. Her kan sygeplejersken bruge empowerment i rigtig mange konsultationer.
Startkit til samtalen: PLISSIT
Det kan lyde næsten provokerende forsimplende at tale om et startkit til samtalen om seksualitet. Ikke desto mindre er PLISSIT-modellen et rigtig godt bud på en model, der beskriver og strukturerer samtalen om seksualitet i forskellige
niveauer. Modellen har været beskrevet i flere numre af Sygeplejersken (15,16). PLISSIT er et akronym for:
- P: Permission = tilladelse. Dette indebærer, at sygeplejersken skaber rum og tillader samtalen om seksualitet, lytter til patientens seksuelle ønsker og behov og skaber plads til patientens spørgsmål.
- LI: Limited Information = begrænset information. Her giver sygeplejersken en generel, men begrænset information om seksualiteten. Der fokuseres på den særlig relevante information i lyset af patientens samlede helbredssituation og funktionsevne. Det kræver, at sygeplejersken har viden om en sygdoms mulige påvirkning af seksualiteten, om medicinske og kirurgiske behandlingers påvirkning af seksualiteten m.m. Sygeplejerskens vidensniveau vil på dette trin overgå de fleste patienters.
- SS: Specific Suggestions = specifikke forslag. Her bidrager sygeplejersken med specifikke løsningsforslag til håndtering af patientens seksuelle problemer. Dette kræver som regel en større viden om sygdommes og sygdomsbehandlingers påvirkning af seksualiteten og et overblik over behandlingsmulighederne herunder brug af hjælpemidler.
- IT: Intensive Therapy = intensiv terapi. Her gives intensiv og specifik behandling af alvorlige seksuelle problemer. Det kan indebære sexologisk samtaleterapi, samlivsterapi, medicinsk eller kirurgisk behandling. Hjælp på dette niveau kræver indgående kendskab til både samtaleterapi og sexologi.
PLISSIT-modellen har flere styrker. Når man læser om modellen, så er det svært ikke at forholde sig til spørgsmålet: Hvor ser jeg mig selv i denne model? Hvad er mine holdninger til samtalen om seksualitet, mine grænser osv. Modellen giver samtidig et overblik over de forskellige samtale- og interventionsniveauer. Langt de fleste seksuelle problemer kan håndteres ved at give tilladelse og begrænset information.
I praksis kan det meget vel være sygeplejersken, der gør dette. Nogle seksuelle problemer kræver specifikke løsningsforslag eller intensiv terapi og dermed et større eller væsentlig større vidensniveau, kliniske erfaringer og evt. supplerende uddannelse. Hvis sygeplejersken ikke selv besidder de nødvendige færdigheder, er det vigtigt, at vedkommende kender sine grænser, så patienten kan blive henvist til en sundhedsperson, der har de nødvendige kompetencer.
Faciliteret permission
Som PLISSIT-modellen beskriver det, må udgangspunktet i det kliniske arbejde være at tillade og legalisere samtalen om seksualitet. Det er dog ikke altid tilstrækkeligt, at sygeplejersken blot tillader samtalen om seksualitet. Sygeplejersken må muliggøre den. For at understrege at sygeplejersken selv kan gøre en indsats for at muliggøre samtalen om seksualitet, så taler jeg om faciliteret permission (17). Faciliteret permission bygger bro mellem permission og limited information i PLISSIT-modellen.
Jeg vil her eksemplificere, hvad faciliteret permission kan være. I praksis har mange sygeplejersker selvstændige konsultationer med patienter med diabetes. Her kan sygeplejersken aktivt fremme tilladeligheden ved at spørge:
Eksempel 1. ”Mange patienter med sukkersyge har seksuelle problemer – gælder det også dig?”
I dette eksempel oplyser og inviterer sygeplejersken sig selv til en samtale om seksuelle problemer. Patienten informeres om, at sukkersyge kan være forbundet med seksuelle problemer, og gives chancen for at bringe seksuelle problemer op. Hvis patienten oplever det svært og tabuiseret at tale om sin seksualitet, så kan dette spørgsmål opleves som en befriende invitation. Hvis patienten svarer ”nej” til spørgsmålet, så kan det skyldes, at patienten vitterligt trives seksuelt, eller at patienten ikke ønsker at tale om sine seksuelle problemer lige nu. I dette tilfælde kan sygeplejersken f.eks. afrunde med ordene: ”Det er jo fint. Du skal vide, at du altid er velkommen til at bringe seksuelle problemer op, hvis du på et tidspunkt får problemer.”
Nogle sundhedspersoner vil nødigt fremstå som nysgerrige og vil derfor gerne forklare, hvorfor de spørger til seksualiteten. Det kan gøres på forskellig vis.
Eksempel 2. ”Når jeg spørger, er det fordi, jeg bedst kan hjælpe dig, hvis jeg ved, om du har seksuelle problemer, og hvis du har problemer, hvad de betyder for dig.”
Her forklarer sygeplejersken, at den bedste hjælp gives, hvis der også tales om seksualitet og eventuelle seksuelle problemer. Sygeplejersken spørger ind til betydningen af de seksuelle problemer. Dette refererer sexologer ofte til som patientens lidelsespres.
Lyt til, hvad patienten siger mellem linjerne
”Jeg har ondt i knæet, doktor,” var der en midaldrende mand, der sagde til mig for efterhånden en del år siden. Han var på vej ud ad døren i min konsultation, og jeg forestiller mig, at jeg må have set ret overrasket og forvirret ud. Dels regnede jeg med, at konsultationen var færdig, dels smilede patienten forlegent, da han sagde det. Jeg tror ikke, at jeg fik kommenteret på patientens uventede udbrud, men inviterede ham til at sætte sig igen. Han satte sig. Jeg tav og lod patienten bryde tavsheden. Det gjorde han med spørgsmålet: ”Har du ikke set filmen ”Italiensk for Begyndere?””
Patientens spørgsmål fik ikke min overraskelse og forvirring til at klinge af. Jeg havde faktisk set filmen nogle år forinden. Jeg huskede, at en af filmens hovedpersoner, Jørgen (spillet af Peter Gantzler) var dybt forelsket i en meget smuk, italiensk kvinde. Og jeg huskede, at Jørgen havde problemer med potensen og refererede til sit rejsningsbesvær som ”ondt i knæet”. Det var præcis det budskab, patienten ønskede at få frem.
Jeg forklarede patienten, at jeg var rigtig glad for, at han bragte sit rejsningsbesvær op, og at det bestemt var noget, jeg gerne ville tale med ham om. Hvis det skulle gøres ordentligt, så ville det kræve en ny tid, hvor vi kun talte om hans rejsningsbesvær. Det kunne patienten sagtens forstå, og han gik synligt lettet fra konsultationen med en aftale om en ny konsultation.
Jeg blev bekræftet i, hvor vigtigt det er at give en patient tid og rum til at tale om et seksuelt problem, der går vedkommende på.
Jeg lærte, at pauser kan have en helt utrolig effekt, fordi patienten gives tid til at samle sine tanker og beskrive sit problem. Det betyder ikke, at man som sundhedsperson nødvendigvis skal tage sig af problemet nu og her. I en travl hverdag i praksis er det ikke givet, at dette kan lade sig gøre.
Men patienten kan få tid til en konsultation, hvor der tales om det seksuelle problem. Frem for alt lærte jeg at lytte til, hvad en patient siger mellem linjerne. Det er ikke ualmindeligt, at en patient oplever et seksuelt problem som så tyngende og svært at tale om, at samtalen går ad kringlede omveje. Patienter kan også tale rundt om et seksuelt problem i stedet for at tale om selve problemet. Her er det igen vigtigt at lytte og anerkende patientens oplevelser.
Nogle patienter er så gode til at tale rundt om et seksuelt problem, at det kan være svært at få et indtryk af, hvori problemet egentlig består. I dette tilfælde har jeg god erfaring med dette spørgsmål: ”Hvis vi skal give dit problem et navn, hvad skulle det så være?”
Elementer af den gode samtale om seksualitet
Læger, sygeplejersker, seksualvejledere m.fl. spørger mig jævnligt til elementerne af den gode samtale om seksualitet. Det rejser spørgsmålet, hvad en god samtale eller konsultation egentlig er?
PLISSIT-modellen beskriver de forskellige samtaleniveauer og vidensniveauer, som en sygeplejerske kan befinde sig på i mødet med en patient. Jeg vil her fremhæve nogle meget vigtige elementer i en samtale om seksualitet:
- Tillad – handler om at tillade samtalen om seksualitet. Sygeplejersken kan gøre sit til at fremme tilladeligheden, også fremadrettet, f.eks.: ”Du skal vide, at du altid er velkommen til at bringe et seksuelt problem op.”
- Invitér – handler om at invitere patienten til at fortælle om et seksuelt problem, men det kan også handle om at invitere sig selv til en samtale om seksualitet, f.eks. ”Vil det være okay for dig, at vi taler om behandlingens mulige påvirkning af dit seksualliv?”
- Psykoedukér – handler om at informere og uddanne patienten. Se eksempel et og to i afsnittet om faciliteret permission.
- Lyt – handler om at lytte til patienten og lytte til, hvad patienten siger mellem linjerne.
- Spørg, til du forstår – uklarheder kan gøre det svært at lytte, følge patientens tanker og anerkende patientens oplevelser. Her er det relevant at spørge, til du forstår, hvad patienten ønsker at fortælle.
- Anerkend – handler om at anerkende patientens oplevelser og give udtryk for sin anerkendelse. Anerkendelse af patientens oplevelser af kærlighed, intimitet, sex, parforhold m.m. skaber gensidig forståelse, tryghed og tillid.
I de listede elementer af en god samtale om seksualitet står der ikke noget om sexologisk rådgivning, samlivsterapi eller samtaleterapi. Det er heller ikke her, samtalen om seksualitet begynder.
- Hvor bevidst er du om, at enhver konsultation også er et møde mellem patientens seksualitet og din egen seksualitet?
- Når det gælder samtalen om seksualitet, ved du så, hvad der forventes af dig? Hvad forventer din arbejdsplads? Hvad, tror du, patienten forventer? Og hvad forventer du af dig selv?
- Konsultationen med patienten, som klagede over ondt i knæet og refererede til filmen Italiensk for Begyndere (Se side 89): Hvad tror du, lægen lærte af denne konsultation? Hvad tror du, at du ville have lært, hvis det var dig, der havde været i lægens situation?
- Hvad er en god samtale om seksualitet for dig? Og hvad forestiller du dig, at en god samtale er for patienten?
Mere faglig viden om sexologi
Sygeplejersken kan tilegne sig faglig viden om sexologi ved selvstudier og gennem faglitteratur. Undervisning i sexologi kan desuden foregå via udbudte kurser og undervisningsdage eller på tværs af faggrupper i en lægepraksis eller på en afdeling.
Særligt interesserede sygeplejersker kan tage en basisuddannelse i sexologi eller uddanne sig i sexologisk rådgivning (sexologisk counselling). Dansk Forening for Klinisk Sexologi (DACS) afholder uddannelserne i henholdsvis basissexologi og sexologisk counselling (18). Begge uddannelser afholdes i Sorø.
Den sociale diplomuddannelse i seksualvejledning er en uddannelse, som giver kompetence til at seksualvejlede mennesker med nedsat funktionsevne. Uddannelsen henvender sig til personer inden for det sociale, pædagogiske og sundhedsfaglige område, der arbejder med mennesker med nedsat fysisk og/eller psykisk funktionsevne, handicap og kronisk sygdom (19).
Dertil har det siden 2013 været muligt at tage en masteruddannelse i sexologi på Aalborg Universitet.
Masteruddannelsen i sexologi er den første akkrediterede og universitetsforankrede sexologiske videreuddannelse i Danmark og henvender sig primært til sundhedsprofessionelle med mellemlange videregående uddannelser, herunder sygeplejersker (20).
Sygeplejersker, der har gennemført basisuddannelsen samt rådgiveruddannelsen i sexologi (DACS) eller masteruddannelsen i sexologi, kan videreuddanne sig til specialist i klinisk sexologi på Parterapeutisk Institut, Sorø, eller på Sexologisk Klinik, Rigshospitalet (21).
Konklusion
Samtalen om seksualitet hører til i sygeplejearbejdet. Her kan der ikke alene tales om patientens seksuelle problemer, men også om seksuel sundhed og trivsel. Der foreligger ikke en fast drejebog til samtalen om seksualitet. Meget afhænger af sygeplejerskens egne grænser, holdninger og ikke mindst oplevelse af, hvor tabuiseret samtalen om seksualitet er. Patienten kan bestemt også opleve det som et tabu at bringe et seksuelt problem op. Det er derfor et godt udgangspunkt, at sygeplejersken øver sig i at gøre en indsats for at vise patienten, at det er tilladt, muligt og sundhedsrelevant at sætte samtalen om seksualitet på dagsordenen.
1. Hvordan kan vi forstå seksuel sundhed?
a. Seksuel sundhed er defineret ved fysisk sundhed, herunder rygestop, motion, vægttab til normal vægt og sund kost
b. Seksuel sundhed er fravær af sygdom, dysfunktion eller handicap, der går ud over seksualiteten
c. Seksuel sundhed er en tilstand af fysisk, følelsesmæssigt, mentalt og socialt velbefindende i forbindelse med seksualitet
2. Samtalen om seksualitet
a. Angår kun sygeplejersken, hvis patienten bringer et seksuelt problem eller en bekymring op
b. Tager udgangspunkt i, at sygeplejersken legaliserer, muliggør og inviterer til en samtale om seksuelle emner
c. Skal være aftalt på forhånd, ellers fanges sygeplejersken på det forkerte ben
3. Samtalen om seksualitet
a. Kan ikke struktureres, medmindre sygeplejersken har dygtiggjort sig i sexologi og samtaleteknikker
b. Er struktureret i PLISSIT-modellen, der beskriver forskellige samtale- og interventionsniveauer: tilladelse, begrænset information, specifikke forslag og intensiv terapi.
c. Skal helst omfatte sexologisk rådgivning og gerne elementer af samtaleterapi, ellers spilder sygeplejersken sin egen og patientens tid
Læs svarene på læsertesten nedenfor.
1. c.
2. b.
3. b.
Litteratur
- Graugaard C, Møhl B, Hertoft P (red). Krop, sygdom & seksualitet. København: Hans Reitzels Forlag, 2006.
- Nørøxe KB, Moth G, Vedsted P. Hvilke patienter kan ses af sygeplejersker? Patienter og læger er ikke enige. Practicus 2014;219:16-17.
- Graugaard C, Pedersen BK, Frisch M. Seksualitet og sundhed. Vidensråd for Forebyggelse, 2012. www.vidensraad.dk
- Halmø Terkelsen L (redaktionel bearbejdning). Forebyggelsespakke – Seksuel sundhed. Sundhedsstyrelsen, 2012.
- WHO. Defining sexual health. Geneve: World Health Association, 2006.
- Bay-Hansen J. Få mere lyst. FADL’s Forlag 2012. 33-48.
- Shell JA. Including sexuality in your nursing practice. Nurs Clin North Am. 2007 Dec;42(4):685-96.
- Barnes J. Health promotion in sexual health 2: how to put theory into practice and empower clients. Nurs Times. 2009 May 19-25;105(19):26-8.
- Danmarks Statistik. Middellevetid 2012/2013. Nyt fra Danmarks statistik, nr. 73, feb. 2014.
- Lindholm J. Den sværeste samtale. Sygeplejersken 2002;(21):20-5.
- Bay-Hansen J. Seksualiteten skal også genoptrænes. Hjernesagen 2014;(2):14-5.
- Bartholdy J. Styrke til at handle selv. Sygeplejersken 2003;(26):22-4.
- Bay-Hansen J. Livskunst i praksis. Forlaget Ella 2014.
- Janiszewski PM, Janssen I, Ross R. Abdominal obesity and physical inactivity are associated with erectile dysfunction independent of body mass index. J Sex Med. 2009 Jul;6(7):1990-8.
- Sommer C, Birkedal Christensen K. Sæt seksualiteten på din professionelle dagsorden. Sygeplejersken 2007;(6):26-27.
- Thor R. Husk at tale seksualitet med patienterne. Sygeplejersken 2012;(1):95-7.
- Bay-Hansen J. Erektil dysfunktion – sådan kan du tale om det i almen praksis. BestPractice, Sygeplejersken i almen praksis, nr. 3, marts 2013.
- Dansk Forening for Klinisk Sexologi (DACS), https://www.blivsexolog.dk/
- Den sociale diplomuddannelse i seksualvejledning. University College Lillebælt (UCL), www.ucl.dk
- Masteruddannelsen i sexologi, Aalborg Universitet, www.evu.aau.dk
- Specialistuddannelsen i klinisk sexologi, Rigshospitalet. Se link via DACS, https://www.blivsexolog.dk/basal-sexologi/
Supplerende litteratur
- Idehen M. Seksualitet og livskvalitet. København: Munksgaard, 2013.
- Kristensen E. Sex og psyke. København: PsykiatriFondens Forlag, 2007.
Bay-Hansen J. The conversation about sexuality. Sygeplejersken 2014;(9):77-85.
Currently, conversations about sexuality in health-care provision should not focus solely on the treatment of physical or mental illness, but also on the patient's health and well-being. Here, the nurse has a central role arising from frequent and close contact with the patient.This article views the conversation about sexuality, including sexual health and well-being in nursing work, as not being restricted to when the patient takes the initiative in bringing up a sexual problem or a concern, but potentially in all patient conversations. The article specifies how the nurse can make an effort to allow and facilitate the conversation about sexuality. It also describes important aspects of sexual health, sexual rehabilitation and empowerment in the conversation about sexuality.
Keywords: The conversation about sexuality, PLISSIT, sexual health, sexual rehabilitation and empowerment.
