Sygeplejersken
Patienter med diabetiske fodsår er en sygeplejefaglig udfordring
Kvalitative, individuelle interview med otte patienter viser, at diabetiske fodsår håndteres meget forskelligt af patienterne. En autonomi-støttende tilgang, der formidler tiltro til og respekt for patienternes evne til at tage ansvar for egen tilværelse, viser sig at styrke dem, fremme deres evne til selvstændige beslutninger og give dem tillid til egne kompetencer.
Sygeplejersken 2015 nr. 13, s. 77-82
Af:
Maja Vieland Grasberger, sygeplejerske,
Ellen Kudsk Baymler, sygeplejerske,
Winnie Marie Kjeldsen, sygeplejerske,
Jonna Gintberg Jensen, sygeplejerske, ph.d., cand.pæd.soc.

Det skønnes, at 300.000 danskere har diabetes, heraf har ca. 22.000 diabetiske fodsår. Ca. 4.000 danskere lever aktuelt med amputation som følge af diabetiske fodsår. Problemer med fodsår rammer oftest mænd, primært ældre, og ses hyppigst hos patienter med type 2-diabetes (1).
Inden for problemsår indtager diabetiske fodsår en særstilling. Den diabetiske fod er truet af neuropati, arteriel insufficiens, øget infektionstilbøjelighed, vævsforandringer samt skeletforandringer. Gener som oftest opstår i kombination. Neuropatien medfører tab af føle-, temperatur-, vibrations- og smertesans samt ændringer i fodens motoriske funktion. Grundet neuropatien sløres den arterielle insufficiens ofte, idet symptomer som claudicatio intermittens samt hvilesmerter ikke mærkes.
Første tegn kan derfor være gangræn. Endvidere udvikles ofte øget infektionstilbøjelighed, da smertesystemets funktion er reduceret, og immunreaktionen er påvirket. De kliniske tegn på infektion er derfor ofte fraværende. I 50 pct. af tilfældene ses afebrilitet, og der kan ses normale leukocytter og CRP. Grundet øget glukosekoncentration kan der opstå vævsforandringer, da huden bliver sårbar og mindre elastisk, leddene bliver stive, og senerne forkortes, hvilket kan medføre fejlstillinger. Skeletforandringer kan føre til spontane frakturer og Charcots fod (2).
Aflastning er afgørende
Regelmæssigt tjek af fødder kan effektivt forebygge fodsår og amputationer, men er fodsåret en realitet, er aflastning afgørende for opheling, idet aflastningen reducerer uhensigtsmæssig trykpåvirkning. Skønt der ikke er evidens for effekt af total aflastning (1), er denne et led i behandlingen hos patienterne i nærværende artikel.
Patienten med fodsår har typisk haft et længerevarende ambulant forløb i ”Center for Den Diabetiske Fod”, inden forværring af fodsåret fører til indlæggelse i sengeafsnittet. Her udføres sårbehandling, diverse diagnostiske undersøgelser, total aflastning og opstart af antibiotisk langtidsbehandling.
De gør ikke, som vi siger
Sårgruppens sygeplejersker udfordres af, at patienterne gentagne gange ikke efterlever sygeplejefaglige vejledninger om bl.a. aflastning, sårbehandling og hygiejne samt ikke udviser særlig interesse for at deltage i behandling af fodsåret. F.eks. går de til toilettet barfodet på deres fodsår eller undlader at henvende sig, hvis forbindingen falder af eller bliver fugtig.
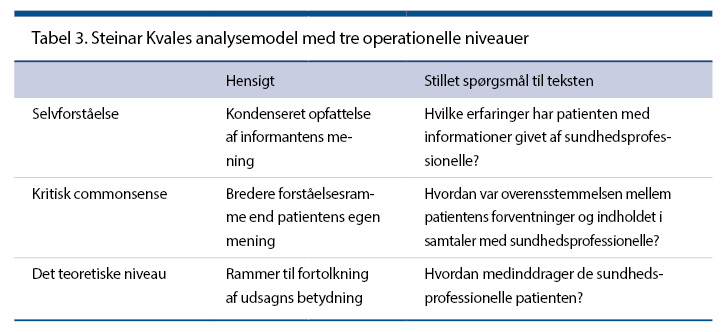
Metode
Vi ønskede at afdække patienternes oplevelser og deres viden om betydningen af aflastning, sårbehandling og hygiejne. Derfor gennemførte vi i 2014 kvalitative, individuelle interview med otte patienter. Inklusionskriterierne var, at patienten skulle være af dansk herkomst og kognitivt velfungerende. Datatilsynet er underrettet.
På baggrund af en interviewguide interviewede vi i henhold til S. Kvales anbefalinger (3). Informanterne var aktuelt indlagt eller havde et forløb i ambulatoriet. Syv mænd og én kvinde ønskede at deltage.
Fundamentet er tillid
Det er vigtigt at opnå tillid til patienterne, da patienternes oplevelser kan være svære at tale om. Generelt er informanterne meddelsomme og optaget af dialogen. De er informeret om anonymisering og om, at de kan trække sig fra undersøgelsen. Alle inkluderede er positive i forhold til projektet. Vi er uøvede interviewere, men forsøger at give patienterne rum til refleksion, er lyttende og stiller uddybende spørgsmål. Interviewene varer højst 20 minutter og foregår telefonisk eller på enestue i afsnittet.
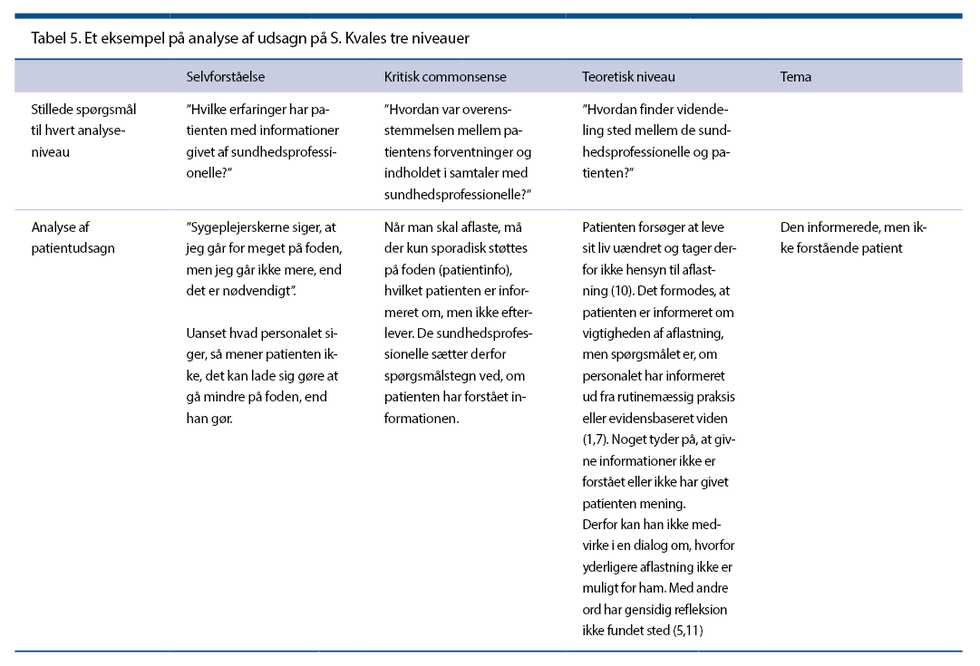
Processen består af syv trin, se tabel 1. Til kategorisering af patientudsagnene anvendes D. Orems hjælpemetoder (4), der findes brugbare, da de kompenserer for patientens egenomsorgssvigt, se tabel 2.
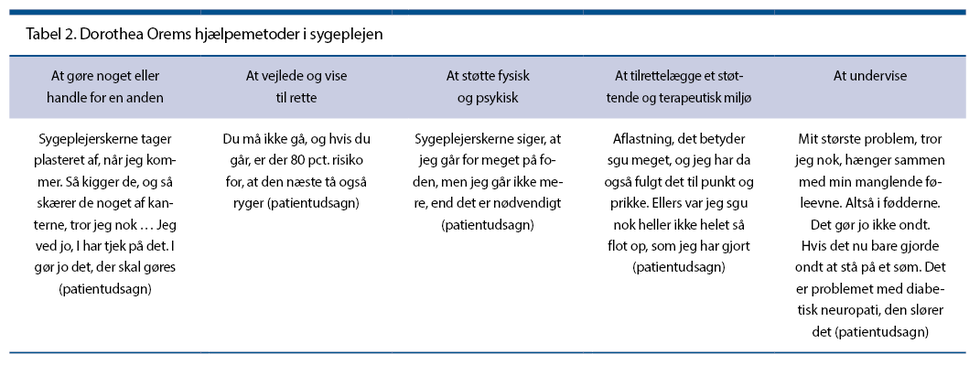
Analytisk anvendes Kvales tre operationelle niveauer (3), se tabel 3. I denne meningskondensering får patienternes udtryk og meninger en kortere formulering, data behandles systematisk, og analysen bygger på stringens og disciplin, uden at data derved udtrykkes kvantitativt. Til illustration er valgt et patientudsagn ud fra D. Orems 3. hjælpemetode: At støtte fysisk og psykisk, se tabel 4.
Forfattergruppen diskuterer temaerne og opnår konsensus. En analyse med meningskondensering leder frem til et fund for hver af Orems fem hjælpemetoder. Disse fund præsenteres som fem temaer, se tabel 4. Det ene tema er eksemplificeret i tabel 5. De øvrige temaer præsenteres i det følgende:
Tema 1: Den passive patient
Patientens udsagn: ”De tager plasteret af, kigger, og så skærer de noget af kanterne, tror jeg nok. Jeg ved jo, I har tjek på det. I gør jo det, der skal gøres.”
Selvforståelse: Patienten spurgte ikke ind til, hvordan såret blev observeret og behandlet. Han havde tillid til sygeplejerskernes kompetencer.
Kritisk commonsense-forståelse: Fodsåret blev ikke anerkendt som værende en del af kroppen. Patienten fralagde sig ansvaret og stolede på sygeplejerskernes kompetencer.
Teoretisk forståelse: Når patienten fralagde sig ansvaret, lod han sygeplejersken tage initiativet, bestemme og vurdere relevansen af sine problemer. Hermed er der overensstemmelse med ”Jeg-du-distanceret professionel dominans”, da patientens problemer forblev uerkendte. I udtalelsen ”de skærer noget af kanterne, tror jeg nok” ses, at patienten er passiv og ikke stiller spørgsmål til behandlingen. Dette kan medføre, at sygeplejersken tænker på ham som en genstand, der skal behandles og ikke som et selvstændigt individ. Når patienten lader sygeplejersken tage ansvar for problemløsningen, underkaster han sig ”sygdom-over-liv-prioriteringen” (5). Patienten satte ikke spørgsmålstegn ved sygeplejerskens kompetencer, men studier viser, at sygeplejersker træffer rutinemæssige beslutninger ud fra egne erfaringer og en vurdering af patienten, samt at sygeplejersker i 50 pct. af tilfældene ikke forfølger de spørgsmål, de har til patientbehandling (6,7).
Tema 2: Den vejledte patient
Patientens udsagn: ”Du må ikke gå, og hvis du går, er der 80 pct. risiko for, at næste tå også ryger.”
Selvforståelse: Patienten fik information om aflastningens betydning og vigtigheden heraf.
Kritisk commonsense-forståelse: Han kendte de risici, der var forbundet med at gå på et diabetisk fodsår. På det grundlag blev han selv i stand til at træffe valg, og udsigten til at få amputeret én tå mere gjorde, at han efterlevede de givne informationer.
Teoretisk forståelse: Der er dokumentation for, at patienten har større chancer for at nå de mål, han har sat sig, hvis de er i overensstemmelse med hans egne værdier. Når han stimuleres til autonome beslutninger, påvirkes adfærden positivt. Er han informeret, har forstået informationerne og efterlever dem, kan han selv medvirke til at træffe beslutninger og være aktiv i relationen (5).
Tema 3: Den informerede patient
Læs nærmere beskrivelse i tabel 4.
Tema 4: Patienten, som tager ansvar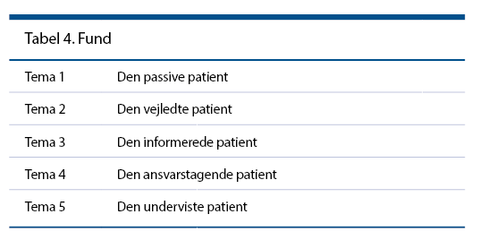
Patientens udsagn: ”Aflastning betyder meget, og jeg har da også fulgt det til punkt og prikke, ellers var jeg jo nok heller ikke helet så flot op, som jeg har gjort.”
Selvforståelse: Patienten var bekendt med betydningen af aflastning, fulgte instrukserne og opnåede et resultat.
Kritisk commonsense-forståelse: Patienten gjorde en indsats, tog ansvar for sin sårbehandling og anerkendte fodsåret som en del af kroppen. Han vidste, hvor meget aflastning betød for ophelingen, udviste forståelse for det anbefalede og fortalte, at han virkelig troede på, at det virkede.
Teoretisk forståelse: I ”Jeg-du-sorteret gensidighed” er patientens perspektiv anvendt konstruktivt til at udvikle viden om sine oplevede vanskeligheder, og sygeplejersken og patienten har sporet sig ind på vigtigheden af at følge instrukser for aflastning. Når patientens perspektiv værdsættes, anerkender sygeplejersken, at han har ekspertisen i at mestre sin egen sundhed, derfor tager patienten ansvar for sin egen behandling, og tilgangen forskydes fra komplians til konkordans, dvs. overensstemmelse og harmoni mellem patient og behandler (5).
Tema 5: Den underviste patient
Patientens udsagn: ”Det gør jo ikke ondt, hvis jeg står på et søm. Problemet med diabetisk neuropati er, at det slører.”
Selvforståelse: Patienten gav udtryk for viden om neuropati og vidste, at det krævede opmærksomhed, når smerterne i fødderne ikke kunne mærkes.
Kritisk commensense-forståelse: Patienten formodes at være undervist i forebyggelse af fodsår, men brugte neuropatien som forklaring på, at fodsår opstod. Han medtænkte ikke nødvendigvis andre faktorer, der kunne spille ind i forhold til udviklingen af fodsår.
Teoretisk forståelse: Personer med diabetiske fodsår har ofte en diffus sygdomsopfattelse og tendens til at undervurdere tilstandens alvor, da fodsåret ikke opfattes som en trussel mod deres generelle helbred. Patienterne bør derfor ifølge National Klinisk Retningslinje uddannes i forebyggelse, herunder bl.a. i konsekvenser af manglende fodhygiejne, dagligt tjek af fødder og anvendelse af specialfremstillet fodtøj (1).
Den Danske Kvalitetsmodels standarder fordrer, at sygeplejersker arbejder forebyggende og sundhedsfremmende, og at patienten får relevante skriftlige informationer om bl.a. behandlingsforløb (8). Men det er vigtigt, at undervisningen individualiseres og tager afsæt i patientens forudsætninger, så der er øget fokus på forståelse (5).
Ud fra behandling af de fem temaer finder vi følgende tre paradokser interessante.
• Undervisning versus læring.
• Sygeplejerskens versus patientens ansvar.
• Liv versus sygdom.
Undervisning versus læring
I udtalelsen ”Jeg ved godt, at I synes, jeg skal aflaste mere, men jeg går ikke mere på foden, end det er nødvendigt” ses, at patienten er informeret om, at han skal aflaste. Han synes selv, han gør, hvad han kan for at leve op til aflastningskravene, men ved også godt, at sygeplejerskerne ikke finder det tilstrækkeligt i forhold til anbefalingerne.
Hans viden om sygdommen er en vigtig faktor, som har indflydelse på de beslutninger, han tager i forhold til livsstil (9). Det er dog problematisk, at patienternes livsførelse ikke er i overensstemmelse med den viden, de har. Dette er et almenmenneskeligt træk, men hos patienter med diabetiske fodsår kan uhænsigtsmæssig livsstil få alvorlige følger.
De kan have en generel viden om sygdommen, som de ikke anvender i hverdagen (10). Det er vigtigt gennem dialog at opnå indsigt i, hvilken betydning f.eks. aflastning har for den enkeltes liv, så patient og sygeplejerske kan forstå, hvad der er årsagen til problemet. Sygeplejersken vil på den måde opnå personspecifik viden og forstå, hvorfor patienten f.eks. synes, at han ”… ikke går mere, end det er nødvendigt.”
Fokus skal derfor fremadrettet være på anvendelse af personspecifik viden frem for generel viden (5), som tendensen hidtil har været.
Sygeplejerskens versus patientens ansvar
I udsagnet: ”De tager plasteret af … kigger … og så skærer de … jeg ved jo, I har tjek på det” bliver det tydeligt, at sygeplejersken tager ansvar uden at medinddrage patienten. Selv om patienten og sygeplejersken har samme mål, kan de have modstridende prioriteringer (10).
Sygeplejerskens prioritering er at give de bedste betingelser for sårheling, mens patienten er interesseret i, hvordan livet med såret kan fungere i hverdagen. Det fremgår, når han i undersøgelsen forklarende siger: ”Det er jo bare tre meter” om det at gå til toilettet på sit inficerede fodsår. Hvem har ansvaret for behandlingen? På den ene side er der en forventning om, at den velinformerede patient tager ansvaret for egen behandling, underforstået at patienten ikke gør ting, som hæmmer sårhelingen såsom at gå på foden. På den anden side har sygeplejersker et samfundsøkonomisk ansvar, hvis patienter modarbejder behandlingsplanen, hvorved indlæggelsesforløbet potentielt forlænges og kompliceres.
Forskning viser, at det er en krævende udviklingsproces at få diabetes integreret i sit liv, det kan kun lade sig gøre, hvis patienten tager ansvar under hensyn til værdier, reaktioner og forhold, der gør sig gældende i hans hverdag (10).
Sygeplejersken kan optimere betingelserne for, at velinformerede patienter benytter deres viden, hvis hun anvender en autonomi-støttende tilgang, der formidler tiltro til og respekt for patientens evne til at tage ansvar for egen tilværelse. Det viser sig at styrke ham, fremme hans evne til selvstændige beslutninger og give ham tillid til egne kompetencer (10). Patienten skal med andre ord støttes i at tage ansvar for optimal aflastning. Samtalen skal udtrykkes med respekt for, at patienten selvstændigt kan træffe beslutning om aflastningens omfang, hvorved episoder, hvor patienten nedtoner sine handlinger over for sygeplejersken, undgås.
Liv versus sygdom
”Det gør jo ikke ondt ... hvis jeg stod på et søm,” fortæller en patient i forbindelse med, at han har fundet det svært at overholde aflastningen.
Patienter forsøger ofte at leve så normalt som muligt, mens sygdommen holdes på afstand ved at nægte at integrere den i tilværelsen (4,10). Patienter med en neurogen komponent bliver ikke fysisk mindet om fodsåret (3) og risikerer derved at glemme, de ikke bør støtte på foden, da de fortsætter deres hverdagsliv og formentlig ubevidst prioriterer liv over sygdom. Plejepersonalet prioriterer modsat sygdommen frem for liv, hvorfor det kan være svært for patienterne at være indlagt.
Konklusion og perspektivering
Pga. undersøgelsesmaterialets begrænsede omfang kan følgende tendenser påpeges:
At sygeplejersker gennem dialog med patienterne kan blive bedre til at opnå indsigt i deres behov og til at afdække, hvilke værdier og forhold der gør sig gældende i deres hverdag. I praksis kan dette gøres ved at spørge ind til deres hverdagsliv og hjælpe dem med at se løsninger frem for begrænsninger.
Anvendes en autonomi-støttende tilgang, vises patienterne tiltro og respekt, så de styrkes i selv at tage ansvar. Hermed har vi bedre forudsætninger for at støtte patienterne i f.eks. at integrere den fulde aflastning i deres hverdag og dermed hurtigere nå målet.
Med disse erfaringer in mente har sårgruppen revideret det skriftlige patientmateriale, som ved indlæggelsen udleveres og gennemgås med patienten. Materialet, som forventes at bidrage til yderligere læring, er detaljeret, målrettet patienternes egen indsats og lægger op til dialog mellem patienten og sygeplejersken om den enkeltes hverdagsliv og erfaringer. Desuden vil vi informere vores kollegaer om vigtigheden af at benytte deres viden om patienterne samt om anvendelse af den autonomi-støttende tilgang til patienterne.
Hensigten er at støtte patienterne i at tage ansvar for at give såret de bedste betingelser for opheling og opnå det bedst mulige hverdagsliv.
Litteratur
1. Brostrom S. National klinisk retningslinje for udredning og behandling af diabetiske fodsår. 2013;Version 1.0.
2. Gottrup F, Karlsmark T. Sår. Baggrund, diagnose og behandling. København: Munksgaard Danmark; 2008.
3. Kvale S, Brinkmann S. Interview: introduktion til et håndværk. København: Hans Reitzels Forlag; 2009.
4. Suhr LK, Winther B. Basisbog i sygepleje - krop og velvære. København: Nota; 2013.
5. Hansson B. Den professionelle relation. In: Jørgensen K(editor). Kommunikation for sundhedsprofessionelle. København: Gads Forlag 2012.
6. Del Fiol G, Workman T, Gorman P. Clinical questions raised by clinicians at the point of care: a systematic review. JAMA Intern Med. 2014 May; 174(5):710-18.
7. O’leary D, Mhaolrúnaigh S. Information-seeking behaviour of nurses: where is information sought and what processes are followed? J Adv Nurs. 2012 Feb;68(2):379-90.
8. IKAS. Den Danske Kvalitetsmodel. 2012;version 2.
9. Pagnamenta F, Cordell P. One wound seen trhrough to pairs of eyes: a case study. British Journal of Nursing 2008;17(Sup3):21-8.
10. Zoffmann V, Kirkevold M. Liv versus sygdom i vanskelig diabetesomsorg. Klinisk sygepleje 2009;23(1):57-70.
Grasberger MV, Baymler EK, Kjeldsen WM, Jensen JG. Patients with diabetic foot ulcers – a nursing practice challenge. Sygeplejersken 2015;(13):77-82.
Main message: The nurse’s challenge is through dialogue to gain insight into patients’ daily lives and support them in seeing solutions rather than limitations. Individualised information results in well-informed patients, who are empowered to take greater responsibility. .
Methodology: Eight qualitative, individual interviews of patients with diabetic foot ulcers. The resulting material was analysed using S. Kvale’s operational levels and D. Orem’s methods of helping.
Findings: The interviews demonstrate that the patients are:
• Passive and reliant on the nurse’s skills
• Given guidance and instruction, but fail to abide by this help
• Informed, but that the information does not make sense
• Capable of self-reliance once their perspective is addressed and valued
• Pleased to receive education, but that the education must be based on their own personal premises, which entails individualisation.
Implications for the nurse: That the nurse adopts an autonomy-supporting approach, individualises the information provided, and demonstrates confidence in, and respect for, the patients to empower them in achieving self-reliance. An approach of this nature gives the patient’s foot ulcer the best conditions for healing, while it also optimises the balance between daily life and disease.
In addition, the department’s written information materials for patients have been revised, and greater focus is now placed on sharing knowledge with colleagues.
Keywords: Diabetic foot ulcers, qualitative interviews, patient involvement .
