Sygeplejersken
Uvis fremtid for nye nationale kliniske retningslinjer
Fagfolk ønsker at fortsætte arbejdet med de store nationale kliniske retningslinjer fra Sundhedsstyrelsen om alt fra hjerterehabilitering til epilepsi, men der mangler penge og planer for fremtiden. En løsning kunne være at lade sig inspirere af den måde, Center for Kliniske Retningslinjer arbejder efter en langt mere enkel model.
Sygeplejersken 2016 nr. 4, s. 39-43
Af:
Susanne Bloch Kjeldsen, Journalist



I begyndelsen af marts kom endnu en ny national klinisk retningslinje fra Sundhedsstyrelsen "National klinisk retningslinje for urininkontinens hos kvinder" – nr. 39 i rækken af de i alt 50 nationale kliniske retningslinjer, som Sundhedsstyrelsen i årene 2013 til midt i 2016 har fået bevilget 80 mio. kr. til at udarbejde.
Når arbejdet er afsluttet, har regeringen ikke bevilget penge til flere udover nogle få mio. kr. til retningslinjer på ældreområdet.
Blandt fagfolk, organisationer og repræsentanter for faglige og videnskabelige selskaber er der bred enighed om, at retningslinjerne, som skal sikre ensartede behandlingstilbud af høj faglig kvalitet på tværs af landet, er et godt initiativ. Men de efterlyser en national plan for, hvordan arbejdet skal fortsætte.
Ifølge konstitueret enhedschef for enheden Evidens, uddannelse og beredskab i Sundhedsstyrelsen, Lisbeth Høeg-Jensen, er svaret, at situationen er uafklaret.
"Vi håber, der vil være politisk vilje til, at vi kan fortsætte arbejdet, herunder løbende kan opdatere de retningslinjer, der allerede er lavet," siger hun.
Indtil nu har Sundhedsstyrelsen haft lederskabet og bl.a. stået for at udpege fagpersoner og aflønne dem. Sundhedsstyrelsen har også stillet ekspertise til rådighed i form af fagkonsulenter og metodekonsulenter, som har hjulpet med at dissekere og graduere litteratur.
"I fremtiden kan vi måske lægge noget af det arbejde ud af huset, hvis de faglige miljøer vil tage det til sig, for Sundhedsstyrelsen skal ikke nødvendigvis sidde for bordenden hver gang," siger Lisbeth Høeg-Jensen.
Hun forestiller sig, at fagfolk og organisationer selv i regi af deres videnskabelige og faglige selskaber kan stå for at udarbejde nationale kliniske retningslinjer ud fra de metoder, som Sundhedsstyrelsen anvender. Og at Sundhedsstyrelsen mere vil komme til at fungere som et kompetencecenter.
Sygeplejersken har spurgt sundhedsminister Sophie Løhde om planerne for finansiering af nationale kliniske retningslinjer, og i ministeriet lyder svaret, at man afventer erfaringerne med, at arbejdet bliver samlet op i foråret 2016, og derefter bliver der truffet en beslutning.
Et opgør med overlægernes magt
Sundhedsstyrelsen har gjort status efter de første tre års arbejde med nationale kliniske retningslinjer i en erfaringsopsamling, og her fremhæver fagfolk, at retningslinjerne er interessefrie og neutrale. For i de faglige miljøer er der mange interesser på spil – de nationale kliniske retningslinjer ses – udover at være et løft af kvaliteten – af nogle som et opgør med overlægernes magt, da det i mange år har været dem, som lagde linjen på en afdeling. Mens de af andre opfattes som alt for overordnede i bestræbelserne på at være evidensbaserede. De bliver bl.a. kritiseret for at være for lidt handlingsanvisende.
En lang række fagpersoner medvirker i Sundhedsstyrelsens statusrapport, hvor de bliver spurgt til deres erfaringer.
Klinikchef på klinik for medicinske sygdomme på Aalborg Universitetshospital, speciallæge Lene Birgitte Birket-Smith, er fortaler for de nationale kliniske retningslinjer, NKR.
"NKR betyder mere, end man forestiller sig. De er en uudtalt del af den virkelighed, man arbejder i. Vi spørger konstant hinanden, om der er evidens. Og NKR vægter meget højt, fordi de er interessefrie og neutrale. Hvis det står i en NKR, så behøver vi ikke at tale mere om det, så er det bare sådan," siger Lene Birgitte Birket-Smith i Sundhedsstyrelsens erfaringsopsamling.
Ledende overlæge på Neurokirurgisk Afdeling på Aarhus Sygehus, Carsten Kock-Jensen, er ligeledes positiv og siger i erfaringsopsamlingen:
"Det nye i NKR er også, at det er tværfagligt og tværdisciplinært. Det er godt, fordi dét, der ofte er set, har været mere snævert lægefagligt og monofagligt."
Vicedirektør i Region Hovedstadens Psykiatri, Peter Traufeldt, supplerer:
"Indenfor psykiatrien har vi i mange år kunnet se en helt utilfredsstillende stor variation i behandling på tværs af landet, regioner og sågar indenfor en afdeling. Der er tale om en lægekultur. Og det har tit været sådan, at overlægen lagde linjen på afdelingen. Og selv om det lyder som i meget gamle dage, så gælder det stadig i betydelig grad."
Professor ved Københavns Universitet, Henning Langberg, som repræsenterer Danske Fysioterapeuter i Sundhedsstyrelsens NRK-udvalg, ser en kæmpe udfordring i, hvordan arbejdet skal følges op og implementeres. Han kritiserer de bevilgende sundhedsmyndigheder for at mangle ambitioner.
"Det er dårlig strategi ikke at have haft en ambition for, hvordan arbejdet skal følges op, og en plan for, hvordan de retningslinjer, der er udviklet, skal opdateres. De faglige miljøer kan sagtens udarbejde kliniske retningslinjer, men det er vigtigt, at der bliver sat et nationalt kvalitetsniveau, for ellers vil der opstå skævvridninger i det faglige niveau. Hvis de faglige miljøer står for udarbejdelsen, så er det vigtigt, at man tænker nationalt og tværfagligt, så alle relevante faggrupper bliver inddraget, for de fleste behandlinger har et efterforløb – nogle af dem er livslange," siger Henning Langberg.
Retningslinjer for floromvundne
Overlæge på Hjertecentret på Skejby Sygehus, Ole Gøtzsche, repræsenterer de Lægevidenskabelige Selskaber i Sundhedsstyrelsens NKR-udvalg. Han ser de 80 mio. kr. til de første 50 nationale kliniske retningslinjer som et stort skub til at komme i gang med at lave endnu flere. Han håber, at de Lægevidenskabelige Selskaber nu vil overtage opgaven og selv stå for udarbejdelsen, men nok ikke efter Sundhedsstyrelsens metode, som han er kritisk overfor.
"Jeg mener, at man skal tænke mere praktisk på, hvad man kan få for mindre penge. I Dansk Cardiologisk Selskab har vi i 10 år udarbejdet vores egne kliniske retningslinjer i form af behandlingsvejledninger, som følger retningslinjerne i vores europæiske moderselskab," siger Ole Gøtzsche.
Han mener, at Sundhedsstyrelsens retningslinjer er for "floromvundne" og ikke handlingsanvisende nok. De retningslinjer, Dansk Cardiologisk Selskab udarbejder, benytter f.eks. ikke PICO-spørgsmål.
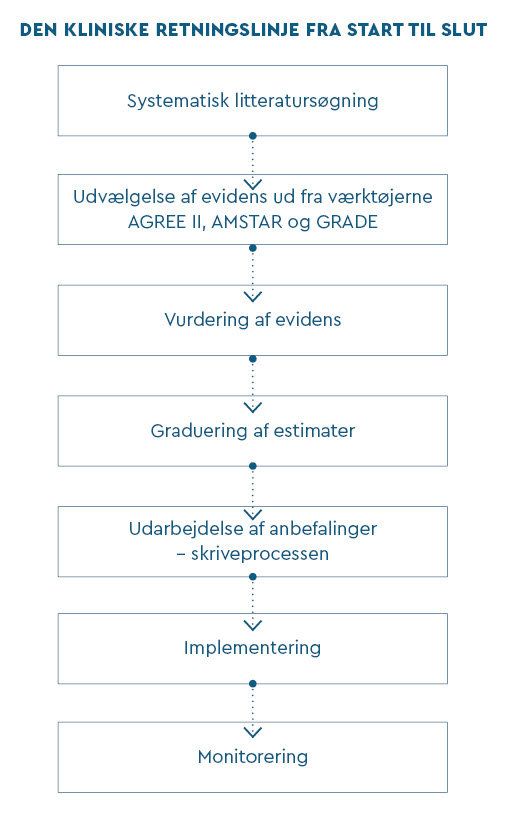
Kliniske retningslinjer udspringer af fokuserede spørgsmål, som er konstrueret efter PICO-modellens fire overordnede spørgsmål:
- Hvilke patienter drejer det sig om? (Patient)
- Hvilken intervention drejer det sig om? (Intervention)
- Hvad er alternativet til interventionen? (Comparison intervention)
- Hvilke outcomes (måleparametre) er der tale om? (Outcome).
"Der er en del modstand i vores kredse mod at arbejde på specifikke nedslagspunkter, som PICO-spørgsmål lægger op til, fordi man kun belyser spotpunkter, hvor der ganske vist er grundig evidensudredning. I hele sundhedssektoren er 80-90 pct. af arbejdet konsensusbestemt, og inden for store områder er der kun yderst sparsom evidens," siger Ole Gøtzsche.
Modsat Sundhedsstyrelsens retningslinjer er Dansk Cardiologisk Selskabs retningslinjer ikke tværfaglige, men monofaglige på lægeområdet.
"Det kan godt være, at vi skal til at arbejde mere tværfagligt, men det besværliggør processen. Vi synes, vores måde at arbejde på er fornuftig, fordi der skabes en reference, som andre faggrupper kan forholde sig til," siger Ole Gøtzsche.
Bud på et fremtidigt scenarie
Sygeplejefaglig vicedirektør på Rigshospitalet, Helen Bernt Andersen, er ligesom Henning Langberg og Ole Gøtzsche repræsentant i Sundhedsstyrelsens NRK-udvalg, men for Dansk Sygeplejeselskab, DASYS. I Sundhedsstyrelsens erfaringsopsamling efterlyser hun en permanent organisation til revidering og godkendelse af kliniske retningslinjer:
"En så stor indsats som udarbejdelsen af de nationale kliniske retningslinjer bør efterfølges af en mere permanent organisation, som kan sikre revision af nuværende retningslinjer og stå for godkendelse af nye retningslinjer. Hvis Sundhedsstyrelsen ikke selv i fremtiden har en enhed, hvor kliniske retningslinjer kan revideres og godkendes, håber jeg, at styrelsen kommer med anbefalinger til, hvordan det så kan sikres, at de kliniske retningslinjer, vi anvender i sundhedssektoren, efterlever en høj faglig standard på internationalt niveau."
Helen Bernt Andersen har også et bud på, hvordan arbejdet kan organiseres. Som formand for Center for Kliniske Retningslinjer under Aalborg Universitet er hun fortaler for centrets måde at arbejde med kliniske retningslinjer på.
"Sundhedsstyrelsens arbejde med de store nationale kliniske retningslinjer er en meget top down-styret proces, hvor man spørger alle gode faglige eksperter og enheder i landet om at udvikle en retningslinje. Det er et kæmpe arbejde. Center for Kliniske Retningslinjer har valgt en model, hvor fagfolk sender udarbejdede retningslinjer ind til endelig godkendelse, og centret står for at uddanne til at udarbejde kliniske retningslinjer, og de står for at uddanne bedømmere," siger Helen Bernt Andersen.
Hun understreger, at bedømmelsesprocessen er baseret på det Agree-instrument, Sundhedsstyrelsen anvender, og at retningslinjerne bliver sendt i offentlig høring.
Siden centrets oprettelse i 2008 er 56 kliniske retningslinjer blevet godkendt og 38 på vej. Retningslinjerne bliver revideret hvert femte år.
Alle retningslinjer bør samles ét sted
I Sundhedsstyrelsens erfaringsopsamling blev der fra flere sider udtrykt et ønske om, at de lægevidenskabelige selskabers retningslinjer og andre retningslinjer bliver "kvalitetssikret" og tænkt mere ind i det nationale arbejde.
Helen Bernt Andersen konstaterer med tilfredshed, at sygeplejersker har styr på det videnskabelige arbejde.
"Er der nogen, der er kørt afsted med det her, så er det sygeplejersker," siger Helen Bernt Andersen, som håber, at diskussionen om de nationale kliniske retningslinjers fremtid vil ende med en beslutning om, at der fremover skal være ét sted i landet, som står for godkendelse, kvalitetssikring og revidering. Det kunne være i Sundhedsstyrelsen eller i regi af et universitet.
"Så kan det godt være, at der skal være ét udvalg for læger og et andet for andre sundhedsfaglige professioner," tilføjer Helen Bernt Andersen.
Hvis godkendelse af kliniske retningslinjer skal samles ét sted og leve op til fælles kriterier, vil det ifølge Helen Bernt Andersen betyde, at de lægefaglige selskabers behandlingsvejledninger fremover skal udvikles efter de samme videnskabelige metoder som de nationale kliniske retningslinjer og Center for Kliniske Retningslinjer.
"Det vil også medføre en større grad af tværfaglighed og tværsektorielt samarbejde om udarbejdelsen af retningslinjerne. I sidste ende handler det jo om, at vi ønsker at give patienten den bedst mulige behandling," siger Helen Bernt Andersen.