Sygeplejersken
Drømmen om at løse den uløselige ligning
Landet over er forsøg med ”værdibaseret sundhed” skudt op på hospitalerne i de seneste år. Alt sammen som forløber for den ændring af sygehusenes styring, som politikerne kalder en ny styringsmodel fra 2019. I realiteten er styringen ikke ændret så meget. Men drømmen er, at justeringen fører til højere kvalitet til patienterne, større trivsel i personalet og mere sundhed for pengene.
Sygeplejersken 2019 nr. 6, s. 22-25
Af:
Marianne Bom, journalist



Har I opdaget det derude på syghusene? Staten har løsnet tøjlerne. Sygehusledelserne har fået større frihed til at løfte blikket fra Excel-arkene og i stedet bruge ørerne på at høre, hvad patienterne fortæller om deres behov for pleje, behandling og kontrol.
"Hvis jeg ikke havde haft den ”lynafleder” (mulighed for at ringe til sygeplejerske, red.), så var jeg måske blevet indlagt, for jeg VAR dårlig."
Patient med KOL (Kilde - se nederst i artiklen)
Det er ganske vist. Det står klart og tydeligt i regeringens aftale med regionerne for 2019 under overskriften ”Ny styringsmodel fra 2019”. Borte er kravet om at producere 2 pct. mere pr. anvendt krone. Væk er også den såkaldte aktivitetspulje på 1,5 mia. kr. årligt, der kun blev udbetalt, hvis regionerne leverede en bestemt aktivitet målt med drg/dags-takster.
”Vi har fået en ny styringsmodel,” siger formanden for Danske Regioners sundhedsudvalg Karin Friis Bach. ”Men jeg tænker tit på, hvor meget man mærker det ude på afdelingerne. Det er en kulturforandring, man skal vænne sig til. Lederne skal først og fremmest vænne sig til, at man nu bliver bedømt på noget andet end aktivitet.”
I stedet for aktivitet bliver regionerne nu målt på, om de lever op til disse kriterier for at få de sidste de 1,5 mia. kr.:
- om der er færre indlæggelser og genindlæggelser
- om der er mindre aktivitet pr. kroniker med KOL og/eller diabetes
- om der er flere virtuelle sygehusforløb
- og på, hvor godt det går med at implementere nye digitale løsninger, der understøtter sammenhæng i behandlingen for patienten.
Derudover skal sygehusene stadig leve op til krav fra andre såkaldte styringsredskaber som nationale mål, kliniske retningslinjer, hurtig udredning og frit valg ved ventetid ud over en måned. Regionerne har også forpligtet sig til at fastholde fokus på at levere en vis aktivitet, og drg/dags-takster indgår stadig i monitoreringen. Så om styringsmodellen anno 2019 reelt kan holde til betegnelsen ”ny”, er et temperamentsspørgsmål.
Drømmescenariet
Som forberedelse til de nye politiske krav om værdibaseret sundhed, er der i de seneste år spiret et væld af initiativer op landet over. Fælles er, at man arbejder på at levere dét, der giver værdi for den enkelte patient.
"Jeg synes, det er fantastisk [at have fast sygeplejerske]. Jeg var nede til det der gymnastik og havde det rigtig dårligt. Så spurgte hun, hvordan går det? Så sagde jeg ad helvedes til. Og så ... bum! Så gik hun straks i gang, og så fik jeg en tid til ambulatoriet dagen efter."
Patient med KOL (Kilde - se nederst i artiklen)
Måske er det værdi at tilbyde færre kontroller til kroniske patienter, som i stedet kan komme til, lige når de har behov? Måske er værdi for hr. Hansen at få en operation, men ikke for hr. Olsen, selv om de ligner hinanden? Måske er værdi at udvikle patientuddannelser, så hjerte- og gigtpatienter bedre kan mestre deres hverdag?
Drømmescenariet er højere kvalitet til flere patienter, større trivsel i personalet og mere sundhed for pengene.
For eksempel blev ni afdelinger i Region Midtjylland fri af takststyringen i 2014, så de inden for en given økonomisk ramme kunne servicere patienterne ud fra behov. I Region Hovedstaden arbejder man på ni projekter samt på hele Bornholms Hospital på at udvikle pleje, behandling og kontrol med afsæt i, hvad der giver mest værdi for patienterne.
Samtidig har Danske Regioner sat et stort projekt i værk, hvor initiativer i hver region opstiller patientoplevede effektmål for forskellige diagnoser i et forsøg på at udvikle et nyt styringsværktøj PRO data (Patientrapporterede outcome data), som supplement til de andre:
Lige nu er det ret uoverskueligt, hvad de mange initiativer under betegnelserne ’værdibaseret styring’ og ’værdibaseret sundhed’ går ud på, og hvad udbyttet vil være, siger Marie Henriette Madsen, chefanalytiker hos ”Vive – det nationale forsknings- og analysecenter for velfærd”.
”Der var håb om at erstatte takststyring med nogle andre mål, som skulle vise, om man giver behandling, der har værdi for patienten,” siger Marie Henriette Madsen, og uddyber:
“Man tog en række initiativer for at blive klogere, for ellers kunne man jo reelt diskutere fra nu af og til juleaften, hvad der skaber værdi. Samtidig ville man gerne indrette sig på en måde, så man undgår unødig aktivitet.
I dag er de økonomiske incitamenter til at afslutte et forløb på sygehuset ikke så stort. Sygehusene har heller ikke så stort økonomisk incitament til at lægge opgaver ud til almen praksis eller kommunerne.”
Andre uafhængige eksperter er enige i, at incitamenterne har udviklet sig uheldigt. I en ”styringsgennemgang” i tidsskriftet Administrativ Debat fra juni 2018 tager to professorer og en projektchef fra Vive afsæt i spørgsmålet ”virker den statslige styring af det regionale sundhedsvæsen?” Ja, skriver de, samlet set virker de mange instrumenter fint nok. Men der er behov for at skrue ned for takststyringen, som belønner aktivitet for aktivitetens skyld.
”De statslige styringsinstrumenter har et for stærkt fokus på aktivitet, og bivirkningerne vægter for tungt,” skriver professorerne Mickael Bech og Jakob Kjellberg samt projektchef Betina Højgaard.
De argumenterer med, at patienternes antal af kontakter med sygehusene fra 2009 til 2015 steg med knap 31 pct. Samtidig voksede antallet af unikke patienter kun med 10,7 pct. Det tyder på, at behandlingen er for fragmenteret, og at der mangler incitament til at flytte aktivitet væk fra sygehusene til almen praksis og til kommunerne.
”Det stærke fokus på aktivitet har således reduceret fokus fra den sundhedsmæssige gevinst ved aktiviteten,” konkluderer de.
Omsat til almindeligt dansk siger de, at patientens behov ikke altid er i centrum. Det er så netop det, regionerne gerne vil opnå i fremtiden.
Den uløselige ligning
”Værdibaseret styring” kaldte regionerne deres målsætning, da de for tre-fire år siden skruede op for retorikken. De var optaget af en ny styringsmodel udviklet i USA med management- og økonomiprofessor Michael Porter i spidsen. Værdi i sundhedsvæsenet blev sat på formel:
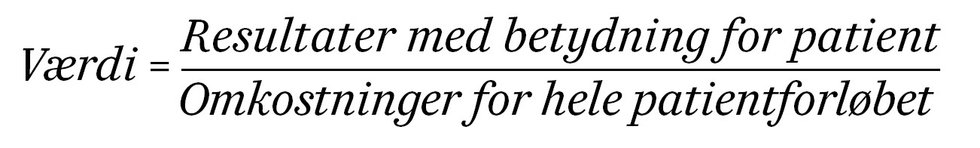 Intet sted i verden er det lykkedes at omsætte teorien til praksis på en måde, vi i Danmark kan implementere. En barriere er for eksempel at beregne tælleren: udbyttet for patienten? Så i dag taler Danske Regioner mere afdæmpet om ”Værdibaseret sundhed”. For nok skal patienterne med ind bag rattet, men alle de andre styringsredskaber kan ikke smides ud.
Intet sted i verden er det lykkedes at omsætte teorien til praksis på en måde, vi i Danmark kan implementere. En barriere er for eksempel at beregne tælleren: udbyttet for patienten? Så i dag taler Danske Regioner mere afdæmpet om ”Værdibaseret sundhed”. For nok skal patienterne med ind bag rattet, men alle de andre styringsredskaber kan ikke smides ud.
Sundhedsøkonom Kjeld Møller Pedersen fra Syddansk Universitet mener, at regionerne og nogle faglige organisationer piskede alt for optimistiske forventninger op til den værdibaserede styring.
"Jeg behøver ikke at komme på hospitalet i tide og utide. Jeg føler mig tryg ved, at jeg kan henvende mig, hvis jeg skulle få behov for det. Det synes jeg er det vigtigste."
Patient med leddegigt (Kilde - se nederst i artiklen)
”Siden gik det gradvist op for folk, at meget af det, Michael Porter stod for – man kan ikke sige, at det var kejserens nye klæder. Men det var ikke noget, man bare lige kunne tage og putte ind i en dansk kontekst. Det kom fra en amerikansk kontekst og med problemstillinger, som ikke svarer til danske problemstillinger,” siger Kjeld Møller Pedersen.
For eksempel skrev formandskabet for Danske Regioner i et debatindlæg i 2017:
”Vi har brug for en helt ny styringsmodel i sundhedsvæsenet for at løse morgendagens udfordringer. Den nye styringsmodel skal motivere til indsatser, der – på tværs af de enkelte aktører – skaber mest værdi for patienten, fremmer befolkningens sundhed og øger den samlede effektivitet i sundhedsvæsenet. Det er dén model, vi kalder værdibaseret styring.”
I dag er målene de samme. Men det eneste nye ved det, regionerne og staten nu kalder en ny styringsmodel er, at produktivitetskravet på to procent og aktivitetsstyringen gennem takster er væk. Da takststyringen forsvandt i 2018 regulerede den kun ca. en procent af sygehusenes budget svarende til 1,5 mia. kr.
Ind er til gengæld kommet den såkaldte nærhedsfinansiering, der med tiden gør udbetaling af lige så mange penge afhængig af bl.a. antallet af indlæggelser. Ind er også kommet krav om et bidrag til teknologi på 500 mio. kr.
Et gennemsyret system
Men afskaffelsen af aktivitetspuljen var virkelig en afgørende ændring, siger Karin Friis Bach, formand for regionernes sundhedsudvalg:
"Ja, det er blevet markant anderledes. Bl.a. i forhold til samspillet mellem den medicin, jeg får. Det har de meget bedre styr på nu. Før var det mig selv, der skulle holde styr på det."
Patient med multisygdom (Kilde - se nederst i artiklen)
”For regionerne var det jo bestemt ikke lige meget, om de fik de sidste penge eller ej. Det handler om i alt 1,5 mia. kr. Kravet om aktivitetsstyring har gennemsyret hele systemet, og i de enkelte afdelinger har ledelserne tænkt, at vi skal have en vis aktivitet for at få penge i budgettet,” siger Karin Friis Bach.
Hun anerkender, at takststyringen var gavnlig, da den blev indført for op mod 20 år siden. Ventelisterne var for lange, og produktiviteten for lav.
Faktisk har regionerne på papiret i de seneste mange år haft frihed til at neddrosle styringen via takster og aktivitet.
Det var bare svært for dem, og det er det stadig, siger sundhedsøkonom Kjeld Møller Pedersen. Der er jo brug for at lægge budgetter og afregne, også når man – som nu mange steder – kører med rammebudgetter med en fast pulje penge pr. år.
”Jeg er sikker på, at man rundt omkring laver skyggeregnskaber, som beregnes på baggrund af DRG-takster. Vi vil stadig have takststyring, men i en mere tilbagetrukken rolle, for du kan ikke styre et sygehus efter PRO data,” siger han og nævner som eksempel, at hofteopererede typisk vil sige, at de har fået større mobilitet og mindre smerter. Men sådanne oplysninger kan man ikke lægge budgetter efter og udarbejde regnskaber med på en ortopædkirurgisk afdeling.
”Patientoplevelser af værdibaseret styring. Interviewundersøgelse af tre indsatser i Region Hovedstaden”, Vive – det nationale forsknings- og analysecenter for velfærd, 2019.
”I bedste fald er værdibaseret styring et vigtigt og interessant supplement til takststyring – ikke en erstatning,” siger han og påpeger, at endnu er der ingen af de mange værdibaserede forsøg, der har vist sig bedre målt på økonomi og kvalitet. Men derfor kan det godt være en god idé i højere grad at inddrage patienternes perspektiver i ledelse og styring.
”Men på hospitalerne er der indgroede måder at gøre tingene på, så arbejdet med værdibaseret sundhed skal strække sig over længere tid, før vi eventuelt kan se effekten af det,” siger Kjeld Møller Pedersen.
Hvad har man lært i to af de regioner, hvor man bad ledelser om at styre efter værdi i stedet for efter aktivitet til takstberegning?
- I Region Midtjylland viste det sig, at de ni afdelinger hverken producerede mere eller mindre, da de i tre år fik rammebevilling og kun prioriterede værdi fra 2014. Altså var det i forhold til økonomi ufarligt at ændre styringen. Samtidig ”kunne [der] observeres svage positive udviklinger i relation til kvalitet,” skriver forskere fra DEFACTUM om resultaterne af følgeforskningen. Men projektet gik i et vist omfang hen over hovederne på personalet: ”Projektet [fik] primært opmærksomhed på afdelingsledelsesniveau, og medarbejderne var kun i mindre omfang vidende om eller medinddraget.”
- I Region Hovedstaden har man indsamlet erfaringer fra 10 projekter, der arbejder med værdibaserede tilbud. På baggrund af interviews med knap 70 personer fra ni af dem er der udarbejdet en rapport, der konkluderer, at der kan være et muligt udbytte for kvaliteten: mindre risiko for infektion, bedre compliance, hurtigere igangsættelse af behandling. Fra personalet rapporteres bedre trivsel, mere energi og arbejdsglæde, når initiativerne giver mening i det daglige arbejde. Egentlig evidens for udbyttet er ikke udarbejdet.
- Patienter i tre af Region Hovedstadens projekter er blevet interviewet af Vive. Fælles for projekterne for patienter med KOL, leddegigt og multisygdom var, at patienterne blev tilbudt færre faste kontroller og i stedet kontrol efter behov, mulighed for telefonkonsultation og hurtig adgang til konsultation ved behov. For multisygdom kunne ikke konkluderes noget entydigt, men for patienter med KOL og leddegigt kunne konkluderes, at de fleste patienter var tilfredse med det nye tilbud, men det var helt afgørende, at de samtidig havde adgang til en fast kontaktsygeplejerske.

