Sygeplejersken
Hospitalet ud til borgeren
Fordelagtigt. Hjemmebesøg til patienter med kronisk hjerteinsufficiens giver tilfredse patienter og formentlig færre indlæggelser.
Sygeplejersken 2005 nr. 3, s. 28-33
Af:
Annette Holdgaard, sygeplejerske,
Susanne Johansen, sygeplejerske,
Niels Gadsbøll, overlæge

 Sygeplejerske Annette Holdgaard på hjemmebesøg hos Hans Vestergaard, som var indlagt sidste år på Bisbebjerg Hospital med svær hjerteinsufficiens. De første fire måneder efter udskrivelsen fik han i alt 10 hjemmebesøg.Foto: Søren Svendsen
Sygeplejerske Annette Holdgaard på hjemmebesøg hos Hans Vestergaard, som var indlagt sidste år på Bisbebjerg Hospital med svær hjerteinsufficiens. De første fire måneder efter udskrivelsen fik han i alt 10 hjemmebesøg.Foto: Søren Svendsen
Side 29
Billede
Side 30
Omkring 100.000 danskere har symptomer på hjertesvigt, og hjerteinsufficiens er medvirkende årsag til 15.000 hospitalsindlæggelser årligt i Danmark (1). Størstedelen af disse patienter er ældre, og mange har konkurrerende sygdomme som f.eks. diabetes mellitus, kronisk obstruktiv lungesygdom og cerebrovaskulær sygdom. Inden for de sidste 15 år er det dokumenteret, at moderne medicinsk behandling har effekt på prognosen og medvirker til at reducere antallet af indlæggelser som følge af hjerteinsufficiens (2,3). Behandling og rådgivning af patient og pårørende om motion, diæt, selvmedicinering m.m. er kompleks.
Derfor er der brug for en moderne måde at organisere behandlingen på. Flere steder i udlandet og herhjemme, har man oprettet hjerteinsufficiensklinikker med specialuddannede sygeplejersker, som i tæt samarbejde med læger varetager kontrol og behandling af patienter med hjerteinsufficiens (4-8). Imidlertid synes der at være en særlig effekt af disse klinikker, hvis de har et tilbud om opfølgning af patienterne i deres eget hjem (6).
Hvorfor hjemmebesøg har en særlig effekt, vides ikke, men hjemmebesøg formodes at give et bedre billede af patientens dagligdag, øge patientens motivation og forbedre medicinkomplians (9). Hjemmebesøg synes at være cost-effective, da de sparer udgifter til patienttransport og forenkler procedurerne ved de talrige kliniske kontroller, der er nødvendige ved traditionel behandling af patienter med hjerteinsufficiens (10).
En ændret opgavefordeling mellem hospitals- og primærsektoren med en udgående specialist, som har base på hospitalet, vil formentlig også i Danmark kunne tjene til at optimere behandlingen af denne patientgruppe, og måske bidrage til at udnytte sundhedsvæsenets ressourcer bedre (10,11).
I denne pilotundersøgelse foretog en specialuddannet hjertesvigtsygeplejerske i løbet af en firemåneders periode 74 hjemmebesøg hos 12 svært syge patienter med kronisk hjerteinsufficiens.
Formålet med pilotundersøgelsen var at opnå praktisk erfaring med de behandlingsmæssige og logistiske problemer, der opstår i forbindelse med hjemmebesøg for derved bedre at kunne etablere en permanent ordning.
Metode
Undersøgelsen blev udført på Kardiologisk klinik Y, Bispebjerg Hospital fra den 15. januar til den 15. maj 2004. Den blev delvist finansieret af klinik Ys forskningsfond. Alle patienter var indlagt på det tidspunkt, de indgik i undersøgelsen. Hjertesvigtsygeplejersken, som foretog hjemmebesøgene, havde sin daglige gang på sengeafsnittet, både for at finde frem til mulige patienter, men også for at planlægge de inkluderede patienters udskrivelse i samarbejde med personalet. Hun havde den kardiologiske efteruddannelse og omfattende praktisk erfaring i behandling af patienter med hjertesvigt. Sygeplejersken havde desuden deltaget i et tredages kursus om diagnostik og behandling af patienter med hjertesvigt arrangeret af Dansk Sygeplejeråd og Dansk Kardiologisk Selskab.
 De inkluderede patienter
De inkluderede patienter
Tolv ud af sytten adspurgte patienter ønskede at deltage i pilotundersøgelsen. Alle patienter havde svær hjerteinsufficiens med symptomer som åndenød og træthed i hvile eller ved lettere fysiske aktiviteter. En patient havde højresidig hjerteinsufficiens sekundært til pulmonal hypertension. De øvrige 11 patienter havde alle moderat til svær funktionsnedsættelse af venstre hjertekammer.
Kun patienter med meget indskrænket funktionsniveau blev tilbudt at deltage. Eksempelvis var ingen af patienterne i stand til at komme til ambulant kontrol uden ledsagelse. Årsagen til denne selektion var, at jo vanskeligere patienter vi inkluderede, des større erfaring i problemløsning ville vi opnå under pilotprojektet.
Et hjemmebesøg varede i gennemsnit 77 minutter, når transport og de administrative rutiner før og efter besøget blev indregnet. Foto: Søren Svendsen
Hjemmebesøgene
En til to dage før planlagt udskrivelse spurgte sygeplejersken patienterne, om de ønskede hjemmebesøg. Sammen med en læge blev der lagt en plan for behandlingen. Første hjemmebesøg fandt typisk sted inden for en uge efter udskrivelsen, men de dårligste patienter fik besøg allerede dagen efter udskrivelsen. Sygeplejersken kunne som regel nå tre besøg på en dag. Da hun ikke havde et transportabelt analyseapparat til blodprøverne, var hun afhængig af at aflevere blodprøver til biokemisk afdeling senest tre timer efter, de var taget.
Side 31
Sygeplejersken medbragte en speciel hjemmebesøgstaske, der indeholdt:
- blodtryksapparat
- stetoskop
- udstyr til blodprøvetagning
- kanyler, sprøjter og venflon til intravenøs behandling
- medicin (ACE-hæmmer, betablokker, digoxin, diuretika mv.)
- registreringsskemaer til kliniske observationer samt til specielle problemstillinger, som skulle løses efter hjemkomst til hospitalet.
Under hjemmebesøget fik patienten målt blodtryk og puls, blev vejet, funktionsniveauet blev vurderet, og ved behov blev der taget blodprøver.
I samråd med patienten, og evt. ægtefællen, blev der lagt en plan for behandlingen frem til næste hjemmebesøg. Ud fra patienternes og pårørendes behov underviste sygeplejersken i sygdomslære, medicinens virkninger, og hvordan de skulle forholde sig, hvis symptomerne forværredes. Inden sygeplejersken kørte, blev det aftalt, hvornår hun skulle komme igen, og hun skrev et kort notat i hjemmeplejens kommunikationsbog. Var sygeplejersken i tvivl om noget vedr. patientens behandling under besøget, kontaktede hun projektlægen telefonisk.
Information
Ved projektets start blev der sendt et orienterende brev til pensions- og omsorgscheferne i de syv distrikter, der ligger i Bispebjerg Hospitals optageområde. De praktiserende læger blev orienteret om pilotprojektet via deres elektroniske nyhedsbrev Hospital & Almen-Praksis & Sundhedsvæsen (HAPS).
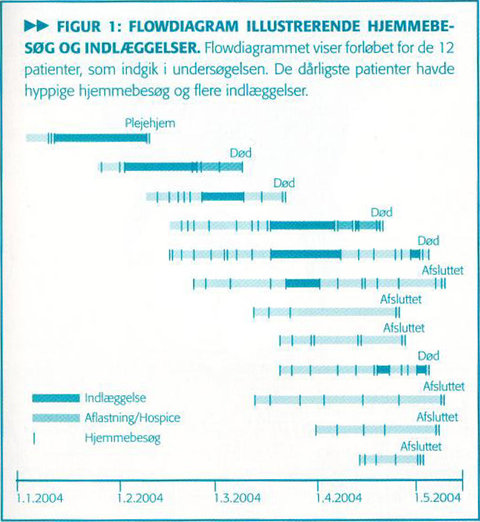 Figur 1: Flowdiagram illustrerende hjemmebesøg og indlæggelser.
Figur 1: Flowdiagram illustrerende hjemmebesøg og indlæggelser.
Flowdiagrammet viser forløbet for de 12 patienter, som indgik i undersøgelsen.
De dårligste patienter havde hyppige
hjemmebesøg og flere indlæggelser.
Patienterne blev i projektperioden registreret som ambulante patienter, og det var derfor speciallægen fra ambulatoriet, som principielt havde ansvar for behandlingen. Klinik Ys retningslinjer for medicingivning lå til grund for sygeplejeordinationer i hjemmet. Patienterne havde hele tiden en opdateret medicinliste i hjemmet, som de kunne bruge, hvis de kontaktede den praktiserende læge eller vagtlægen.
Patienterne overgik til ambulatoriet ved pilotprojektets udløb.
Resultater
Fem af de 17 adspurgte patienter ønskede ikke hjemmebesøg, de havde allerede et ambulant forløb og ønskede at fortsætte dette.
Den gennemsnitlige opfølgningsperiode for de 12 patienter, som deltog, var syv uger, og der blev i alt foretaget 74 hjemmebesøg. Det gennemsnitlige antal hjemmebesøg pr. patient var seks varierende fra 2-13.
Enkelte patienter havde pga. den massive medicinske behandling talrige besøg. Elektrolytforstyrrelser og stigning i serum kreatinin gjorde det nødvendigt at kontrollere disse patienter hyppigt og justere medicinen næsten dagligt, indtil tilstanden var stabiliseret. Tre patienter fik gentagne behandlinger med intravenøs diuretika i hjemmet (se boks side 32).
Fem patienter døde i løbet af projektperioden, og flertallet af patienterne måtte genindlægges i kortere eller længere perioder (figur 1).
Takket være hyppige besøg af sygeplejersken var det muligt for en patient at få ophold på et hospice, hvor der aldrig tidligere havde været terminale patienter med hjertesvigt. Tilsvarende var det i to tilfælde muligt at inddrage og instruere ægtefællen i pleje og behandling af patienten i hjemmet, idet ægtefællen kunne ringe til sygeplejersken, hvis hun havde brug for vejledning.
Alle inkluderede patienter fik assistance fra primærsektoren. Hovedparten af patienterne havde hjemmehjælp flere gange om dagen og besøg af hjemmesygeplejerske mindst en gang om ugen. Flere havde behov for øget hjælp undervejs, i takt med at sygdommen progredierede. Fire patienter fik i løbet af projektperioden installeret nødkald eller blev tilknyttet tryghedsopkald fra hjemmesygeplejersken. Flere gange mødte sygeplejersken hjemmesygeplejersken og hjemmehjælpen i hjemmet, og her var der mulighed for at instruere i, hvilke observationer der skulle gøres ved mistanke om behandlingssvigt. Havde hjemmeplejen spørgsmål vedr. behandlingen, kunne sygeplejersken kontaktes på alle hverdage. Sygeplejersken kontaktede hjemmesygeplejersken ved behov for medicinændringer eller tættere observation af patienten.
Alle patienter foretrak hjemmebesøgsordningen frem for traditionel kontrol i ambulatoriet. En patient ønskede dog også kontrol på hospitalet, ”så det var muligt at se en læge.”
Patienterne havde mange positive udsagn om hjemmebesøgsordningen, f.eks.
- Det var rart at undgå belastning med transport og ventetid
- Det var betryggende at have tæt kontakt med sygeplejersken
- Det var godt, det var samme sygeplejerske ved hvert besøg
- Hjemmebesøgene var mindre stressende end kontrol i ambulatoriet
- Der var mere tid til samtale.
Et hjemmebesøg varede i gennemsnit 77 minutter, når transport i taxa og de administrative rutiner før og efter besøget blev indregnet.
Side 32
Heraf udgjorde transporttiden mindre end 15 pct. Tidsforbruget til administration var ca. 30 minutter pr. patient. Journalen blev læst før besøget, der blev afleveret blodprøver til analyse, handlet hvis blodprøvesvarene var skæve, konfereret med projektlægen, ændret medicin, og ved behov for indlæggelse blev denne sat i værk. Efter hvert hjemmebesøg blev der skrevet et journalnotat og foretaget relevante telefonopringninger eksempelvis til hjemmeplejen.
De samlede transportudgifter til de 74 besøg var 6.735 kr. med en gennemsnitlig pris pr. besøg på 92 kr.
Hvem har ansvaret?
Pilotprojektet har dokumenteret, at det er muligt at pleje og behandle kritisk syge patienter med hjerteinsufficiens i deres eget hjem, om end en del af patienterne i perioder fortsat vil have behov for indlæggelse.
Fem patienter døde i løbet af de fire måneder, projektperioden varede. Det illustrerer, at der var tale om maksimalt syge patienter, der ofte frembød vanskelige terapeutiske problemstillinger.
At patienterne havde svær hjerteinsufficiens, ses desuden af, at mere end halvdelen af patienterne blev genindlagt en eller flere gange i løbet af projektperioden (figur 1). I alle tilfælde var det sygeplejersken, der vurderede, om indlæggelse var nødvendig, og hun tog ofte beslutninger af lægefaglig karakter.
Hvis en sådan ordning skal etableres permanent, skal ansvarsfordelingen afklares nøjere - ikke mindst af hensyn til sygeplejerskens retsstilling. Man må definere, hvilken uddannelse hjertesvigtsygeplejersken skal have, hvad hun må ordinere på hvilket grundlag, og hvilke lægelige samarbejdspartnere sygeplejersken har på hospitalet. Nogle patienter ville meget nødigt indlægges, og i de situationer måtte sygeplejersken stole på, at patienten ville reagere hensigtsmæssigt ved yderligere forværring.
Hos de dårligste patienter havde en alternativ vurdering fra en læge eller en kollega til tider været ønskelig. I de tilfælde var det vigtigt, at der var tilknyttet en projektlæge med kendskab til alle patienterne, som sygeplejersken kunne kontakte. Med tiden blev det mere vanskeligt for lægen at bevare et klart billede af patientens tilstand.
Bliver ordningen permanent, er det ønskeligt, at lægen deltager i enkelte besøg i patientens hjem, eller at patienten med 2-3 måneders intervaller ses i hospitalets ambulatorium.
Hr. Jensen, som fik hyppige besøg, var i slutstadiet af kronisk hjerteinsufficiens. Han havde ubehag ved næsten enhver form for fysisk aktivitet og opholdt sig derfor enten i sin seng eller på en stol med hjul, så han kunne køre fra soveværelse til køkken. Hr. Jensen havde meget ødematøse ben med staseeksem, det var ikke muligt for ham at have sko på, og det var meget smertefuldt at stå på benene. Den daglige vejning var i sig selv en næsten umulig opgave og krævede mange kræfter. Hr. Jensen sagde ved næsten hvert besøg, at han ikke kunne forestille sig, hvordan han skulle have været i stand til at komme til ambulant kontrol på hospitalet, og han var derfor glad for at kunne spare de kræfter, han havde, ved at jeg kom på besøg i stedet.
Hr. Pedersen har været indlagt flere gange det sidste år pga. progression af sin hjerteinsufficiens. Da han bliver inkluderet i projektet, er han indlagt med lungestase, han er dyspnøisk og har meget ødematøse ben. Han er meget ked af at være indlagt og ønsker sig udskrevet, før han er færdigbehandlet. Han fortsætter med at få daglig intravenøs diuretika hjemme et par dage. Ved hjemmebesøgene fremtræder han noget bedre end på hospitalet, har mere luft og er mere glad. Hr. Pedersen får i projektperioden behov for flere behandlinger med intravenøs diuretika i hjemmet. Han udtaler flere gange, at han under ingen omstændigheder vil indlægges.
 Indlæggelser undgået
Indlæggelser undgået
Denne undersøgelse kan ikke give svar på, hvordan forløbet for patienterne havde været uden mulighed for hjemmebesøg, men det er vores opfattelse, at minimum 4 af de 12 patienter ville have været indlagt nærmest konstant, hvis ikke de havde haft besøg i hjemmet (se figur 1, patient nr. 3, 4, 5 og 9.)
Der kan være flere grunde til, at patienterne foretrak at blive behandlet i hjemmet. Først og fremmest blev de skånet for transporten til og fra hospitalet, der kan være en stor belastning for svært syge hjertepatienter. Under besøget udnyttede sygeplejersken tiden effektivt. Alligevel var der ro i hjemmet kontra det travle hospitalsmiljø i et ambulatorium, hvilket gav patienten mulighed for at spørge om det, han havde brug for at vide mere om.
Side 33
Det viste sig bl.a. ved den store spørgelyst, sygeplejersken oplevede i hjemmet.
Patient og sygeplejerske opnåede en stor fortrolighed, som gjorde det muligt for patienterne at tale om deres tanker og spekulationer i forhold til deres sygdom. De alvorligt syge patienter fik mere ro i det terminale forløb, og besøg af den samme sygeplejerske medvirkede til, at den samlede indsats for patienten blev koordineret på bedst mulig vis. Der var i flere tilfælde et tæt samarbejde med hjemmeplejen, eksempelvis i forbindelse med terminalplejen af de to patienter, der døde i hjemmet.
I flere tilfælde tilrettelagde sygeplejersken sine besøg sådan, at hjemmesygeplejersken også var til stede. Det muliggjorde en direkte udveksling af informationer frem for den indirekte telefonbaserede kontakt, der praktiseres fra et hospitalsambulatorium. Endvidere kunne man samarbejde om at støtte og vejlede de pårørende, der spillede en vigtig rolle i behandlingen.
Der var også stor interesse fra de faste hjemmehjælpere/social- og sundhedshjælpere i at få information om de observationer, sygeplejersken havde gjort under patientbesøgene. F.eks. var information om vigtigheden i at veje patienten medvirkende til, at det blev gjort regelmæssigt, og at hjemmeplejen reagerede ved afvigelser.
Vi har ingen informationer om, hvordan de praktiserende læger generelt opfattede hjemmebesøgsordningen. I ét tilfælde blev den praktiserende læge involveret i forbindelse med en indlæggelse. Enkelte praktiserende læger har udtrykt sig kritisk i forhold til, at det er en sygeplejerske, der behandler patienterne i hjemmet. Ansvar og samarbejde mellem de praktiserende læger og hospitalet må derfor afklares yderligere.
Konklusion
Pilotundersøgelsen viser, at det er muligt at gennemføre en hjemmebaseret pleje og behandling af svært syge patienter med hjerteinsufficiens. Alle patienter udtrykte stor tilfredshed med behandlingen. Det vil være muligt for en specialuddannet sygeplejerske at foretage 5-6 hjemmebesøg på en dag med beskedne omkostninger til transport. Endvidere vil et transportabelt analyseapparat kunne forøge antallet af hjemmebesøg pr. dag.
Skal denne ordning etableres permanent, er det påkrævet, at sygeplejerskens ansvars- og kompetenceområde nøje beskrives, og at man samtidig afklarer samarbejdsform og ansvarsfordeling med samarbejdspartnere i den primære sektor.
Anette Holdgaard er afdelingssygeplejerske på KAS Glostrup, Kardiologisk afdeling,
Susanne Lundsgaard Johansen er klinisk oversygeplejerske på Bispebjerg Hospital, Klinik Y,
Niels Gadsbøll er overlæge på Bispebjerg Hospital, Klinik Y.
Litteratur
- Videbæk J, Madsen M. Hjertestatistik 2000-2001. København: Hjerteforeningen.
- Hunt SA, Baker DW, Chin MH, Cinquegrani MP, Feldmand AM, Francis GS et al. ACC/AHA Guidelines for the Evaluation and Management of Chronic Heart Failure in the Adult: Executive Summary A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. (Committee to Revise the 1995 Guidelines for the Evaluation and Management of Heart Failure): Developed in Collaboration With the International Society for Heart and Lung Transplantation; Endorsed by the Heart Failure Society of America. Circulation 2001; 104(24):2996-3007.
- Remme WJ, Swedberg K. Guidelines for the diagnosis and treatment of chronic heart failure. Eur Heart J 2001; 22(17):1527-1560.
- Galatius S, Gustafsson F, Nielsen PH, Atar D, Hildebrandt PR. An integrated approach to diagnosis and therapeutic management of patients with systolic heart failure in the Copenhagen metropolitan area. Am Heart J 2002; 144(2):E2.
- Blue L, Lang E, McMurray JJ, Davie AP, McDonagh TA, Murdoch DR et al. Randomised controlled trial of specialist nurse intervention in heart failure. BMJ 2001; 323(7315):715-718.
- McAlister FA, Lawson FM, Teo KK, Armstrong PW. A systematic review of randomized trials of disease management programs in heart failure. Am J Med 2001; 110(5):378-384.
- Stewart S, Vandenbroek AJ, Pearson S, Horowitz JD. Prolonged beneficial effects of a home-based intervention on unplanned readmissions and mortality among patients with congestive heart failure. Arch Intern Med 1999; 159(3):257-261.
- Stewart S, Horowitz JD. Home-based intervention in congestive heart failure: long-term implications on readmission and survival. Circulation 2002; 105(24):2861-2866.
- Ekman I, Swedberg K. Home-based management of patients with chronic heart failure - focus on content not just form! Eur Heart J 2002; 23(17):1323-1325.
- Stewart S, Blue L, Walker A, Morrison C, McMurray JJ. An economic analysis of specialist heart failure nurse management in the UK; can we afford not to implement it? Eur Heart J 2002; 23(17):1369-1378.
- Stewart S, Jenkins A, Buchan S, McGuire A, Capewell S, McMurray JJ. The current cost of heart failure to the National Health Service in the UK. Eur J Heart Fail 2002; 4(3):361-371.
Holdgaard A, Johansen S, Gadsbøll N. Home-based care and treatment of patients with severe heart failure. The Nurse 2005; (3): 28-33.
A pilot project at the cardiology department of Bispebjerg Hospital in Copenhagen involving 12 patients has demonstrated that it is possible to care for and treat seriously ill cardiac insufficiency patients in their own homes. A specially trained nurse can, using a portable blood analysis device, visit 5-6 patients a day. In urban areas, modest expenditure on taxi fares is the only financial consideration. The selected patients preferred home visits to traditional outpatients checkups. The patients involved in the project expressed great satisfaction with the treatment and were pleased not to have had to travel to hospital. Several of the patients also avoided hospitalisation, as it was possible to treat them with intravenous diuretics in the home. Close co-operation was established between home care and the relatives of several of the patients. In connection with the establishment of a permanent outgoing function, the responsibility and competences of the outgoing nurses should be described in detail. Co-operation and division of responsibility with partners in the primary sector should be clarified.
Key words: cardiac insufficiency, home-based care and treatment, outgoing nurse.
