Sygeplejersken
Insulininfiltrater kan forebygges med undervisning
Type 2. Hvis diabetikere altid anbringer deres insulininjektioner inden for samme lille hudområde, opstår der infiltrationer, lipohypertrofier, som kan medføre svingende blodsukkerværdier og forringet livskvalitet. Et studie viser, at lipohypertrofier kan forebygges med undervisning, men undervisningen må gentages for ikke at miste sin virkning.
Sygeplejersken 2006 nr. 5, s. 60-63
Af:
Bente Blaaholm Nielsen, diabetes- og projektsygeplejerske,
Lise Musaeus, diabetessygeplejerske, MI,
Lise Tarnow, seniorforsker, dr.med.


Foto: Nicolai Howalt
I forbindelse med insulininjektioner kan der opstå insulininfiltrater (lipohypertrofier) i subcutis, hvis der gives gentagne injektioner på samme sted. Ved palpering af huden føles lipohypertrofier som en hård bule.
Lipohypertrofier medfører varierende insulinabsorption, hvilket forårsager svingende blodglukoseværdier, og risikoen for utilsigtet hyper- og hypoglykæmi øges (1). Det kan være årsag til dårligere glykæmisk kontrol og forringet livskvalitet.
For at forebygge lipohypertrofier anbefales diabetikeren at foretage insulininjektioner mindst 3 cm fra sidste injektion på samme anatomiske område (2).
100.000-150.000 danskere har erkendt type 2-diabetes, mens det anslås, at mellem 100.000 og 200.000 har en endnu udiagnosticeret type 2-diabetes. Sygdommen i sig selv kan give generende symptomer, men det er udviklingen af en række diabetiske følgesygdomme, som kan have meget alvorlige konsekvenser for patientens sundhedstilstand på længere sigt.
På diagnosetidspunktet har mere end halvdelen af patienterne med type 2-diabetes mindst én diabetisk følgesygdom (6). Følgesygdommene viser sig i form af mikro- og makroangiopatiske forandringer. Mikroangiopatiske forandringer ses i øjne, nyrer og nerver. Makroangiopatiske forandringer optræder som åreforkalkning af koronarkar, ekstremiteter og cerebrale kar (5:93).
Behandlingens umiddelbare mål er at sænke blodglukoseniveauet ned mod det normale med kostomlægning og fysisk aktivitet. Hvis det ikke er tilstrækkeligt, suppleres med farmakologisk behandling som tabletter og/eller insulin. Formålet med behandlingen på længere sigt er at forebygge udvikling af og forværring i diabetiske følgesygdomme samt nedsætte overdødeligheden. De seneste anbefalinger (6) tilskynder intensiv blodglukosesænkende behandling, der som mål skal bringe HbA1c ned under 7 pct., hvilket svarer til en gennemsnitlig blodglukose på ca. 8 mmol/l.
Det, anslås at 10-20 pct. af type 2-diabetikere i Danmark behandles med insulin (7). Det forventes, at mindst 50 pct. vil få behov for insulinbehandling, hvis blodglukoseniveauet skal holdes på et optimalt niveau (8).
Dette emne er belyst i Steno-2-studiet, et større studie, hvor intensiv og konventionel behandling af type 2-diabetikere blev sammenlignet (se boks 1).
Steno-2-studiet (9) startede på Steno Diabetes Center 1993 og sluttede med otteårsopfølgning 2001. Ansvarlig er professor, overlæge, dr.med. Oluf B. Pedersen, Steno Diabetes Center.
Formålet med studiet var at sammenligne effekten af målrettet, intensiv, multifaktoriel intervention med konventionel diabetesbehandling. Der indgik 160 patienter med type 2-diabetes og mikroalbuminuri, som ved lodtrækning blev inddelt i to grupper. Den ene gruppe modtog standardbehandling, primært hos deres praktiserende læge (standardgruppe). Den anden gruppe blev intensivt behandlet med fokus på livsstilsændringer samt trinvis farmakologisk behandling af hyperglykæmi, hypertension, dyslipidæmi og mikroalbuminuri (intensivgruppe). Intensivgruppen blev behandlet af et team på Steno Diabetes Center bestående af en læge, en sygeplejerske, en diætist og en bioanalytiker.
Alle patienter, der indgik i studiet, blev indkaldt til fire- og otteårsopfølgning, hvor de bl.a. blev undersøgt for følgesygdomme i form af mikro- og makroangiopatiske forandringer. Efter fire års behandling sås en ca. 50 pct. risikoreduktion i forekomsten af mikroangiopatiske forandringer i intensivgruppen sammenlignet med den standardbehandlede gruppe.
Samme risikoreduktion sås ved otteårsopfølgningen, som også viste en risikoreduktion af makroangiopatiske forandringer i samme størrelsesorden.
Ved opstart af insulinbehandling i intensivgruppen var det sygeplejerskens opgave at undervise patienterne i korrekt injektionsteknik og adfærd. Patienterne blev efterfølgende fulgt tæt i et år. Ved hvert ambulante besøg (ca. hver ottende uge) blev injektionsstederne inspiceret og palperet med henblik på at rette op på ukorrekt injektionsteknik og adfærd. Hvis der blev fundet tegn på lipohypertrofi, blev patienterne igen undervist i at ændre injektionssted inden for samme anatomiske område. Desuden undervistes i korrekt insulinadministration. Ved insulindoser over 40 IE deltes dosis i to injektioner for at sikre bedre optagelse af insulin fra subcutis (3).
Lipohypertrofi blev registreret som en subkutan bule større end 0,5 cm x 0,5 cm på et område, hvor der ikke var injiceret insulin inden for de seneste 24 timer.
Patienterne i intensivgruppen blev fulgt på individuel basis af samme sygeplejerske gennem hele Steno-2-studiet. Gennem de første år af studiet identificeredes en del lipohypertrofier hos de insulinbehandlede patienter i intensivgruppen. Man besluttede derfor at designe et prospektivt observationsstudie.
Sygeplejersken skulle i forbindelse med fire- og otteårsopfølgningen i Steno-2-studiet se alle insulinbehandlede patienter i begge grupper med henblik på forekomst af lipohypertrofi.
I både standardgruppen og intensivgruppen blev forekomsten af lipohypertrofier, køn, alder, insulindosis, insulintype, kanylelængde og antal daglige insulininjektioner registreret ved de to opfølgninger.
Ingen af patienterne i de to grupper fik speciel opmærksomhed i forbindelse med insulininjektioner mellem fire- og otteårsopfølgning.
Markant færre lipohypertrofier
Fireårsopfølgningen viste, at betydelig færre patienter udviklede lipohypertrofi, når de var omhyggeligt undervist. Ud af de 40 insulinbehandlede patienter, der havde modtaget grundig undervisning i den intensive gruppe, var der otte, som havde udviklet lipohypertrofi.
I standardgruppen havde 17 ud af 31 patienter i insulinbehandling udviklet lipohypertrofi. Den gennemsnitlige insulindosis var 56 IE i begge grupper (se tabel 1). Forekomsten af lipohypertrofier var uafhængig af insu-lindosis og desuden uafhængig af køn, alder, kanylelængde, insulintype og antal daglige injektioner.
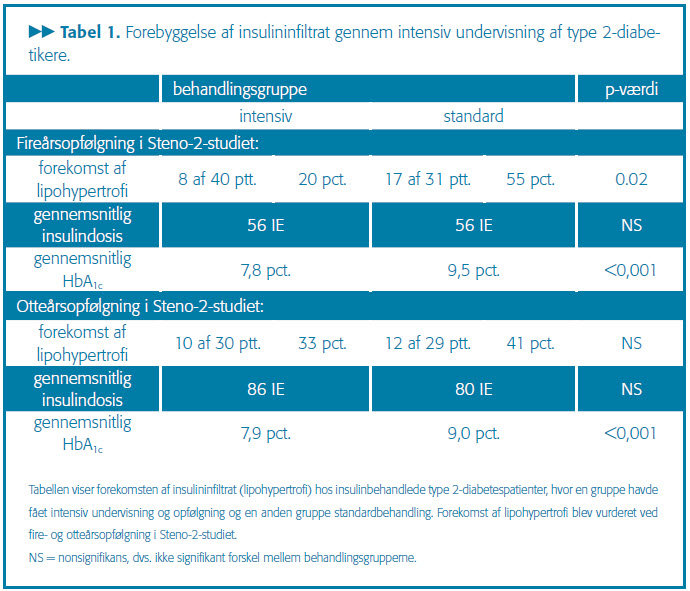
Ved otteårsopfølgningen var der 30 tilbageværende insulinbehandlede patienter fra den intensive gruppe, heraf havde 10 lipohypertrofi. I standardgruppen var der 29 tilbageværende insulinbehandlede patienter, og heraf havde 12 lipohypertrofi. Den gennemsnitlige insulindosis var øget med ca. 30 IE i begge grupper (se tabel 1).
Den glykæmiske kontrol var i hele interventionsperioden bedst i den intensive gruppe. Direkte adspurgt ved otteårsopfølgningen mente patienterne i begge grupper at have kendskab til lipohypertrofier. Det gjaldt for 25 af 30 i den intensive gruppe og 20 af 29 i standardgruppen. Desuden mente 25 og 27 i henholdsvis intensivgruppen og standardgruppen, at de spredte insulininjektionerne som anbefalet.
Undervisning bør gentages
Trods struktureret undervisning i intensivgruppen fandtes, at otte af 40 havde udviklet lipohypertrofier ved fireårsopfølgningen. At det er et problem, bekræftes ved, at der i standardgruppen var lipohypertrofier hos 17 af 31.
Ved otteårsopfølgningen var forekomsten af lipohypertrofi øget i intensivgruppen, men mindsket i standardgruppen. Dog var der ingen signifikant forskel på de to grupper.
Sygeplejersken spiller en væsentlig rolle i forbindelse med undervisning og opfølgning i korrekt injektionsteknik hos den insulinbehandlede diabetiker. Undervisningen må fokusere på at ændre eventuelle dårlige vaner og hermed forebygge lipohyper-trofier (4). Sygeplejersken skal kende de risikofaktorer, der kan være med til at identificere diabetikere med lipohypertrofier (se boks 2).
- svingende blodglukose
- dårlig blodglukoseregulation
- nystartet insulinbehandling
- store insulindoser.
Dette gælder både for type 1 og insulinbehandlede type 2-diabetikere. At en sådan opsporing og undervisning ikke blot kan gives én gang ved opstart af insulinbehandling, men bør foregå løbende, understreges af denne undersøgelse. Set i lyset af problemerne med at regulere blodglukose ved lipohypertrofi nytter det at bruge kræfter på undervisning og opfølgning i korrekt injektionsteknik med tanke på at forebygge dem (se boks 3).
- Vælg korrekt kanylelængde og injektionsvinkel.
- Injicer insulin i hudfold (pincetgreb) eller uden hudfold, afhængigt af det subkutane fedtvævs tykkelse og kanylelængde.
- Injicer insulinen mindst 3 cm fra sidste injektion.
- Brug et skematisk rotationssystem til at sikre forskellige injektionssteder inden for samme anatomiske område.
- Injicer ikke insulin gennem tøj.
- Kanyler er engangsmateriale og skal kasseres efter hver insulininjektion.
Det er ikke nok at spørge diabetikeren eller mærke efter uden på tøjet. Huden skal inspiceres, og den normale hud og injektionsstederne skal palperes ud fra standardiserede retningslinjer. Det kan anbefales, at diabetikeren selv føler på lipohypertrofierne og får hjælp til at finde egnede injektionssteder inden for samme anatomiske område.
Det er ikke hensigtsmæssigt at injicere gennem tøjet, da det ikke er muligt at observere huden (4:39). Har diabetikeren fine injektionssteder, er der ingen grund til ændringer (5:63). Diabetikeren skal desuden undervises i rotation af insulininjektioner inden for samme anatomiske område. Ikke mindst skal der følges op på undervisningen.
Nogle spørgsmål om lipohypertrofier er fortsat ubesvarede: Har nogle diabetikere på trods af korrekt injektionsteknik lettere ved at få lipohypertrofier end andre? Forsvinder lipohypertrofier hurtigere hos nogle diabetikere end hos andre?
Forfatterne er ansat på Steno Diabetes Center
Litteratur
- Young RJ, Hannan WJ, Frier BM, Steel JM, et al. Diabeticlipohypertrophy delays insulinabsorption. Diabetes care 1984;7:479-80.
- Zehrer C, Hansen R, Bantle J. Reducing blood glucose variability by use of abdominal insulin injection sites. Diabetes Educ 1985;16:474-7.
- Binder C, Lauritzen T, Faber O, Pramming S. Insulin pharmacokinetics. Diabetes Care 1984;7:188-9.
- Hansen B, Kirketerp G, Ehlers G, Nordentoft E, Hansen G. Kliniske retningslinier for injektion af insulin til voksne med diabetes mellitus. København: Dansk Sygeplejeråd; 2002.
- Borrild LK, Musaeus L. Sygepleje til mennesker med diabetes. København: Munksgaard; 2001.
- Type 2 diabetes. Medicinsk teknologivurdering af screening, diagnostik og behandling. Center for Evaluering og Medicinsk Teknologivurdering. Sundhedsstyrelsen; 2003;5(1).
- Beck-Nielsen H, Henriksen JE, Hermansen K, Madsen LD, et al. Type 2 diabetes og det metaboliske syndrom - diagnostik og behandling (klaringsrapport). Ugeskr Laeger, (Suppl. 6) 2000;162:1-36.
- Wright A, Burden AC, Paisey RB, Cull CA, Holman RR. U.K. Prospektive Diabetes Study Group. Sulfonylurea inadequacy: efficacy of addition of insulin over 6 years in patients with type 2 diabetes in the U.K. Prospektive Diabetes Study (UKPDS 57). Diabetes care 2002;25:330-6.
- Gæde P, Vedel P, Larsen N, Jensen GVH, Parving H-H, Pedersen O. Multifactorial intervention and cardiovascular disease in patients with type 2 diabetes. NEJM 2003;348:383-93.
Nielsen BB, Musaeus L, Tarnow L. Training can prevent insulin infiltrates. Sygeplejersken 2006;(5)60-3.
Training can reduce the occurrence of lipohypertrophia in type 2 diabetics under insulin treatment.
160 type 2 diabetics were involved in a large scale study, the purpose of which was to compare the effect of intensive multifactor intervention using conventional diabetes treatment. The nur-ses' task in the intensive group was, among other things, to teach hypodermic techniques to patients under treatment with insulin.
Every eight weeks over a period of one year, the patients' injection points were inspected and palpated. In the event of the occurrence of lipohypertrophia, patients received training. Lipohypertrophia was defined as a bulge in the subcutis larger than 0.5 cm x 0.5 cm, into which no injection had been made within the previous 24 hours.
Four years after the project commenced, the occurrence of lipohypertrophia was 8 of 40 in the intensive group and 17 of 31 in the standard group (p=0.02). During the next three years, none of the two groups were paid particular attention in relation to their insulin injections. The subsequent occurrence of lipohypertrophia was 10 of 33 in the intensive group and 12 of 29 in the standard group (NS).
Nurses should consistently teach correct hypodermic technique in order to prevent lipohypertrophia.
Keywords: Lipohypertrophia, insulin, hypodermic technique, type 2 diabetes.
