Sygeplejersken
Identifikation af delir i hjemmeplejen
Artiklen henvender sig til hjemmesygeplejersker og demenskoordinatorer. Budskabet er, at indførelse af en delirtaske, måling af vitale værdier og undervisning til alle personalegrupper i delir gør plejen effektiv og styrker samarbejdet med praktiserende læger.
Sygeplejersken 2011 nr. 1, s. 56-59
Af:
Jette Oberländer, hjemmesygeplejerske,
Marianne Oehlert, hjemmesygeplejerske,
Elsebeth Kjærgaard, demenskoordinator,
Kirsten Andersen, souschef i hjemmeplejen

Det er onsdag morgen i hjemmeplejen. Det er koldt og tåget denne efterårsmorgen. Susanne har været hjemmehjælper et par år. Hun er ved at låse sig ind ad Grethes dør. Grethe er 79 år, hun har dårligt hjerte og er blevet opereret for tyktarmskræft for nogle år siden. Susanne undrer sig over, at der er lys i lejligheden. Susanne hæver stemmen ganske lidt, så hun ved, at Grethe kan høre hende: ”Det er Susanne.” Mens hun tager jakken af, kan Susanne høre et ”godmorgen” inde fra stuen. Grethe ligger ikke i sin seng, som hun plejer. Susanne går ind i stuen. Grethe er tydeligvis ikke godt tilpas. Hun sidder foroverbøjet i sin lænestol og krammer en pude. Aftensmaden står urørt på sofabordet. Susanne sætter sig på hug ved siden af, men da hun vil tage Grethes hånd, trækker hun den til sig, som om Susanne ville have slået hende. Susanne får en ubehagelig fornemmelse i kroppen. Der er noget, der er helt forkert, men hun føler sig rådvild. Hvad skal hun gøre?
Delir eller demens?
Demenskoordinatoren og hendes kolleger i Odense Kommune oplever med jævne mellemrum, at personalet i hjemmeplejen ringer for at få etableret besøg af en demenskoordinator. Det kan f.eks. være, fordi en borger har ændret døgnrytme, er meget forvirret og aggressiv eller taler usammenhængende. Det kan også være borgere, der ser syner eller har vrangforestillinger.
Personalet, som både repræsenterer social- og sundhedshjælpere, assistenter og sygeplejersker, tror fejlagtigt, at disse borgere er begyndende demente. De har måske haft kontakt til egen læge eller vagtlæge, som har udskrevet beroligende medicin, der i bedste fald har været uden virkning, men som oftest har forværret tilstanden. I realiteten drejer det sig om, at disse borgere har udviklet delir.
Personalet giver udtryk for at være bekymrede for den enkelte borgers helbred, men slås ofte også med negative følelser som angst og vrede. Årsagen til dette er, at de er blevet verbalt overfuset af den delirøse borger, og enkelte har desuden oplevet at blive slået.
I en rapport fra Det Nationale Forskningscenter for Arbejdsmiljø fra 2007 bekræftes det, at borgere med psykiske lidelser let bliver vrede i situationer, hvor de ikke føler sig forstået eller ikke oplever at få tilstrækkelig pleje. Det dokumenteres endvidere, at 33,4 pct. af social- og sundhedshjælperne i ældreplejen i 2005 havde været udsat for vold inden for det sidste år (1).
Fysisk sygdom kan give delir
Delir er en psykisk tilstand, som udvikler sig i løbet af kort tid på baggrund af fysisk sygdom. Især svage ældre og demente rammes af delir. Den psykiske tilstand er vekslende, så der er en tendens til, at ændringen kommer og går i løbet af døgnet. Den delirøse borger har svært ved at fastholde opmærksomheden, og tankegangen er uorganiseret. Det viser sig ofte ved, at borgeren har vanskeligt ved at følge med i en samtale.
Borgerens dialog er uklar og ulogisk og præget af en uforudsigelig skiften fra emne til emne. Bevidsthedsniveauet kan spænde fra naturligt til et øje på hver finger, sløv, tungt sovende eller bevidstløs tilstand (2). Delir er behæftet med angst, øget indlæggelsestid, øget forekomst af fysiske og psykiske lidelser og øget dødelighed (3). Tilstanden forsvinder, når den tilgrundliggende fysiske sygdom behandles.
Fra artikel til udviklingsprojekt
Denne artikel handler om udviklingsprojektet: ”Tværfaglig indsats ved delir hos demente og svage ældre 2009-2010” (4). Det var en artikel af sygeplejerske Kirsten Godtfredsen i Sygeplejersken (5), der gav anledning til at komme i gang med et udviklingsprojekt for at løse problemerne omkring delir i hjemmeplejen. Vi tog artiklens budskab til os.
Der blev søgt om midler ved Odense Kommunes Forebyggelsespulje i sommeren 2008, og ansøgningen blev positivt imødekommet med 370.000 kr. Demenskoordinator Elsebeth Kjærgaard blev projektleder. Efterfølgende blev der etableret en projektgruppe, som var ledelsesforankret og havde repræsentanter fra både demenskoordinatorerne, hjemmesygeplejerskerne, hjemmeplejegrupperne og plejecentrene.
Formålet med projektet var, at vi via en forstærket tværfaglig indsats kunne sikre tidligere opsporing af delir, bidrage til at afklare årsagen, medvirke i behandlingen og forebygge yderligere svækkelse af demente og svage ældre, der som oftest har flere kroniske sygdomme, som indbyrdes påvirker og forstærker hinanden (6). Vores delmål var beskrevet i forhold til borgerne og i forhold til det involverede personale. Hensigten var, at vi gennem kompetenceudvikling ønskede at forebygge indlæggelse på sygehus, forebygge fejlmedicinering, forhale plejehjemsanbringelse og afkorte sygdomsperioder, der inkluderede delir.
Et af hovedelementerne i kompetenceudviklingen var, at hele personalegruppen fik øget viden om symptomer på og årsager til delir, hvilket kunne sætte dem i stand til at overveje fysisk sygdom ved pludselig psykisk forandring, motorisk uro, usammenhængende tale eller forandringer i døgnrytmen.
Projektet blev udviklet gennem et samarbejde mellem en hjemmesygeplejerskegruppe i Odense Kommune (Midtbyen), hjemmeplejegrupperne og fem ud af de seks kommunale plejecentre, som hjemmesygeplejerskerne af rent geografiske grunde har et naturligt samarbejde med.
Projektet gav mulighed for frikøb til projektgruppen. Souschefen for hjemmesygeplejen deltog ad hoc sammen med de øvrige projektmedlemmer. Projektgruppen havde sit første møde i foråret 2009. Det første af projektets elementer, vi gik i gang med, var at planlægge en differentieret undervisning til henholdsvis social- og sundhedshjælperne, assistenterne og hjemmesygeplejerskerne.
Projektet blev skudt i gang i november 2009. Her modtog hjemmesygeplejerskerne og social- og sundhedsassistenterne to dages undervisning. Den første dag underviste to læger, begge ansat på akut modtageafdeling på Odense Universitetshospital. Indholdet i undervisningen var bl.a. definition på og typer af delir, lovgivning, observation, undersøgelser og Confusion Assessment Method (CAM).
Den efterfølgende dag underviste Kirsten Godtfredsen, som havde inspireret os til projektet, i forebyggelse, pleje, rehabilitering ved delir og strategier på det organisatoriske plan. Vel vidende at social- og sundhedshjælperne er den personalegruppe, som er nærmest borgerne i hverdagen og for at give os et fælles sprog at arbejde videre med, underviste Kirsten Godtfredsen ligeledes social- og sundhedshjælperne i symptomer på, årsager til delir og pleje af den delirøse borger.
Samlet blev der undervist 11 hjemmesygeplejersker, 16 social- og sundhedsassistenter og 31 social- og sundhedshjælpere. I en tid med presset økonomi var det en stor fordel, at der ikke var nogen kursusudgift, og at der blev givet kompensation for det personale, som deltog i undervisningen.
Ingen målte vitale værdier i hjemmet
Det næste af projektets elementer, vi tog fat på, var at indkøbe de apparater, der skal bruges for at udføre de observationer og undersøgelser, som kan medvirke til at identificere årsager til delir. I mange år har det ikke været en del af praksis at måle vitale værdier såsom blodtryk, puls, temperatur og respiration som sygeplejerske, og slet ikke som hjemmesygeplejerske (7).
”Det er jo en borger, man besøger i eget hjem og ikke en patient,” lød argumentationen. Blodtryksapparatet har ligget bagest i skabet på kontoret og er sjældent blevet taget frem. Nu er situationen en anden. Der bliver flere ældre i Danmark, og de lever længere og ofte med kroniske sygdomme, f.eks. demens, diabetes, kronisk obstruktiv lungelidelse, hjerte-kar-sygdomme og cancer.
Den medicinsk-teknologiske udvikling har medført accelererede forløb, faldende liggetider og konvertering til flere ambulante forløb, og flere ønsker at dø hjemme. Alt dette har medført flere plejekrævende borgere og mere kompleks behandling i eget hjem (8). Imens er antallet af hjemmesygeplejersker pr. borger faldet. Undervisning og udvikling af kompetencer i hjemmeplejen er blevet en nødvendighed.
 Delirtasken bliver født
Delirtasken bliver født
Med udgangspunkt i, at hjemmeplejen har flere plejekrævende borgere og færre hjemmesygeplejersker pr. borger, blev det besluttet, at alt personale som minimum skulle uddannes til at kunne måle vitale værdier. Målet var ikke, at social- og sundhedshjælperne skulle kunne vurdere værdierne.
Med udgangspunkt i deres nye viden skulle de derimod med flere og mere præcise observationer og tilbagemeldinger til hjemmesygeplejerskerne eller social- og sundhedsassistenterne bidrage til en hurtigere afklaring af årsagen til den delirøse tilstand.
Hjemmesygeplejerskernes og social- og sundhedsassistenternes opgave skulle fortsat være at tage kontakt til egen læge eller vagtlægen, medvirke til at udrede den tilgrundliggende årsag til den delirøse tilstand og vejlede plejepersonalet i den grundlæggende pleje. Alle personalegrupper havde uden undtagelse prøvet at stå i en situation, hvor de f.eks. ikke havde et termometer til rådighed. Omdrejningspunktet blev en delirtaske indeholdende et blodtryksapparat, et blodsukkerapparat, et øretermometer, urinstix, handsker, håndsprit og uringlas.
En af de deltagende social- og sundhedsassistenter fra henholdsvis hver hjemmeplejegruppe og fra hvert plejecenter blev tovholder for projektets videre forløb. Ved afslutningen på undervisningen fik tovholderen udleveret delirtasken, som skulle placeres i hver enkelt gruppe. Intentionen var, at de apparater, som man skulle bruge til at måle vitale værdier med, skulle samles i én taske. Det var tidsbesparende og sikrede, at man fik alt nødvendigt materiale med. Tasken var tilgængelig for alle og skulle være let at transportere, idet en stor del af social- og sundhedshjælperne og social- og sundhedsassistenterne benytter cykel i det daglige arbejde.
Udredning af delir
Tredje element i projektet var indførelsen af Confusion Assessment Method (CAM). Hjemmesygeplejerskerne og social- og sundhedsassistenterne blev undervist i metoden. CAM er et valideret og let anvendeligt udredningsskema, som kan anvendes til diagnosticering af delir. De diagnostiske kriterier indeholder fire fokusområder:
1. akut begyndende og vekslende (fluktuerende) forløb
2. uopmærksomhed
3. uorganiseret tankegang
4. ændret bevidsthedsniveau.
Diagnosen delir kræver tilstedeværelse af 1 og 2 samt enten 3 eller 4. CAM kan ikke anvendes til udredning af årsagen til delir. Dette førte os til udarbejdelse af ”Udredningsskema for Delir” (se boks 1.)
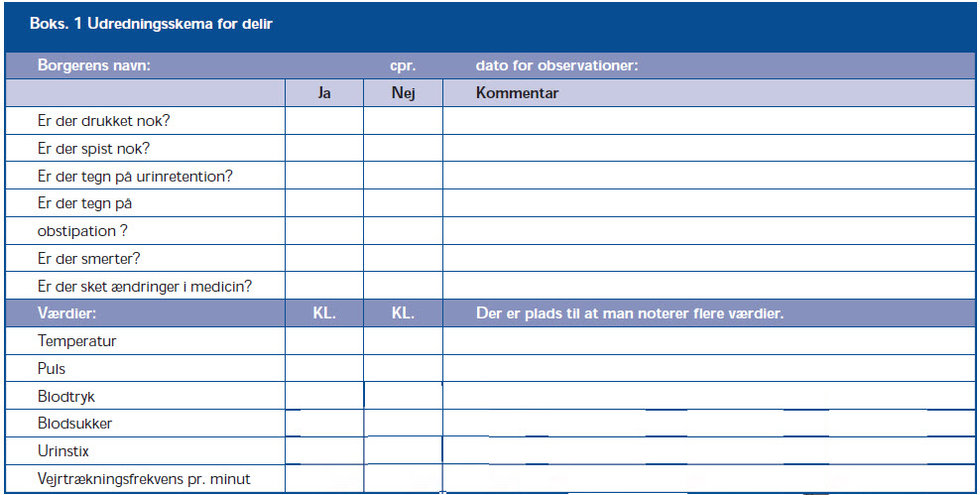
Skemaet skulle betragtes som tjekliste for alle relevante observationer, der kunne bidrage til at udrede årsagen til den delirøse tilstand. Udredningsskemaet indeholder plads til at notere blodtryk, puls, temperatur, respirationsfrekvens, blodsukkerværdi og resultat af urinstix.
Der er også spørgsmål, der koncentrerer sig om, hvorvidt borgeren har spist og drukket tilstrækkeligt, om der har været vandladning, og om borgeren er forstoppet, har smerter eller netop er påbegyndt ny medicin.
CAM-skemaet, udredningsskema for delir, instrukser i blodtryks- og pulsmåling, blodsukkermåling, måling af temperatur og respirationsfrekvens og i anvendelse af urinstix blev kopieret i adskillige eksemplarer, så det kunne anvendes som arbejdspapirer ude hos den enkelte borger. Liste over delirtaskens indhold, navn på tovholder, skema til brug for kontrol, rengøring og opfyldning blev placeret i delirtasken sammen med de tre ovennævnte skemaer.
Det blev pointeret, at alle skemaer i delirtasken var arbejdspapirer, og at al dokumentation af observationer og pleje som altid skulle skrives i den elektroniske journal. Dertil fulgte der et afkrydsningsskema, så man kunne dokumentere, hvor ofte man havde anvendt delirtasken i projektperioden. Dette skulle bl.a. bruges i forbindelse med evaluering af projektet.
Piktogrammer holder gryden i kog
Sidst, men ikke mindst gjorde vi os tanker om, hvordan man kunne holde gryden i kog og få formidlet projektets indhold til det øvrige personale. Vi tog kontakt til den grafiker, som i sin tid havde lavet piktogrammer til Kirsten Godtfredsens artikel i Sygeplejersken, og købte tilladelse til at anvende dem i vores projekt. Vi fik produceret plakater med piktogrammerne i A3-størrelse, som vi hængte op i depot og personalerum hos alle involverede personalegrupper.
Piktogrammerne blev påtrykt delirtaskerne og gik igen på alle skemaer og instrukser i projektet. Social- og sundhedsassistenterne, som var tovholdere i de respektive grupper, blev anmodet om at tage delirtasken frem i frokostpauserne, så alle kunne øve sig i måling af diverse værdier.
Der var indkøbt ekstra blodsukkerstix og fingerprikkere til formålet. Både tovholdere og de hjemmesygeplejersker, som arbejdede sammen med hjemmeplejegrupperne eller plejecentrene, afholdt undervisning på efterfølgende personalemøder, så ny viden blev formidlet til det øvrige personale.
Delirtasken forandrede praksis
Projektet ”Tværfaglig indsats ved delir hos demente og svage ældre” sluttede med udgangen af marts 2010. Først i maj fik alle, som havde deltaget i undervisningen, et evalueringsskema, og der blev foretaget tre fokusgruppeinterview. Konklusionen i evalueringsrapporten var, at personalet er blevet bedre til opsporing af delir, udredning af årsag, herunder at foretage relevante observationer og til at medvirke ved behandling.
Vi har fået en større fælles forståelse af delir, og som et personalemedlem siger, så går man ikke i stå i udredningen, blot fordi urinstixen er blank. Der har været succes med at implementere brugen af delirtaske og udredningsskema til det personale, som ikke har deltaget i undervisningsdagene.
Delirtasken udpeges som en meget væsentlig årsag til, at der er sket en ændring i praksis. Flere peger på, at det tidligere ikke altid var muligt at foretage de relevante faglige observationer, fordi man ikke havde redskaberne til det. Det tværfaglige samarbejde omkring delir er blevet mere ligeværdigt, og arbejdsglæden er i allerhøjeste grad blevet større for den enkelte. Vi har erfaret, at de praktiserende læger og vagtlægerne sætter pris på, at hjemmeplejens personale kan give flere relevante oplysninger, når de henvender sig om en delirøs borger.
Der har været stor ledelsesopbakning i alle grupper. Lederne for plejepersonalet synes, at projektet har været let at implementere. Alle involverede personalegrupper anbefaler, at projektet bliver implementeret i hele kommunen, og metoden blev evalueret som meget anvendelig.
Litteratur
- Det Nationale Forskningscenter for Arbejdsmiljø: Vold og trusler i ældreplejen.
- Juliebø V. Delirium – en vanlig og farlig tilstand blant eldre
- I Demens og Alderspsykiatri. 2009. Vol. 13 nr. 1.
- Kronborg Djernes J et al. En niårs kontrolleret opfølgningsundersøgelse af deliriumpatienter efter behandling på en gerontopsykiatrisk universitetsafdeling. Ugeskrift for læger. 2006; 168(43):3718.
- Odense Kommune. Evaluering af Projekt: Tværfaglig indsats ved delir hos demente og svage ældre 2009-2010. www.odense.dk > borger > ældre > demens > projekter i Odense kommune > delirprojekt 2009-2010.
- Godtfredsen K et al. Primærsygeplejerskens opgaver, når ældre har delir. Sygeplejersken 2008(15):44-51.
- Rørbye B, Kirk H. Alderdom – Fordom. København: Munksgaard; 1992.
- Bjørnsson K. Da observationen gled i baggrunden.
- I Sygeplejersken 2009(19):26-7.
- DSI 2010. Fremtidens plejeopgaver i sygehusvæsenet.
Oberländer J, Oehlert M, Kjærgaard E, Andersen K.; Identification of delirium in district nursing. Sygeplejersken 2011;(1):56- 59.
Delirium can easily be confused with dementia, when homehelp nurses encounter a confused and aggressive citizen. This can have serious consequences, and in the worst-case scenario can even result in the citizen's death. The health-care provider may be exposed to verbal or physical violence.
The article describes a training project in Odense in which district nursing focuses on identification, investigation and providing care to delirious patients. The project encompasses differentiated training for social and health service helpers and assistants, and district nurses, introduction to and systematic use of a Confusion Assessment Method (CAM), design and use of a ”Delirium checklist”, appointing a coordinator in each nursing team, and last, but not least, design and implementation of a ”Delirium bag” containing equipment to be used in measuring vital signs.
The skills development programme has resulted in equal collaboration between professional categories, improved work satisfaction for the individual and more and better relevant observations for general practitioners and on-call doctors.
Key words: Delirium, confusion, dementia, vital signs, district nursing.
