Sygeplejersken
Døende med KOL bliver overset i den palliative pleje
Kronisk Obstruktiv Lungesygdom (KOL) er en sygdom med lav prestige. Det forplanter sig til plejen, hvor den palliative indsats til patienter med svær KOL trænger til udvikling og forskning, så patienterne kan sidestilles med andre svært syge patienter.
Sygeplejersken 2013 nr. 12, s. 66-70
Af:
Mette Birkebæk, sygeplejerske,
Kristine Bruun Jørgensen, sygeplejerske,
Ingeborg Ilkjær, sygeplejerske, cand.mag., ph.d.,
Helene Sejergaard, sygeplejerske

Artiklen tager udgangspunkt i to bachelorprojekter og et ph.d.-projekt, der påpeger, at patienter med svær grad af Kronisk Obstruktiv Lungesygdom (KOL), som bor i eget hjem, ofte har vanskeligheder ved at blive set, hørt og forstået. Patienterne har oplevet og erfaret gennemgribende fysiske, psykiske og sociale tab grundet deres KOL (1). Desuden udviser patienterne basale palliative behov inden for det fysiske, psykiske, sociale, eksistentielle og åndelige område, som ikke i tilstrækkelig grad synes mødt af hjemmesygeplejen (2,3).
Fjerdehyppigste dødsårsag
I Danmark lever ca. 430.000 mennesker med KOL, hvoraf mange har sygdommen uden at vide det. Ud af de 430.000 har ca. 50.000 svær eller meget svær grad af KOL (4,5). Det antages, at op mod 40 pct. af alle dagligrygere vil udvikle KOL (6,7). I 2010 døde 3.355 danskere af KOL (8,9). Derudover tyder det på, at næsten lige så mange dør af KOL som en medvirkende årsag (10,4). KOL formodes at være den fjerdehyppigste dødsårsag i Danmark (6,7). KOL forårsager 20 pct. af alle akutte indlæggelser på medicinske afdelinger svarende til i alt 23.000 indlæggelser om året og har en genindlæggelseshyppighed på ca. 24 pct. inden for 30 dage (11,6).
Hjemmesygeplejen er en del af den sundhedsprofessionelle indsats i primærsektoren, som er ansvarlig for at forebygge sygdom, fremme sundhed, yde sygepleje og behandling, rehabilitering og palliativ pleje til de patienter, der lever med svær grad af KOL i eget hjem (12,13). Det viser sig dog, at der forekommer store kompetencevariationer i den basale palliative indsats fra hjemmesygeplejen (14).
Den basale palliative indsats varetages af primærsektoren og på ”ikke-palliative” hospitalsafdelinger, i modsætning til den specialiserede palliative indsats, som sker på hospice, i palliative teams og på palliative enheder (8,9). I kommunalt regi udgør sygeplejersker blot 11 pct. af det plejepersonale, som varetager plejen til ældre borgere i eget hjem, resten varetages af social- og sundhedsassistenter, hjælpere eller ufaglærte. For den procentdel af sygeplejersker, som arbejder med palliation på basalt niveau, er der på nuværende tidspunkt intet krav om uddannelsesniveau (15). Kun 5,2 pct. af danske sygeplejersker har en efteruddannelse i palliation (16,14).
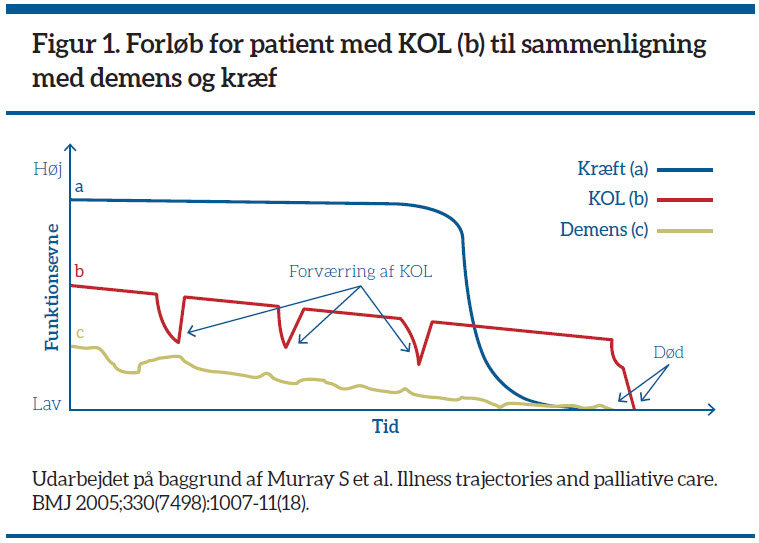
Patienter med KOL udviser til sammenligning med lungekræftpatienter ikke lige så tydelige kendetegn tæt på dødens indtræden, hvilket vanskeliggør en proaktiv indsats til hjælp for patienten og de pårørende. Patienternes funktionsevne er langsomt faldende, afbrudt af eksacerbationer, der giver en yderligere funktionsnedsættelse og potentielt har døden til følge.
Det er udfordrende at prognosticere, identificere og derved intervenere på patienternes palliative behov, se figur 1 (17).
KOL er en sygdom kendetegnende ved lav prestige, hvilket blandt andet skyldes, at patienterne ofte kommer fra lavere sociale klasser, ofte har et lavt uddannelsesniveau, undertiden lever med dårlige boligforhold, usund kost og manglende motion (19). Komorbiditet hos patienter med KOL i form af hjertesygdomme, osteoporose, muskelatrofi, luftvejsinfektioner, lungecancer, underernæring, angst og depression ses ofte (20). Desuden er der traditionelt ikke prioriteret økonomiske midler til målrettet forskning og uddannelse om KOL eller tilført tilstrækkeligt, kompetent plejepersonale i forhold til de eksisterende behov (21,13).
Formål
Formålet er at synliggøre en overset patientgruppes behov for basal palliation, omsorg og pleje og bidrage til, at behovene imødekommes.
Metode
Artiklens data er hentet fra projekterne, der alle er inspireret af den fænomenologisk hermeneutiske tilgang. Det kvalitative semistrukturerede livsverden-interview blev anvendt som dataindsamlingsmetode, og alle interview blev foretaget i patienternes eget hjem. Udgangspunktet var således patientologisk (22,23).
Projekterne var empiridrevne, hvorved fokus lå i at beskrive og forstå, hvilken betydning svær grad af KOL kan have for denne patientgruppe. Herved fik de teoretiske begreber og perspektiver skikkelse igennem empirien (3).
Deltagere
Informanterne fra både bachelorprojekterne og ph.d.-projektet var repræsentative for patientgruppen i forhold til alder, social status og komorbiditet og svarer desuden til det patientbillede, som litteraturen repræsenterer (1,2,3,24).
Resultater
Ensomhed og tab
Projekterne identificerede oplevelser og erfaringer hos patienterne, der knyttede sig til både fysiske, psykiske, sociale og eksistentielle tab grundet KOL. En 77årig kvinde fortalte om forværringen af sin sygdom og om det at være i permanent iltbehandling: ”Jeg kunne ikke komme ud, jeg skulle gå rundt i lejligheden med ilt i 24 timer. Til sidst var jeg meget ked af det. Jeg følte mig som en fange i et bur.” Grundet sygdommens progression var hendes livsudfoldelse blevet begrænset til hjemmets fire vægge, hun følte sig indespærret, ensom og isoleret.
En 60-årig mand fortalte, hvordan sygdommens indvirkning begrænsede ham i hans arbejdsliv.
”Jeg fik sværere og sværere ved at gå på arbejde, jo, og passe mit arbejde som chauffør. Til sidst fik jeg nærmest forbud mod at komme, selvom jeg gerne ville, men de kunne jo godt se, at jeg måtte sidde og hive efter vejret. Til sidst var jeg så dårlig, så jeg blev nødt til at holde op.”
Sygdommens progression medførte tab af arbejde, han blev frarøvet denne betydelige del af livet, hverdagen og muligvis også et signifikant element i hans selvopfattelse. Videre fortalte han, hvordan den nedsatte lungekapacitet indskrænkede hans råderum og blandt andet havde medført, at han ikke var i stand til at udfylde og opretholde sine vante sociale roller:
”Det er en pestilens at have så lidt luft og så lidt kræfter, altså. Det sværeste er at vænne sig til, at det nok bliver ved med at være sådan. Der er ting, jeg må melde fra til, fordi jeg ikke har luft nok, ik. Der er sgu mange ting, jeg gerne ville nå endnu.”
At lide tab på det sociale område betød for alle de medvirkende patienter en oplevelse af ensomhed. De oplevede at miste en del af sig selv, og at deres livskvalitet var blevet forringet. En af de interviewede udtrykte det sådan: ”Nu er jeg bare sådan en, der ikke kan.” Ifølge ham selv og med kendskab til hans livshistorie havde han altid været der, hvor det hele skete. Nu var hans tilværelse blevet fundamentalt forandret.
Stigmatisering
Flere af patienterne udtrykte en form for skyld, skam, (selv-)fordømmelse og fortrydelse. De sad alle tilbage med eftervirkningerne af et liv med mange års rygning. En 60-årig mand udtrykte det således:
”Det er næsten ikke til at bære nogle gange i virkeligheden. Nogle gange så kan jeg godt blive, ja, jeg vil ikke sige deprimeret over det, men jeg kan blive lidt sur på mig selv altså, fordi jeg har været sådan en idiot altså med alt det der røg, ik’.”
Oveni selve sygdommens fysiske, psykiske og sociale betydning sad patienterne tilbage med en eksistentiel lidelse i form af skyld, skam og selv-stigmatisering. Stigmatiseringen medførte hos flere af patienterne tab af social status og selvrespekt. Stigmatisering og social isolation fik en gensidigt forstærkende effekt, fordi patienterne som følge af at føle sig forkerte ikke blot blev isoleret, men også isolerede sig fra omverdenen både i private relationer og i kontakten til sundhedsvæsenet.
Angst for at dø
Kendetegnende for alle de medvirkende patienter var, at de befandt sig i grænselandet mellem liv og død, hver gang de nærmede sig et farefuldt niveau af dyspnø. En af patienterne fortalte, hvordan hun gennemlevede et angstanfald som følge af den udtalte dyspnø.
Jeg bliver bange, eller angst på en måde. Det udspringer af det, at jeg ikke kan få luft ... så skal jeg kæmpe, og så strammer jeg op i alle mine muskler, så de er i beredskab. Og så filtrer de sig sammen, og så får jeg ondt i hele kroppen og bliver helt træt. De seneste uger er det sket et par gange om dagen.”
Graden af dyspnø var et altoverskyggende fysisk symptom for alle patienterne, som forstærkede angsten for at dø. Patienterne følte sig dagligt truet på deres eksistens. Det viste sig dog, at de alle på trods af deres lidelse og en forsmag på dødens invasion alligevel formåede at oparbejde en evne til at kæmpe for livet.
Livsmod og håb
Patienterne befandt sig i en ambivalent situation, hvor de både ønskede at dø og dermed give op, og samtidig genfandt livsmodet og håbet.
”Jeg er da et glad menneske og sådan, selvom at man kan sige, ej nu gider jeg sgu snart ikke leve mere. Det ender med, at det går så meget tilbage for mig, så jeg snart lukker øjnene. Ja, det tænker jeg.”
Opgivelse og oplevelsen af ikke at orke den tilsyneladende håbløse og meningsløse livssituation overvældede dem ofte. Det betød, at døden blev det, som patienterne i perioder håbede på, alene fordi deres dyspnø først ville ophøre med døden. Det fremgik i flere tilfælde, at patienterne ikke havde delt disse tanker med nogen før.
For flere af patienterne var der trods sygdommens fremadskriden alligevel et håb at spore, et håb der knyttede sig til at kunne gøre bare lidt. For en af patienterne var det at tage sokker på hver morgen en daglig kamp, som han alligevel formåede at vende til noget positivt, da han oplevede, at det samtidig var det, som holdt ham i gang. For ham var det med til at indgyde livsmod, og han beviste over for sig selv, at han stadig magtede dele af livet. På samme måde som det for en kvindelig patient betød utrolig meget, at hun fortsat selv var i stand til at klæde sig på, pleje sit ansigt og børste tænder, omend det tog hende lang tid og de fleste af hendes kræfter.
Patienterne forsonede sig på sin vis med deres situation, de oparbejdede en vilje til at kæmpe på trods af sygdommens progression og indvirkning på deres liv.
Konklusion
Projekternes resultater viser, at der er et behov for pleje og omsorg, som imødekommer lindring af både fysiske, psykiske, sociale og eksistentielle/åndelige problemer, når patienter kommer til slutstadiet af KOL. Det tyder på, at man på en række områder kunne tænke anderledes i forsøget på at forbedre den basale palliative pleje og omsorg til patienter med KOL.
Patienterne selv giver udtryk for, at de oplever tab på tab pga. den invaliderende åndenød, og de giver udtryk for at have behov for kompetent hjælp, men at de føler sig overladt til sig selv. Selvstigmatiseringen pga. skam og skyld betyder for dem, der har røget tobak, at de er tilbageholdende med at bede om hjælp. Samtidig stigmatiserer samfundet ved at overse deres behov for basal palliation. Dette tilsammen gør, at patienterne føler sig afmægtige, fortabte og meget utrygge over for fremtiden, hvorom de ved, at de skal dø inden for en overskuelig tid.
Hjemmesygeplejen, der i forvejen yder en stor indsats, skal udrustes yderligere til at indgå i den palliative indsats på basalt niveau. Der er brug for sundhedsprofessionelle, som kan og vil identificere patienternes fysiske, psykiske, sociale, eksistentielle og åndelige behov, og som vil lytte til patienterne og tale deres sag. Som oftest har patienterne ikke selv de fornødne kræfter, den fornødne viden og tilstrækkeligt selvværd til at kæmpe kampen for den basale palliative pleje og omsorg.
Behovet for en struktureret og tværsektoriel basal palliativ indsats for de patienter, som befinder sig i slutstadiet af KOL, er omfattende. Der er brug for konkrete og handlingsanvisende retningslinjer for, hvordan man hjælper denne gruppe alvorligt syge og døende patienter, hvor især den invaliderende åndenød er årsag til angst, isolation, sociale tab, immobilitet og almen svækkelse. Det er problematisk, at patientgruppen primært opfattes som kronisk syge, og ikke som alvorligt syge og potentielt døende patienter.
Måske er det en af årsagerne til, at man ikke ser behovet for basal palliation. Dertil kommer, at der er et behov for en specialiseret, palliativ indsats, som endnu ikke eksisterer på KOL-området. Der ses et behov for en bredere faglig viden inden for den palliative indsats, som rækker ud over det onkologiske speciale. I fremtiden bør den ekspertise, som findes på lungemedicinske og kardiologiske afdelinger, også medtænkes, hvis patienter med KOL og deres palliative behov skal imødekommes.
Undervisning i palliation på basalt niveau på de relevante sundhedsprofessionelle grunduddannelser skal opprioriteres, ligesom der i langt højere grad end hidtil bør være mulighed for kompetenceudvikling på området i forbindelse med efter- og videreuddannelse.
I kommunerne er det nødvendigt med innovative tiltag og anvendelse af ressourcepersoner med særlige kompetencer inden for den palliative sygepleje til patienter med KOL. Alt tyder på, at der i fremtiden ligger en stor udviklings- og uddannelsesmæssig udfordring i at opgradere udøvelse af palliation på basalt niveau. Øget viden vil give et stærkere sygeplejefagligt funderet interventionsgrundlag og samtidig medvirke til øget anerkendelse af den enkelte patients liv og sygdomssituation, hvorved der gives stemme til en overset patientgruppe.
Der er brug for mere forskning for at øge hjemmesygeplejens interventionsgrundlag. Der har hidtil ikke været tradition for at forske i den palliative indsats til patienter med KOL. Den palliative indsats er kun i begrænset omfang lovmæssigt reguleret, hvilket også kan være en hindring for udvikling og forskning på området. Ved en øremærkning af forskningsmidler til området ville der muligvis kunne skabes større anseelse, hvorved patienter med KOL kan sidestilles med andre svært syge patienter.
Dertil kommer, at der er et stort incitament for at intervenere, når man medtænker de samfundsøkonomiske omkostninger, som KOL forårsager. Omkostningerne ved sygdommen lægger hvert år beslag på en stor del af sundhedsvæsenets ressourcer, og potentielt set vil de samfundsøkonomiske omkostninger kun blive større i fremtiden (8).
Litteratur
- Sejergaard H. Oplevelser og erfaringer i livet med svær KOL, UC Diakonissestiftelsen Sygeplejerskeuddannelsen, Frederiksberg, 2012.
- Jørgensen KB, Birkebæk M. En stemme til de stemmeløse, UC Diakonissestiftelsen Sygeplejerskeuddannelsen, Frederiksberg, 2013.
- Ilkjær I. Ånde-nød. En undersøgelse af eksistentielle og åndelige fænomeners betydning for alvorligt syge patienter med kronisk obstruktiv lungelidelse. København: Det Teologiske Fakultet, Københavns Universitet, 2012.
- von Plessen C, Nielsen TL, Steffensen IE, Larsen SA, Taudorf E. Palliativ behandling af patienter med terminal kronisk obstruktiv lungesygdom, Ugeskrift for Læger, 2011; (173)42: 2641-2644.
- WHO. Chronic Obstructive Pulmonary Disease (COPD). November, 2011. Lokaliseret 17.04.13 på http://www.who.int/mediacentre/factsheets/fs315/en/index.html
- Danmarks Lungeforening. Hvor hyppig er KOL? 2012. Opdateret 18.07.12. Lokaliseret 05.12.12 på http://www.lunge.dk/hvor-hyppig-er-kol.
- WHO. The Global Burden of diseases: 2004. World Health Organization, Geneva. Lokaliseret 24.10.12.
- Sundhedsstyrelsen. Dødsårsagsregisteret 2010 – tal og analyse. København: Sundhedsstyrelsen, 2011.
- Global Initiative for Chronic Obstructive Lung Disease (GICOLD). Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease 2010 (updated 2010). Lokaliseret 20.09.12.
- Løkke A, Lange P. Forekomst af KOL. I: L Moll L, Lange P, Dahl BH (red.), KOL – sygdom, behandling og organisation, København: Munksgaard Danmark, 2010.
- Sundhedsstyrelsen. KOL – kronisk obstruktiv lungesygdom. Anbefalinger for tidlig opsporing, opfølgning, behandling og rehabilitering. København: Sundhedsstyrelsen, 2007.
- Indenrigs- og Sundhedsministeriet. Vejledning om hjemmesygepleje, VEJ nr. 102 af 11/12/2006.
- Palliativ indsats til KOL-patienter. København: Danmarks Lungeforening og PAVI, 2013.
- Sundhedsstyrelsen. Anbefalinger for den palliative indsats. København: Sundhedsstyrelsen, 2011.
- Svennevig B 2012. Vi kan mildne de døendes angst, Sygeplejersken, 2012; (12)112: 40-43.
- Svennevig B 2012. Vi skal turde spørge til patientens ønske om at dø, Sygeplejersken, 2012; (12)112: 44-46.
- Barnett M. Providing palliative care in end-stage COPD within primary care. Journal of Community Nursing, 2006; (20)3: 30-34.
- Murray S et al. Illness trajectories and palliative care. BMJ. 2005 April 30; 330(7498): 1007–1011.
- Dahl B.H. Patientuddannelse, egenomsorg, mestring og behandlingsplaner. I: Moll L, Lange P, Dahl BH (red.). KOL – sygdom, behandling og organisation. København: Gyldendals Bogklub, 2011.
- Lange P, Moll L. Komorbiditet ved KOL: Moll L, Lange P, Dahl BH (red.). KOL – sygdom, behandling og organisation. København: Gyldendals Bogklub, 2011.
- Nørredam M, Album D. Forskelle og ligheder i sygdom og sundhed – hvilken rolle spiller prestige? I: Vallgårda S, Koch L. (red.). Forskel og lighed i sundhed og sygdom. København: Munksgaard, 2006.
- Kvale S, Brinkmann S. Interview – introduktion til et håndværk. København: Hans Reitzels Forlag, 2009.
- Petersen KA, Glasdam S, Lorentzen V. Livshistorieforskning og kvalitative interview. Viborg: CVU Midt-Vest, 2007.
- Moll L, Lange P, Dahl B.H. KOL – sygdom, behandling og organisation. København: Gyldendals Bogklub, 2011.
Sejergaard H, Jørgensen KB, Birkebæk M, Ilkjær I. Dying patients with COPD are overlooked in palliative care. Sygeplejersken 2013;(12):66-70.
Background: Patients with severe COPD experience tremendous physical, mental and social losses because of their illness. Patients with severe COPD who live at home do not find they receive sufficient care from their district nurse in relation to their basic palliative needs
Objective: To draw attention to an overlooked patient group’s need for basic palliation and to contribute to the fulfilment of this need..
Method: The article is based on a qualitative method that is empirically driven and takes a patientological perspective.
Results: The patients experience physical, mental, social and existential losses because of COPD. We often see loneliness, loss of identity and deterioration in quality of life. Many express guilt, shame, self-condemnation and (self-)stigmatisation. Despite suffering and a fear of dying, they were often able to regain their spirits and a capacity to continue to fight for their life.
Conclusion: There is a lack of greater focus on research and development of a structured, interdisciplinary and intersectoral palliative effort in the area of COPD is to be achieved. Better knowledge among district nurses can aid in identification of palliative needs and adequate intervention in the basic palliative effort.
Key words: COPD, Chronic illness, quality of life, palliation, patient.
