Sygeplejersken
Behovssamtalen sikrer kontinuitet og tryghed
Uhelbredeligt syge og døende patienter får på en medicinsk afdeling tilbud om en samtale om deres behov i den sidste del af livet. Behovene kortlægges, der iværksættes handlinger, og patientens ønsker til den sidste levetid bliver formuleret. Som opfølgning inviteres patientens pårørende til at besvare et spørgeskema om den sidste tid.
Sygeplejersken 2015 nr. 14, s. 70
Af:
Jannie Christina Frølund, cand.cur., klinisk sygeplejespecialist,
Anette Ravnsgaard Stoklund, specialesansvarlig sygeplejerske i palliation,
Lona Bjerre Andersen, cand.psych.

Tendensen på landsplan viser, at behandlingsforløbet for patienter med inkurabel sygdom bliver længere og mere kompliceret end tidligere. Gruppen af palliative patienter er således stigende, og der skal derfor fokus på den palliative indsats (1).
Ved alvorlige sygdomstilstande, hvor helbredelse ikke er mulig, får patienterne tilbudt en åben indlæggelse. Det betyder, at patienten kan få tryghed og rettidig hjælp med direkte indlæggelse på en stamafdeling uden om egen læge og sygehusets akutmodtagelse (2). Retrospektiv gennemgang af journaler viser, at antallet af patienter, som har en åben indlæggelse på Medicinsk Sengeafsnit, Vejle Sygehus, er steget med 279 pct. gennem de sidste par år.
En spørgeskemaundersøgelse foretaget blandt danske patienter, som lever med fremskreden kræft, viser, at mange har nedsat fysisk funktionsevne samt fysiske og psykiske problemer (3). Symptomer som træthed, smerter, nedsat appetit, obstipation, åndenød og kvalme er således typiske for denne patientgruppe (4). Undersøgelsen peger desuden på en række udækkede behov, som patienterne angav ikke at have modtaget hjælp til, selv om de ønskede det (3). Andre undersøgelser viser tilsvarende forekomster af udækkede behov hos patienter med kræft (5,6). Samtidig viser en tidligere undersøgelse fra 2004, at 75 pct. ønsker at dø i eget hjem, mens kun 22 pct. reelt dør hjemme (7).
Afsættet for projektet er således at give uhelbredeligt syge og døende et afsluttende forløb på livet, hvor den lindrende pleje og behandling er kvalificeret og tilrettelagt med udgangspunkt i patientens og familiens ønsker og behov. Derfor tilbydes en indledende systematisk behovssamtale med henblik på, at patienterne får dækket deres behov.
Formål med projektet
Formålet med projektet er at undersøge, hvorvidt en indledende systematisk behovssamtale kan være med til at
• afdække og afhjælpe eventuelle behov og symptomer, så patienten kan undgå unødig indlæggelse og dø i eget hjem, hvis dette er et ønske
• sikre en bedre og mere koordineret og tryg overgang fra den behandlende afdeling til stamafdeling ved at inddrage praktiserende læge, primærsektor og det palliative team.
Metode
Patienter, som tildeles Medicinsk Sengeafsnit, Vejle Sygehus, som stamafdeling, kommer til en indledende systematisk behovssamtale med specialeansvarlig sygeplejerske i palliation inden for 14 dage, se figur 1. Tidsrammen på 14 dage er sat for at sikre, at tildeling af stamafdeling er effektueret.
Ved behovssamtalen afdækkes patientens viden om sygdom og forløb, og samtidig kortlægges eventuelle behov og symptomer med henblik på at bedre forløbet for patienten. Behovssamtalen, se boks 1, tager udgangspunkt i en overordnet samtaleguide samt et valideret spørgeskema, EORTC QLQ-C15-PAL (8), der afdækker patientens palliative behov.
Deltagere
Inklusionskriterier:
• Patienter, som er terminalregistreret
• Patienter, der har fået tildelt Medicinsk Afdeling, Vejle Sygehus, som stamafdeling
• Patienter, der har været til en behovssamtale
• Patienter, der forstår og taler dansk.
Eksklusionskriterier:
• Patienter, som er demente eller på anden måde cerebralt påvirkede.
Evalueringsmetode
Betydningen af behovssamtalerne er evalueret gennem en spørgeskemaundersøgelse med de pårørende om patientoplevelser.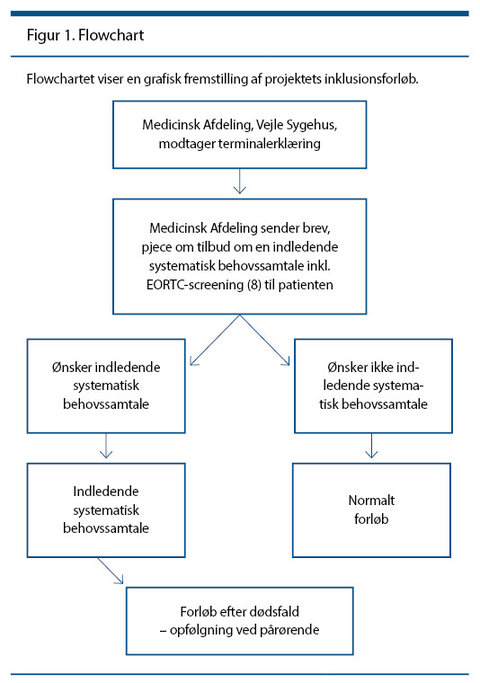
En mulig begrænsning ved studier af palliative tiltag er, at der er tale om patienter, som er uafvendeligt døende og derfor ofte er for afkræftede og syge til selv at medvirke i undersøgelser. Alternativt kan efterladte pårørende benyttes som informanter for patienten (5). Studier viser, at nære pårørende kan bruges til at beskrive og informere om faktuelle forhold og oplevelser, herunder patientens fysiske tilstand og plejen heraf, mens de har sværere ved at beskrive og informere om patientens psykologiske og emotionelle tilstand (9,10).
Spørgeskemaundersøgelsen med pårørende sker ca. tre måneder efter, patienten er afgået ved døden. Spørgeskemaet, der er udarbejdet på baggrund af foreliggende litteratur, er primært inspireret af en tidligere spørgeskemaundersøgelse foretaget blandt pårørende til uafvendeligt døende patienter (5). Spørgeskemaet, se boks 2, er pilottestet hos tre patienter inden udsendelse.
Spørgeskemaet er sendt ud til de pårørende med brev. Såfremt de pårørende ikke svarer, er der sendt et rykkerbrev ud ca. en måned efter første brev. Herefter blev de pårørende ikke kontaktet yderligere.
Etiske overvejelser
Man kan diskutere, om det er etisk forsvarligt at sende et spørgeskema ud til pårørende tre måneder efter, at deres nærmeste er død. Af indlysende grunde er det ikke muligt at få en førstehånds tilbagemelding fra den afdøde patient, hvilket selvfølgelig også har givet anledning til nogle etiske overvejelser om det at udarbejde en undersøgelse med denne patientgruppe.
Omvendt er det vigtigt, at der bliver taget vare på denne patientgruppe og deres pårørende i hele forløbet og dermed også i den sidste periode af livet. Målet er, at det skal gavne kommende livstruende syge patienter, som får en åben indlæggelse på
Medicinsk Afdeling, og set i det perspektiv finder vi det acceptabelt og etisk forsvarligt at udføre undersøgelsen med denne patientgruppe.
Formålet er at
• afdække patientens viden om sygdom og forløb
• kortlægge eventuelle behov og symptomer ud fra spørgeskema, EORTC QLQ-C15-PAK (8)
• eventuelt inddrage praktiserende læge, primærsektor og det palliative team, såfremt der er behov for det
• orientere om mulighed for plejeorlov til pårørende
• orientere om udbetaling af penge fra pensionsselskab og forsikring ved kritisk sygdom
• drøfte ønsker for den sidste tid
• vise rundt og informere om afsnittet, herunder mulighed for enestue ved behov, flersengsstuer, besøgstider og medindlæggelse af pårørende.
Alle patienter og pårørende er indledningsvist informeret både mundtligt og skriftligt om projektet, samtidig med at de er underrettet om, at det er frivilligt at deltage. Det er understreget, at patienter og pårørende når som helst kan trække deres tilsagn om deltagelse tilbage, og at det på ingen måde vil få indflydelse på den fremtidige pleje og behandling.
Data er behandlet i fuld fortrolighed og opbevaret forsvarligt i overensstemmelse med persondataloven. Projektet er godkendt af Datatilsynet via Region Syddanmark.
Resultater
I perioden fra september 2012 til september 2013 blev 66 patienter og pårørende inviteret til en behovssamtale. Heraf blev 30 behovssamtaler afholdt, mens de resterende 36 ikke blev afholdt af forskellige årsager. 12 patienter var indlagt, tre var døde, en var døende, seks udeblev, enten fordi de var flyttet eller af anden ukendt årsag, og 14 aflyste, fordi de vurderede, at de ikke havde behov for eller kræfter til det. Patienterne,
10 kvinder og 20 mænd, var alle diagnosticeret med lungekræft og var i gennemsnit 69,3 år rangerende fra 55-90 år.
Spørgeskemaet omhandlede følgende emner:
• Overvejelser om modtagelse af tilbuddet om den indledende systematiske behovssamtale.
• Oplevelse af de praktiske forhold ved den indledende systematiske behovssamtale.
• Oplevelsen af den indledende systematiske behovssamtale.
• Betydningen af den indledende systematiske behovssamtale.
Der er udsendt i alt 30 spørgeskemaer til de pårørende, hvoraf 20 er kommet retur, hvilket svarer til en svarprocent på ca. 66. Halvdelen af de indkomne spørgeskemaer er besvaret af samlever eller ægtefælle, mens de resterende er besvaret af enten patientens søn eller datter. De pårørende var i gennemsnit 57,8 år rangerende fra 27-81 år.
Overvejelser om behovssamtalen
Størstedelen var ikke i tvivl om, hvorvidt de ønskede at tage imod tilbuddet om behovssamtalen. Den primære årsag til at sige ja var deres store behov for tryghed og information. De pårørende skriver, at de følte sig lettede og glade over at modtage indkaldelsen til behovssamtalen. En respondent skriver, at familien følte sig alene med noget, de ikke kunne overskue, og derfor ingen overvejelser havde om at tage imod tilbuddet. Flere skriver, at de ønskede afklaring og information om det praktiske ved forløbet samt en forklaring på, hvad en åben indlæggelse indebar, og hvordan det fungerede.
Organisering af behovssamtalen
De pårørende fandt, at tidspunktet for behovssamtalen var veltilrettelagt og kom et sted i forløbet, hvor der netop var behov for hjælp og støtte. Et overvejende flertal, 18 ud af 20, vurderede, at de 45 minutter, der var sat af til samtalen, var tilstrækkeligt, og at de fik den information, de havde brug for.
Størstedelen skriver, at det var fyldestgørende med den ene behovssamtale, da de altid kunne ringe ved yderligere behov. Nogle skriver imidlertid, at hvis forløbet havde været længere, kunne der muligvis have været behov for en samtale mere, da der nogle gange kan dukke nye symptomer og ting op undervejs. Andre skriver, at deres forløb var så kort, at de måske ikke nåede at få det fulde udbytte af behovssamtalen.
Behovssamtalen var en hjælp
Ca. to tredjedele vurderede, at behovssamtalen var en stor eller meget stor hjælp, mens knap en tredjedel vurderede, at samtalen var en lille, meget lille eller ingen hjælp.
De pårørende skriver bl.a., at behovssamtalen gav dem en følelse af tryghed. Flere skriver, at de fik svar på mange uafklarede ting, hvilket gav dem lidt ro. En af dem, som ikke mente, at behovssamtalen havde været en hjælp, begrundede det med en dårlig oplevelse under en efterfølgende indlæggelse. Det var således ikke selve behovssamtalen, vedkommende havde været utilfreds med.
17 skriver, at patienten havde symptomer i tiden omkring behovssamtalen. Af disse blev symptomerne klarlagt under behovssamtalen i 10 tilfælde, mens de resterende var klarlagt inden. Der blev i alle tilfælde iværksat tiltag i forbindelse med behovssamtalen i form af kontakt til praktiserende læge, primærsektor og palliativt team. Over halvdelen skriver, at behovssamtalen gjorde overgangen mellem behandlende afdeling og stamafdeling mere tryg og koordineret, to skriver både-og, mens en skriver, at den ikke gjorde overgangen mere tryg og koordineret.
Flere fremhæver trygheden i at have en åben indlæggelse og vide, hvad det indebærer. Andre fremhæver det, at der var nogle, der tog et samlet ansvar, som meget positivt og tryghedsskabende.
Den sidste tid
17 patienter ønskede at tilbringe den sidste tid hjemme eller på hospice. For 15 af disse patienter blev ønsket opfyldt. Dem, der ikke fik deres ønske opfyldt, begrundede det med manglende plads på hospice, eller at fagpersoner overvurderede restlevetidens længde, dermed blev patienten henvist for sent til hospice. For dem, som fik deres ønske for den sidste tid opfyldt, skriver de pårørende, at hjemmeplejen og palliativt team var en god hjælp. De var med til at gøre det muligt for patienten at dø i eget hjem. Flere skriver også, at de selv som pårørende passede patienten en stor del af tiden.
Diskussion
Kun 30 ud af 66 mulige patienter deltog i behovssamtalen. Det giver anledning til at reflektere over, hvordan man kan nå alle, eller om man skal acceptere, at der er et betydeligt frafald i denne patientgruppe, som af indlysende årsager er sårbar, og hvis forløb er uforudsigeligt. Hvis patienterne var terminalerklæret tidligere fra behandlende afdeling, ville der måske være flere, som havde nået at komme til samtalen.
Omvendt ville man måske risikere, at nogle patienter blev terminalerklæret for tidligt med frustration og manglende tillid til systemet som en følge. Det er derfor vigtigt at overveje, om der eventuelt er andre måder at organisere tilbuddet om en behovssamtale på. Det kan f.eks. være, at sygeplejersken kører ud til patienterne, eller at behovssamtalen bliver passet ind med andet besøg på sygehuset, så patienterne og deres pårørende ikke skal bruge energi og kræfter på endnu et besøg på sygehuset.
Behovssamtalen vurderes blandt de pårørende til at være et meget godt og brugbart tilbud. Således vurderer to tredjedele, at behovssamtalen har været en hjælp for deres afdøde og for dem selv som pårørende. Kun én forholder sig kritisk til behovssamtalen. De, som mente, samtalen var en hjælp, fremhæver, at den gav ro og tryghed, mens de, som mente, samtalen var en lille hjælp, begrundede det med dårlige oplevelser i forbindelse med indlæggelse. Der er også eksempler på forløb, som var så korte, at de pårørende vurderede, at de ikke fik det fulde udbytte af samtalen.
Et overvejende flertal af patienterne havde symptomer på samtaletidspunktet. Størstedelen af symptomerne blev klarlagt under samtalen, og der blev iværksat tiltag i form af kontakt til praktiserende læge, primærsektor og det palliative team.
Undersøgelsen viser, at der er et behov, og at begyndende symptomer, der krævede handling, muligvis blev taget i opløbet, før de blev invaliderende for patienten. I forhold til andre undersøgelser, der påpeger, at patienterne har en række udækkede behov (3,5,6), tyder det således på, at patienterne gennem behovssamtalen får klarlagt deres behov og samtidig får hjælp.
Under behovssamtalen var der også fokus på, hvor patienterne ønskede at opholde sig i den sidste tid. Resultaterne viser, at 15 af patienterne (75 pct.) fik deres ønske opfyldt. I forhold til tidligere undersøgelser (7), der viser, at kun 22 pct. fik deres ønsker for den sidste tid opfyldt, kan det således tyde på, at behovssamtalen har en positiv indflydelse. Det kan skyldes, at det er en fast del af behovssamtalen.
Ofte er det måske et område, som mange er blufærdige omkring og derfor af forskellige årsager ikke får spurgt ind til i tide. At det ikke var alle patienter, som fik deres ønske opfyldt, kan der være flere årsager til. Det kan bl.a. skyldes symptomer, der var så udtalte, at de krævede indlæggelse, manglende plads på hospice, eller at de hjemlige forhold alligevel ikke var trygge for patienten at være i.
Konklusion
Hensigten med dette projekt har været at finde frem til, hvilken betydning en indledende systematisk behovssamtale har for uhelbredeligt syge og døende patienter.
Overordnet kan det konkluderes, at en behovssamtale er et godt tilbud, der kan være med til at tilgodese patienternes behov. Samtidig er behovssamtalen med til at sikre kontinuitet og tryghed i forløbene og overgangene fra behandlende afdeling til stamafdeling.
Desværre har der været en stor del af patienterne, som ikke kunne deltage i behovssamtalen, hvilket skyldtes, at de var meget dårlige eller døde, inden de nåede at komme til samtalen. Derfor kunne det være interessant at undersøge, om et lignende tilbud kan etableres i patienternes eget hjem, så de kan undgå at komme ind på sygehuset.
Det er besluttet at fortsætte med at tilbyde behovssamtalen, da det er et tiltag, der gavner patienter og pårørende, og som er med til at sikre kontinuitet og tryghed i forløbene.
En uddybende rapport kan rekvireres hos førsteforfatteren.
Projektet er økonomisk finansieret af TrygFonden og Medicinsk Afdeling, Vejle Sygehus – En del af Sygehus Lillebælt.
Litteratur
1. Sundhedsstyrelsen. Anbefalinger for den palliative indsats. Sundhedsstyrelsen; 2011.
2. Sundhedsstyrelsen. Forløbsprogram for rehabilitering og palliation i forbindelse med kræft – del af samlet forløbsprogram for kræft. Sundhedsstyrelsen; 2012.
3. Johnsen AT. Palliative needs in Danish patients with advanced cancer. Ph.d.-afhandling, København, Københavns Universitet; 2008.
4. Kaasa S. Palliativ behandling og pleje. København: Ad Notam Gyldendal; 1998.
5. Poulsen PB et al. Hospice uden mure – medicinsk teknologivurdering af et palliativt netværk i samspil mellem sektorer. Sundhedsstyrelsen; 2005:5(5).
6. Johnsen AT, Petersen MA, Pedersen L, Groenvold M. Symptoms and problems in a nationally representative sample of advanced cancer patients. Pall Med 2009;23(6):491-501.Der er udsendt i alt 30 spørgeskemaer til de pårørende, hvoraf 20 er kommet retur, hvilket svarer til en svarprocent på ca. 66. Halvdelen af de indkomne spørgeskemaer er besvaret af samlever eller ægtefælle, mens de resterende er besvaret af enten patientens søn eller datter. De pårørende var i gennemsnit 57,8 år rangerende fra 27-81 år.~
7. Dalgaard KM. Når familien træder til – pleje af døende i hjemmet. København: Hans Reitzels Forlag; 2004.
8. Groenvold M et al. for the EORTC Quality of Life Group. The development of the EORTC QLQ-C15-PAL: a shortened questionnaire for cancer patients in palliative care. European Journal of Cancer 2006; 42(1):55-64.
9. Andersen JS, Jessen JR, Lund JO, Hansen PH, Toft T. Pårørendes opfattelse af døden på hospital. Ugeskrift for Læger 2001;163(46):6407-11.
10. Lynn J, Teno JM, Phillips RS et al. Perceptions by family members of the dying experience of older and seriously ill patients. SUPPORT Investigators. Study to Understand Prognoses and Preferences for Outcomes and Risks of Treatments. Ann Internal Med 1997;126:97-106.
Frølund JC, Stoklund AR, Oehlenschlaeger L. Needs-assessment interviews for continuity and peace of mind. Sygeplejersken 2015;(14):70-4.
The trend nationwide in Denmark indicates that the care pathway for patients with incurable disease is becoming more protracted and more complicated than in the past. In recent years, the population of patients on open-ended stays in the Medical Ward, Vejle Hospital has increased by 279 per cent.
In response to this situation, the Medical Ward introduced initial systematic needs-assessment interviews with the aim of giving incurably ill and dying patients end-of-life care in which palliation is individualised based on the patient’s and family’s personal needs and preferences. The introduction of the interview practice was evaluated by means of a questionnaire-based survey of relatives approximately three months after the patient’s death. The survey included 30 patients, and 20 of their relatives responded to the questionnaire. The results demonstrate that an initial, systematic, needs-assessment inteew is a helpful care measure conducive to fulfilment of patients’ needs. Equally, the results show that the interview helps to ensure continuity and peace of mind in transitioning from the treating to the referring department
Keywords: Palliation, needs-assessment interview, questionnaire-based survey, incurably ill, dying.
