Sygeplejersken
Brug af stikkeskemaer sikrer korrekt injektion af insulin
Når patienten med diabetes skal oplæres i injektionsteknik, er det en god idé at anvende et stikkeskema for at sikre systematisk rotation mellem indstikssteder og dermed forebygge lipohypertrofi (insulinpuder). Anbefalingen er baseret på litteratur, egen empiri og kliniske vejledninger.
Sygeplejersken 2015 nr. 14, s. 64
Af:
Lisa Holm Rasmussen, sygeplejerske,
Anne Holm Nyland, udviklingssygeplejerske,
Mette Juel Rothmann, sygeplejeforsker, cand.scient.san., ph.d.



De kliniske retningslinjer for injektion af insulin til voksne med diabetes anbefaler, at den voksne diabetiker oplæres i at rotere systematisk mellem indstikssteder (1). Ydermere beskriver instrukser på afdelingsniveau, bl.a. for Endokrinologisk afdeling M, at patienterne skal tilbydes et stikkeskema, der anvendes som led i oplæring af insulininjektion (2).
Vejledning i brug af stikkeskema:
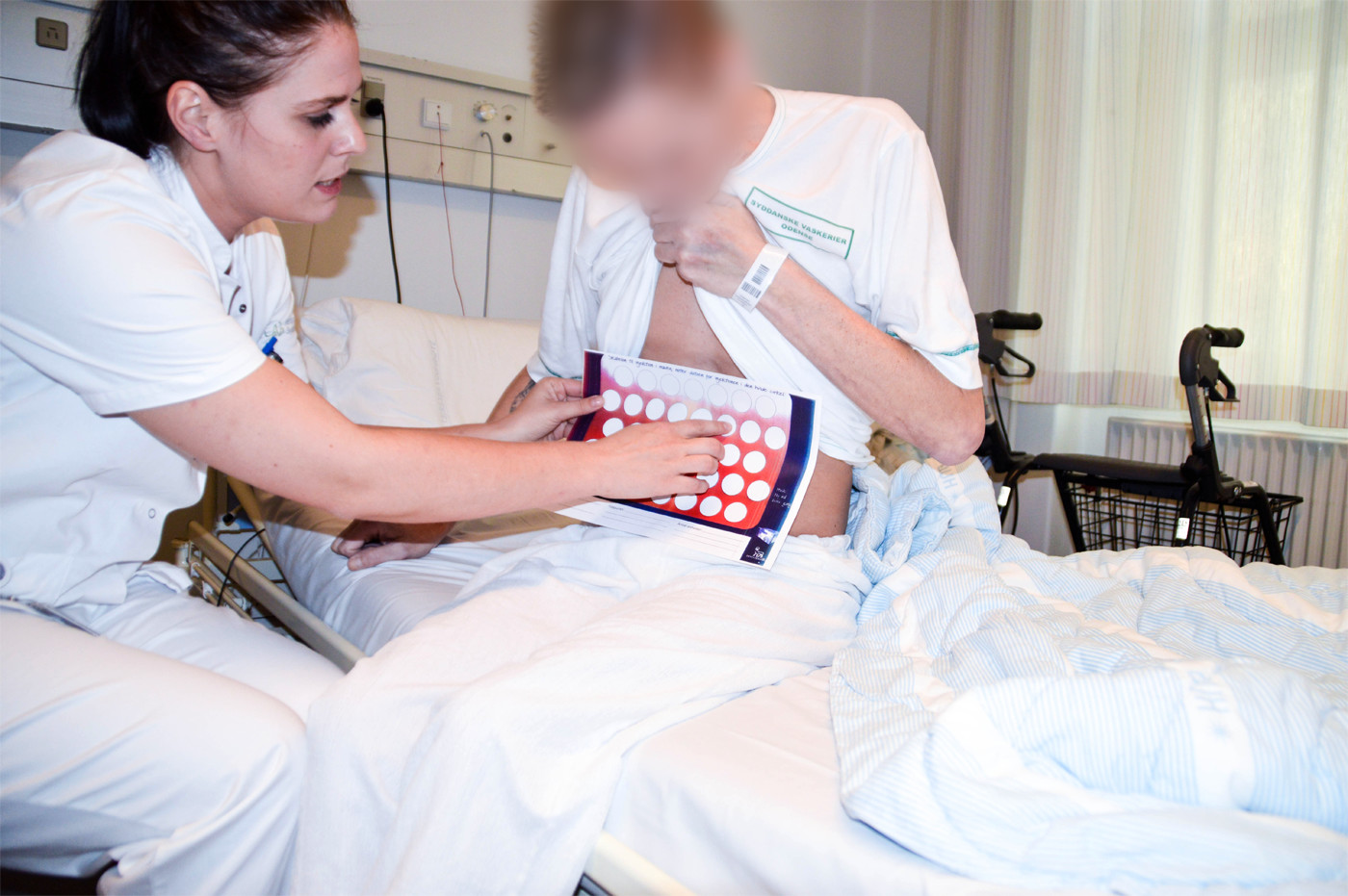

Under indlæggelse er det ofte sygeplejersken, der giver patienten insulin. Mange patienter er ikke i stand til at varetage insulininjektion under indlæggelse, enten pga. sygdom, alder eller fordi de ikke er vant til at få insulin. I løbet af en dag giver flere forskellige sygeplejersker den enkelte patient insulin. Når patienten med diabetes igen kan varetage insulininjektion eller skal oplæres i selv at tage insulin, vejleder sygeplejersken patienten i at være opmærksom på at rotere mellem indstikssteder.
Men hvad vil det sige at rotere mellem indstikssteder? Hvordan kan sygeplejersken synliggøre over for patienten, at rotation er vigtigt, hvis hun ikke selv anvender et stikkeskema og dermed kan se, hvor der er injiceret sidste gang? Øger manglende brug af stikkeskema patientens risiko for lipohypertrofi, netop fordi patienten ikke oplever, at sygeplejersken har fokus på at rotere mellem indstikssteder? Måske glemmer sygeplejersken at fortælle, hvad rotation indebærer?
Ovenstående spørgsmål blev afsæt til en struktureret litteratursøgning om brug af stikkeskemaer ved insulininjektion. Litteraturen er søgt i databaserne Pubmed og Cinahl.
Ophobning af fedtvæv under huden
Lipohypertrofi, i daglig tale ofte kaldt insulinpuder eller insulininfiltrater, defineres som ophobninger af fedtvæv under huden. Lipohypertrofi opstår bl.a. som følge af, at insulin injiceres det samme sted for mange gange. Andre årsager til udvikling af lipohypertrofi kan være manglende nåleskift samt ved indgift af store doser af insulin. Ved palpering af huden kan man mærke en hård bule eller knude. Nogle gange kan infiltratet ses med det blotte øje (3). Når der injiceres i et område med lipohypertrofi, kan optagelsen af insulin blive forsinket eller uregelmæssig. Det øger risikoen for både hyper- og hypoglykæmi og medfører svingninger i blodglukose (4).
Dysregulation har store konsekvenser
De evidensbaserede kliniske retningslinjer for insulininjektion til voksne med diabetes samt udenlandske studier peger på, at dysregulation kan have store konsekvenser for patienten (1,5,6). En dårlig regulation medfører ofte usikkerhed hos patienterne, fordi de aldrig præcist ved, hvor deres blodglukose ligger (7). Derudover har mange patienter med diabetes angst for hypoglykæmi.
Hypoglykæmi optræder hyppigere, hvis man har lokaliseret et område med lipohypertrofi og på baggrund af dette begynder at injicere insulin et andet sted. Insulin optages hurtigere i et område uden lipohypertrofi, og som følge heraf bliver insulinbehovet mindre.
Tal fra Diabetesforeningen viser, at flere end hver anden patient med diabetes bevidst lader blodglukoseniveauet være højere end anbefalet af frygt for utilsigtet hypoglykæmi (8). Et højere blodglukoseniveau gennem længere tid øger risikoen for senkomplikationer såsom øjenforandringer, nedsat nyrefunktion og hjerte-kar-problemer f.eks. i form af blodpropper og arteriosklerose. Høje blodglukoseværdier kan altså på lang sigt have alvorlige konsekvenser for patienten med diabetes (7).
At lipohypertrofi er et stort problem, ses ved, at over halvdelen af alle insulinbehandlede diabetikere har lipohypertrofi (9). Et irsk studie fra 2013 viste, at kun 23 pct. af patienterne med lipohypertrofi roterede mellem injektionssteder, hvorimod 85 pct. af de patienter, der roterede mellem injektionssteder, ikke havde lipohypertrofi. Rotation mellem injektionssteder er af lige så stor betydning som nålelængde og nåleskift og bør derfor indgå som en væsentlig del af injektionsteknik ved insulingivning (10).
I et finsk studie fandt man, at 65 pct. af de patienter, der deltog i undersøgelsen, havde komplikationer med injektionsstedet. Heraf brugte 23 pct. et område på størrelse med et frimærke at injicere i. Yderligere viste det sig, at 15 pct. af patienterne aldrig fik kontrolleret deres injektionssted af fagfolk (6).
Tilsvarende fund er beskrevet i et stort studie med over 4.000 deltagende insulinbehandlede diabetespatienter, som viste, at kun 36 pct. af de medvirkende fik tjekket indstikssteder til kontrollerne, og at 28 pct. ikke erindrede, at de nogensinde havde fået det gjort. Forfatterne konkluderer, at det ikke er tilstrækkeligt blot at fortælle patienterne, at de skal variere indstikssted. Der bør anvendes et organiseret skema, så patienterne kan få en personlig strategi ift. at rotere mellem indstikssteder (5).
Et studie fra Steno Diabetescenter har netop vist, at undervisning har stor betydning for udvikling af lipohypertrofi. Blandt patienter, der havde modtaget intensiv undervisning, udviklede kun 20 pct. lipohypertrofi over en fireårig periode. Til sammenligning lå tallet på 55 pct. i den gruppe, som havde modtaget standardundervisning. Den intensive undervisning bestod i opfølgning hver 8. uge, hvor der blev undervist i injektionsteknik og tjekket for lipohypertrofi (3).
Udviklingsprojekt om brug af stikkeskema
Ovenstående problematik pointerer, at det er væsentligt at sætte fokus på sygeplejen i forbindelse med injektionsteknik og insulingivning. På Endokrinologisk afdeling i Odense har vi gennemført et udviklingsprojekt om brug af stikkeskema. Formålet med projektet var
• at undersøge sygeplejerskernes viden om samt brug af stikkeskemaer, herunder viden om lipohypertrofi
• at sætte fokus på vigtigheden af at anvende stikkeskema som pædagogisk redskab for at sikre rotation mellem indstikssteder
• at leve op til afdelingens retningslinje for oplæring i insulininjektion.
To undersøgelsesspørgsmål skulle belyse problemet med manglende brug af stikkeskemaer:
1. Hvilken viden har sygeplejersker om lipohypertrofi?
2. I hvor høj grad anvendes stikkeskema i klinisk praksis?
Dataindsamling foregik via et spørgeskema. I alt fik 30 sygeplejersker tilsendt spørgeskemaet pr. mail. Spørgeskemaet blev også uddelt på afdelingen med henblik på at sikre optimal besvarelsesprocent. Spørgeskemaets anonymitet blev sikret ved, at alle besvarelser blev samlet i en fælles mappe uden navn. Besvarelser pr. mail blev printet og derefter slettet. Inden spørgeskemaet blev udsendt, blev det vurderet af afdelingens kliniske sygeplejespecialister og kliniske sygeplejeforsker.
Spørgeskemaet bestod af spørgsmål om sygeplejerskernes viden om lipohypertrofi, herunder årsager til og forebyggelse af lipohypertrofi. Desuden var der spørgsmål, som afdækkede, hvor ofte sygeplejersken anvender stikkeskema, samt årsager til manglende anvendelse. Der var både multiple choice-spørgsmål samt spørgsmål med uddybende svar, f.eks. hvordan man som sygeplejerske kan være med til at forebygge lipohyper-trofi.
Resultater af udviklingsprojektet
19 sygeplejersker svarede på spørgeskemaet. Den lidt lave respons kan skyldes, at det er svært at nå ud til alle i en travl hverdag, hvor prioriteringen af arbejdsopgaver har stor betydning. Af svarene kan udledes, at der er et behov for yderligere fokus på området.
16 sygeplejersker svarede korrekt på, hvad lipohypertrofi er. Alle nævner manglende rotation som en mulig årsag til lipohyper-trofi, lidt over halvdelen, at det kan skyldes for store doser insulin, og kun en tredjedel nævner mange års insulinbehandling som en mulig årsag. Alle foreslår brug af stikkeskema som en mulighed ift. at forebygge lipohypertrofi. Om stikkeskemaet nævnes, fordi vi i forvejen har haft øget fokus på brug af skemaet, er uvist, da der ikke er lavet en før-måling inden projektets start.
To tredjedele angiver, at de kun bruger stikkeskemaet halvdelen eller derunder af de gange, de giver insulin. Årsagerne til ikke at anvende skemaet begrundes generelt med travlhed og forglemmelse. Derudover nævnes: manglende stikkeskema hos patienten, skemaerne forsvinder blandt de andre skemaer, det er demotiverende, hvis skemaet ikke er udfyldt af andre, og at de fleste patienter ikke er interesserede i det. I modsætning hertil synes alle respondenter, at det er relevant at bruge skemaet.
Respondenterne er kommet med flere gode kommentarer til spørgsmålene, både ift. hvordan sygeplejersker kan være med til at forebygge lipohypertrofi ved f.eks. at oplære i korrekt injektionsteknik, og hvad vi fremadrettet kan gøre for at få implementeret stikkeskemaet. Bl.a. efterlyses undervisning i emnet.
Brug af stikkeskema nytter
I den periode, vi har haft øget fokus på brugen af stikkeskemaer, har der været flere succesoplevelser med at bruge skemaet. Bl.a. kan nævnes en patient med nyopdaget diabetes, Bent, som skulle oplæres i insulininjektion. Som nydiagnosticeret patient med diabetes får Bent mange nye informationer, som han skal være opmærksom på. Samtidig skal han forholde sig til at have fået en kronisk sygdom. Efter indlæggelsen bliver Bent fulgt i vores ambulatorium. Her medbringer han stikkeskemaet og fortæller, at han bruger det.
Eksemplet tydeliggør, at brug af stikkeskema nytter. Patienterne forstår og kan huske, at de skal rotere mellem indstiksstederne, og får vha. stikkeskemaet en konkret metode til at håndtere netop denne del af injektionsteknikken.
Diskussion
Ud fra de resultater, forskningen bidrager med (3,5,6,9,10) samt egne data fra spørgeskemaet, ser det ud til, at sygeplejersker ikke har nok fokus på rotation mellem indstikssteder, når de injicerer insulin. Der mangler viden om, hvilke risici manglende rotation mellem indstikssteder kan have for patienten med diabetes i forhold til livskvalitet og udvikling af lipohypertrofi. Det er problematisk, da det kan være medvirkende til, at patienterne ikke bliver bevidste om netop denne del af injektionsteknikken.
Når over halvdelen af patienter med diabetes har lipohypertrofi, og forekomsten kan reduceres markant ved undervisning (3), er det tydeligt, at der er behov for en indsats. Ydermere påpeges det i litteraturen, at det ikke er tilstrækkeligt blot mundtligt at informere patienterne om, at de skal rotere mellem indstikssteder.
Det kunne se ud, som om det kan have en positiv effekt at anvende et organiseret skema for at sikre korrekt rotation mellem indstikssteder (5). Dermed er det i høj grad en del af sygeplejen til patienten med diabetes at sikre, at han/hun får et stikkeskema. Dertil hører, at sygeplejersken skal formidle konkret og nødvendig viden, så patienten ved, hvad det vil sige at rotere mellem indstikssteder. På den måde får patienterne optimale vilkår i forhold til at forebygge lipohypertrofi.
Sygeplejersken kan indgå i en dialog med patienten om, hvad han/hun forstår ved at rotere, samt hvor der injiceres. Hermed kan patienten og sygeplejersken få en fælles forståelse for, hvad der menes, når der snakkes rotation af indstikssteder. Brug af stikkeskema er altså en vigtig del af undervisningen. Stikkeskemaet tydeliggør og synliggør vigtigheden af at rotere mellem indstikssteder ved at visualisere, hvor der tidligere er injiceret. Brug af stikkeskema sikrer, at der ikke bliver injiceret for tæt på sidste injektionssted.
Tages besvarelserne af spørgeskemaet i betragtning, tyder det på, at det ikke er modvilje fra sygeplejerskens side, der gør, at stikkeskemaet ikke bliver anvendt. Det ser ud til, at travlhed i hverdagen og gamle vaner har stor betydning for, om skemaet anvendes. I en travl hverdag, hvor der hele tiden sker forandringer og nye tiltag, tager det tid at ændre vaner. Resultaterne af spørgeskemaet viser, at det er vigtigt at have en fælles strategi, når noget skal implementeres.
Sygeplejerskerne beskriver det som demotiverende at udfylde skemaet, når de gentagne gange oplever, at andre ikke har gjort det. Derfor er det nødvendigt, at sygeplejerskerne undervises i brug af stikkeskemaet og vigtigheden af at benytte det. Allerede inden spørgeskemaet blev udsendt, havde vi i afdelingen klipset skemaerne fast på blodglukoseskemaerne. Der fulgte ikke undervisning med, blot information om at anvende stikkeskemaet. Effekten af tiltaget var ikke særlig stor, hvilket måske kan skyldes den manglende undervisning.
Undervisning i injektionsteknik synes at gøre en forskel (3), og det vil derfor være relevant, at sygeplejerskerne undervises i, hvordan og hvorfor skemaet skal anvendes. Såvel sygeplejersken som patienten skal se en mening med at bruge skemaet. Det tyder på, at den mening fremkommer ved undervisning og vejledning. Herved understøttes motivationen for anvendelse af et stikkeskema til injektion af insulin.
Konklusion
Sygeplejersker, som varetager behandling og pleje af patienter med diabetes, bør sikre sig, at der anvendes korrekt injektionsteknik hos patienten, og at der benyttes et stikkeskema. Dette gælder både i hjemmeplejen, på sygehusene og i almen praksis. Sygeplejersker skal undervises, så de har den nødvendige viden i forhold til at kunne anvende stikkeskemaet og forstå, hvorfor det er et gavnligt og fælles pædagogisk redskab.
Det øger kvaliteten af sygeplejen til patienten med diabetes, når sygeplejersken bruger stikkeskema i vejledning og oplæring i insulininjektion, da der er større chance for, at patienten husker at rotere mellem indstikssteder. På den måde kan lipohypertrofi forebygges.
Stikkeskemaer kan bl.a. rekvireres hos Novo Nordisk via mailadressen kundeservice@novonordisk.dk
Litteratur
1. Nissen H et al. Injektion af insulin til voksne med diabetes. [Online] april 2015. [Citeret: 8. juni 2015.] http://cfkr.dk/retningslinjer/godkendte-retningslinjer/hud-og-slimhinder....
2. Nissen H. Eksterne infonet, Region Syddanmark. [Online] juni 2015. [Citeret: 8. juni 2015.]
3. Nielsen BB, Musaeus L, Tarnow L. Insulininfiltrater kan forebygges med undervisning. Sygeplejersken 2006;(5):60-3.
4. A. Frid L, Hirsch R, Gaspar et al. New injection recommendations for patients with diabetes. Diabetes and Metabolism 2010;(36):3-18.
5. De Conninck C et al. Results and analysis of the 2008-2009 Insulin Injection Technique Questionnare survey. Journal of Diabetes 2010;(2):168-79.
6. Partanen T-M, Rissanen, A. Insulin injection practices 2000;(17):252-54.
7. Hansen B. Sådan undgår du insulinpuder. Dit lægemagasin 2008;(1):4-6.
8. www.diabetesforeningen.dk. diabetesforeningen. [Online] 13. maj 2013. [Citeret: 8. juni 2015.]
9. Vardar B, Kizilci S. Incidence of lipohypertrophy in diabetic patients and a study of influencing factors. Diabetes Research and Clinical Practice 2007;(77):231-36.
10. Cunningham MT, McKenna M. Lipohypertrophy in insulin-treated diabetes: Prevalence and associated risk factors. Journal of diabetes Nursing 2013;17(9):340-43.
Rasmussen LH, Nyland AH, Rothmann MJ. The use of injection-site charts for correct insulin administration. Sygeplejersken 2015;(14):64-8.
The article focuses on the use of an injection-site chart to instruct and train patients in injection technique, and on the value of such charts as an educational resource in clinical practice.
Why do nurses rarely make use of an injection-site chart when administering insulin to in-patients? Does the use of an injection-site chart influence patient learning? These questions were discussed at a meeting on evidence-based practice in a medical ward. Nurses have a great responsibility for ensuring that patients with diabetes achieve the best conditions for avoiding complications from their diabetes such as lipohypertrophy (fatty lumps under the skin from repeated same-site injection). It is important that the instructions given to the patient regarding insulin injection are supported by clinical practice. There is every indication that the importance of rotation between injection sites is overlooked in educating patients in injection technique. The use of an injection-site chart helps to improves the quality of nursing.
Keywords: Lipohypertrophy, injection-site chart, diabetes, injection technique.
