Sygeplejersken
Sygepleje til den døende patient med smerter
Artiklen præsenterer smertebehandling af patienten i det palliative forløb, og moderne sorgforskning inddrages til belysning af sygeplejerskens rolle i forbindelse med smertelindring. Artiklen er blevet til på baggrund af et bachelorprojekt, som kan downloades på forfatterens hjemmeside (1).
Sygeplejersken 2011 nr. 2, s. 56-60
Af:
Lena Poulsen, sygeplejerske

Praktikforløb på henholdsvis medicinsk afdeling og på hospice har vakt min interesse for smertelindring af uhelbredeligt syge og døende patienter. I artiklen stiller jeg skarpt på smerteoplevelsen og knytter an til moderne sorgforskning, der gør op med myter om faseudvikling i kriser samt katarsistænkning. Jeg stiller spørgsmålet: Hvilke faktorer påvirker de smerter, den uhelbredeligt syge og døende patient oplever?
Her er en afklaring af begreberne palliativ indsats og uafvendeligt døende på sin plads. Ifølge Sundhedsstyrelsen er begrebet ”terminal” nu afløst af den mere beskrivende term ”uafvendeligt døende”.
Den palliative indsats omfatter hele perioden efter ophør med kurativ behandling, og indsatsen for den uafvendeligt døende henviser til de sidste få uger, dage eller timer. Den palliative indsats kan altså opdeles i to faser, hvor den første fokuserer på forbedring af patientens og de pårørendes livskvalitet, og den sidste fokuserer på en værdig død (2) (se boks 1 her på siden).
Den palliative fase er for patienten en dynamisk tilstand med pludselige skift af symptomer og behov. Symptomerne er ofte meget komplekse, f.eks. kan patienten have flere forskellige typer af smerter på samme tid. Ved fremskreden cancer har ca. 85 pct. af patienterne smerter mere end et sted, og op mod 40 pct. har smerter fire eller flere steder (3).
Mange oplevelser af tab
Den sidste livsfase indebærer en lang række tabsoplevelser, der hænger sammen med, at kroppen formår mindre og mindre. Det er tabet af den vante livsrolle, arbejdsevne, seksualitet, den funktionelle, skabende krop, positioner i offentligheden, husmoderrollen, forældrerollen og fremtiden.
Der er stor sorg og smerte forbundet med alle disse tabsoplevelser, som kan føre til gentagne kriser (4). Det psykiske aspekt af smerteoplevelsen blandes ofte med og forstærker de kropslige smerter, og hvis der skabes rum til sorgen, kan smerten af og til reduceres markant (4).
I World Health Organisation (WHO’s) definition af den palliative indsats indgår tilbuddet om støtte i sorgen over tab (5). Patienter med smerter, som oplever emotionel ensomhed og manglende støtte i sorgforløbet, kan få mere komplicerede sorgforløb og dermed en smertehistorie med undertoner af sorg og ensomhed (6).
Forståelse af sorgreaktioner og behandlingen af dem er således centralt i den palliative indsats.
I forhold til smertelindring anbefaler hospiceinstitutionerne på baggrund af bedste praksis, at patienten
- får grundig oplysning om smerterne og smertebehandlingen
- har medansvar for behandlingen
- får viden om, hvilke handlemuligheder der findes ved smertegennembrud, og at pårørende er orienterede om disse (se boks 2 side 58).
Indledningsvis anbefales en afklaring af smerteproblemerne, dernæst bør der udarbejdes realistiske behandlingsmål og planer i samarbejde med patient og pårørende. Desuden fordrer kompleksiteten i smerteoplevelsen et samarbejde med patienten, så viden og indsigt fra alle synsvinkler kan tænkes med i pleje og behandling.
Palliation betyder lindring. Ordet stammer fra latin “pallium”, der betyder kappe, tæppe eller kåbe. Begrebet anvendes i dag om den professionelle indsats for forebyggelse og lindring hos mennesker med livstruende sygdom og deres pårørende.
Palliativ indsats er relevant, når alvorlig sygdom ikke kan helbredes (kuration) og inden for kortere eller længere tid vil føre til døden. Palliativ indsats kan derfor være relevant både samtidig med livsforlængende behandling og rehabiliterende tiltag (10).
Smerter er komplekse
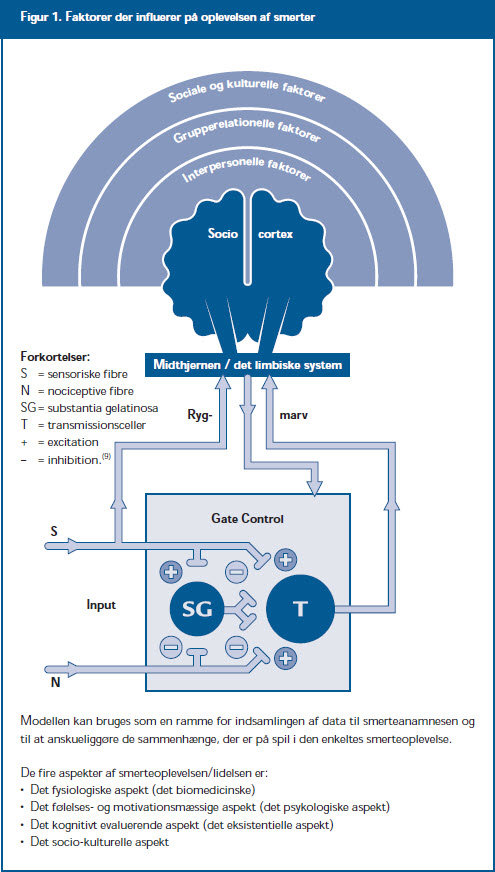
De norske smerteforskere Nortvedt og Nortvedts definition af smerte giver bevidstheden en central rolle i forståelsen af smertens oprindelse og menneskets evne til at mestre akut og kronisk smerte: ”Smerte er en tilstand hvor både emosjonelle, fysiologiske, sociale og kulturelle forhold står i et kontinuerlig og dynamisk samspill i et nervesystem under stadig forandring. Gjennom emosjonelle og kognitive forhold, fra stress, gjennom læring og gjennom erfaring bearbejdes smerten i hjernen og påvirkes samtidig av kjemiske impulser og impulser fra ryggmarvens baghorn” (7) (se fig. 1 side 59).
Af denne definition fremgår det, at smerter er noget subjektivt og komplekst og kan være forbundet med andet og mere end patofysiologiske forandringer. Optimal smertelindring kræver derfor viden om, hvad der udløser og modificerer smerterne. Nortvedt og Nortvedt tilføjer, at det er forståelsen af den lidelse, smerterne kan medføre for patienten, der er udgangspunktet for kompetent smertelindring og klinisk varsomhed i omsorgen for den, der har smerten (7).
En analyse af flere forskningsprojekter, kliniske vejledninger, auditkriterier samt sygeplejejournaler tilhørende kronisk og uhelbredeligt syge patienter tyder på, at der i praksis ofte er fokus på smerte som et objektivt, kropsligt bundet fysisk symptom (8). I forbindelse med indkredsning af symptomer er det imidlertid væsentligt at holde sig vekselvirkningen mellem det fysiske og psykologiske for øje.
Den engelske smerteforsker Bryn Davis har skitseret kompleksiteten i det enkelte menneskes smerteoplevelse i en smertemodel, der viser de fire aspekter af smerteoplevelsen: det fysiske, det psykiske, det eksistentielle/religiøse, og det sociale/kulturelle aspekt. I det følgende gennemgås smerteteorien, og den relateres til patienter i den palliative fase.
Fysiologiske faktorer
Smerten begynder altid som en vævsskade. Stimuli fra det beskadigede væv overføres til de frie nerveender perifert, og transmissionen af smerteimpulsen kan følges gennem centralnervesystemet til hjernen. Den impuls, der ledes videre op til hjernen til en bevidst smerteoplevelse, er en sum af mange faktorer, der former smerteoplevelsen. Disse kan være konkurrerende stimuli fra berøring eller andre smertestimuli. Dette beskrives i portkontrolteorien som lukning eller åbning af porten for transmission af nerveimpulser (se figur 1). Centralt kan smertestimuli også omformes via de nedadgående baner fra hjernen til rygmarvens baghorn, hvor der er påvist rigeligt med opioidreceptorer samt mange interneuroner indeholdende endorfiner og andre hæmmende transmittersubstanser. Endorfinproduktionen kan aktiveres positivt, centralt fra cortex via psykiske faktorer som viden om smertens årsag, intensitet, forventning om, at den går over, og mulighed for at kunne kontrollere smerten. Angst nedsætter derimod endorfinniveauet (9).
Stærke smerter hos uhelbredeligt syge og døende vil forventeligt medføre tanker og følelser knyttet til det faktum, at der er tale om en livstruende tilstand. Omvendt vil patientens tanker og følelser associeret til forestillingen om egen død kunne forstærke i forvejen svære smerter (4).
Perceptionen er den sidste del af processen, hvor smerten tolkes og ender som den enkelte persons individuelle smerteoplevelse. I det limbiske system, også kaldet den emotionelle hjerne, tolkes den emotionelle komponent af smerten, ligesom personens stemningsleje influerer på tolkningen af smerten (se figur 1). I de sensoriske dele af cortex cerebri registreres og bevidstgø res patienten om smertens lokalisation, dens fysiske kvalitet og intensitet.
Frontallappen har en vigtig funktion i oplevelsen af smerten og tolkningen af smertens betydning og mening for personen (9). Sygeplejersken kan supplere den medicinske behandling med musik, varme/kulde, massage, berøring, spabade osv., og derudover må hun interessere sig for patientens smertehistorie og livshistorie, så patientens viden og indsigt i oplevede smerter sættes i spil med sygeplejerskens faglige viden (10).
- Afklar smerteproblemer
- Udarbejd realistiske behandlingsmål og planer i samarbejde med patient og pårørende
- Tilstræb handlemuligheder for patient og pårørende ved smertegennembrud
- Samarbejd tværfagligt
- Evaluér og justér behandlingsmål og -planer
- Afklar bivirkninger og behandling af disse
- Implicér færrest mulige i smertebehandlingen (10).
Fysik og psyke spiller sammen
Det psykiske aspekt har indflydelse på, hvordan smerten opfattes og påvirker personens følelsesmæssige tilstand. Dette har igen negativ eller positiv indflydelse på personens motivation til at forsøge at mestre smerten.
Patienten med smerter kan opleve magtesløshed eller frygt for tab af selvkontrol, ulidelig smerte eller ligefrem dødsangst, og angsten kan forstærke den oplevede smerte (9).
Den enkelte persons egen fortolkning af situationen influerer på smerteoplevelsen. Dvs. at personens livssyn og opvækstvilkår har indflydelse på smerteopfattelsen (9). Når døden rykker nærmere, søger de uhelbredeligt syge ofte indad og gør status over det liv, der var, og den død, der kommer. De søger efter en mening med livet og forsøger at finde svar. De tumler med spørgsmål som: Hvorfor har det ramt mig? Har jeg haft et godt liv? Er der noget, jeg fortryder? Er der et liv efter døden?
Der skal være mulighed for, at den medikamentelle smertebehandling kan suppleres af samtaler med den døende og dennes pårørende eventuelt med professionel hjælp fra patientens trossamfund. Mange finder den største grad af mening i de nære ting. Dagen i dag. De gode stunder sammen med de nære eller en oplevelse af naturens gang (4).
Pårørende er en væsentlig ressource
En god familie er ofte patientens vigtigste ressource til mestring af en livstruende sygdom, herunder erkendelsen af, at døden vil indtræffe i nær fremtid (11).
De pårørende kan bidrage med deres indgående kendskab til den syge. De ved, hvad han holder af og ikke bryder sig om eller frygter; de har en nøje erindring om hændelser i hans liv, der måske nu kan vise sig betydningsfulde, og de kender til patientens tidligere erfaringer med smerte og mestring heraf.
Det kan bidrage til at kvalificere den professionelle indsats for patienten med smerter. Uhelbredelig sygdom og død er ikke kun en medicinsk begivenhed med fokus på det syge menneske, men også en social begivenhed, hvor familien har en naturlig plads (11).
Spørg hyppigt til smerter
Smerteadfærd er afhængig af den enkeltes opvækst, tidligere smerteoplevelser og kulturelle baggrund (9). Omverdenens holdning og reaktion kan have indflydelse på smerteadfærden.
Denne omverden består først og fremmest af patientens netværk, men også af de professionelle, patienten møder i forbindelse med sin smerte/lidelse (9). En følelse af, at man er pylret, hvis man giver udtryk for smerte, eller omgivelsernes reaktion, kan give anledning til, at den døende patient er bange for at være til besvær, hvis han giver udtryk for smerte.
En af de faktorer, der ifølge hospiceerfaringerne bidrager til værdig og sufficient smertelindring, er, at sygeplejersken ofte spørger, om den uhelbredeligt syge eller døende er smertedækket, så patienten ikke selv behøver at bede om medicin (10).
Balance mellem virkning og vågenhed
En sufficient smertelindring er en tilstrækkelig smertelindring. Det indebærer ofte, at der er en balance mellem medicinens indvirkning på smerterne, og den grad af vågenhed, patienten bevarer.
Kun patienten kender balancen mellem virkning og bivirkning af medicinen, f.eks. hvor meget morfinbetinget sedering han kan acceptere til gengæld for smertelindring. De fleste patienter ønsker ikke, at symptombehandlingen er så sløvende, at den fratager dem kontakt med virkeligheden og evnen til at nå det, der skal nås, for at fuldende livet (12).
Sorg, afsked og smerter
Som nævnt i indledningen er den sidste fase i livet forbundet med sorg og mange afskeder, elementer der påvirker smerteoplevelsen. En nyere teoretisk model for sorgreaktioner, lanceret af det hollandske forskerpar Stroebe og Shut, beskriver sorg som en dynamisk og kompleks proces, der er i konstant udvikling (6).
Hovedtesen er, at sorg bevæger sig i en konstant vekselvirkning mellem konfrontation med og undgåelse af tabet. Forskerne beskriver, hvordan brugen af psykologiske mekanismer, i særdeleshed fortrængning, er nødvendig for, at der kan arbejdes effektivt og fleksibelt med sorgen.
De lægger vægt på, at smerten over tabet indimellem skubbes til side, så personen kan koncentrere sig om praktiske gøremål i forbindelse med tabet eller omvendt, at personen lader sig aflede fra praktiske gøremål for at være i sorgens smerte. Det centrale er, at tabet bearbejdes i to processuelle spor, et følelsesmæssigt og et problemorienteret.
En myte, der har været meget fremherskende inden for sorgteori, er, at det er hjælpsomt at tale med andre om tanker og følelser i forbindelse med sorgen. Denne myte punkterer forskerne, og de nuancerer tankegangen omkring det at dele sine tanker og følelser med andre (6).
Undersøgelser peger på, at de mennesker, der taler meget om sorgen, også har mange genoplevelsessymptomer. Spørgsmålet er, om nogle mennesker er i risiko for at blive retraumatiseret af at tale meget om det hændte?
Forskerne mener, at det muligvis forholder sig sådan, at nogle mennesker kan have gavn af at tale om aspekter af tabet, mens andre vil opleve en forværring herved (6). De understreger endvidere de kønsmæssige forskelle mellem mænds og kvinders måde at udtrykke sorg på. De beskriver kvinder som værende generelt mere emotionelt funderede i sorgen.
Kvinder vil ofte finde det hjælpsomt at tale med andre om tanker og følelser i forbindelse med sorg. Mænd beskrives derimod som mindre emotionelt ekspressive i sorgen, og de finder det mere hjælpsomt at høre om andres erfaringer med sorg end selv at skulle tale om tanker og følelser.
Den foreløbige konklusion må være, at man ikke kan gå ud fra, at det er hensigtsmæssigt for alle at tale mest muligt om tabet. Intet tyder på, at den katarsistankegang, der prægede sorgforskningen i 70’erne, ”du skal græde det ud”-tesen, holder for alle (6). Det kræver stor psykologisk indsigt at vurdere, om patienten har brug for afledning eller konfrontation, og et samarbejde med præst og psykolog er altafgørende.
Ingen klinisk retningslinje
I Danmark er der endnu ikke udarbejdet nationale kliniske retningslinjer for den palliative indsats. Det kunne være en opgave for Palliativt Videncenter, PAVI, der arbejder med formidling og kortlægning af kliniske retningslinjer og overordnede vejledninger på flere måder. I samarbejde med Dansk Multidisciplinær Cancergruppe for palliation, DMCG-PAL, har PAVI i 2009 indsamlet viden om, hvad klinikere i Danmark p.t. anser for og anvender som retningslinjer for bedste praksis på en række centrale områder inden for palliation. PAVI arbejder fortsat på udvikling af evidensbaserede retningslinjer for den palliative indsats (10). En anden mulighed er, at en gruppe sygeplejersker med støtte fra Center for Kliniske Retningslinjer udvikler en evidensbaseret klinisk retningslinje for palliativ sygepleje. Sundhedsstyrelsen udarbejder nye faglige retningslinjer for den palliative indsats i 2011. De nye anbefalinger vil erstatte de tidligere retningslinjer for palliation fra 1999, som gælder for sundhedsprofessionelle, der arbejder i det palliative felt. Ved udarbejdelsen af retningslinjerne har arbejdsgruppen søgt at tage højde for, at disse skal kunne anvendes og implementeres af en meget bred og tværfagligt sammensat personalegruppe, som arbejder i forskellige sektorer og på forskellige niveauer i sundhedsvæsenet (2).
Lena Poulsen er ansat på Remstruplund Genoptræningscenter, Silkeborg.
Tak til Vibeke Lorentzen, forskningslektor, ph.d., ved Center for Sygeplejeforskning i Viborg, og Gitte Rohde, adjunkt, SD, MHP, ved Sygeplejeskolen i Viborg, samt Minivæksthus, et akademisk forum for nyuddannede bachelorer for sparring i forbindelse med skriveprocessen.
Litteratur
- theplanet.dk/lenapoulsen Forfatterens hjemmeside/bachelorprojekt.
- www.sst.dk. Sundhedsstyrelsens hjemmeside. Besøgt 5.1.2011.
- www.dmcgpal.dk. Dansk multidisciplinær cancergruppe, 2010. Besøgt 9.9.2010.
- Agger NP. Den sidste tid – pleje, omsorg og støttemuligheder. Komiteen for Sundhedsoplysning; 2005.
- who.int/cancer/palliative/definition/en World Health Organisation, 2002. Besøgt 10.11.2010.
- Guldin M. Sorg – reaktioner. Klinisk Sygepleje 2007;(2):45-50.
- Nortvedt F, Nortvedt P. Smerte – fenomen og forståelse. Oslo: Gyldendal Akademisk; 2001.
- Rydal Hansen S. Totalsmerte. Klinisk Sygepleje 2006;( 2):15-23.
- Davis B. Caring for People in Pain. London: Routledge; 2000.
- pavi.dk. Palliativt Videncenter, 2010. Besøgt 1.12. 2010.
- Dalgaard KM. At leve med uhelbredelig sygdom – at begrænse dødens invasion og fremme livsudfoldelsen i tid og rum. Ph.d., Forskningsenhed for klinisk sygepleje, Aalborg; 2007.
- sst.dk/publ/publ1999/palliativ_indsats/index.html - Faglige retningslinjer for den palliative indsats, Sundhedsstyrelsen, 2006. Besøgt 15.10.2010.
Poulsen L. Nursing and the terminal patient in pain. Sygeplejersken 2011;(2):56-60.
The article is a study of which factors affect the pain experienced by those with incurable and terminal diseases. The end of life involves many losses that are associated with pain and grief and can cause recurrent and existential crises. Grieving and psychological pain can be conflated with and exacerbate physical pain.
Understanding the forms of grieving and their treatment is central to palliative care. The article introduces a pain model from pain researcher Bryn Davis, relates it to pain in the incurably ill and dying, and seeks to illustrate the relationship it plays in the individual's pain experience.
The model can be used as a framework for systematic collection of data for the pain anamnesis or life history in practice. In addition, new research into grieving by Stroebe and Shut is incorporated and describes grieving as a dynamic and complex process that is in constant development and pendulates between repression and confrontation. It concludes by presenting hospice institutions' best-practice recommendations, Videnscenter (Knowledge Centre) for Palliation,
PAVI's current work with palliation clinical guidelines and the National Board of Health's revisions of the Professional Guidelines for Palliation from 1999.
Key words: Palliation, pain, pain alleviation, grieving, physiology of grief, loss.
