Sygeplejersken
En paddehat af medicinproblemer
Da en projektgruppe tog fat på et afgrænset problem i medicinrutinerne, satte det skred i en udvikling, der ikke var til at stoppe. En lang række beslægtede problemer dukkede op til overfladen. Problemer, der hidtil havde været usynlige, fordi de bundede i uskrevne regler og indgroede vaner. Det blev nødvendigt at løse dem et for et, før praksis kunne ændres.
Sygeplejersken 1998 nr. 24, s. 26-29
Af:
Kirsten Bjørnsson, journalist

Side 26
 Alle ordinationer skrives i journalens medicinskema og kun her. Medicinkardeks er afskaffet. Foto: Per Folkver
Alle ordinationer skrives i journalens medicinskema og kun her. Medicinkardeks er afskaffet. Foto: Per Folkver
Side 27
Fire år tog det at gennemføre en ændring af medicinrutinerne i afdeling K på Bispebjerg Hospital.En ændring, der umiddelbart virkede simpel, men som greb grundlæggende ind i uskrevne regler, indgroede rutiner og et samarbejde mellem to faggrupper, som havde fundet en balance gennem mange års daglig praksis.
Og det var ikke, fordi tingene blev grebet forkert an, synes klinisk oversygeplejerske Jens Glindvad Kristensen og stomisygeplejerske Lis Balleby. De er i dag de eneste medlemmer af den oprindelige, tværfaglige projektgruppe, der stadig er tilbage i afdelingen.
''Jeg tror ikke, fire år er urealistisk for et kvalitetssikringsprojekt,'' siger Jens Glindvad Kristensen.
''For vi har faktisk gjort alt, hvad der står i bøgerne om implementering af ændringer. Vi holdt informationsmøder, vi skrev nyhedsbreve, vi sendte spørgeskemaer ud, vi samarbejdede med nøglepersoner i de enkelte afsnit.''
Ændringen bestod i, at et fælles medicinskema erstattede alle hidtidige ordinationer og notater om medicin i journal og medicinkardex.
I dag skriver afdelingens læger ordinationerne direkte i skemaet eller delegerer ordinationen til sygeplejerskerne på de områder, hvor delegation er mulig efter afdelingens kliniske retningslinjer. Det vil sige forebyggelse af blodpropper, sovemedicin, postoperativ smertebehandling og kvalmestillende medicin. Sygeplejerskerne hælder op direkte efter skemaet.
''Men den enkle ændring at indføre et nyt medicinskema – det betød, at der skød en hel paddehat af problemer op,'' siger Jens Glindvad Kristensen.
''Alle de problemer, der var i forbindelse med medicingivningen, blev pludselig synlige. Selv om de i og for sig ikke havde noget at gøre med medicinskemaet, men med samarbejdet om medicinen.''
 Stomisygeplejerske Lis Balleby: ''Det var systemet, der gav mulighed for fejl og på samme tid var en barriere mod en simpel løsning.''
Stomisygeplejerske Lis Balleby: ''Det var systemet, der gav mulighed for fejl og på samme tid var en barriere mod en simpel løsning.''
Helt uoverskueligt
Det problem, som kvalitetssikringsprojektet oprindelig drejede sig om, var, at afdelingens læger havde svært ved at få overblik over patienternes medicinstatus.
Der skulle egentlig udarbejdes status på tredje og syvende indlæggelsesdag, men det skete sjældent. Ikke mindst fordi det var så uoverskueligt at finde oplysningerne i patienternes papirer, hvor ordinationer, ændringer og seponering blev nedfældet efterhånden, som de fandt sted.
''Hos sygeplejerskerne i projektgruppen var indfaldvinklen: Gad vide, om det, der står i medicinkardex, også stemmer overens med journalen – når nu det hele er så uoverskueligt,'' husker Lis Balleby.
''Men vi havde aldrig forestillet os, at der var så mange fejl.''
Problemet sprang i øjnene, allerede da projektgruppen hentede et par journaler for at se, om der var nogen grund til at tage fat på problemet.
''Der stod ikke det samme, der var ikke ordineret på samme tidspunkt, der var ikke seponeret på samme tidspunkt, der stod ikke de samme præparater i medicinkardex og journal,'' fortæller Jens Glindvad Kristensen.
''Det chokerede os. Og det var det samme, da vi gennemgik de 30 patienters papirer.''
Om patienterne rent faktisk også er blevet fejlmedicineret, ved ingen. For projektet indeholdt ikke observation af, hvad det rent faktisk var, sygeplejerskerne delte ud til patienterne. Der var dog kun ganske få uoverensstemmelser, der så alvorlige ud, siger Lis Balleby.
''Men uoverensstemmelserne i sig selv var alvorlige nok. Det betød jo, at vi i bund og grund ikke havde styr på, om patienterne også fik det, som lægen troede, han havde ordineret. Systemet gav mulighed for fejl, også fejl der var alvorligere end dem, vi så i de 30 journaler.''
For mange kokke
Selve løsningsforslaget tog ikke lang tid at udarbejde. Det var nemlig iøjnefaldende, at uoverensstemmelserne opstod, hver gang flere parter var involveret i ordinationen, typisk ved stuegangen, siger Jens Glindvad Kristensen.
''Lægen beslutter noget, siger det måske også til sygeplejersken, men får det ikke skrevet i journalen. Sygeplejersken har til gengæld sin lap papir fra stuegangen og skriver ordinationen ind i medicinkardex.
Eller lægen ordinerer lidt anderledes, når han bagefter står og dikterer. Eller sekretæren kommer til at skrive forkert af efter diktafonen.''
Det var påfaldende, at der til gengæld var meget få problemer med ordinationerne, når der kun var én person involveret. Nemlig i de tilfælde, hvor afdelingen havde kliniske retningslinjer, som sygeplejersken kunne ordinere medicin efter.
''Den oplagte løsning var at eliminere fejlkilderne med en ordning, hvor kun én person kunne skrive ordinationen, den ordinerende læge,'' siger Lis Balleby.
''Og for at patienterne også kunne få medicin i akutte tilfælde, åbnede vi mulighed for, at sygeplejersken selv kunne skrive efter en telefonordination. Men så skulle lægen kontrasignere hurtigt derefter.''
Allerførst pegede gruppen på en elektronisk løsning. Så ville det altid være muligt at få en aktuel medicinstatus.
Med en elektronisk løsning kunne man også tage højde for de mange ændringer, der løbende sker i afdelingens standardsortiment, og som gør, at lægerne ofte har svært ved at huske, hvilket af flere synonympræparater, der for øjeblikket indgår i standardsortimentet. Erfaringsmæssigt sker der løbende ændringer af 10-12 præparater om måneden.
''I et elektronisk system kunne man indlægge en blokade, hvis ordinationen var uden for standardsortimentet. Det ville eliminere en anden fejlkilde,'' siger Lis Balleby.
''Men det ville kræve udvikling af nyt software, og så var det i sidste instans et spørgsmål om penge.
Det var altså den næstbedste løsning, vi fandt.''
Lægerne mest imod
Projektgruppen var imidlertid ikke i tvivl om, at det var en rigtig god idé, de havde fået, og blev meget overraskede, da afdelingens personale
Side 28
ikke straks blev begejstrede.
''Sygeplejerskerne havde en rimelig positiv indstilling, men der var megen modstand fra lægeside,'' fortæller Lis Balleby.
''For eksempel var man meget imod, at indikationen på den måde kom til at stå ét sted i journalen og ordinationen et andet, nemlig i medicinskemaet.
På et tidspunkt, hvor vi havde planlagt et pilotprojekt, valgte vi faktisk at udsætte det et halvt år i stedet for at presse det igennem.
I forvejen var der mange ændringer på vej i afdelingen med nye rutiner, som lægerne skulle indarbejde. På samme tidspunkt indførte vi det system, at alle patienter har en personlig læge, på samme måde som de har en kontaktsygeplejerske. For nogle læger var medicinskemaet simpelthen dråben.''
For lægerne var det en revolution at skulle skrive med kuglepen i et skema i stedet for at tale i en diktafon.
Sygeplejerskerne var til gengæld bange for at miste overblikket over patienternes medicin. De var vant til at have ordinationerne samlet i medicin-kardex, nu skulle de have fat i hele journalen for at hælde op.
I løbet af dagen gav det ingen vanskeligheder. Afdelingen har kontaktsygepleje, og hver sygeplejerske hælder op i døgndoseringsæsker til sine fire eller fem patienter en gang i løbet af formiddagen.
Men intravenøs medicin i nattevagten blev et reelt problem, fordi sygeplejersken skulle have fat i 28 journaler for at finde de patienter, der skulle have iv-medicin i løbet af natten.
Derfor blev der gennemført en ændring af iv-tiderne, så de patienter, der skulle have iv-medicin tre gange i døgnet, fik medicinen i dag- og aftenvagten.
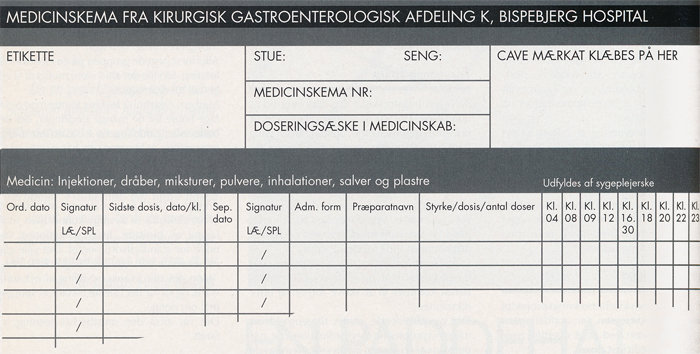
Medicinskemaet er fælles for læger og sygeplejersker og er en del af journalen. Ordinationerne findes ikke andre steder i patientens papirer. Medicinen ordineres i skemaet af en læge (eller en sygeplejerske, når ordination er delegeret til sygeplejersken i henhold til afdelingens kliniske retningslinjer). Sygeplejersken hælder op efter skemaet. Medicinskemaet består af et sammenfoldet A3-ark, som indeholder rubrikker for fire grupper medicin. Ud over den viste rubrik er der rubrikker til engangsmedicin, p.n.-medicin og medicin i form af tabletter, suppositorier og linguitter.
Flere gråzoner
''Og sådan en ændring tager tid,'' siger Jens Glindvad Kristensen.
''Det tog et par måneder bare at afklare med mikrobiologerne, hvilke præparater der kan gives på hvilke måder.
I en periode afprøvede vi også en anden mulighed, nemlig at sygeplejerskerne i aften- og nattevagterne fik mulighed for at tage medicinskemaerne ud af journalen og opbevare dem i et gammeldags kardex-system til om morgenen.
Men transporten gav problemer. Skemaer forsvandt, der blev skrevet nye, og så dukkede det gamle måske op. Lige pludselig kunne man finde to ikke-identiske skemaer i patientens journal.
Samtidig havde lægerne i aftenvagten problemer, når de skulle ordinere uden at have medicinskemaet.
Så det endte med, at medicinskemaerne måtte tilbage til journalen.''
Noget, der også tog tid, var udarbejdelse af nye kliniske retningslinjer, som gav mulighed for delegation af ordinationen på bestemte indikationer.
Undersøgelsen havde nemlig afdækket en gråzone, hvor sygeplejersker gav patienterne medicin uden ordination. Typisk håndkøbsmedicin, hvor lægen enten havde foreslået sygeplejersken at give medicinen, eller hvor sygeplejersken af erfaring vidste, at det var noget, man i afdelingen plejede at give i bestemte situationer.
Det viste sig også, at der var tradition i afdelingen for, at sygeplejerskerne gav afføringsmidler og andre almindelige medikamenter på egen hånd i bestemte situationer.
Helt konkret førte undersøgelsen til, at der blev udarbejdet kliniske retningslinjer for kvalmestillende medicin med mulighed for delegation på linje med de retningslinjer, der
Side 29
i forvejen fandtes for sovemedicin, smertebehandling og tromboseforebyggelse. Retningslinjer for laksantia mangler dog stadig.
 Klinisk oversygeplejerske Jens Glindvad Kristensen: ''Alle de problemer, der var i forbindelse med medicingivningen, blev pludselig synlige.''
Klinisk oversygeplejerske Jens Glindvad Kristensen: ''Alle de problemer, der var i forbindelse med medicingivningen, blev pludselig synlige.''
Barnepige for lægen
''Selve medicinskemaet tog kun tre-fire møder at udarbejde,'' siger Jens Glindvad Kristensen.
''Det svære er at ændre indgroede rutiner, som har været praktisk anvendelige i mange år. Vi har jo ændret på uskrevne regler og rykket ved balancen i samarbejdet mellem læger og sygeplejersker.''
''Når man siger, at det kun er den medicin, der er skrevet i medicinskemaet, der gælder som ordineret, betyder det for eksempel, at sygeplejersken ikke længere kan nøjes med at give medicin ud fra et skema, som patienten har med hjemmefra,'' siger Lis Balleby.
''Hun må kun give medicinen, når den er ordineret i skemaet, og hvis lægen ikke gør sin del af arbejdet og ordinerer i skemaet, kan hun ikke komme til at dele medicinen ud. Det var en af de ting, sygeplejerskerne reagerede meget på. De oplevede, at de var nødt til at optræde som barnepiger for at få lægerne til at gøre deres arbejde. Det, syntes de, var meget ubehageligt.''
Det var en af flere grunde til, at afsnitsledelserne i hvert afsnit blev inddraget som nøglepersoner.
''Projektet skulle jo på et tidspunkt blive selvkørende,'' siger Jens Glindvad Kristensen.
''Men der var også et klart behov for at inddrage den ansvarlige ledelse i afsnittene, så afdelingssygeplejersken kunne ordne problemerne med sygeplejerskerne, og den ansvarlige overlæge eller afdelingslæge ordnede problemerne med lægerne.''
Krav om disciplin
Det var dog ikke kun lægegruppen, der oplevede, at der blev stillet større krav om disciplin.
''Erfarne sygeplejersker, der var vant til for eksempel at give laksantia uden ordination, oplevede også, at vi kom og satte begrænsninger for dem,'' siger Lis Balleby.
''Vi fik sat fokus på problemer, som det slet ikke var vores ærinde at se på, og fik afdækket behov for regulering mange steder.
For selv om det er lægens pligt at ordinere og sikre ordinationens udførelse, er de mangler, vi fandt, jo ikke udtryk for en enkelt faggruppes efterladenskab.
Det var systemet, som læger og sygeplejersker fungerede i, der gav mulighed for fejl. Det samme system og den samme kultur har været en barriere for at indføre en simpel løsning. De barrierer kunne vi ikke forudse fra starten.''
Selv om Jens Glindvad Kristensen også fremhæver, at det handler om kultur og vaner, tror han ikke på, at man kan ændre tingene med en diskussion om holdninger.
''Jeg tror kun, man kan gøre noget i konkrete sammenhænge. Man må diskutere ud fra den praksis, der er. Her i afdelingen er indstillingen: Hellere én måling end hundrede meninger.
At beskrive praksis er i sig selv en utrolig øvelse, der afdækker et bredt spekter af problemer. Derfor tror jeg heller ikke, at de problemer, vi har fundet, er specielle for medicinområdet. Tilsvarende problemer kan man formentlig finde på andre områder som ernæring, kateterpleje og så videre.''
Nøgleord: Medicin, kvalitetssikring, Bispebjerg Hospital.
