Sygeplejersken
Alkoholisme behandles i en terapeutisk alliance
I H:S opfattes alkoholtilstande som et sundhedsproblem. Derfor tilbydes mennesker med den slags problemer behandling inden for sundhedsvæsenets rammer. Nøgleord for behandlingen er tværfaglighed, at der bliver fastsat realistiske mål for patienten, og at der bliver indgået en terapeutisk alliance mellem patient og behandler.
Sygeplejersken 2002 nr. 47, s. 14-21
Af:
Marianne Gunst-Møller, klinisk oversygeplejerske

Side 14
Billede Side 15
På alle fem akuthospitaler i Hovedstadens Sygehusfællesskab (H:S) er der placeret alkoholenheder med tilbud om ambulant alkoholbehandling. Omkring 2.400 patienter er i behandling. Enhederne er ledet fra Hvidovre Hospital, hvor afdelingsledelsen er placeret. Den består af en ledende oversygeplejerske og en ledende overlæge.
Selvom alkoholenhederne er placeret på lokalsygehuset, er indretningen ikke hospitalsagtig. Alle behandlere har deres eget kontor indrettet med almindelige stole og borde, hvor behandlingssamtalerne finder sted, og personalet går klædt i deres eget tøj.
Efter sygehuslovens \4716 er alkoholbehandlingen i Danmark uden grænser, og hvis man ønsker at være anonym, giver sygehusloven også mulighed for det. Det betyder, at selv om man bor i Nordjylland, kan man godt gå i alkoholbehandling på Falster, hvis det er det, man vil. Det kræver ingen henvisning, man kan blot møde op, og der er ingen venteliste i H:S. Man kan komme i behandling samme dag, man henvender sig.
Ambulant offentlig alkoholbehandling er billig - i gennemsnit koster et års behandling i alkoholenhederne knap 8.000 kr. pr. patient, uanset om patienten kommer en eller tre gange om ugen, og uanset om patienten deltager i gruppe eller får individuel behandling. Behandlingen finansieres via skatten, så umiddelbart er den gratis for patienten.
Alkoholafhængighedssyndrom eller skadeligt forbrug af alkohol, overforbrug af hash eller benzodiazepiner, angst eller depression og forskellige personlighedsforstyrrelser er de mest generelle problemstillinger for patienterne i alkoholenhederne.
Tværfaglighed
På hver enhed findes en tværfaglig gruppe behandlere bestående af en speciallæge i psykiatri, en almen medicinsk læge, 2-4 sygeplejersker og 1-2 socialrådgivere. Derudover er der 1-2 lægesekretærer pr. enhed og en psykolog, som dækker alle fem enheder. Hver enhed ledes i det daglige af en enhedsleder.
Hver patient får tildelt sin egen behandler/kontaktperson inden for de første fem hverdage efter første henvendelse. Tildelingen af kontaktperson foregår ud fra nogle fastlagte faglige kriterier, hvor det vurderes
-
hvem, der har opnået bedst kontakt til patienten (terapeutisk alliance)
-
om der er behov for at tilknytte en bestemt fagperson (læge (psykiater), sygeplejerske eller socialrådgiver) til patienten.
Hovedbehandleren/kontaktpersonen laver sammen med patienten en behandlingsplan for, hvordan forløbet og målsætningen skal være, og hvordan man vil nå målsætningen. Minimum hver fjerde måned evalueres resultatet, og der laves en ny målsætning og strategi.
Fremmødehyppigheden kan være meget forskellig - lige fra dagligt til en gang hver tredje måned, afhængigt af patientens behov, diagnose, andre sygdomme og valg af behandling.
Har patienten abstinenssymptomer, er behovet oftest, at patienten kommer dagligt de første dage, så abstinenssymptomerne kan blive behandlet sufficient.
Hvis patienten vælger at få Antabus i en periode, kræver det, at patienten mindst kommer en gang om ugen, da undersøgelser har vist, at effekten af Antabusbehandlingen er størst, hvis den gives under kontrollerede former.
Alkoholterapi og samtalebehandling gives i starten af et forløb rimeligt hyppigt, ca. en gang om ugen, men kan med tiden reduceres til en gang hver tredje måned, hvis der ikke er anden comorbiditet.
Sjældent står en behandlingsmetode alene, oftest er det en kombination af både Antabus og samtalebehandling.
Et fremmøde i alkoholenheden varer 5-60 minutter, afhængigt af hvad der skal ske. Hvis fremmødet udelukkende skyldes Antabusindtagelse, varer det sjældent mere end 5-10 minutter. Almindelige behandlingssamtaler tager typisk 30 minutter, medens en udredende samtale hos psykiater eller psykolog kan tage en time.
Gennemsnitlig kommer der 60-90 patienter dagligt i hver enhed. Hver behandler er hovedbehandler/kontaktperson for 50-100 patienter.
Samme resultat
Hovedredskabet i alkoholenhedernes sygepleje og behandling er os selv og vores kommunikation. Vi arbejder ud fra forskellige kommunikationsteorier, motiverende teorier, ændringsteorier, jeg-støttende metoder, kognitive, systemiske og løsningsfokuserede metoder.
Meget ofte møder vi spørgsmålet om effekten af vores behandling, og om andre private behandlingsformer har bedre resultater, fordi de koster flere penge. Generelt og i meget store træk kan man sige, at uanset om man vælger alkoholenhederne eller en privat behandling, er resultaterne de samme: En tredjedel drikker videre som før behandlingen, en tredjedel får reduceret forbruget, og en tredjedel stopper helt med at bruge alkohol.
Man må altså konstatere, at den optimale behandlingsmetode
Side 16
eller måske snarere kombination af behandlingsmetoder endnu ikke er fundet. Forskellige undersøgelser (1) tyder på, at det er af mindre betydning, om terapien er af kognitiv, systemisk eller anden karakter. Det vigtige er, at man anvender en form for systematik i behandlingen, og at man erkender, at arbejde med behandling af alkoholafhængighed er at arbejde med stadige tilbagefald hos en meget heterogen gruppe mennesker (2).
Specifikke mål for behandlingen
Som de overordnede og styrende dokumenter for pleje og behandling har vi ''Guidelines for alkoholbehandling på alkoholenhederne i H:S'' og ''Værdigrundlag for sygeplejen på Hvidovre Hospital.'' Derudover har vi følgende mere specifikke mål relateret til selve alkoholbehandlingen:
I forhold til alkoholen
Efter afklaring af alkoholdiagnosen forsøger vi at afdække og styrke patientens motivation for ændring og at respektere patientens valg. Målet afhænger af den enkelte patients ønsker, motivation og tidligere erfaringer.
Vi forsøger sammen med patienten at opstille realistiske og efterstræbelsesværdige mål i forhold til alkoholindtagelsen. Det kan være afrusning, kontrolleret drikning eller drikkeophør i et aftalt antal dage, måneder, år. Derudover udarbejder vi sammen med patienten strategier for at undgå/mestre tilbagefald. Det er frivilligt, om patienten vil støtte sig til Antabus. Nogle patienter, især alkoholafhængige, kan profitere af anden sideløbende medikamentel behandling til styrkelse af deres målsætning. Der tilstræbes således ikke eksplicit total afholdenhed, hverken for storforbrugere eller alkoholafhængige. Grunden til, at der ikke tilstræbes total afholdenhed, er, at det er sygdommens natur at recidivere. Et recidiv er ikke et behandlingssvigt.
Personlige og familiemæssige
Målet er afhængigt af patientens ønsker, parathed, tidligere oplevelser. Dog tilstræbes det, at patienten og netværket via behandlingsforløbet vil komme til at opleve øget trivsel og mestringsevne på så mange planer som muligt eller acceptere, at ændringer p.t. ikke er inden for rækkevidde.
Somatisk
Sideløbende med den egentlige alkoholbehandling hjælper vi patienten med at få behandlet eventuelle fysiske skader opstået pga. alkoholen. Derudover forsøger vi at inspirere vores patienter til sundere livsstil, idet vi snakker ryge-, kost- og motionsvaner med dem. Vi støtter og motiverer dem til at holde fast i deres beslutninger om livsstilsændring og til at vedligeholde det behandlingsresultat, de allerede er nået frem til.
Socialt
Vi hjælper patienten - og også gerne familien - til en bedre social funktion, herunder at støtte dem i at få den rette hjælp fra andre hjælpe- og behandlingssystemer inden for social- og sundhedsvæsnet.
Terapeutisk alliance
Alle sygeplejersker/behandlere ansat på alkohol-enhederne er hovedbehandler for et antal patienter, idet alle er fortrolige med diagnosticering af storforbrug, skadeligt forbrug, afhængigt forbrug og abstinenser inden for ICD-10 (Verdenssundhedsorganisationen WHOs klassifikationssystem, hvor ICD står for International Statistical Classification of Diseases and Health Related Problems), og alle er fortrolige med et standardbehandlingsforløb i form af livsstilssamtaler eller et samtaleforløb hos afhængige, hvor patientens partner kan inddrages, og hvor der drøftes motivation, målsætning og konsekvenser af alkoholforbruget.
Sygeplejerskers/alkoholbehandleres vigtigste redskab er at kunne lytte til og kommunikere med patienterne. Hjælpen og plejen/behandlingen skal så langt, det er muligt, være baseret på patientens egne udtrykte ønsker og behov. Der skal skabes en terapeutisk alliance, hvor der i kommunikationen er en passende balance mellem forståelse, accept, nysgerrighed, empati og udfordring. Sygeplejersken/behandleren skal vise patienten respekt og være opmærksom på hans tilstedeværelse. Hun skal tage patientens bekymringer alvorligt og ikke forklejne eller underminere dem. Hvis hun gør det, vil hun miste sin troværdighed.
Der er følelsesmæssig intensitet til stede i enhver terapeutisk samtale. Det kan være ringe motivation hos patienten, vrede, depression eller angst. Det kræver god evne til ikke at lade sig rive med, men til i stedet at kunne rumme følelserne (containe) og være til stede. Ud over dette skal hun give patienten information og vejledning og være tolerant og fordomsfri i sine tanker om denne. Hun må ikke lade sine egne private teorier eller fordomme bestemme, hvem patienten er, da hun ikke ved alt om patienten. Hun skal være ærlig over for patienten og passe godt på sig selv. Hvis hun er stresset eller anspændt, kan det ødelægge den terapeutiske alliance, så patienten ikke får det ud af forløbet, som han har brug for. Denne terapeutiske alliance er dybt personlig, og forholdet mellem patient og sygeplejerske har stor betydning for kvaliteten af hele forløbet.
En anden vigtig evne er sygeplejerskens villighed til at overlade patientens problemer til patienten selv. Ved at lade problemet blive hos patienten og hjælpe
Side 17
ham til selv at komme frem til et løsningsforslag under samtalen, viser sygeplejersken tillid til, at patienten selv kan klare sine problemer. Det øger patientens selvværdsfølelse og giver større selvtillid (3).
Sygeplejen og ændringscirklen
Et vigtigt arbejdsredskab, når man taler om alkoholbehandling og anden livsstilsændring, er ændringscirklen udarbejdet af to psykologer DiClemente og Prochaska (se figur 1). De har i denne model beskrevet, hvordan mennesker ændrer afhængighedsadfærd med eller uden formel behandling. Ifølge modellen bevæger mennesker sig igennem en række stadier af forandring, efterhånden som de gør fremskridt i ændringen af deres afhængighedsadfærd. Disse stadier er vigtige for forståelsen af forandringen. Hvert stadium kræver, at der udføres visse opgaver, og at der anvendes bestemte teknikker for at opnå forandring.
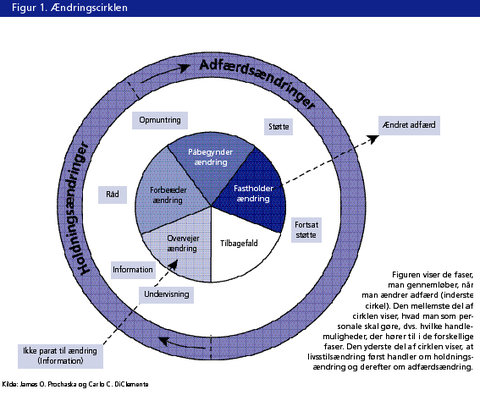
Mennesker, som ikke overvejer ændring af skadelig adfærd, befinder sig uden for cirklen. De er endnu ikke parate. I dette stadium er teknikken at give information om alkoholens skadevirkning og fortælle, hvor man kan henvende sig i tilfælde af ønske om adfærdsændring. Jeg kalder selv denne periode for ''frøsåningsperioden'' - der sker ikke noget lige med det samme, men efter en tid, hvor andre også - gentagne gange - har nævnt/gjort opmærksom på problematikken, vil personen med alkoholproblemet begynde at overveje en ændring. Der kan gå
Side 18
lang tid - år - før personen kommer ind i overvejelsesstadiet.
I dette stadie er det forståelsen for den ambivalens, der karakteriserer og plager personen, som skal være i centrum. Han/hun gør sig overvejelser om fordele ved at stoppe og fordele ved at drikke videre. I denne fase skal personen hjælpes til en afklaring af fordele og ulemper ved at stoppe/drikke videre. Disse fordele/ulemper skrives ned på papir, da det er lettere at få overblik over noget, når det er skrevet ned. Man kan evt. give de forskellige udsagn point efter, hvor meget de betyder for en.
I denne fase skal behandleren huske på, at personen har fordele eller grunde til at drikke, ellers var han/hun stoppet for længst. Støt personen i disse fordele og lad være med at fremhæve ulemperne - dem kender personen udmærket til selv. Målet er at få personen til selv at sige disse ulemper højt; når noget er sagt højt af en selv, bliver det også mere virkeligt. Tal med personen om, hvilke katastrofetanker han/hun har. Hvad er det værste, der kan ske, hvis han/hun vælger at stoppe?
Formålet med alt dette er at hjælpe personen til seriøst at overveje, hvor stort et problem deres drikkeri er for dem, og hvordan det påvirker dem - både positivt og negativt. At forrykke balancen mellem disse fordele og ulemper ved drikkeriet er af største betydning for bevægelsen fra ambivalens til beslutning.
Desuden vurderer personen i ambivalensstadiet muligheden for og omkostninger og fordele ved at ændre sin adfærd. Denne ambivalente fase kan tage tid - det er slet ikke altid, at man beslutter sig til ændring fra den ene dag til den anden.
Når beslutningen er taget
Når beslutningen er taget om, at man vil ændre på sine alkoholvaner, begynder man at forberede sig. Man finder ud af, hvor man kan få hjælp, hvilken hjælp der findes, hvordan man bedst gør osv. I denne fase er information, råd og undervisning fra alkoholbehandlerens side de nødvendige teknikker.
Information kan handle om de behandlingstilbud, der eksisterer. Dvs. tilbud om individuel behandling eller behandling i gruppe, tilbud om konsultationer hos psykiater/psykolog, information om medikamentel behandling - virkning, bivirkning og interaktioner, eventuelle priser og forskellen på de mange alkoholbehandlingstilbud, der findes. Derudover skal der informeres om tilbud til pårørende og børn.
Hvis problemet er alkoholafhængighed, er det væsentligt at få fortalt om forskellen på storforbrug og afhængighed, hvad afhængighed er, og hvilke konsekvenser det har.
Mange mennesker med alkoholproblemer har et stort ønske om at kunne få et normalt forbrug af alkohol. Her er det vigtigt allerede nu at fortælle, at hvis problemet er alkoholafhængighed, vil et normalt forbrug nok have meget lange udsigter. Han/hun må i hvert fald ikke håbe, at det kan lykkes i løbet af få måneder - det vil tage år. Når dette er sagt, er vi allerede startet på den erkendelsesproces, det også er at få afhjulpet sit alkoholproblem - en erkendelse af, at man har en kronisk sygdom, som kan/vil blusse op, hvis man ikke overholder sin behandling.
Når personen er ved at forberede sig til en anderledes livsstil, er der selvfølgelig mange spørgsmål og bekymringer, der vil dukke op. Her må alkoholbehandlerne være parate til at komme med faglige råd og kommentarer og tage personens bekymringer alvorligt.
Ændringsstadiet
Der går sjældent lang tid fra forberedelsesfasen til den egentlige ændringsfase. I dette stadium ændrer personen sine alkoholvaner, og han/hun stopper med at drikke alkohol. Han/hun skal roses og opmuntres, der skal stadig undervises og gives gode råd.
Sygeplejerske/behandler udarbejder sammen med personen en kontrakt, som indeholder målsætning i forhold til alkohol og stillingtagen til inddragelse af familie. Det vil sige, at sygeplejersken/behandleren sammen med patienten udformer en realistisk plan ud fra dennes erfaringer, ønsker, realiteter og tidligere succes. En kontrakt, der skal være tæt på at give 100 pct. sikkerhed for succes. Kontrakten bygger altså på succeskriterier.
Målsætningen på alkoholenhederne er derfor sjældent total afholdenhed, som oftest vil være urealistisk og kun medføre nederlagsfølelse hos patient og behandler.
I kontrakten indgår også behandlingsforløbets varighed, hyppighed af fremmøder og strategi ved risiko for tilbagefald.
Fastholdelsesstadiet
Man er nu kommet til den fase, hvor det er fastholdelse af ændringen, der er vigtig. Den nye adfærd skal integreres i personen. Han/hun har brug for støtte og opbakning, og sygeplejersken/behandleren skal ud over dette tilbyde deltagelse i kurser om tilbagefaldsforebyggelse, gerne med inddragelse af pårørende. Der kan også tilbydes individuelle forløb i tilbagefaldsforebyggelse, hvis personen har svært ved at arbejde i grupper.
Fastholdelse af ændringen kræver støtte og tålmodighed
Side 19
i lang tid. Gamle indgroede vaner og et afhængighedssyndrom er ikke noget, der ryddes af vejen i løbet af en uge.
Tilbagefald
Kun hos ganske få lykkes det at ændre adfærd uden at opleve tilbagefald. Tilbagefald er i høj grad forventeligt - det hører med til processen og er ikke kun noget, der rammer alkoholafhængige. Også personer med andre kroniske sygdomme kender til tilbagefald. Astmapatienten, der glemmer at tage sin medicin, eller sukkersygepatienten, der falder for en flødeskumskage, bringer også deres sygdom i ubalance på akkurat samme måde, som den afhængige gør, når han/hun falder for en øl.
Tilbagefald er ikke nødvendigvis af det onde, hvis sygeplejerske/behandler og patient bruger tilbagefaldet konstruktivt og med et pædagogisk sigte. ''Hvad kan du lære af dette?'' eller ''Hvad fik dig til at tage den første genstand?'' ''Hvad tænkte du?'' ''Er der nogen måde, hvorpå du kan undgå det en anden gang?'' ''Hvad vil du gøre i stedet?'' Disse spørgsmål er blot nogle af mange, hvormed man kan betragte tilbagefaldet for at blive klogere på, hvad der skete.
Efter et tilbagefald starter cirklen forfra. Personen forbereder atter at henvende sig i enheden og genoptage den ændrede adfærd. Der vil - over tid - ske det, at personen får færre tilbagefald, og de vil være af kortere varighed.
Målsætningen i alkoholenhederne er altså ikke total afholdenhed, men afholdenhed så længe, man mener, det er realistisk og succesfyldt.
Forebyggelse af tilbagefald
Som en del af sygeplejerskernes/behandlernes interventioner indgår også forebyggelse af tilbagefald som en fast og vigtig bestanddel.
Denne forebyggelse, som bygger på den kognitive metode, tilbydes individuelt eller i grupper. Patienten og sygeplejersken/behandleren udforsker sammen højrisikosituationer, strategier mod drikketrang, stopmetoder og reviderer målsætningen for brug af alkohol. Derudover arbejdes med mestringsstrategier og positive erfaringer fra eventuelle tidligere tilbagefald.
Behandling af abstinenser
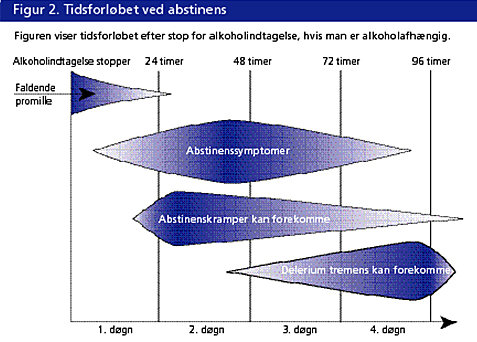
Selv om man har øvet sig på at undgå tilbagefald, kan disse sjældent helt undgås. Når patienten er faldet i vandet, dvs. har drukket alkohol, er det væsentligt for sundhedspersonalet at vide, at abstinenssymptomer
Side 20
almindeligvis indtræder inden for de første timer efter ophør med eller reduktion af voldsom, længerevarende indtagelse af alkohol. Abstinenssymptomerne kommer ikke først, når promillen er væk.
Gentagne tilfælde af ubehandlede abstinenssymptomer kan medføre abstinenskramper, ligesom insufficient behandlede abstinenssymptomer vil forlænge fasen med abstinenssymptomer (se figur 2).
Alvorlige alkoholabstinenser indtræder især inden for de første dage efter ophør med eller reduktion af svær langtidsindtagelse af alkohol.
På alkoholenhederne tilbydes alle patienter med kliniske abstinenser at få abstinensmedicin med hjem, idet patienterne under opholdet i deres hjem til næste fremmøde kan få forstærket abstinensreaktion, hvis der ikke er igangsat behandling.
Valg af præparater
Der anbefales benzodiazepiner til at kontrollere abstinenssymptomerne med. Benzodiazepiner er den gruppe af stoffer, der er bedst undersøgt og har dokumenteret effekt på abstinenssymptomer. Herudover har benzodiazepiner den bedste bivirkningsprofil. Herved udnyttes også krydstolerancen mellem alkohol og denne klasse af stoffer.
Benzodiazepin er også det mest hensigtsmæssige at bruge i ambulant regi, idet risikoen for respirationsdeprimering er ringere end ved f.eks. fenemal, som bliver brugt mange steder. Endvidere findes der en antidot til benzodiazepin, så skulle patienten have fået for meget, er der mulighed for at ophæve virkningen med denne antidot.
Den totale dosis, der er nødvendig for at undertrykke centralnervesystemets irritabilitet i de første 24 timer, gives i fire opdelte doser, hvorefter dosis sædvanligvis kan nedtrappes over 3-5 dage under samtidig overvågning af genopblussen af symptomerne.
Langt de fleste patienter kan afruses og abstinensbehandles i ambulant regi. Derved spares dyre sengepladser på skadestuer og medicinske afdelinger, som i forvejen er hårdt trængt. I stedet kommer patienterne til de sygeplejersker/behandlere, som de kender i forvejen. Det giver kontinuitet og tryghed for vores patienter.
Anden medikamentel behandling
Som supplement kan patienterne vælge at tage Antabus i en periode. Antabus har dog kun dokumenteret effekt, hvis det gives kontrolleret (1). Dvs. at det ikke er tilstrækkeligt selv at tage Antabus eller få den udleveret af læge, venner eller familie.
Nogle patienter er voldsomt plaget af drikketrang. Her er det nu muligt at reducere denne trang ved at give patienten stofferne acamprosat eller naltrexon, så patienten har lettere ved at forblive ædru. Effekten af acamprosat og naltrexon er dokumenteret, specielt når det gælder øgning i totalafholdenhed og antallet af helt ædru dage (1).
Marianne Gunst-Møller arbejder i alkoholenhederne Hvidovre Hospital afsnit 884.
Litteratur
-
The Swedish council on technology assessment in health care. Behandling av alkohol- och narkotikaproblem. En evidensbaserad kunskabssammenstälning. Vol. 1. Stockholm: The Swedish council on technology assessment in health care; 2001. p. 348.
-
Samuelsen A, Nielsen P, Røjskjær S. Alkohol - misbrug og mestring. Middelfart: Behandlingshjemmet Ringgården; 1998.
-
Oestrich I, Tankens Kraft. København: Dansk psykologisk Forlag; 2000. p 25-30.
