Sygeplejersken
Indflydelse på egen behandling
Artiklen henvender sig til psykiatriske sygeplejersker. Hovedbudskabet er, at det at udarbejde behandlingsplaner for den psykiatriske patient er behandling i sig selv. Artiklen udspringer af en evaluering af et projekt i lokalpsykiatrien, Regionspsykiatrien i Randers.
Sygeplejersken 2007 nr. 22, s. 50-54
Af:
Jette Cortnum, sygeplejerske, specialuddannet i psykiatrisk sygepleje og master i voksenuddannelse

"Jeg føler ikke, at jeg bliver hørt. Jeg har ingen medindflydelse overhovedet. Ønsker man ikke den behandling, de først foreslår, er beskeden, at det var så det. Man er ikke åben for at prøve noget andet - kun de ved bedst."
Sådan lød en kommentar fra en psykiatribruger i lokalpsykiatrien i en tilfredshedsundersøgelse, som det daværende Århus Amt gennemførte i 2001.
Derfor var et af målene i projekt "Behandlingsplaner og Samarbejde" (BESA), som denne artikel omhandler, at udarbejde en metode, der gør det muligt for den psykiatriske bruger og evt. dennes pårørende at have indflydelse og medbestemmelse, når den psykiatriske behandling, støtte og pleje planlægges og justeres. Målet var, at den brugeroplevede kvalitet skulle være i centrum og at udvikle et første skridt i retning af at indføre en systematisk tilgang i behandlingspsykiatrien i Randers. Målet er på sigt, at metoden skal anvendes, uanset hvor brugeren møder psykiatrien - om det sker i lokalpsykiatrien, mobilteamet eller ved indlæggelse på psykiatrisk afdeling.
Brugeren definerer problemet
Rammen for BESA-metoden er skabt ud fra et teoretisk og empirisk grundlag og kan illustreres ved hjælp af fire trin (se figur 1).
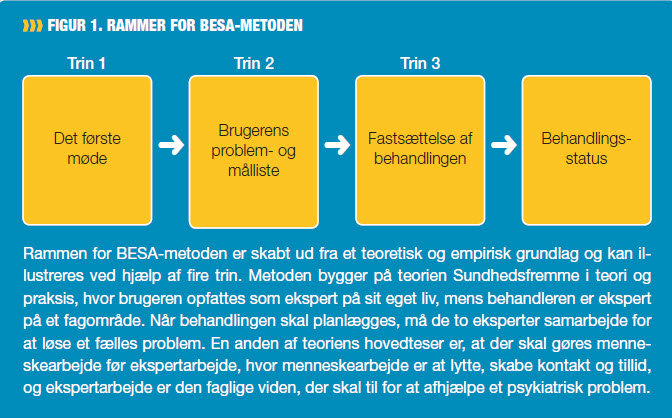
BESA bygger for det første på teorien "Sundhedsfremme i teori og praksis" (1). Her opfattes brugeren som ekspert på sit eget liv, mens behandleren er ekspert på et fagområde. Når behandlingen skal planlægges, må de to eksperter samarbejde for at løse et fælles problem.
En anden af teoriens hovedteser er, at der skal gøres menneskearbejde før ekspertarbejde, hvor menneskearbejde er at lytte, skabe kontakt og tillid, og ekspertarbejde er den faglige viden, der skal til for at afhjælpe et psykiatrisk problem. Behandlerne udfører både menneske- og ekspertarbejde gennem hele processen, men vi opfatter det alligevel på den måde, at trin 1 og 2 hovedsagelig er menneskearbejde og trin 3 hovedsagelig ekspertarbejde.
For det andet bygger BESA på teorien om åbne samtaler (2) - eller på dansk: åben dialog. En væsentlig dimension fra denne teori er, at behandlerne ikke skal møde op med en bestemt dagsorden eller plan for, hvad der skal tales om i mødet med brugeren og de pårørende. Samtalen må altid tage udgangspunkt i det, som brugeren og de pårørende finder vigtigt at tale om. Denne dimension har særlig betydning i trin 2, hvor udgangspunktet er, at det er brugeren selv og ikke behandlerne, der definerer og afgrænser, hvad det er, han eller hun har brug for hjælp til i sit behandlingsforløb.
For det tredje bygger BESA på en rapport fra det tidligere Ringkjøbing Amt "Eftersyn på Psykiatrien" (3). Heri understreger brugerne, at en god begyndelse er en forudsætning for et godt forløb. De vil mødes som et unikt menneske og ikke en diagnose.
Endelig er BESA en tværfaglig arbejdsmetode. Tidligere var behandlingsplansarbejde i høj grad lægearbejde, hvor det med BESA er blevet en tværfaglig opgave. Det har betydet, at sygeplejersker, social- og sundhedsassistenter, ergoterapeuter og fysioterapeuter har fået en meget større andel i at udarbejde planen. De giver information, udarbejder problem- og mållisten sammen med patienten og har dermed også en stor del af pårørendekontakten.
Med dette grundlag sætter BESA-metoden fokus på begyndelsen af et patientforløb, og hele arbejdet med at udarbejde behandlingsplaner tager udgangspunkt i brugerens problem- og målliste, ikke i diagnosen.
BESA-modellen trin for trin
Det første møde
Målet for trin 1 er
- at afklare, om brugeren skal have tilbudt et behandlingsforløb
- at give informationer om psykiatrien, og hvad der kommer til at ske
- at have dialog om pårørendekontakt og samarbejde i forløbet.
Mødet starter med, at behandlerne lytter til brugerens historie og vurderer, om det er relevant at tilbyde et behandlingsforløb, hvilket brugeren orienteres om. Dernæst informeres brugeren om, hvilke faggrupper der er ansat i psykiatrien, og at det første, der kommer til at ske, er, at der skal udarbejdes en behandlingsplan. Det vil foregå på den måde, at man i samarbejde med brugeren og meget gerne de pårørende skal afdække, hvilke problemområder der er, og hvad målet skal være for til sidst at nå frem til, hvordan behandlingen, støtten og plejen skal være. Behandlerne siger, at de har den faglige ekspertise, men understreger samtidig, at brugeren evt. sammen med de pårørende er den, der ved mest om sit liv, og hvilke problemstillinger der er opstået. Derfor er brugeren også ekspert - nemlig på sit eget liv.
En uudfyldt problem- og målliste udleveres til brugeren. Samtidig gives der information om, at
- det er disse lister, der skal arbejdes med ved den følgende samtale
- brugeren har mulighed for selv at arbejde med listerne som en slags forberedelse, men at det ikke er et krav.
Behandlerne siger, at de ønsker at etablere kontakt med de pårørende, og at det gerne må ske i forbindelse med udarbejdelsen af behandlingsplanen. Herefter har man en dialog om, hvordan brugeren forholder sig til det. Der udleveres en velkomstpjece til brugeren og en særskilt til de pårørende.
Problem- og målliste
Målet for trin 2 er at nå frem til en problem- og målliste for brugeren. Hvis brugeren har arbejdet med listerne, tages der udgangspunkt i dette. Brugeren og de evt. pårørende uddyber det skrevne, og behandlerne bruger deres faglige viden til at spørge ind til evt. yderligere problemområder.
Hvis brugeren ikke har arbejdet med listerne, udarbejdes de i fællesskab. Og endelig er det sådan, at hvis brugeren grundet sin tilstand ikke er i stand til at deltage i udarbejdelsen, er det behandlernes ansvar at lave dem. Behandlerne har her ansvaret for, at der tages højde for problemer, som ubehandlet medfører omsorgssvigt af brugeren.
Information om muligheder og plan
Målet for trin 3 er at informere om behandlingsmuligheder, fastsætte behandlingen og en dato for behandlingsstatus. Behandlerne informerer om virkning, bivirkninger, fordele og ulemper ved de forskellige behandlingsmuligheder. Behandlingen fastsættes i dialog med brugeren.
Den skriftlige behandlingsplan og behandlingsstatus
Undervejs i processen - trin 1, 2 og 3 - er der udfyldt punkter i behandlingsplanen. Efter trin 3 kan planen færdiggøres og udleveres skriftlig til brugeren.
Herefter består det løbende arbejde i at få evalueret, hvor man er nået til, samt at afklare, om forløbet skal afsluttes, behandlingsplanen fornyes eller justeres. Det sker ved hjælp af behandlingsstatus. Forinden får brugeren udleveret et skema til forberedelse, og der tages aktivt stilling til, om de pårørende skal deltage.
Evalueringsresultater
Brugerne var i den udførte evaluering enige om, at tryghed og tillid er centrale elementer i det første møde med lokalpsykiatrien. De faktorer, der har betydning i den forbindelse, er følgende:
- at der på indkaldelsen står, hvad formålet med den første samtale er
- at behandleren viser forståelse og kan holde det, patienten fortæller, ud
- at behandleren møder og lytter til brugeren som et menneske og ikke en diagnose
- at der højst er to behandlere til stede, som præsenterer sig og fortæller om deres rolle
- at behandleren er en gennemgående person i behandlingen
- at behandleren informerer om, hvad der kommer til at ske
- at lokalpsykiatriens miljø er imødekommende
- at få skriftlig information.
En stor del af brugerne mødte op med udfyldte lister - det afgørende var, at de havde fået informationen, at de selv valgte konteksten, og at de havde tiden til det. En mindre del af brugerne valgte, at de gerne ville have hjælp fra behandlerne til at udfylde listerne. Brugerens aktivitet i den forbindelse har svinget fra at være aktiv med selv at skrive til at være den, der godkendte behandlerens forslag.
Brugerne var enige om, at det er en proces at udarbejde listerne, for nogen var det en lettelse at få sat ord på, og for andre var det en svær erkendelsesproces. Brugerne kunne i varierende grad, afhængigt af deres tilstand, forholde sig aktivt til de behandlingsmuligheder, der blev stillet op. Ligeledes havde nogle brugere lettere ved at se sammenhængen mellem deres situation og behandlingen end andre. Flere brugere gav udtryk for, at de på dette tidspunkt i forløbet havde fået tillid til, at behandleren ville hjælpe dem. De sagde derfor ja tak til behandlingen - også selvom de ikke altid formåede at se sammenhængen.
Flere brugere fik sig en overraskelse ved at gøre status, idet det herved blev klart for dem, hvor meget bedre de havde fået det, også selvom de ikke umiddelbart kunne mærke det.
En vis langsommelighed indbygget
Med evalueringen af BESA-metoden står det klart, at psykiatribrugere ønsker indflydelse på egen behandling, men i forskellige grader og former; fra et ønske om at være aktiv i alle forhold til at have indflydelse ved at kunne sige til eller fra over for behandlerens forslag. Samtidig har brugerne påpeget, at al aktivitet og initiativ fra deres side kræver forudsigelighed og information fra behandlerside. Det skal ske såvel mundtligt som skriftligt, ligesom brugerens mulighed for at forberede sig er væsentlig.
Det har fået stor betydning at sætte aktiv fokus på pårørendekontakt og inddragelse. I projektperioden er der skabt stor viden om, hvordan der etableres kontakt til de pårørende, og hvilke faktorer der spiller ind. Hovedparten af brugerne har pårørende, der deltager, når behandlingsplanen udarbejdes, hvilket vil sige, at der etableres kontakt inden for de tre første samtaler.
En mindre gruppe brugere ønsker ikke deres pårørende involveret i behandlingsplanlægningen, men i stedet lidt senere i forløbet. Endelig er der forløb, hvor de pårørende ikke er involveret, enten fordi det ikke kan lade sig gøre af forskellige grunde, eller fordi brugeren ikke ønsker det. Det aktive fokus på de pårørende har for nogle brugere bevirket, at de er begyndt at reflektere over, hvilken relation de har til deres pårørende.
Mange brugere har oplevet, at de gennem udarbejdelsen af behandlingsplanen har erkendt deres situation og har taget aktiv stilling til den. Her har det stor betydning, at der i metoden er indbygget en vis langsomhed - brugerne kan nå at følge med i processen og gøre deres overvejelser undervejs. Behandlerne oplever på deres side også den behandlende effekt, idet de oplever, at der med BESA er blevet en idé i at udarbejde behandlingsplaner.
Processen vigtigere end resultatet
Brugerne ønsker, at tidsperspektivet i at udarbejde en behandlingsplan er ca. én måned i lokalpsykiatrien. Så har de selv mulighed for at følge med i processen, samtidig med at de har fornemmelsen af, at der sker noget.
Den skriftlige behandlingsplan gør, at brugeren ved, hvad han skal forholde sig til, og at han ikke behøver at huske det hele. Den giver overblik og er et fast holdepunkt. Det skal nævnes, at for mange brugere synes processen vigtigere end resultatet. Altså har arbejdet med at udarbejde behandlingsplanen haft større betydning end at have en skriftlig behandlingsplan.
Pårørende på banen
Behandlerne har som udgangspunkt et ønske om at etablere et samarbejde med de pårørende allerede i forbindelse med udarbejdelsen af behandlingsplanen. Derfor er dialog om dette altid et fast punkt ved trin 1.
I forbindelse med udarbejdelsen af behandlingsplanen blev der i de fleste forløb skabt kontakt til de pårørende. Brugerne kunne se mange fordele ved at inddrage de pårørende:
- Det gav tryghed og en fornemmelse af ikke at være alene om sin situation.
- Det virkede naturligt at følge op på samtaleemner derhjemme - også de svære ting.
- De pårørende hjalp med at repetere informationer og aftaler.
- De pårørende supplerede med det, de ikke selv huskede.
- De pårørende vidste, hvordan de plejede at være og gerne ville have det igen.
I de forløb, hvor der ikke blev etableret kontakt til de pårørende i forbindelse med behandlingsplanens udarbejdelse, deler brugerne sig i tre grupper:
- Brugere, som ønsker de pårørende inddraget, men hvor det ikke kan lade sig gøre, fordi de pårørende er gamle, fysisk svage eller bor langt væk.
- Brugere, som evt. senere i forløbet ønsker at inddrage de pårørende.
- Brugere, som ikke ønsker de pårørende inddraget, da de ikke mener at kunne forvente noget positivt fra dem.
Behandlernes vurdering er, at BESA-metoden kræver mere tid i begyndelsen af et patientforløb, til gengæld spares der tid senere, idet forløbet bliver mere målrettet, journalnotaterne bliver kortere, og overblikket er godt.
Behandlerne oplever, at den faglige kvalitet i arbejdet med behandlingsplaner er steget betydeligt i projektperioden. Samarbejdet med de pårørende er blevet mere nærværende og har givet en ny og vigtig dimension i arbejdet. Der er nu blevet en idé i at udarbejde behandlingsplaner - det er god behandling i sig selv.
BESA er blevet god behandling
Som det fremgår, er BESA-metoden blevet en succes på mange måder. Brugerne er meget tilfredse, og efterhånden som arbejdsmetoden er blevet implementeret i teamets kultur, i organiseringen af arbejdet og i hverdagen, er snakken om det ressourcekrævende forstummet - det er i stedet blevet god behandling. På den baggrund har afdelingsledelsen for Psykiatrisk Afdeling i Randers besluttet sig for, at metoden skal implementeres i hele organisationen.
Ud fra teori og empiri blev der opsat en ramme, bestående af tre trin og behandlingsstatus, som BESA-metoden skulle anvendes og udvikles i.
I projektperioden, som varede et år, var der 38 henviste brugere, som blev tilbudt et forløb i lokalpsykiatrien. Deraf deltog 34 brugere i projektet, to ønskede ikke at deltage, og to blev af behandlerne ikke fundet egnede, idet de skønnede, at det ville være for stor en belastning for brugeren.
Af de 34 deltagende brugere blev 24 interviewet 1-3 gange. I de 10 tilfælde, hvor det af forskellige grunde ikke lykkedes at gennemføre interview, blev der lavet forløbsanalyser, idet der bl.a. blev ført statistik over, om og hvordan de pårørende deltog.
Det var ikke planlagt, at de pårørende skulle interviewes, men da fem af de 24 interviewede brugere havde pårørende med til interviewene, faldt det helt naturligt at medtage deres kommentarer til forløbene også.
Alle disse interviews og analyser dannede den løbende evaluering, som udviklede og kvalificerede BESA-metoden med mange detaljer.
Behandlerne har i samtlige 34 patientforløb besvaret spørgeskemaer, dels som kontrol af, om metoden blev fulgt, dels for at se, om der var særlige vanskeligheder i at følge metoden.
Afslutningsvis blev der i projektperioden gennemført et enkeltinterview med overlægen og et fokusgruppeinterview med behandlere (en psykolog, to sygeplejersker og en ergoterapeut) fra teamet i lokalpsykiatrien, hvor metodeudviklingen foregik. Formålet var at vurdere tids- og ressourceforbruget samt den faglige kvalitet.
Evaluator cand.mag. Hans Knudsen, Center for evaluering i Risskov, har været konsulent på metodeudviklingsdelen.
Til brug for at udarbejde interviewguides og spørgeskemaer og udvikle og beskrive resultaterne blev der anvendt programteori i den form, der bruges i Center for evaluering. Programteori går ud på at identificere fokuspunkter (f.eks. det enkelte trin), beskrive aktiviteter (handlinger), kortsigtede og langsigtede mål. Der kan læses mere om metoden i rapporten.
Regionspsykiatrien i Randers består af tre kommuner: Randers, Norddjurs og Syddjurs - i alt dækker det et befolkningsgrundlag på ca. 170.000 borgere. Behandlingspsykiatrien er organiseret i to dele, Randers Nord og Randers Syd. Hver del indbefatter lokalpsykiatri, mobilteam og psykiatrisk afdeling.
Jette Cortnum er ansat som projektsygeplejerske i Regionspsykiatrien i Randers.
Rapporten "At udarbejde behandlingsplaner er god behandling" kan hentes på www.sundhed.dk > BESA eller købes for 75 kr. ved henvendelse til forfatteren.
Litteratur
- Jensen T, Johnsen T. Sundhedsfremme i teori og praksis. Sundhedsfremmeafdelingen, Ringkøbing Amt. 2000.
- Seikkula J. Åpne samtaler. Tano Aschehoug, Norge. 2000.
- Arnt Nielsen L. Eftersyn på psykiatrien. Ringkøbing Amt. Psykiatrien i Ringkøbing Amt. 2003.
Cortnum J. Patients' influence on their own treatment. Sygeplejersken 2007;(22):50-4.
Whenever a psychiatric patient is referred for treatment with district psychiatry services, treatment and supportive options should also be planned. The results are documented in a treatment schedule. The BESA method [name derived from Danish acronym for treatment schedules and collaboration] focuses on the treatment schedule, the processes leading up to its formulation and the involvement of close family. The conclusion is that users want a more or less active role in the collaboration, but that this demands predictability and the provision of information by the therapists involved. When close family are to be included, it is important for the therapist to show initiative in the form of a dialogue with the user and written information to the family. When BESA is used, both users and therapists experience the preparation of a treatment schedule as therapy in itself. It is extremely important for the method to have an element of built-in unhurriedness so as to give those involved to reflect in their own time during the process.
Key words: Psychiatry, treatment schedule, collaboration, district psychiatry, family.
