Sygeplejersken
Patienters retssikkerhed overtrædes ved brug af it-redskaber
Artiklen henvender sig til sundhedspersonale, der anvender it i patientplejen. Hovedbudskabet er, at patientens retsstilling ikke understøttes fuldt ud i de eksisterende it-systemer i sundhedsvæsenet. Patienterne vildledes af sundhedslovens ordlyd, hvis dette foregives, ligesom de professionelle uforvarende overtræder lovgivningen. Artiklen er skrevet på baggrund af forfatternes masterprojekt i sundhedsinformatik.
Sygeplejersken 2009 nr. 12, s. 46-50
Af:
Jan Rosenbjerg Albertsen, sygeplejerske og master i sundhedsinformatik,
Henrik Sønderholm Larsen, bioanalytiker og master i sundhedsinformatik


Foto: Søren Holm
På den ene side står hensynet til patientens privatliv, og her er det en grundlæggende regel, at en del af de oplysninger, en patient giver en sundhedsperson, bliver mellem patienten og den pågældende sundhedsperson. Patienten har ret til at kræve fortrolighed fra sundhedspersonens side (1).
På den anden side står hensynet til optimal brug af patientdata. I strategi fra Digital Sundhed 2007 fremgår det, at det skal sikres, at relevante data kan genbruges på tværs af aktører, sektorer og myndighedsniveauer. De fælles digitale servicer, der har relevans for patientbehandlingen, skal være sammenhængende, overskuelige og til rådighed for de sundhedsprofessionelle på det sted og det tidspunkt, hvor borgeren eller patienten har sin kontakt med sundhedsvæsenet (2).
Ønsket er altså, at patientens privatliv skal beskyttes, men data skal samtidig kunne genbruges.
I herværende artikel, der præsenterer en udvalgt del af et masterprojekt i sundhedsinformatik, "Opretholdelse af patienters retsstilling på tværs af it-systemer", sættes fokus på spørgsmålet om, hvorvidt sundhedslovens regler om indhentning og videregivelse af oplysninger om patienters sygdomme og behandling er muligt at respektere i de nuværende it-systemer. Projektets metode og analyse er præsenteret kort i boks 1.
Dataindsamlingen i masterprojektet er baseret på en patientforeningsundersøgelse, et litteraturstudie og online fokusgruppeinterview. I online fokusgruppeinterviewet deltog syv anonymiserede personer, alle med relation til meningsdannende organisationer i forhold til it- og sundhedsstrategier i Danmark. Deltagerne havde faglige baggrunde som sundhedsinformatiker, læge, sygeplejerske, it-arkitekt, specialkonsulent, jurist. Informanterne havde godkendt nogle etiske retningslinjer
og forpligtelser for deltagelse.
Ud fra spørgsmålene i diskussionsinterviewet blev svarene meningskondenserede, og fire hovedområder blev identificeret: etik, teknik, jura og organisation/ledelse. Områderne blev analyseret ud fra teori og beskrivelser af de pågældende emner.
Praksis i dag
Ved indlæggelse og udskrivelse bliver patienten bedt om stillingtagen til samtykke i forbindelse med indhentning og videregivelse af oplysninger til og fra andre afsnit på sygehuset, og til egen læge. Patientens samtykke eller negative samtykke noteres i den elektroniske patientjournal.
Patientens data registreres aktuelt i flere forskellige it-systemer. Her beskrives nogle af disse systemer.
Landspatientregistret (LPR)
Indeholder oplysninger om alle kontakter til de danske sygehuse. Det gælder oplysninger om indlæggelser, deldøgn, ambulante kontakter og kontakter til skadestuer.
Registret indeholder information om: Sygehus og afdeling, indlæggelses- og udskrivningsdato, diagnoser, operationer og bopælskommune. Indlæggelser er registreret tilbage til 1977. Skadestuekontakter og ambulante kontakter er registreret siden 1995. Registret giver bl.a. mulighed for at følge aktiviteten på de enkelte sygehuse. Herudover bidrager LPR til Sundhedsstyrelsens sundhedsovervågning og til den medicinske forskning (3). Sundhedsstyrelsen offentliggør jævnligt statistikker på basis af LPR.
LPR ajourføres ved dataoverførsel fra lokale patientregistreringssystemer - i daglig tale kaldet patientadministrative systemer (PAS).
Patientadministrativt system (PAS)
Det patientadministrative system er baseret på Sundhedsstyrelsens model for indberetning af data til LPR. I systemet registreres basale data om f.eks. patienternes indlæggelser, ambulante besøg, operationer og diagnoser, samt en række administrative oplysninger såsom navn, adresse og egen læge. Den elektroniske patientjournal (EPJ) leverer data til og fra PAS. I nogle systemer er PAS eller dele af PAS en integreret del af EPJ.
Personlig medicinprofil (PEM)
Medicinprofilen er en elektronisk oversigt over den medicin, som hver enkelt dansker køber på recept på apoteket. Ordningen er obligatorisk, og alle køb af medicin på recept bliver automatisk registreret i medicinprofilen. Formålet med medicinprofilen er at forbedre kvaliteten af den medicinske behandling og at forebygge, at borgere får forkert medicin, for meget medicin, flere typer medicin, der ikke bør bruges på samme tid. Medicinprofilen viser oplysninger om:
- den medicin, hver enkelt borger har købt på recept på apoteket de seneste to år
- den ordinerende læge
- den praktiserende læge
- apoteket, hvor medicinen er købt
- medicintilskud.
Dertil kommer en log, hvor borgeren kan se, hvem der har set oplysninger i borgerens medicinprofil (4).
Medicinprofilen giver lægerne et samlet overblik over patienternes medicinforbrug, og læger og deres medhjælpere har adgang til patienternes medicinprofiler under anvendelse af Digital Signatur - et såkaldt medarbejdercertifikat. Det gælder den praktiserende læge, vagtlægen, speciallægen og lægen på sygehuset eller skadestuen. For at tilgå patientens medicinprofil skal lægen indikere enten at have patienten i aktuel behandling, at oplysningerne i medicinprofilen er nødvendige for behandlingen, eller at oplysningerne bruges til at sikre kvaliteten, sikkerheden og effekten af patientens behandling (4).
Læger har altså adgang til medicinprofilen uden patienternes samtykke, hvis de overholder ovenstående kriterier. I den forbindelse henledes opmærksomheden på, at lægen ikke kun ser aktuelle, men også historiske data, da PEM viser to år tilbage.
E-journal
E-journal giver praktiserende læger adgang til alle relevante oplysninger om patienters indlæggelser på sygehusene. Samtidig giver e-journal mulighed for at udveksle patientjournaler på tværs af sygehusene. E-journal er tilgængelig via sundhed.dk, hvor lægen skal logge på med en digital signatur for at se patienternes journaler. Sygehusejerne forventer, at denne funktion vil medvirke til at skabe et bedre og mere effektivt sundhedsvæsen i kraft af samarbejdet på tværs af sygehuse samt med praktiserende læger. Hvilket tilsammen skal give patienten mere kvalitet og sikkerhed i behandlingen.
E-journal bygger på informationer fra en lang række elektroniske systemer på sygehusene. Det nærmere indhold er fastlagt ud fra sygehusenes registreringspraksis og tager udgangspunkt i de informationer, der typisk er relevante for det sundhedsfaglige personale. I startfasen vil der fra sygehus til sygehus være forskelle i omfanget og indholdet i e-journal. Det er kun autoriseret sundhedspersonale, der kan få adgang til e-journal, og det forudsætter, at patienten har givet sit samtykke (5).
Man kan dog tilgå e-journal uden patientens samtykke, idet teknikken ikke kan håndtere begrænsningen. Man advares her om, at man bliver registreret, når man logger sig på patientens journal. Ifølge sundhed.dk er e-journal forberedt til, at kommunerne på sigt kan få adgang til opslag (6).
Sundhed.dk
Den fælles offentlige sundhedsportal sundhed.dk samler information og kommunikation om det offentlige sundhedsvæsen, kommunikation mellem sundhedsvæsenet og borgere og kommunikation de sundhedsfaglige imellem (7).
Laboratoriesystemer (eksempelvis Labka)
Tidligere anvendte sygehusene forskellige laboratoriesystemer, hvilket vanskeliggjorde samarbejdet og en rationel drift. I dag anvendes integrerede systemer, der bl.a. gør det muligt at se patientens laboratoriesvar på tværs af sygehuse.
Systemernes samspil
Sundhedsstyrelsen har præciseret, at patientens ret til at sige fra over for indhentning af oplysninger fra de elektroniske systemer gør, at systemerne skal kunne håndtere, at der teknisk blokeres for opslag i overensstemmelse med patientens ønsker. Dette vil sige, at patienten skal have mulighed for at nægte, at en given behandler bliver delagtiggjort i bestemte dele af journalen, medens det samtidig skal kunne lade sig gøre, at en behandler kan se andre dele af journalen (8).
Systemer, der kan håndtere dette, omfatter i nogen grad elektroniske patientjournaler samt sundhed.dk
It-systemer, der ikke kan håndtere patientens samtykke, omfatter blandt andet de patientadministrative systemer (PAS), laboratoriesystemer (eksempelvis Labka), medicinsystemer (PEM) og LPR samt adskillige andre.
Da systemerne spiller sammen på kryds og tværs, betyder dette, at nogle systemer kan håndtere patientens samtykke, og andre ikke kan. Se figur 1 side 46 for en præsentation af nogle af de eksisterende systemer og deres mulighed for patientsamtykke.
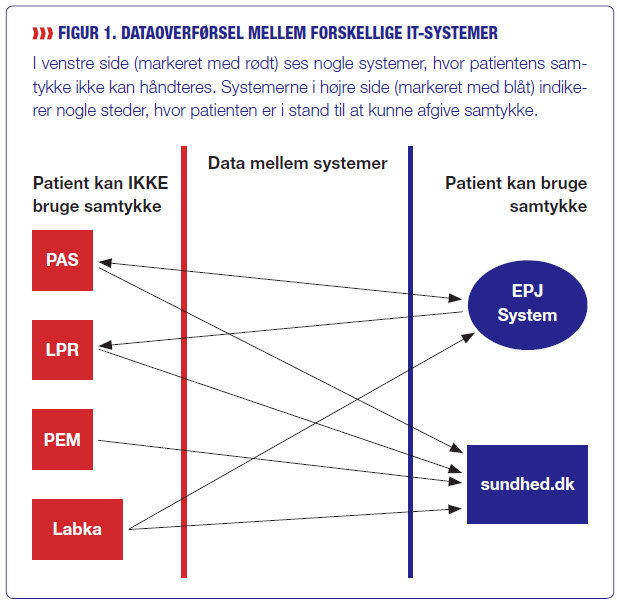
Konsekvensen bliver, at der på fuldt lovlig vis transporteres data på tværs af systemerne på trods af, at man kan have frabedt sig dette som patient. Problematikken er illustreret via Louises historie i boks 2.
Louise er lokalpolitiker og indlagt pga. hypertension. Louise er konstateret hiv-positiv gennem en anonym test, og det er hendes egen læge, der styrer hiv-behandlingen samt medicinen, der udleveres gennem det lokale apotek.
Louise ønsker ikke, at oplysninger om hendes hiv-diagnose noteres nogen steder under indlæggelsen. Hun ønsker heller ikke, at hendes blodprøvesvar kan ses af andre end personalet på den pågældende af¬deling, hvor hun aktuelt er indlagt, samt hendes egen læge. Ej heller ønsker hun, at personalet på afdelingen indhenter eller videresender oplysninger vedr. hendes tidligere og nuværende indlæggelse, ud over til hendes egen læge.
Sundhedspersonalet orienterer Louise om deres journalføringspligt, som indebærer, at de skal føre opteg¬nelser over behandlingen og derfor ikke kan imødekomme ønsket om at undlade at journalisere, hvad der behandlingsmæssigt foregår, men at de kan angive i den elektroniske journal, at Louise ikke ønsker, at der videregives oplysninger om den aktuelle behandling. Alle handlinger dokumenteres derefter i den elektroniske patientjournal, og data om hendes indlæggelsessted, tidspunkt og diagnose leveres videre til det patientad¬ministrative system, der leverer oplysninger videre til LPR. Laboratoriesvarene gemmes i laboratoriesystemet ”Labka”, der bruges på tværs af sygehusene i den region, hvor hun er indlagt. Louise er vred, men kan ikke forhindre disse registreringer.
Næste indlæggelse
Da Louise to måneder senere indlægges på et andet sygehus pga. et ukompliceret benbrud, og sygeplejer¬sken her bestiller blodprøver gennem laboratoriesystemet Labka, kan denne se Louises prøvesvar fra sidste indlæggelse.
Da lægen foretager et opslag på sundhed.dk i Louises personlige medicinjournal, ses også, at Louise får tre slags medicin mod hiv, og at hun senest fik medicinen udleveret for tre uger siden. Indberetningen til medi¬cinjournalen sker automatisk gennem det apotek, hvor Louise køber sin medicin, og sundhedspersonalet møder ingen tekniske restriktioner i forhold til at få adgang til disse oplysninger.
Lægen bestiller derfor kontrol af hendes hiv-blodprøver og spørger ind til, hvordan hun har det i forhold til hiv-diagnosen. Louise bliver igen vred, da hun finder ud af, at hendes negative samtykkeerklæring er blevet negligeret.
Patienters retsstilling
Patienters retsstilling sikres bl.a. via sundhedsloven, persondataloven og autorisationsloven. I forhold til artiklens problemområde er det sundhedsloven, som rummer de mest centrale lovgivningsmæssige emner.
Den altovervejende hovedregel er ifølge lov om patienters retsstilling § 24, stk. 1, at der skal foreligge et samtykke fra patienten til videregivelse af helbredsoplysninger til andre sundhedspersoner. Samtykket kan være såvel mundtligt som skriftligt, og det kan afgives til den sundhedsperson, der videregiver oplysninger, eller til den sundhedsperson, der modtager oplysninger. Samtykket skal indføres i patientjournalen.
Reglerne vedr. opslag i EPJ bygger på en sige-fra-model, som indebærer, at sundhedspersonen - når betingelserne i øvrigt er opfyldte - kan foretage opslag, medmindre patienten siger fra. Reglerne er generelt udtryk for en afvejning af to hensyn, både hensynet til at sikre patienterne en god, sammenhængende patientbehandling og hensynet til, at patientoplysningerne beskyttes imod misbrug i videst muligt omfang (9). Ifølge sundhedslovens § 42 er det op til ledelserne på de enkelte sygehuse at definere, hvem der skal have elektronisk adgang til medierne (10), men sundhedsloven foreskriver, at det er en betingelse, at den ansatte aktivt udfører eller medvirker ved patientbehandlingen for at kunne defineres som en sundhedsperson, og at der alene må indhentes oplysninger, når det er nødvendigt i forbindelse med aktuel behandling af en patient. Det vil sige, at der skal være en patient-behandler-relation til stede. Heri ligger der altså en afgrænsning af, hvad der er lovligt at se, og hvem der må se det.
Et problem i sundhedsloven er, at der ikke er taget højde for data, der indberettes til LPR eller til patientens medicinprofil, der kan ses på tværs af systemer via PEM. Data her er styret af en anden lovgivning (11).
Betydning for patienten
Der er altså en række elektroniske systemer, hvor patienters samtykke enten kan eller ikke kan håndteres, og når man sammenholder disse med Louises case, hvor hun udtrykker negativt samtykke, bliver konsekvensen:
- På trods af, at der noteres i Louises journal, at hun ikke ønsker, at der videregives oplysninger om hendes aktuelle behandling, ud over til egen læge, er dette ingen garanti. Læger og andet sundhedspersonale på andre afsnit og sygehuse kan fuldt lovligt indhente oplysninger om hende, hvis de finder det relevant for behandlingen. En læge vil endvidere kunne gå til hendes e-journal på sundhed.dk uden hendes samtykke, idet teknikken her ikke kan håndtere begrænsningen.
- At Louises hiv-medicin fuldt lovligt kan ses af alle læger og andet sundhedspersonale på hendes personlige medicinprofil på sundhed.dk, hvis medicinen er udleveret via et apotek inden for de sidste to år.
- At den person, der bestiller blodprøver gennem det laboratoriesystem, der anvendes på tværs af sygehusene i den region, hvor Louise er indlagt, fuldt lovligt kan se Louises prøvesvar fra sidste indlæggelse.
Så selvom Louise har afgivet negativt samtykke angående videregivelse af nogle bestemte oplysninger i et system, vises samme oplysninger i andre systemer.
Retsstilling kan ikke understøttes
Vi ønskede i projektet bl.a. at undersøge, hvordan patientens samtykke udveksles på tværs af forskellige elektroniske patientsystemer. Konklusionen er, at de nuværende systemer ikke gør dette muligt. Patientens retsstilling kan derved ikke understøttes fuldt ud, og det er et etisk problem, at patienter foregives at have et valg omkring samtykke, de reelt ikke har, netop fordi sundhedsloven stiller patienterne i udsigt, at de har et valg.
Når de professionelle foretager opslag i f.eks. e-journal, medicinprofil, laboratoriesystemer mv. ud fra de gældende regler, er dette fuldt lovligt, men via opslagene kan de uforvarende overtræde patientens retsstilling.
Det er af stor betydning for bl.a. sygeplejersker, der hver dag håndterer elektronisk dokumentation, at der findes en brugbar løsning, hvor også sygeplejersken er sikret. Dette kunne f.eks. sikres via en omformulering af sundhedsloven.
Under alle omstændigheder bør der findes en løsning, der er holdbar i forhold til systemernes tekniske kunnen, og som sikrer både de professionelles og patienternes retsstilling.
Et andet spørgsmål er så, om det ville være hensigtsmæssigt, at patienterne kunne sortere i de oplysninger, som de professionelle har brug for, for at kunne yde den bedste pleje og behandling?
Jan Rosenbjerg Albertsen er ansat som EPJ-koordinator i Regionspsykiatrien Herning og Holstebro.
Henrik Sønderholm Larsen er ansat som it-specialist i en privat it-virksomhed.
Litteratur
- Sundhedsministeriet. Redegørelse om patientrettigheder i forbindelse med indførelse af Elektroniske Patient Journaler (EPJ) m.v. April 2001. Kap. 3.
- Indenrigs- og Sundhedsministeriet. National it-strategi for sundhedsvæsenet 2003-2007.
- Landspatientregistret. 2007. Kan hentes på www.sst.dk Skriv "landspatientregisteret" i søgefeltet.
- Medicinprofilen, Lægemiddelstyrelsen. 2007. Kan hentes på www.laegemiddelstyrelsen.dk Skriv "medicinprofilen" i søgefeltet.
- Sundhed.dk Kan hentes på www. sundhed.dk Skriv "det kan du på sundhed.dk" i søgefeltet.
- Sundhed.dk Kan hentes på www. sundhed.dk Skriv "e-journal" i søgefeltet.
- Sundhed.dk Kan hentes på www. sundhed.dk Skriv "hvem er vi" under søgefunktionen.
- Sundhedsstyrelsen, Informationssikkerhed - vejledning for sundhedsvæsenet; 2008: 9. Kan hentes på www.sst.dk Skriv "informationssikkerhed" i søgefeltet.
- Sundhedsstyrelsen. Oversigt over de juridiske rammer for adgangen til EPJ og it-anvendelsen i sundhedsvæsenet; 2007: 1. Kan hentes på www.sst.dk Skriv "Oversigt over de juridiske rammer for adgangen til EPJ" i søgefeltet.
- Sundhedsloven, LOV nr. 546 af 24/06/2005. Kan hentes på www.retsinformation.dk Skriv "sundhedsloven" i søgefeltet.
- Bekendtgørelse om Lægemiddelstyrelsens register over Personlige Elektroniske Medicinprofiler (Medicinprofilen), BEK nr. 990 af 02/10/2006. Kan hentes på www.retsinformation.dk Skriv "Bekendtgørelse om Lægemiddelstyrelsens register" i søgefeltet.
Albertsen RJ, Larsen SH. Patients' legal rights are violated by use of IT Systems. Sygeplejersken 2009;(12):46-51.
The Health Act of October 2007 lays down a series of guidelines for collecting and forwarding patient data of patients who are in contact with the Danish health services. The article focuses on the extent to which the legal rights of patients are met during data processing, both within and across different IT-systems.
The project demonstrates that patients' ability to consent to collection and forwarding of data varies, depending on which system is used. Patient consent is not carried forward when data is exchanged between systems. The consequence is, therefore, that patient rights are not fully met in existing IT-systems and patients are mislead into believing that they have a legal status which cannot, in reality, be met in all IT-systems. A solution should therefore be found which is achievable for all technologies, health personnel and - not least - for patients.
The article is based on a Master's thesis in health informatics "Maintaining patients' legal rights across IT systems", which can be read at patientdatasikkerhed.dk
Key words: Patient data security, legal rights, the health service.
